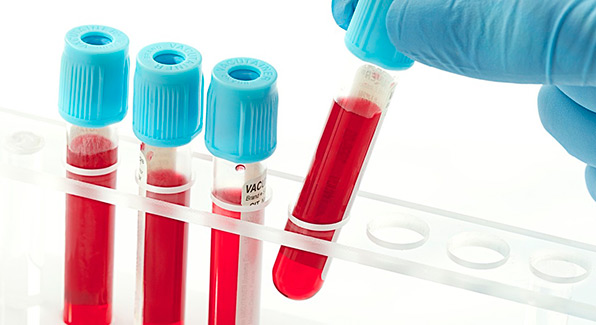
Псевдокисты при хроническом панкреатите
Большинство людей считает, если их ничего не беспокоит, и нет явных болезненных симптомов и других отклонений в их организме, значит, они вполне здоровы. На самом деле это не так, ведь для многих заболеваний характерно скрытое протекание, особенно на начальных этапах развития.
Такие патологии начинают проявлять себя только при определенных факторах, например, киста и псевдокиста поджелудочной железы. Что такое ложная киста, и насколько она опасна для здоровья человека, будет рассмотрено ниже.
Что такое «ненастоящая» киста
Итак, что такое псевдокиста поджелудочной (ПК) железы, и чего следует ожидать при ее присутствии?
Псевдокистами, развивающиеся в ПЖ, называют характерные мешочки в брюшной полости, внутри которых могут быть, как частицы омертвевшей ткани, так и жидкость, состоящая из пищеварительных ферментов и тканей поджелудочной, а также крови и гноя. Эти образования возникают как следствие панкреатита либо при недостаточном панкреатическом протоке. Ложная киста является подвидом настоящей кисты.
Стенки такой кисты состоят из тканей:
- Примыкающего желудка.
- Желудочно-толстокишечной связки.
- Поджелудочной железы.
- Поперечно-ободочной кишки.
Внутренняя часть ПК состоит из фиброзных и грануляционных тканей. Настоящие кисты отличаются от неправильных тем, что у последних отсутствует эпителиальный слой. Однако состав псевдокисты практически точно такой же, как и у настоящих кист.
В отношении того, насколько опасна ложная киста, то здесь многое зависит от того, насколько активно она увеличивается в своих размерах. Медики подчеркивают, что не каждое такое образование несет реальную угрозу пациенту, но лечить его нужно обязательно, даже те, которые вообще не беспокоят.
Ведь наличие псевдокисты – это мина замедленного действия. Сегодня – все хорошо, а как она поведет себя завтра или послезавтра, никто не знает, в любом случае рано или поздно проявится ее негативное действие.
ПК (псевдокисты) бывают:
- Маленькими.
- Большими.
Однако все они обладают свойствами увеличиваться в своих размерах, тем самым затрагивая соседние органы, что приводит к нарушению их работы. Кроме того, по своей локализации ПК могут быть:
- Одиночными.
- Множественными.
Помимо этого, бывают:
- Внутренними.
- Наружными.
Ложная киста может присутствовать на любом участке ПЖ, то есть, ее головке, хвосте или теле, а количество ее содержимого достигает 2-х литров и более.
При отсутствии своевременной терапии, возможны такие осложнения:
- Отек ПЖ при инфицированных кистах.
- Разрыв кисты и попадания ее содержимого в полость брюшины.
- Могут сдавливать соседние органы.
Прогноз псевдокисты поджелудочной железы, по мнению медиков, достаточно оптимистичный и в большинстве случаев пациентам удается излечиться от этой напасти.
По медицинской статистике общий показатель летальных исходов составляет около 14%, при хирургическом вмешательстве – 11%, однако это обусловлено тем, что ПК чаще всего развивается при алкогольном панкреатите, который обычно сопровождается гепатитом. Тем не менее, при наличии кровотечений, сепсиса, разрыва ложной кисты в брюшную полость, смертность составляет 50%.
Что провоцирует развитие болезни и ее проявление
Основными причинами развития данной аномалии чаще всего являются другие болезни поджелудочной железы. Как правило, ложные кисты появляются вследствие таких явлений:
- Тяжелого приступа острого панкреатита.
- Рецидива хронического панкреатита.
- Травмы брюшной полости.
- Злоупотребление алкоголем.
- Патологии желчных путей.
- Врожденная анатомическая аномалия (у детей).
Кроме этого, все факторы, которые провоцируют развитие таких заболеваний, как холангит, холецистит и так далее, способны также привести и к формированию ложной кисты.
Симптомы присутствия заболевания

Проявление симптоматики болезни во многом зависит от того, как давно образовалась псевдокиста, тяжесть ее протекания, наличие других патологий, применялось ли лечебное вмешательство и так далее. Ложная киста дает о себе знать следующими явлениями:
- Сильная и непрерывная острая боль в животе, отдающая в спину.
- Тошнота.
- Рвота.
- Затрудненное потребление пищи и ее переваривание.
- Потеря массы тела.
- Выпот в плевру.
- Высокая температура (при инфицировании ПК).
- Кровотечение из ПК.
Кроме этого, во время проведения пальпации прощупывается опухолевидное тело в зоне расположения поджелудочной железы.
При разрыве стенки ложной кисты наблюдаются:
- Потеря сознания.
- Шок
- Сильная интенсивная боль в животе.
- Озноб и лихорадка.
- Кровотечение.
- Ускоренное сердцебиение.
В этом случае необходима срочная врачебная помощь и госпитализация.
Особенности диагностики ложной кисты
Перед тем, как назначать лечебные мероприятия, направленные на устранение ложной кисты, важно как можно больше получить данных об анамнезе патологии. Поэтому учитываются все присутствующие у пациента настоящие и прошлые отклонения со здоровьем:
- Сахарный диабет.
- Панкреатит.
- Опухоли.
- Болезни желчных протоков.
- Курение.
- Употребление спиртных напитков.
Также пристальное внимание уделяется проявляющимся признакам. Лабораторные анализы хотя и назначаются при диагностировании ложной кисты, однако их результаты используются для предотвращения формирования осложнений.
С этой целью пациенту даются направления на сдачу следующих анализов:
- Амилаза. При присутствии ПК нормальным считается показатель до 50%.
- Общий анализ крови.
- Биохимический анализ крови.
Среди аппаратного обследования применяется:
- Компьютерная томография.
- МРТ.
- УЗИ.
- Ангиография сосудов ПЖ.
- Рентген.
Исходя из их результатов, врач разрабатывает эффективные методы лечения и сопутствующие мероприятия.
Особенности лечения болезни

Терапия псевдокисты ПЖ во многом определяется особенностями ее протекания и ее клинической картиной. По мнению специалистов, наиболее сложно лечить бессимптомные ложные кисты и не исчезающие в течение 6 недель. Некоторые медики склоняются к тому, что если на протяжении этого времени не отмечается каких-либо осложнений, то образование рассосется само по себе.
Однако в таком поведении псевдокисты может присутствовать реальная опасность, поэтому по истечению 6 недель, если она не исчезла, выполняется хирургическое вмешательство, при котором устанавливается дренаж. А применение инструментального диагностирования позволяет получить точную информацию о ее особенностях.
При обнаружении маленькой ПК (не более 4 см) чаще всего за ней устанавливается наблюдение. Если псевдо- имеет средние размеры, что здесь учитываются возможные осложнения: нагноение, кровотечение, разрыв. В этом случае пациенту следует на протяжении 4-8 недель постоянно наблюдаться у врача. Если не будет отмечаться увеличение, то возможно будет назначено ее дренирование.
- Для лечения псевдокисты головки поджелудочной железы используется трансдуоденальная цистодуоденостомия, которая подразумевает формирование аностомоза в пространстве между кистой и 12-ти перстной кишкой.
- При псевдокисте хвоста поджелудочной железы назначается чрезжелудочная цистогастростомия, при которой создается соустье между кистой и желудком.
В случае разрыва ложной кисты, который сопровождается тяжелым перитонитом, сепсисом и гноем хирурги используют марсупиализацию. Данный метод заключается в выполнении наружного дренирования ПК, который подразумевает подшивание ее стенок к париетальной брюшине и коже. На сегодняшний день эта операция практически не применяется. Положительный исход после оперативного вмешательства составляет 90-95%.
Медикаментозная терапия
Консервативное лечение псевдокисты поджелудочной железы зависит от того, какая стадия болезни, место ее локализации, какая связь с панкреатическими протоками и другими присутствующими факторами.
Однако на любом этапе развития патологии больной должен соблюдать диету, которая поможет снизить проявления воспалительного процесса.
В отношении конкретных медикаментов, то обычно назначаются:
- Ингибиторы протонной помпы.
- Антигистаминные средства.
- Холинолитики.
При этом пациент неукоснительно должен соблюдать:
- Строгую диету.
- Своевременно проходить соответствующие обследования, позволяющие контролировать состояние ПЖ.
- Периодически сдавать нужные анализы.
- Использовать народные методы лечения (с разрешения врача).
Правильная диета в сочетании с медикаментами и народными рецептами способна помочь снизить избыточное количество желчи, и привести рабочие функции железы в нормальное состояние.
Возможности нетрадиционной медицины

Лечение псевдокист поджелудочной железы народными средствами дает очень хорошие результаты. Особенно эффективны нижеприведенные рецепты.
Первый вариант травяного сбора
- Потребуются такие травы:
- Чистотел.
- Тысячелистник.
- Календула.
Взять в равных частях, смешать. Отмерить 1 ст.л. смеси и залить 1 стаканом кипятка, настоять в течение двух часов. Принимать перед едой по несколько столовых ложек.
Второй вариант отвара
Для этого рецепта необходимо взять в равных долях:
- Пижмы.
- Календулы.
- Соцветия подорожника.
Все травы смешать, также отмерить 1 ст.л. и залить стаканом кипятка и дать настоятся. Когда остынет, процедить и пить по ¼ стакана. Длительность курса – 1 месяц.
Третий вариант травяного рецепта
Потребуется в равных частях:
- Листья брусники.
- Листья земляники.
- Створки от фасоли.
- Рыльца кукурузы.
Все составляющие смешать, отделить 1 ст.л. сбора и запарить кипятком и выдержать в течение 7-8 часов (лучше на ночь). Затем процедить и принимать по ½ стакана. Длительность лечения – 14 дней, затем недельный перерыв, затем все сначала.
Если больной серьезно настроен на лечение народными средствами, то следует посоветоваться с доктором по поводу других трав, которые способны успокаивать и снимать спазмы органов, а также подавляют активность воспалительного процесса, тем самым способствуя восстановлению тканей железы.
Заключение
Как видим, при своевременном обращении за врачебной помощью и регулярном медицинском наблюдении псевдокиста поджелудочной железы вполне поддается излечению. Однако для успешного избавления от нее необходимо соблюдать все назначения и рекомендации гастроэнтеролога. При этом не забывать об ограничениях в питании, обязательно избегать нежелательных продуктов и блюд из них.
Только комплексная терапия поможет победить болезни, тем самым предупредив возникновение ряда осложнений.
Загрузка…
Источник
Кисты и псевдокисты
При панкреатитах возможны 2 типа кист:
• кисты, образованные в результате некроза паренхимы ПЖ и не имеющие эпителиальной выстилки (псевдокисты);
• кисты, образованные вследствие обструкции протоков и имеющие эпителиальную выстилку (ретенционные кисты).
Гистологически псевдокиста характеризуется как кистозное образование, образуемое в ПЖ на фоне острого воспаления, не имеющее исходно собственных стенок и содержащая панкреатический сок или жидкость, богатую амилазой.
С клинической точки зрения наиболее адекватна широко используемая Атлантская классификация перипанкреатических жидкостных образований, возникающих при ОП.
• Остро возникшие жидкостные образования при ОП, располагающиеся в ПЖ или около неё, не имеющие, как правило, собственных стенок, содержащие панкреатический сок. Стенками остро возникших псевдокист могут быть протоки ПЖ, парапанкреатическая клетчатка, соседние с ПЖ органы. Со временем из фиброзной или грануляционной ткани образуется стенка псевдокисты, псевдокиста переходит в хроническую стадию.
• Хронические псевдокисты также содержат панкреатический сок, окружены стенкой из фиброзной или грануляционной ткани.
• Абсцесс ПЖ — ограниченное внутрибрюшное скопление гноя, образуемое в результате очагового панкреонекроза, нагноения кисты или псевдокисты.
Чрезвычайно важный момент в Атлантской классификации — разделение острых и хронических псевдокист. Однако принципы дифференцирования не совсем ясны, поскольку в этой классификации термины «острые» и «хронические» характеризуют в большей степени панкреатит, ассоциированный с псевдокистой, а не непосредственно механизм, время возникновения и клиническую картину кисты.
Достаточно удобно с клинической точки зрения подразделение кист на острые (существуют до 2—3 мес), подострые (3—6 мес) и хронические (более 6 мес). В зарубежной литературе интерпретация этих терминов иная: острыми псевдокистами называют те, которые развились после некроза ткани ПЖ, причём срок существования такой псевдокисты четко не определён.
Хроническими кистами считают такие, которые развились вследствие нарушения оттока из вирсунгова протока, т.е. ретенционные. Ретенционные кисты обычно развиваются на фоне обструктивного ХП, могут быть следствием рубцового стеноза сфинктера Одди, блока панкреатического протока конкрементом, опухолью фатерова соска и др. Эти кисты чаще локализованы в головке ПЖ, их содержимое серозное, прозрачное. При ХП могут развиваться не только ретенционные кисты, но и псевдокисты.
Это происходит в тех случаях, когда повышенное внутрипротоковое давление приводит не к расширению, а к повреждению протоков с истечением секрета ПЖ за пределы протоковой системы. В результате снижается внутрипротоковое давление и ограничивается зона распространения панкреонекроза. В некотором роде это компенсаторный процесс.
На клинические проявления псевдокист ПЖ оказывают влияние их размер, локализация, расположение по отношению к другим органам брюшной полости, а также обострение ХП. В 10—20% случаев кисты ПЖ протекают бессимптомно: кисты небольшого размера (менее 5 см в диаметре) не оказывают давления на соседние органы и нервные сплетения. В остальных случаях появляется болевой синдром. При наличии острой псевдокисты в период её формирования боли носят интенсивный характер, это «хвост» ОП или обострения ХП. В дальнейшем интенсивность проявления болевого абдоминального синдрома снижается, боли становятся тупыми, некоторые больные отмечают лишь чувство дискомфорта в эпигастрии или подреберьях. Ретенционная киста при ХП, как правило, протекает безболезненно.
Постепенно развиваются неприятные ощущения, тяжесть, дискомфорт в эпигастрии и подреберьях при отсутствии в анамнезе травмы или ОП. Однако на фоне тупых болей в животе при острых и хронических кистах возможно периодическое появление приступов резких болей, сходных с «панкреатической коликой» и связанных с выраженной гипертензией в системе протоков ПЖ. Приступы болей могуг протекать по типу жёлчной колики при сдавлении холедоха кистой и выраженном повышении давления в жёлчевыводящих путях. Кроме того, сильные боли возможны при развитии осложнений (разрыв, нагноение, кровоизлияние в полость кисты и др.).
Если киста оказывает давление на солнечное сплетение, то боли становятся постоянными, жгучими, с максимальной точкой болезненности под мечевидным отростком, иррадиируют в спину, в грудную клетку. Пациенты в таких случаях принимают вынужденное коленно-локтевое положение и избегают любого давления на эпигастральную область, так как боль усиливается даже от тесной одежды. Такие боли купируются только наркотическими анальгетиками.
Из диспептических явлений характерны тошнота, рвота (ею часто заканчивается приступ болей), вздутие живота, чередование запоров и поносов (неустойчивый стул).
Прогрсссируюшая потеря массы тела н общая слабость обычно связаны с мальабсорбцией при снижении экзокринной функции ПЖ, реже причиной похудания может быть ситофобия, вторичный сахарный диабет, малигнизация кисты. Иногда больные жалуются на субфебрилитет.
Развитие синдрома сдавления соседних органов при панкреатических кистах происходит чаще, чем при других заболеваниях ПЖ. С этим синдромом связаны жалобы на желтушность кожи, зуд (сдавление холедоха), отёки на ногах (сдавление воротной вены), одышку (высокое стояние диафрагмы, прорыв кисты в плевральную полость), задержку мочи (сдавление мочеточников). Возможна частичная или полная кишечная непроходимость из-за сдавления кистой просвета кишечника.
При осмотре живота при больших кистах ПЖ изредка выявляют асимметрию, выпячивание в зоне расположения кисты. Лабораторные исследования не играют большой роли в диагностике кист ПЖ. Возможен умеренный лейкоцитоз, увеличение СОЭ, при нарушении оттока жёлчи — повышение концентрации билирубина, активности щелочной фосфатазы. При формировании острой кисты на фоне ОП или обострения ХП после купирования болевого синдрома более двух недель определяют гиперферментемию, гиперамилазурию. В дальнейшем концентрация ферментов в крови и моче зависит от течения панкреатита. Эндокринная функция ПЖ при кистах снижается редко. Вторичный сахарный диабет развивается у 5—7% больных.
Окончательно не решён вопрос о целесообразности проведения ЭРХПГ. С одной стороны, это исследование даёт важную информацию о наличии или отсутствии связи кисты с протоковой системой ПЖ, что принципиально для выбора тактики лечения. С другой стороны, при проведении исследования велика опасность инфицирования кисты. Проводить ЭРХПГ следует только при необходимости и лишь для выбора варианта операции, когда вопрос о хирургическом вмешательстве уже решён. Ведущее место в диагностике и мониторинге за псевдокистами занимают УЗИ, КТ и МРТ. Вспомогательную роль играет сцинтиграфия ПЖ, при которой киста определяется как «холодная» зона.
Наиболее частые осложнения кист — кровоизлияния, деструкция и инфицирование. Возможны желтуха, стеноз ДПК и образование свищей. Лечение кист комплексное, включает терапию ХП, а также хирургическое иссечение, левостороннюю и панкреатодуоденальную резекцию ПЖ с удалением кистозно-изменённого отдела органа, чрескожное и эндоскопическое дренирование. Иногда наблюдают самостоятельную регрессию кист.
Наружное дренирование неосложнённых кист проводят только в случаях псевдокист, не сообщающихся с панкреатическим протоком. При кистах, сообщающихся с протоковой системой, показано внутреннее дренирование их в варианте цистогастро-, цистодуодено- или цистоеюностомии. Наименее предпочтительна цистогастростомия, так как пищевые массы могут попадать через такой анастомоз и вызывать нагноение кисты, часто развиваются пептические язвы с кровотечениями, нередко происходит рубцевание соустья после спадания кисты.
Резекцию ПЖ производят при множественных интрапанкреатических кистах в левой части органа. Цистэктомия показана при кистах небольшого размера с хорошо сформированной капсулой, не имеющих обширных сращений с окружающими органами. Срочные и неотложные операции производят при осложнённых кистах ПЖ.
Синдром портальной гипертензии
При длительном течении рецидивирующего ХП, прогрессирующем фиброзе ПЖ и постнекротических рубцовых изменениях, при наличии крупных кист возможно нарушение кровотока в селезёночной вене (иногда в воротной вене) с развитием венозного тромбоза и регионарного портального блока. При тяжёлом ОП возможно возникновение спонтанных тромбозов в системе воротной вены на фоне системного изменения коагуляционного потенциала крови.
При обследовании выявляют изолированное варикозное расширение вен желудка, спленомегалию, дилатацию и тромбоз селезёночной вены при нормальной морфологической картине и функции печени. При разрыве вен возможны профузные желудочно-кишечные кровотечения (4-41%). Как правило, регионарная портальная гипертензия приводит к изменениям в селезенке от минимальных, улавливаемых лишь при гистологическом исследовании, до гематомы, некроза, абсцесса и разрыва органа. Другое осложнение регионарного портального блока — массивный асцит вследствие сужения или тромбоза воротной вены.
У больных алкогольным ХП возможен смешанный портальный блок, проявляющийся сочетанием внутрипечёночной блокады на фоне алкогольного цирроза печени с окклюзией селезёночной вены, обусловленной грубыми анатомическими изменениями ПЖ.
У пациентов с тромбозами воротной вены системное применение препаратов, улучшающих реологические свойства крови (гепарин, антиагреганты, активаторы фибринолиза), далеко не всегда эффективно. Наличие портального катетера позволяет проводить регионарную тромболитическую терапию прямыми активаторами фибринолиза с использованием «стратегии малых доз».
Маев И.В., Кучерявый Ю.А.
Источник