Язвы желудка при ожоговой болезни
Сообщения о язвах желудка и двенадцатиперстной кишки у погибших от ожогов появились еще в первой половине XIX века. Причинную связь между ожогом и развитием таких язв первым установил Т. Curling (1842), поэтому их часто называют «язвами Курлинга». Они представляют собой разновидность острых стрессовых язв. Частота выявления острых язв желудочно-кишечного тракта у умерших от ожогов колеблется от 3,3 до 22%. При фиброгастродуоденоскопиях у больных ожоговой болезнью, по данным разных авторов, частота выявления эрозивно-язвенного процесса доходит до 60% случаев.
Наиболее часто язвы локализуются в начальном отделе двенадцатиперстной кишки и антральном отделе желудка, реже в других отделах желудка, еще реже — в пищеводе, тонкой кишке, изредка — в толстой кишке. Нередко язвы бывают множественными или сочетаются с острыми эрозиями слизистой оболочки. Возможно превращение эрозии в язву, что свидетельствует об общности их патогенеза. Независимо от срока образования язвы всегда имеют вид недавно возникших, округлой формы, с мягкими, ровными краями. При гистологическом исследовании края и дно язвы образованы некротическими массами и фибрином. Типичны также кровоизлияния, стазы и тромбозы сосудов.
Существуют различные теории патогенеза острых язв у обожженных: нервно-рефлекторная, гемоконцентрации, тромбоэмболическая, токсическая. Общим для большинства этих теорий является представление о том, что конечным звеном патогенетического механизма являются нарушения кровообращения слизистой оболочки и образование в ней очагов некроза, которые под воздействием ферментов превращаются в острые язвы. Несомненна роль нарушений микроциркуляции в патогенезе острых язв.
Острые неосложненные язвы часто протекают бессимптомно или со скудной симптоматикой. Их диагностика возможна только при гастродуоденоскопии. Клинически диагностируются в основном их осложнения — кровотечения, реже — перфорация.
Типичная симптоматика острых прободных язв у обожженных отмечается редко. Обычно боли в животе появляются и нарастают постепенно, симптомы раздражения брюшины вначале отсутствуют или выражены незначительно. Преобладают признаки динамической непроходимости и лишь после развития разлитого перитонита картина становится белее отчетливой.
Клинические проявления функциональных нарушений ЖКТ в виде угнетения аппетита, тошноты, рвоты, наклонности к запорам наблюдаются преимущественно у больных с тяжелыми ожогами кожи.
Изучение гастробиоптатов и аутопсий свидетельствует о раннем возникновении морфологических изменений различных отделов желудочно-кишечного тракта у обожженных.
У погибших в период ожогового шока, т.е. в 1-3-й день заболевания, обнаруживались достаточно серьезные изменения слизистой оболочки желудка: она на всем протяжении была набухшей, резко гиперемированной, с избыточными наложениями стекловидной слизи, множественными под- слизистыми кровоизлияниями.
Гистологически отмечалась различной степени выраженности картина острого гастрита с выраженными сосудистыми расстройствами, сочетающимися с процессами альтерации и экссудации. Раньше всего изменениям подвергались обкладочные клетки, секретирующие соляную кислоту (гомогенизация и вакуолизация протоплазмы, деформация или исчезновение ядер). Главные клетки поражались реже (неравномерное распределение секреторных гранул, дедифференцировка и др.).
У умерших в период септикотоксемии наряду с гиперемией слизистой, избыточными наложениями мукоидного секрета, мелкоточечными кровоизлияниями чаще выявлялись эрозии, особенно у погибших при явлениях сепсиса.
Гистологическое исследование слизистой оболочки желудка выявляло различные формы гастритических изменений, зависящие как от тяжести ожога, так и от сроков, прошедших с момента ожоговой травмы. У погибших в первые 2-3 недели выявлялась картина острого или подострого гастрита по типу поверхностных гастритических изменений, эрозивного гастрита, гастрита с поражением желез без атрофии. В более поздние сроки, в особенности в период ожогового истощения, констатировались изменения, характерные для хронического гастрита, в т.ч. с различной степенью атрофии железистых структур, склерозом под слизистого слоя.
В клинической картине первых 2 недель ожоговой болезни привлекают внимание расстройства моторики желудочно- кишечного тракта — острое расширение желудка, тонких кишок. Развитие этого является тяжелым прогностическим признаком.
Симптоматика острого расширения желудка довольно типична. Первое его проявление — обильная многократная рвота желудочным содержимым с примесью желчи. Отмечается вздутие в эпигастральной области, шум плеска. Довольно быстро появляются признаки обезвоженности (сухость языка, заострившиеся черты лица), гипохлоремия, гипонатриемия. При рентгеноскопии виден растянутый газом желудок, горизонтальный уровень жидкости в нем.
Статью подготовил и отредактировал: врач-хирург Пигович И.Б.
Видео:
Полезно:
Источник

Ожоговая болезнь – комплексное нарушение деятельности органов и систем, развивающееся вследствие обширных ожогов. Причиной возникновения ожоговой болезни является выпадение всех видов функций кожного покрова, потеря плазмы, распад эритроцитов, а также нарушения обмена веществ. Вероятность развития, выраженность и прогноз при данной патологии определяются возрастом пациента, общим состоянием его организма и некоторыми другими факторами, однако ведущую роль играет площадь поражения. Лечение включает в себя антибиотикотерапию, инфузионную и дезинтоксикационную терапию, коррекцию работы всех органов и систем.
Общие сведения
Ожоговая болезнь – нарушения функции органов и систем, возникшие вследствие обширного и/или глубокого ожогового поражения. С учетом клинических наблюдений в травматологии принято считать, что ожоговая болезнь развивается при глубоком поражении (IV и IIIБ степени) площадью 8-10% тела и при поверхностном ожоге (I – IIIА степени) площадью 15-20%. По другим данным причиной возникновения ожоговой болезни у взрослых являются глубокие ожоги свыше 15% тела, у пожилых людей и детей – свыше 10% тела; при поверхностных ожогах ожоговая болезнь возникает в случае поражения 20 и более процентов тела. Лечением ожоговой болезни занимаются травматологи, реаниматологи и комбустиологи (специалисты по лечению ожогов).
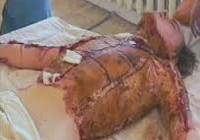
Ожоговая болезнь
Патогенез
Внезапное образование обширного очага некроза и формирование значительного массива тканей, находящихся в фазе паранекроза, становится причиной выброса в кровь большого количества токсинов и элементов распадающихся клеток. В крови резко увеличивается уровень простагландинов, серотонина, гистамина, натрия, калия и протеолитических ферментов. Это приводит к повышению проницаемости капилляров. Плазма выходит из сосудистого русла, скапливается в тканях, в результате значительно уменьшается ОЦК. В ответ на это организм выбрасывает в кровь гормоны, вызывающие сужение сосудов – норадреналин, адреналин и катехоламины.
Запускается механизм централизации кровообращения. Периферические отделы тела, а затем и внутренние органы начинают страдать от недостатка кровоснабжения, что приводит к развитию гиповолемического шока. Наряду с этим наблюдается сгущение крови и расстройства водно-солевого обмена. Все перечисленное приводит к нарушениям функционирования различных органов. Развивается олигоанурия. В последующем патологические изменения усугубляются из-за истощения иммунной и эндокринной системы, а также токсического влияния продуктов распада тканей на внутренние органы. В сердце и печени возникают дегенеративные изменения, в желудочно-кишечном тракте образуются язвы, возможен парез кишечника, эмболии и тромбозы брыжеечных сосудов, в легких выявляются пневмонии.
Ожоговый шок
Может наблюдаться в течение первых 3 суток. В первые часы пациент возбужден, суетлив, склонен к недооценке своего состояния. В последующем на смену возбуждению приходит вялость и заторможенность. Возможны спутанность сознания, тошнота, икота, жажда, неукротимая рвота и парез кишечника. Отмечается прогрессирование гемодинамических нарушений и развитие гиповолемии. Больной бледен, пульс учащен, давление снижено, иногда – в норме, однако, нормальное давление в ряде случаев является прогностически неблагоприятным признаком.
На начальном этапе ожоговой болезни развивается олигурия, в тяжелых случаях – анурия. Моча коричневая, темно-вишневая или черная. Характерным признаком данного периода являются расстройства терморегуляции, при этом возможны как повышение, так и понижение температуры, сопровождаемые мышечной дрожью и ознобами. В анализах крови обнаруживается лейкоцитоз, гиперкалиемия и гипопротеинемия, повышение гематокрита и гемоглобина вследствие сгущения крови. В общем анализе мочи выявляется белок, относительная плотность мочи повышена.
Выделяют три степени ожогового шока. 1 степень или легкий ожоговый шок возникает при глубоком ожоговом поражении до 20%. АД в норме, электролитные нарушения незначительны, количество мочи не снижено, отмечаются колебания почасового диуреза с тенденцией к кратковременному снижению. 2 степень или тяжелый ожоговый шок развивается при глубоком ожоговом поражении 20-40%. Характерно возбуждение в первые часы, лабильность артериального давления, тошнота, рвота, снижение суточного диуреза до 600 мл, явления метаболического ацидоза и азотемии. 3 степень или крайне тяжелый ожоговый шок возникает при глубоком поражении 40 и более процентов тела. Наблюдается заторможенность, спутанность сознания, снижение АД, выраженная олигурия или анурия.
Острая ожоговая токсемия
Начинается на 3 сутки, продолжается от 3 до 15 суток. Обусловлена возвращением жидкости в сосудистое русло, а также всасыванием токсинов, поступающих из некротизированных тканей. Сопровождается нагноением ожогов и нарастающей интоксикацией. Характерны нервно-психические нарушения: бессонница, галлюцинации, двигательное возбуждение и элементы бреда. У многих пациентов возникают судороги. Возможно развитие токсического миокардита, сопровождающегося снижением АД, нарушениями ритма, расширением границ сердца, глухостью сердечных тонов и тахикардией.
Со стороны пищеварительной системы наблюдается метеоризм и боли в животе. У некоторых больных развивается токсический гепатит или динамическая кишечная непроходимость, вероятно возникновение острых язв желудка и кишечника. Нарушения со стороны дыхательной системы выражаются в пневмониях, экссудативных плевритах и ателектазах. Возможен отек легких. В анализах крови пациентов выявляется нарастающая анемия и лейкоцитоз со сдвигом влево. В анализах мочи определяется протеинурия, микро- и макрогематурия. Плотность мочи уменьшена.
Септикотоксемия и реконвалесценция
Продолжается 3-5 недель. Причиной развития являются инфекционные осложнения, которые возникают после отторжения струпа и обычно вызываются стафилококком, кишечной палочкой или синегнойной палочкой. Характерна продолжительная интермиттирующая лихорадка. На ожоговых поверхностях – большое количество гноя и атрофичные вялые грануляции. Пациенты истощены, выявляется мышечная атрофия, нередко возникают контрактуры суставов. На этой стадии ожоговой болезни часто развиваются септические осложнения, заканчивающиеся летальным исходом. Со стороны почек наблюдается полиурия. По анализам мочи и крови – гипербилирубинемия, гипопротеинемия, стойкая протеинурия.
В случае благополучного заживления ожоговых ран наступает следующая стадия ожоговой болезни – восстановление функций всех органов и систем. Продолжительность – 3-4 месяца. Отмечается улучшение общего состояния, нормализация температуры, увеличение массы тела и восстановление белкового обмена. Возможна тугоподвижность суставов, иногда наблюдаются поздние осложнения со стороны пищеварительной системы, легких и сердца: нарушение функций печени, токсический отек легких, пневмония, токсический миокардит.
Диагностика
Диагноз выставляется на основании глубины и площади ожогов, общего состояния пациента, гемодинамических показателей, лабораторных данных, а также оценки функции различных органов и систем. Больным назначают анализ мочи, общий и биохимический анализ крови, при необходимости проводят консультации различных специалистов: кардиолога, пульмонолога, гастроэнтеролога и т. д. При подозрении на патологические изменения со стороны легких выполняют рентгенографию грудной клетки, при подозрении на миокардит – ЭКГ, ЭхоКГ и МРТ сердца, при подозрении на нарушение функции органов пищеварительного тракта – контрастную рентгенографию, гастроскопию, и анализ кала на скрытую кровь.
Лечение
Тактика лечения ожоговой болезни определяется периодом данного патологического состояния и выявленными изменениями со стороны различных органов. На этапе первой помощи пациенту дают обильное питье, осуществляют обезболивание, внутривенно вводят кровезаменители и электролитные растворы. При возможности проводят оксигенотерапию или дают наркоз закисью азота. Транспортировка в специализированное мед. учреждение возможна после стабилизации состояния пациента.
При поступлении в стационар больному продолжают давать обильное питье. С целью обезболивания выполняют новокаиновые блокады, назначают ненаркотические и наркотические анальгетики. Дефицит ОЦК восполняют, производя массивные инфузии плазмы, плазмозамещающих жидкостей, кристаллических и коллоидных растворов. При необходимости проводят переливания цельной крови. Используют сердечные гликозиды, глюкокортикоиды, антикоагулянты, аскорбиновую кислоту и кокарбоксилазу. Проводят кислородотерапию. На раны накладывают повязки с антисептиками.
На стадии ожоговой токсемии и септикотоксемии продолжают дезинтоксикационную терапию, назначают антибиотики, витамины, анаболические стероиды, белковые препараты и стимуляторы регенерации. В периоде реконвалесценции осуществляют лечебные мероприятия по восстановлению работы всех органов и систем. По окончании этого периода выполняют реконструктивные операции для устранения контрактур, трофических язв и обезображивающих стягивающих рубцов. Прогноз в первую очередь зависит от глубины и площади ожогового поражения. В отдаленном периоде часто наблюдаются ограничения трудоспособности.
Источник
УДК 616 – 0
ключевые слова: термические ожоги, редкие осложнения, лечение
РЕДКИЕ ОСЛОЖНЕНИЯ ОЖОГОВОЙ БОЛЕЗНИ
, ,
Воронежская государственная медицинская академия
им.
Осложнения при ожоговой болезни разнообразны по своему характеру и течению. Они, как правило, утяжеляют клиническую картину заболевания, а в некоторых случаях являются непосредственной причиной неблагоприятных исходов.
К наиболее редким осложнениям относятся кровотечения из острых язв с одновременной перфорацией одной из них, синдром верхней брыжеечной артерии и геморрагический васкулит (абдоминальная пурпура). По литературным данным эти осложнения описываются в единичных случаях с высоким процентом летальности [2].
За последние 18 лет работы ожогового отделения в Воронежской областной клинической больницы мы наблюдали пациентов с подобными редкими осложнениями ожоговой болезни. Приводим их истории болезни.
22 лет получил термический ожог пламенем в результате взрыва газового баллона. Общая площадь ожоговой поверхности составила 60%поверхности тела, глубоких ожогов было 35%. В отделении проводилась соответствующая терапия, под наркозом выполнялись этапные некрэктомии, раны готовились к дерматомной аутопластике. Через 29 дней после травмы состояние больного начало ухудшаться, появилась рвота с примесью крови, нарастала общая слабость, бледность кожных покровов, пульс был в пределах 120-130 уд. 1 минуту, АД –90/50 мм рт. ст. Раньше подобных явлений у больного не было, язвенной болезнью не страдал. В анализах крови отмечалась анемия, количество эритроцитов снизилось до 1,6·10¹² /л, гемоглобина до 30 г/л.
Эндоскопическим исследованием было установлено профузное желудочное кровотечение, из острой язвы желудка по поводу которого проводили гемостатическую терапию.
Постепенно состояние больного улучшалось, однако, симптомы внутреннего кровотечения оставались. Спустя 9 дней, вновь наступило резкое ухудшение: появились боли в животе, при пальпации отмечалось напряжение передней брюшной стенки, перкуторно отсутствовала печеночная тупость. При рентгенологическом исследовании в брюшной полости определялся свободный газ под правым куполом диафрагмы. Учитывая характерные клинические симптомы, подтверждающие перфорацию полого органа, в этот же день была срочно выполнена операция. При вскрытии брюшной полости обнаружен свободный газ и незначительное количество выпота с примесью крови. При ревизии в субкардиальном отделе желудка на его передней стенке, ближе к малой кривизне, обнаружена перфорация язвы диаметром 0,5 см без признаков инфильтрации. Кровотечение из язвы умеренное. Отверстие в желудке ушито двухрядным узловатым швом с перитонезацией большим сальником. Брюшная полость дренирована. Послеоперационный период протекал тяжело, осложнился частичной эвентрацией тонкого кишечника, с которой удалось справиться оперативным путем. Больной находился в отделении 148 дней, за это время проведена (5 раз) аутодермопластика гранулирующих ран перфорированными кожными лоскутами. При выписке из больницы состояние больного было удовлетворительным.
Показатели анализов крови, свертывающей и иммунной систем в пределах нормы.
Таким образом, при тяжелом течении ожоговой болезни у больных возможно образование острых язв в желудочно –кишечном тракте, которые проявляются иногда кровотечением и перфорацией одновременно.
Для диагностики острых язв рекомендуется использовать современные клинические, рентгенологические и эндоскопические методы исследования больных.
К редким осложнениям ожоговой травмы относится синдром верхней брыжеечной артерии. В основе этого синдрома лежит острое расширение желудка, вследствие сдавления верхней брыжеечной артерией нижней горизонтальной ветви двенадцатиперстной кишки.
Клиническая картина этого осложнения достаточно типична для острой кишечной непроходимости. Появляется обильная многократная рвота желудочным содержимым с примесью желчи на фоне умеренных болей в эпигастральной области, тошнота, вздутие живота в верхних отделах. При этом симптомов раздражения брюшины обычно не бывает. У больных быстро наступает обезвоживание. Рентгенологическое исследование желудка обнаруживает резко увеличенный, растянутый газом желудок с наличием в нем жидкости. Проходимость двенадцатиперстной кишки обычно резко нарушена или совсем отсутствует. Лечение синдрома верхней брыжеечной артерии должно начинаться с консервативных методов, при их неэффективности прибегают к оперативному вмешательству.
Для оперативного лечения синдрома верхней брыжеечной артерии используется обычно дуоденоеюностомия.
В ожоговом отделении находилась на лечении больная с синдромом верхней брыжеечной артерии. 25 лет поступила в ожоговое отделение 25.05.03г. через 23 часа после травмы с диагнозом — термический ожог племенем II- IIIБ степени грудной клетки, верхних и нижних конечностей площадью 30% поверхности тела (IIIБ –22%). Ожоговый шок I ст. Больной была назначена инфузионная терапия до 6 литров в сутки. Первая некрэктомия произведена через 12 дней после поступления на площади 5% поверхности тела. Спустя 2 недели внезапно начало ухудшаться общее состояние больной, появилась рвота с примесью желчи, умеренные боли в животе, симптомов раздражения брюшины не было. Живот вздут, при пальпации определился шум плеска, стула не было.
Общий белок крови 47 г/л, мочевина 6,24 ммоль/л, креатинин 0,086 ммоль/л, глюкоза 6,2 ммоль/л. Больной произведена фиброгастроскопия: в пищеводе, в желудке большое количество жидкости с примесью желчи. Желудок резко увеличен в объеме, слизистая тонкая, привратник зияет в нисходящем отделе щелевидный просвет. Заключение: нарушение эвакуации из желудка и ДПК, эрозивный эзофагит, синдром верхней мезентериальной артерии. Больной проводилось консервативное лечение – инфузионная терапия, удаление из желудка до 5,5-6 литров жидкости, после чего промывание желудка растворами электролитов, новокаина. В связи с безэффективностью консервативного лечения 15.VI. больная была оперирована (проф. ). На операции желудок перерастянут больших размеров. Двенадцатиперстная кишка также расширена до 7 см в диаметре на уровне горизонтальной части. Произведено наложение дуоденоеюноанастомоза, на выключенной петле по РУ с наложением энтеро – энтероанастомоза по типу конец в бок. Послеоперационный период протекал без осложнений. Желудок уменьшился до нормальных размеров в течение недели, тошнота и рвота прекратились. Больной проводилось дальнейшее лечение глубоких ожогов, дважды выполнялась кожная аутодермопластика гранулирующих ожоговых ран.
15 июля больная выписана домой в удовлетворительном состоянии.
Желудочно – кишечное кровотечение возможно не только из острых язв, но и неязвенной природы. Мы наблюдали двух больных, в том числе одного ребенка 13 лет, с типичной клинической картиной геморрагического васкулита, у которых было желудочно –кишечное кровотечение на фоне ожоговой болезни.
Этиология и патогенез этого заболевания остаются до конца не изученными, многие авторы связывают их с нарушением иммунной системы, сенсибилизацией организма препаратами переливаемой крови, парентерального питания, медикаментозными средствами, а также токсинами ожоговой болезни [3]. По видимому, в патогенезе геморрагического васкулита наступают изменения сосудистой системы, ее воспаление и нарушение микроциркуляции. Абдоминальный синдром чаще наблюдается в детском возрасте [1].
Начало заболевания острое – внезапно появляются боли в животе, повышается температура до 39-40,5º, рвота с примесью крови. Локализация болей чаще в эпигастральной области, по характеру схваткообразные, продолжительностью от 10-15 минут до 5-8 часов. Вместе с рвотой могут быть поносы с примесью крови, тенезмы. Живот, как правило, мягкий, перистальтика прослушивается, симптомов раздражения брюшины не бывает. Такое несоответствие интенсивных болей и относительно спокойной картины со стороны живота является типичным для геморрагического васкулита. Приступы болей в животе и рвота обычно повторяются через несколько часов или дней, т. е. характерно волнообразное течение заболевания. В распознавании данного осложнения большое значение имеет симметричное высыпание багровых геморрагических пятен размерами от точечных до 1 см в диаметре на голенях, предплечьях, вокруг крупных суставов. Высыпания появляются в первые дни заболевания, однако описаны случаи, когда петехии появлялись к концу первого месяца [1].
Приведем кратко историю обожженного больного с геморрагическим васкулитом, осложненным желудочно – кишечным кровотечением.
23 лет, 22.07.86 г. получил ожоги пламенем при тушении пожара. В течение первых 6 дней лечился в больнице по месту жительства, затем санавиацией в тяжелом состоянии доставлен в ожоговое отделение. При осмотре ожоги IIIА –IIIБ степени на грудной клетке, верхних и нижних конечностях площадью 40% поверхности тела (IIIБ –18%). 19.08 и 2.09 выполнена свободная кожная аутопластика гранулирующих ран. Пересажанные кожные лоскуты приживались без особенностей. О5.09.86 г. у больного появились боли по всему животу, рвота с примесью желчи. Отмечалась общая слабость, умеренная тахикардия. Живот при пальпации мягкий, симптомов раздражения брюшины не было. Температура тела 38,5º, гемоглобин крови 80 г/л, лейкоцитов 12,8·10 ³/л. Начиная с 6,09 и по 28.09 ежедневно или через день, как правило, к вечеру у больного появлялись сильные схваткообразные боли в нижних отделах брюшной полости, продолжающиеся от 30 минут до 5 часов, при этом была многократная рвота иногда цвета кофейной гущи, понос с примесью крови и слизи, развивалась выраженная анемия с падением гемоглобина и АД, лейкоцитоз достигал 18·10 ³/л. Температура тела периодически поднималась до 38-39º. Со стороны брюшной полости признаков «острого» живота не было, он был мягкий, умерено вздут, участвовал в акте дыхания, симптомы раздражения брюшины отсутствовали.
11.09 больному были проведены инструментальные методы исследования. При гастродуоденоскопии: в желудке картина геморрагического гастрита и эрозивного дуоденита. При колоноскопии – язвенный колит с кровотечением на всем протяжении толстого кишечника.
Диагностирован геморрагический васкулит, абдоминальная форма. Назначено соответствующее лечение: гормональные препараты – преднизалон по 60 мг в/в, ретаболил I доза в неделю, солкосерил по 2 мл в/м ежедневно, переливание свежецитратной крови, эритроцитарной и тромбоцитарной массы до 300-500 мл ежедневно, викасол, хлористый кальций, нуклеинат натрия, антигистаминные препараты.
Диагноз был подтвержден появлением на голенях и голеностопных суставах характерной геморрагической сыпи (спустя 7 дней после начала кровотечения). Сыпь исчезла через 5 дней и вновь появилась на этих же участках и тыле правой кисти через 8 дней после новой волны желудочно – кишечного кровотечения. Несмотря на проводимую терапию, состояние больного оставалось угрожающим. Пересажанные кожные лоскуты начали частично лизироваться. В отделении проводились постоянно консилиумы с врачами –гематологами, в динамике следили за тестами кровопотери. Проводилась энергичная кровоостанавливающая и замещающая терапия. И только спустя 4 недели после первых признаков внутреннего кровотечения состояние больного начало постепенно улучшаться: появился аппетит, стихли жестокие боли в животе, прекратился понос, тенезмы. Местно, при восстановленной гемодинамике, началась эпителизация ожоговых ран. При контрольной фиброгастроскопии и колоноскопии – острые эрозии, изъявления слизистых, картина геморрагического гастрита в основном исчезли.
Больной выписан домой на 95 сутки в удовлетворительном состоянии.
Таким образом, следует признать, что при ожоговой болезни возможны разнообразные тяжелые осложнения, в том числе и со стороны пищеварительного тракта: острые язвы с кровотечением и одновременной перфорацией, синдром верхней брыжеечной артерии, геморрагический васкулит, осложненный желудочно – кишечным кровотечением.
Для своевременной диагностики указанных осложнений необходимо динамическое наблюдение за течением самой ожоговой болезни с использованием эндоскопических, рентгенологических методов исследования желудка, кишечника, систематического изучения показателей иммунной системы, коагуляционных свойств крови и лабораторных данных. Ответственной задачей хирурга является выбор способов лечения
вышеперечисленных осложнений, которые должны быть комплексными и определяться с участием специалистов по профилю патологии. В снижении количества опасных осложнений при ожоговой болезни, решающую роль играет их профилактика. Предупреждение осложнений, в том числе и редко – встречающихся, заключается в первую очередь в своевременной полноценной терапии ожоговой болезни, позволяющей раннее восстановление утраченного кожного покрова.
СПИСОК ЛИТЕРАТУРЫ
1. Геморрагические заболевания и синдромы М. Медицина 1988.
2. Острые хирургические заболевания органов пищеварения у обожженных Л. Медицина 1985.
3. Геморрагический васкулит у детей Л. Медицина 1984.
Источник

