Таблетки панкреатит и сахарный диабет
Заболевания поджелудочной железы имеют большую распространенность среди жителей нашей страны. Выявляют их примерно у 9% больных, причем в большинстве случаев диагностируется панкреатит, сопровождающийся воспалением паренхимы поджелудочной, который провоцирует ряд других заболеваний (некроз, желчнокаменную болезнь и т.д.). И чтобы предотвратить развитие серьезных осложнений и наступление полной дисфункции органа, врачи назначают своим пациентам специальные таблетки для поджелудочной железы, способствующие снятию воспалительных процессов и улучшению пищеварения.
Поджелудочная железа представляет собой непарный орган, который располагается за задней стенкой желудка и прилегает к 12-перстной кишке и селезенке. Она выполняет две функции – экзокринную и эндокринную. Экзокринная функция предполагает под собой синтез пищеварительных ферментов (амилазу, липазу и протеазу), которые требуются для переваривания и усвоения белков, жиров и углеводов. Эндокринная функция является ответственной за выработку гормонов, которые регулируют уровень сахара в крови и обеспечивают нормальное протекание обменных процессов в организме.
При нарушении экзокринной и/или эндокринной функции наблюдается сбой в работе поджелудочной, что, естественно, сказывается на общем самочувствии человека. У него периодически возникают боли в правом или левом подреберье, снижается аппетит, наблюдается тошнота, рвота, диарея, запор и т.д. Все это является следствием нарушения пищеварительных или обменных процессов в организме, восстановить которые, к сожалению, удается не всегда.
Заболевания поджелудочной железы, которые подлежат лечению
Для лечения поджелудочной железы используют специальные препараты. Однако подбирают их всегда с учетом не только индивидуальных особенностей организма пациента, но и типа болезни, которая была у него диагностирована. И прежде чего озвучивать названия таблеток, которые чаще всего используются для компенсации недостаточности железы, необходимо рассмотреть, какие бывают болезни поджелудочной.
Среди них наиболее распространенными являются:
- острый и хронический панкреатит,
- сахарный диабет,
- муковисцидоз,
- панкреолитиаз,
- опухоль поджелудочной,
- рак поджелудочной.
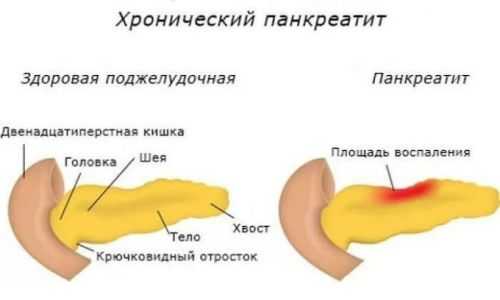
Хронический панкреатит
Во всех этих случаях проводится разное лечение поджелудочной железы таблетками. Но не всегда они дают положительные результаты. К сожалению, при наличии таких заболеваний, как панкреолитиаз, рак и опухоль поджелудочной, препараты дают лишь временный эффект. Чтобы вылечить эти болезни, требуется осуществление хирургического вмешательства.
Большинство болезней этого органа не поддаются медикаментозному лечению. Чаще всего таблетки от поджелудочной железы назначаются только в качестве вспомогательной терапии, которая позволяет уменьшить проявления заболевания и предупредить его дальнейшее прогрессирование.
И если говорить о том, какие признаки имеют болезни поджелудочной, то следует отметить, что при сбоях в работе этого органа первым делом страдает пищеварение. Проявляется это возникновением:
- изжоги,
- отрыжки, после которой во рту ощущается привкус горечи,
- ощущения тяжести в желудке,
- нарушения стула,
- тошноты,
- учащения мочеиспускания,
- постоянной жажды,
- отвращения к жирной и жареной пище,
- слабости.
Расположение поджелудочной железы
Также нужно отметить, что панкреатиты часто сопровождаются острыми опоясывающими болями в верхней части живота, которые в прямом смысле слова сковывают больного, повышением температуры и открытием рвоты. Как правило, такие симптомы возникают при обострении болезни.
Важно! При внезапном обострении панкреатита не стоит искать информацию в интернете о том, что делать при болях в поджелудочной железе. Следует сразу же вызывать бригаду врачей на дом! Если пациент не получит своевременную медицинскую помощь, это может привести к серьезным последствиям, вплоть до некроза и развития абсцесса.
Лечение острого панкреатита
При развитии острого панкреатита у человека возникает сильный болевой синдром, появление которого объясняется активизацией процессов самопереваривания в поджелудочной из-за воспаления, повлекшего за собой отечность паренхимы, сдавливание выводных протоков и застоя панкреатического сока в органе. В этом случае не используются таблетки от боли в поджелудочной железе, так как они могут усугубить состояние пациента.
Препараты для лечения панкреатита у взрослых
При остром панкреатите показана терапия препаратами, выпускаемыми в форме растворов для внутримышечного или внутривенного введения. В данной ситуации важным моментом является блокировка синтеза пищеварительных ферментов. С этой целью используются антиферментные препараты, к которым относятся Гордокс и Контрикал.
Чтобы снять боль, врачи прибегают к помощи анальгетиков (Анальгин, Ибупрофен и т.д.) и спазмолитиков (Но-шпа, Папаверин и другие). Если воспаленная поджелудочная железа дает такие симптомы, как рвота и диарея, то в этом случае, чтобы не допустить обезвоживание организма, используются противорвотные препараты (Церукал или Метоклопрамид) и противодиарейные средства (Регидрон, Таннакомп и другие).
В тех ситуациях, когда панкреатит сопровождается присоединением бактериальной инфекции, назначаются антибиотики. Однако их применение производится после полной оценки состояния не только поджелудочной, но и печени, так как именно на нее производится наибольшая нагрузка при приеме этих препаратов. А так как при панкреатите работа этого органа также дает сбой, без оценки его функционирования антибактериальные препараты применяются только в экстренном случае.
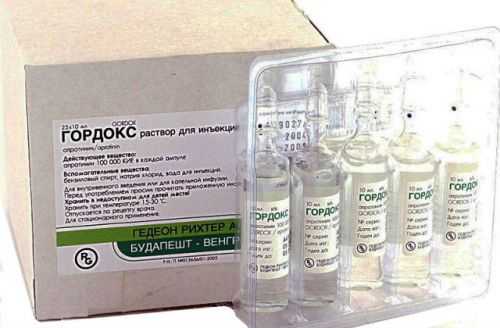
Гордокс – антиферментный препарат для лечения поджелудочной железы в стационарных условиях
Внутривенно или внутримышечно введение лекарственных препаратов осуществляется до тех пор, пока состояние пациента не приходит в норму. Но параллельно с этим применяют голодную диету. Она также позволяет уменьшить активность пищеварительных ферментов и снять нагрузку с воспаленной поджелудочной.
Как только состояние больного стабилизируется, лечение осуществляется лекарствами в форме таблеток. Пить их рекомендуется на протяжении длительного времени. Однако в этом случае антиферментные препараты заменяются на ферментные (Панкреатин, Креон, Мезим и т.д.), а обезболивающие средства отменяются (остаются только спазмолитики). Таким образом рекомендуется лечить поджелудочную железу в течение 2-3 месяцев. При этом также назначается лечебный стол №5, которого необходимо придерживаться на протяжении 6-12 месяцев.
Лечение хронического панкреатита
Какие таблетки следует принимать для лечения хронического панкреатита, решает врач в зависимости от общего состояния больного. Однако при развитии этого заболевания больных часто мучают боли в животе, которые сопровождаются тошнотой и метеоризмом. И не всегда имеется возможность посетить врача, чтобы уточнить у него, какие таблетки от боли в желудке и поджелудочной следует принимать.
При таком заболевании, как хронический панкреатит, живот болит в двух случаях – после употребления пищи или когда человек принимает лежачее положение. В таких ситуациях не стоит сразу же хвататься за таблетки. Можно попытаться обойтись и без них, принять сидячее положение, наклонив верхнюю часть туловища вперед и приложив к области поджелудочной холодный компресс. Если же данные мероприятия не помогают устранить болезненные ощущения, можно выпить спазмолитик или анальгетик. Но помните, что препараты в форме таблеток при болях в поджелудочной можно принимать только при условии отсутствия признаков обострения болезни (рвоты, диареи, повышения температуры и т.д.).
При воспалении поджелудочной железы и появлении болей в правом или левом подреберье врачи рекомендуют принимать следующие спазмолитики и анальгетики:
- Баралгин,
- Асперин,
- Парацетамол,
- Папаверин,
- Дротаверин или Но-шпу.
Анальгетики, способствующие снятию болезненных ощущений в поджелудочной железе
Если боли не проходят, необходимо использовать препараты, относящиеся к фармацевтической группе Н2-блокаторов. Среди них наиболее быстро снимают болезненные ощущения:
- Ранитидин,
- Фамотидин.
Также для облегчения состояния больного употребляют антигистаминные и холинолитические препараты – Димедрол, Платифиллин и Атропин.
Другие препараты для лечения поджелудочной железы
В лечении поджелудочной железы важным моментом является прием ферментных препаратов, но только не в момент возникновения острого приступа. Эти средства содержат в себе ферменты, которые обеспечивают восстановление пищеварительных функций и улучшение процесса усвоения питательных веществ в кишечнике. К таковым медикаментам относятся:
- Панкреатин,
- Мезим Форте,
- Панзинорм,
- Фестал и другие.
Данный список содержит в себе ферментные препараты, в основе которых лежит действующее вещество панкреатин, который получают из поджелудочной бычьей или свиной железы. У некоторых людей на нее возникает аллергическая реакция, и в этих случаях для улучшения работы поджелудочной используются медикаменты растительного происхождения, в основе которых лежит папаин или рисовый грибок. Среди них наиболее распространенными являются Юниэнзим, Пепфиз и Сомилаза.

Ферментный препарат растительного происхождения, способствующий улучшению процессов пищеварения
Если панкреатит сопровождается повышением уровня кислотного желудочного сока и высокими рисками возникновения язвенной болезни, врачи также рекомендуют принимать:
- Омез,
- Алмагель,
- Оцил,
- Пепсидил,
- Гастрозол.
Особенности лечения поджелудочной таблетками
Необходимо понимать, что в 90% случаев развитие панкреатита и прочих заболеваний поджелудочной железы провоцируется ведением неправильного образа жизни, а именно злоупотреблением табачными и спиртными изделиями, а также наличием в рационе повышенного содержания жирной и жареной пищи. Все это негативным образом сказывается на работе железы и провоцирует развитие в ней воспалительных процессов.
И чтобы лечение поджелудочной препаратами дало положительный результат, терапия обязательно должна включать в себя диету и отказ от вредных привычек. Если же негативные факторы и далее будут оказывать влияние на поджелудочную, предотвратить дальнейшее прогрессирование болезни и возникновение на ее фоне осложнений не будет реально. Как необходимо питаться при наличии панкреатита, расскажет лечащий врач.
Тест: на определение риска сахарного диабета 2 типа

Источник
Одна из самых серьезных патологий органов пищеварительной системы – панкреатит. Это семейство заболеваний, при которых воспаляется поджелудочная железа. Орган выполняет две важных функции:
- Экзокринную – выделение в двенадцатиперстную кишку пищеварительных ферментов (расщепляющих крахмал, жиры, белки) и электролитической жидкости, транспортирующей энзимы в двенадцатиперстную кишку.
- Эндокринная – продукция гормонов глюкагона и инсулина в кровь, регулирующих обмен углеводов.
Основными причинами, вызывающими нарушения в функционировании поджелудочной железы, и провоцирующими воспаление становятся: в 70% случаев – употребление алкоголя, в 20% – желчнокаменная болезнь. Болезнь может возникнуть при травмах поджелудочной железы, различных инфекционно-вирусных и аутоиммунных заболеваниях, врожденной склонности, приеме некоторых медицинских препаратов.
В международной классификации панкреатит, в зависимости от причин возникновения, разделяют на: острый, хронический, вызванный алкогольным воздействием, и хронический, спровоцированный иными причинами.
Под воздействием химического или физического поражения поджелудочной железы повышается протоковое давление и происходит высвобождение из клеток органа неактивных проферментов. Они не успевают выйти в просвет двенадцатиперстной кишки и активизируются, переваривая ткани железы. Реже нарушения возникают при кальцинировании и склерозе паренхимы (внутренней ткани) поджелудочной железы. В результате возникают и прогрессируют очаговые изменения, дегенерация и перерождение клеток в фиброзную (соединительную) ткань. При длительном воспалительном процессе атрофируется большая часть панкреоцитов (железистые элементы), перестают выделяться энзимы и гормоны. Это приводит к ферментной недостаточности, в 40% случаев к сахарному диабету.
Воспалительный процесс поджелудочной железы
Диабет при панкреатите
Диабет при панкреатите сопровождается расстройствами пищеварения, болью в животе и нарушением обмена углеводов. Чаще уровень сахара в крови довольно высокий. Это связано с тем, что поджелудочная железа не может выделить достаточного количества инсулина, понизив уровень глюкозы. Возникает диабет первого типа.
При диабете 2 типа нарушается расщепление углеводов. При высоком уровне инсулина клетки не реагируют на гормон. Это заставляет поджелудочную усиленно работать. В результате прогрессирует воспаление и атрофический панкреатит.
Консервативное лечение
Панкреатит и диабет предполагают медикаментозное лечение. При недостаточности ферментной функции поджелудочной железы необходима заместительная терапия. Доктор индивидуально подбирает дозы энзимных препаратов, расщепляющих белки, жиры, нормализующих углеводный обмен.
Диабетикам с инсулинозависимостью выполняются уколы инсулина. Для больных с диабетом 2 типа инъекции не делаются. Больным назначают препараты, понижающие сахар в крови.
Лечебное питание
Панкреатит и сахарный диабет обязательно лечатся комплексно. Параллельно с медикаментозной терапией больные обязаны придерживаться диетического питания. Подобный подход позволит избежать осложнений, добиться стойкой ремиссии, улучшить качество жизни больных.
Основные принципы питания при панкреатите и расстройствах пищеварения
Основные правила питания при панкреатите заключаются в сбалансированности питательной ценности употребляемых продуктов. Необходимо увеличить количество белка, уменьшить потребление простых углеводов и оптимизировать число растительных и животных продуктов. Еда, содержащая протеин, благотворно влияет на течение заболеваний поджелудочной железы. Протеины находятся в продуктах: мясо, рыба, соевые бобы, яичный белок и орехи. Независимо от присутствия диабета в анамнезе важен дробный прием пищи. Режим предполагает 6-ти разовое питание порциями весом не более 300 г.
Для лечения обострившегося и хронического воспалительного процесса поджелудочной железы разработана специальная диета стол № 5п. При диабете применяется стол № 9.
Для больных панкреатитом важно не провоцировать сильного выделения желудочного сока, как и при язве желудка. Повышенное содержание соляной кислоты вызывает продукцию гастрина. Гормон стимулирует секрецию поджелудочной железы, её пищеварительных ферментов и инсулина. Из рациона требуется исключить острую и кислую пищу, блюда, подвергшиеся жарке и копчению. Запрещено употреблять алкоголь.
Диета при язве, как и при панкреатите, предполагает готовить блюда на пару или отваривать, перетирать и подавать в теплом виде. Механическое воздействие и температурные перепады неблагоприятно действуют на слизистую желудка, вызывают воспаление и продукцию поджелудочных энзимов.
Продукты, которые можно и нельзя при панкреатите и диабете
Рацион питания больных в каждом отдельном случае подбирается индивидуально, с оглядкой на сопутствующие патологии. Диета при панкреатите и сахарном диабете должна также учитывать вкусовые предпочтения и непереносимость конкретных продуктов и в то же время призвана компенсировать недостаток питательных веществ. Такой дефицит возникает в результате недостаточного усвоения белков, жиров и углеводов. Меню должно учитывать уровень толерантности организма к глюкозе.
При диабете в рационе питания больных включается достаточное количество белковой пищи. Продукты, богатые протеином, медленно расщепляются и не вызывают скачков сахара в крови, рекомендуются для диабетиков.
При обострении хронического воспалительного процесса из рациона исключают рисовую, овсяную и манную каши. Предпочтение отдается гречке. Хлеб нужно выбирать серый, и прежде чем съесть, его подсушивают. Свежая и сдобная выпечка, особенно при гастрите с пониженной кислотностью, вызывает гниение плохо переваренной пищи. Это усложняет расщепление углеводов, увеличивает нагрузку на поджелудочную железу и приводит к скачкам сахара в крови. При диабете в лёгкой форме и хроническом панкреатите разрешается кушать сухарики и бублики. Эти изделия сравнительно малокалорийны. Баранки и сушки лучше размачивать в чае. Такое щадящее питание не раздражает слизистую и обогащает меню больного.
При тяжелом диабете больному запрещены сладости и сладкие фрукты. А вот при невысоком уровне сахара и хроническом панкреатите можно включать в рацион питания небольшое количество сластей.
Овощи и фрукты при обострении заболеваний необходимо поддавать тепловой обработке. Во время ремиссии разрешено поедать сырыми. Кислые фрукты: яблоки, сливы и др. при острой фазе заболевания противопоказаны. Кроме того, что эти фрукты стимулируют выработку желудочного и панкреатического соков, слива при панкреатите усиливает диарею и ухудшает течение заболеваний. Во время стойкой ремиссии можно в небольших количествах кушать кислые фрукты. Они содержат большое количество фруктовых кислот, витаминов и минералов, благоприятно действующих на организм и его восстановительные функции.
Хорошо при сахарном диабете пить обезжиренное молоко и молочные продукты, разрешены они и при панкреатите. Благодаря аминокислотам и ферментам молокопродукты легко усваиваются, а наличие белка, кальция и других микро и макроэлементов способствует затиханию воспаления и восстановлению функций организма.
Также в рационе нужно пересмотреть качество жиров. Диета при панкреатите и язве запрещает сало свиней, говяжий жир и бараний. Предпочтение лучше отдать нежирному мясу (курице, телятине) и речной рыбе. В рационе обязательно должны присутствовать растительные жиры: оливковое, льняное и другие. Они целебно действуют на восстановление клеточных структур, нормализуют холестерин и жировой обмен.
Больным запрещаются шоколад и какао. Острые чеснок, лук и редька при панкреатите вызывают резкие боли и сильную диарею даже при стойкой ремиссии.
Значительно обогащают питание различные травы и пряности. Они насыщают организм антиоксидантами, помогающими выводить токсины. Но нужно быть осторожными, принимая в пищу зелень при панкреатите. Эфирные масла и органические кислоты раздражают слизистую желудка и провоцируют избыточную секрецию панкреаферментов. Поэтому щавель, шпинат и салат противопоказаны при этом заболевании. При длительной ремиссии больному разрешается использовать в приготовлении пищи другие травы: базилик, кинзу, чабрец и другие. Самыми безопасными считаются укроп, сельдерей, тмин, фенхель и петрушка при панкреатите. Суточная норма этих пряностей подбирается индивидуально, в зависимости от переносимости отдельных продуктов и сопутствующих осложнений.
Прогноз и общие советы
Клинические исследования показали, что для получения стойкой ремиссии при хроническом панкреатите и диабете больным необходимо, прежде всего, правильно питаться. Важно также выпивать достаточное количество воды. Она способствует лучшему перевариванию пищи, нормализует водно-солевой баланс и помогает выводить из организма продукты распада.
Сбалансированная диета и заместительная терапия улучшают качество жизни больных. Доктор расскажет, какие разрешены продукты при панкреатите и диабете, подберет рацион питания и назначит курс лечения. Эти меры в 80% случаев приводят к длительной ремиссии.
Источник
