Склерозирующей формы хронического панкреатита
Содержание
Этиологическими факторами хронического панкреатита являются острый панкреатит, диффузный еюноилеит, язвенный колит, наследственный панкреатит, квашиоркор, гемохроматоз, атеросклероз и др.
Патогенез хронического панкреатита, возникающего вследствие острого, аналогичен последнему. При белково-дефицитном панкреатите в основе патогенеза лежат явления жировой дегенерации (панкреатопатии) или атрофии паренхимы, как при атеросклерозе, с замещением паренхимы соединительной тканью. Различают подострый интерстициальный (отечный) панкреатит, хронический паренхиматозный панкреатит, хронический склерозирующий панкреатит, калькулезный панкреатит, смешанную форму хронического панкреатита.
Подострый интерстициальный панкреатит напоминает острый отечный, однако отличается от него менее тяжелым, более затяжным течением, меньшей эффективностью терапии. При этой форме наблюдаются боли в верхней половине живота, пальпируемая болезненная резистентность в области локализации поджелудочной железы (отек ее). Амилаза крови часто повышена, но незначительно. Диастаза мочи чаще в пределах нормы. Внешнесекреторный тип панкреатической секреции — верхний блок ее, т. е. снижен объем секреции и повышена концентрация ферментов в дуоденальном соке в ответ па стимуляцию секретином или соляной кислотой. Концентрация гидрокарбонатов нормальная. Этот тип секреции свидетельствует о нарушении сосудистой фильтрации. Ангиография показывает гиперваскуляризацию железы и ее увеличение.
Лечение подострого интерстициального панкреатита — как и при отечной форме острого панкреатита. Прогноз в большинстве случаев благоприятный.
Хронический паренхиматозный панкреатит
Хронический паренхиматозный панкреатит — собирательное понятие; он характеризуется панкреатической недостаточностью, выраженной в той или иной степени, вследствие атрофии железы. Сюда можно отнести муковисцидоз взрослых, липоматозную атрофию или псевдогипертрофию поджелудочной железы при обменнопищевых нарушениях (кальцифицирующий панкреатит тропических стран вследствие белкового голодания), алкогольный панкреатит, панкреатит при гемахроматозе, квашиоркоре, неспецифическом язвенном колите, диффузном еюноилеите и др. Эта форма панкреатической недостаточности проявляется диареей, стеатореей, потерей веса, вздутием кишечника. Болевой синдром не занимает ведущего места в клинической картине этой формы панкреатита, и ее диагностируют как энтероколит, энтерит. Внешнесекреторный тин панкреатической секреции — гипосекреторный: снижение содержания панкреатических ферментов, т. е. белково-синтетической функции; поджелудочной железы — при нормальном объеме секреции и концентрации гидрокарбонатов. Панкреатические ферменты крови (амилаза, липаза, трипсин) в норме или даже ниже ее. Диастаза мочи также ниже нормы или в норме. При сканировании поджелудочной железы наблюдается снижение включения радиометки в поджелудочную железу. Ангиография показывает снижение васкуляризации поджелудочной железы. При исследовании с мечеными липидами отмечается увеличение выделения с суточным калом меченого жира (триолеатглицерина) выше нормы (норма до 5%) при неизмененном или слегка повышенном выделении жирной кислоты.
Как лечить хронический паренхиматозный панкреатит
Диета с повышенным содержанием белка (стол №5). Заместительная терапия — панкреатин (по 1-2 г 5-6 раз в сутки во время или после еды) и его аналоги (полизим, котазим, мезимфорте, панзипорм, панкреон и др.). Общеукрепляющие средства (витамины, анаболические стероидные препараты), липотропные препараты.
Профилактика — полноценное питание, исключение алкоголя, курения и других вредных привычек. Больных нужно переводить на работу, не связанную с физическим и умственным перенапряжением.
Хронический склерозирующий панкреатит
Является как следствием других форм хронического панкреатита (интерстициальный, паренхиматозный), так и первичным самостоятельным заболеванием в результате или экзогенной обтурации панкреатических протоков (стриктура сфинктера Одди, камень в панкреатическом протоке, фиброз головки поджелудочной железы, так называемый псевдоопухолевый панкреатит и т. д.), или эндогенной (вследствие воспаления протоков — дуктулитов). Эта форма панкреатита характеризуется преимущественно перидуктулярными и периацинарными склеротическими изменениями с расширением панкреатических протоков.
Клинически эта форме панкреатита проявляется болевым синдромом, рецидивами болей. Чаще всего провоцирующими факторами служат те, которые усиливают панкреатическую секрецию и тем самым способствуют повышению давления в панкреатических протоках: пищевые факторы (особенно сокогонного действия — овощи, фрукты, соки), физическая нагрузка, стрессовые факторы и т. д.
В диагностическом плане наиболее ценны исследования внешней секреции — обтурационный тип секреции по Драйлингу (уменьшение объема секреции и концентрации гидрокарбонатов при нормальной концентрации ферментов), а также кривые панкреатических ферментов в сыворотке крови после нагрузки (диастазные кривые).
Как лечить хронический склерозирующий панкреатит
Ограничительная в отношении калоража и особенно секретогонных средств диета. Диета должна быть химически и механически щадящей. Важен режим питания (частое, дробные порции) и быта (избегать перегрузок физических, умственных, стрессов, а также простудных и вирусных заболеваний). Медикаментозная терапия — спазмолитические средства и препараты, понижающие панкреатическую секрецию (холинолитические, ганглиоблокирующие). Следует избегать препаратов, стимулирующих панкреатическую секрецию (желчегонные, слабительные и др.).
Прогноз у большинства больных — при условии соблюдения диеты, режима питания и быта — благоприятный. Трудоспособность больных снижена, особенно в период обострения. При длительном течении болезни больных нужно переводить па инвалидность.
Калькулезный панкреатит
Калькулезный панкреатит встречается в среднем в 11,2%, а по некоторым данным, даже в 30% случаев. Патогенез его обусловлен гиперсекрецией глюкагона, стимулирующего паращитовидные железы, а также нарушением химизма панкреатического секрета вследствие воспалительных и застойных явлении в панкреатических ходах.
Симптомы калькулезного панкреатита
Зависят от локализации камней: при локализации их в головке или теле поджелудочной железы клиническая картина носит выраженный болевой характер; отмечаются запоры, болезненность по ходу толстого кишечника (дискинезия кишечника, обусловленная раздражением нервных стволов, проходящих в зоне расположения поджелудочной железы, а также биохимическими нарушениями — гипокальциемией). У больных этой группы часто повышена амилаза крови, реже — мочи, кислотность желудочного сока. При тотальном калькулезном панкреатите, т. е. при кальцификации по ходу всей железы, отмечается выраженная внешнесекреторная и внутрисекреторная (сахарный диабет) недостаточность. Болевой синдром часто не выражен.
Как лечитЬ калькулезный панкреатит
Лечение хирургическое. При внешнесекреторной и внутрисекреторной недостаточности проводится заместительная терапия (панкреатит и его аналоги, инсулин).
Санаторно-курортное лечение (за исключением острых форм и обострения) проводится в санаториях желудочно-кишечного типа.
Прогноз часто неблагоприятный, так как при калькулезном панкреатите злокачественное перерождение отмечается во много раз чаще, чем при других формах панкреатита. Трудоспособность при этой форме панкреатита снижена, вплоть до перевода больных па II группу инвалидности.
Названные формы хронического панкреатита чаще встречаются в клинической практике в сочетании друг с другом. Клиника и лечение этой смешанной формы панкреатита зависят от преобладания в ней той или иной формы хронического панкреатита.
Для получения более подробной информации пожалуйста пройдите по ссылке
Консультация по поводу лечения методами традиционной восточной медицины (точечный массаж, мануальная терапия, иглоукалывание, фитотерапия, даосская психотерапия и другие немедикаментозные методы лечения) проводится по адресу: г. Санкт-Петербург, ул. Ломоносова 14,К.1 (7-10 минут пешком от станции метро «Владимирская/Достоевская»), с 9.00 до 21.00, без обеда и выходных.
Уже давно известно, что наилучший эффект в лечении заболеваний достигается при сочетанном использовании «западных» и «восточных» подходов. Значительно уменьшаются сроки лечения, снижается вероятность рецидива заболевания. Поскольку «восточный» подход кроме техник направленных на лечение основного заболевания большое внимание уделяет «чистке» крови, лимфы, сосудов, путей пищеварения, мыслей и др. – зачастую это даже необходимое условие.
Консультация проводится бесплатно и ни к чему Вас не обязывает. На ней крайне желательны все данные Ваших лабораторных и инструментальных методов исследования за последние 3-5 лет. Потратив всего 30-40 минут Вашего времени вы узнаете об альтернативных методах лечения, узнаете как можно повысить эффективность уже назначенной терапии, и, самое главное, о том, как можно самостоятельно бороться с болезнью. Вы, возможно, удивитесь — как все будет логично построено, а понимание сути и причин – первый шаг к успешному решению проблемы!
Источник
Хронический панкреатит является прогрессирующим заболеванием и характеризуется нарастающим замещением тканей поджелудочной железы соединительной тканью (склероз) и прогрессирующей очаговой, сегментарной или диффузной деструкцией экзокринной ткани.
Это заболевание встречается довольно часто, однако распознавание его представляет значительные трудности. Объясняется это тем, что хронический панкреатит не имеет характерной клинической картины, в результате чего он часто протекает под видом других заболеваний органов брюшной полости (язвы желудка или двенадцатиперстной кишки, гастрита, холецистита, гепатита и др.).
Классификация хронического панкреатита. Принято различать следующие формы хронического панкреатита:
- Рецидивирующий панкреатит. Эта форма встречается у большинства больных, перенесших острое воспаление поджелудочной железы. Суть ее заключается в периодически повторяющихся атаках острого панкреатита.
- Болевой панкреатит. Для этой формы панкреатита характерным является наличие постоянных, различной силы болей, локализующихся в эпигастрии и иррадиирующих в поясничную область и в левое подреберье. Боли часто сопровождаются диспепсическими расстройствами (тошнотой, рвотой).
- Псевдотуморозная (желтушная) форма хронического панкреатита характеризуется развитием значительного уплотнения ткани головки поджелудочной железы, что приводит к сдавлению желчного протока и возникновению механической желтухи. Основными признаками этой формы панкреатита являются небольшие болевые ощущения в области правого подреберья и эпигастральной области, похудание, диспепсические расстройства, медленно нарастающая желтушность кожи и склер.
- Склерозирующая (индуративная) форма хронического панкреатита развивается при желчнокаменной болезни, заболеваниях большого дуоденального сосочка, хроническом алкоголизме и протекает с нарушением внешней и внутренней секреторной функции поджелудочной железы.
- Калькулезная форма (панкреатолитиаз, калькулезный панкреатит) характеризуется образованием конкрементов в паренхиме поджелудочной железы или в ее протоковой системе. Проявления калькулезного панкреатита похожи на клиническую картину рецидивирующего панкреатита.
- Кистозная форма. При этой форме панкреатита в ткани поджелудочной железы образуются кисты. Принято различать истинные и ложные кисты поджелудочной железы.
Истинными называются кисты, внутренняя поверхность которых выстлана эпителием. Они развиваются при закупорке выводных протоков желез, а также в результате отшнуровывания отдельных долек и мелких ходов при хроническом панкреатите. К истинным кистам относятся цистаденомы и врожденные кисты поджелудочной железы.
Ложными называются кисты, капсула которых внутри не выстлана эпителием. Эти кисты встречаются чаще истинных и возникают на месте некроза ткани поджелудочной железы, развивающегося при остром воспалении ткани железы, а также после ее травматического повреждения. Величина таких кист различна — от небольших размеров до размеров головы взрослого человека. В полости кисты содержится желтого или шоколадного цвета жидкость, в которой обнаруживаются панкреатические ферменты.
Этиология хронического панкреатита.
По этиологическим факторам принято выделять первичные и вторичные панкреатиты. Для первичных хронических панкреатитов характерно развитие хронического воспалительного процесса первично в самой поджелудочной железе. Причиной развития первичного хронического панкреатита в большинстве случаев является длительное употребление алкоголя — алкоголизм.
Нарушение кровообращения в ткани поджелудочной железы приводит к развитию ишемического хронического панкреатита. Обычно такой панкреатит возникает у пожилых людей, страдающих атеросклерозом и гипертонической болезнью. Такой панкреатит принято называть идиопатическим. Приблизительно у 3,5% больных с гиперпаратиреодизмом встречается хронический панкреатит. В его патогенезе имеет значение увеличение содержания кальция и белка в панкреатическом соке.
Вторичные панкреатиты являются следствием патологических процессов, развивающихся в органах, находящихся в непосредственной близости к поджелудочной железе или функционально связанных с ней. К этим патологическим процессам относятся:
- желчнокаменная болезнь (калькулезный холецистит, холедохолитиаз);
- стеноз, воспаление (оддит), полиноз большого дуоденального сосочка;
- парапаниллярные дивертикулы;
- пенетрирующая язва желудка или двенадцатиперстной кишки.
Клиническая картина хронического панкреатита. Основными симптомами хронического панкреатита являются боли, диспепсические расстройства, похудание, нарушение функции кишечника. Боли характеризуются различной интенсивностью, локализуются в верхней половине живота, иррадиируют в поясничную область, нередко носят опоясывающий характер. Они обычно возникают после погрешностей в диете (обильной жирной или острой пищи, приема алкоголя).
Диспепсические расстройства проявляются ухудшением аппетита, появлением тошноты, отрыжки, метеоризма, нарушением функции кишечника (понос или запор). Стул у больных с хроническим панкреатитом может быть обильным, водянистым, с гнилостным запахом и содержать большое количество жира. Диспепсические расстройства обычно обусловлены недостаточностью экскреторной функции поджелудочной железы и плохим перевариванием жиров, белков и углеводов.
При осмотре больных с хроническим панкреатитом обращает на себя внимание их внешний вид. Часто выявляются похудание, сероватый или желтушный цвет кожи, осунувшиеся черты лица.
Пальпация живота больного с хроническим панкреатитом выявляет болезненность в эпигастральной области, а также атрофию мышц в области проекции поджелудочной железы (симптом Groth). Пальпация зоны расположения поджелудочной железы может установить наличие плотного поперечно расположенного тяжа. При образовании кисты поджелудочной железы в эпигастральной области пальпируется опухолевидное образование овальной формы, эластической консистенции, умеренно болезненное.
Диагностику хронического панкреатита условно можно разделить на 3 этапа:
- выявление этиологических факторов, при которых может развиться хронический панкреатит;
- обнаружение панкреатической недостаточности с помощью лабораторных методов исследования;
- установление морфологических изменений в поджелудочной железе.
Первый этап обусловлен тем, что хронический панкреатит чаще всего возникает как следствие патологического процесса, развивающегося в желчевыводящей системе, в желудке или двенадцатиперстной кишке. Поэтому у больных с желчнокаменной болезнью и ее осложнениями, а также у больных с язвенной болезнью желудка и двенадцатиперстной кишки, с парапапиллярными дивертикулами, дуоденитом и оддитом надо предполагать возможное наличие хронического панкреатита. О хроническом панкреатите следует думать в случаях, когда у пациентов имел место острый панкреатит или в анамнезе была травма живота (кистозные формы панкреатита).
Второй этап диагностики хронического панкреатита связан с лабораторными методами исследования, которые позволяют установить изменения, обусловленные нарушением внешней и внутренней функции поджелудочной железы.
Исследование внешней секреции поджелудочной железы производится путем определения ферментов поджелудочной железы в крови, моче и дуоденальном содержимом. Кроме этого исследуется кал на переваривание и всасывание жира и белка в кишечнике.
При хроническом панкреатите содержание ферментов поджелудочной железы (амилазы, липазы) в крови обычно нормальное или пониженное. Наиболее показательно для хронического панкреатита увеличение в крови трипсина.
Исследование панкреатических ферментов в дуоденальном содержимом наиболее точно можно определить с помощью стимулятора секреторной функции поджелудочной железы (соляной кислоты или секретина). У больных с хроническим панкреатитом выделение количества ферментов в дуоденальном содержимом часто бывает снижено. В связи с недостаточностью выделения ферментов в кишечнике нарушается процесс переваривания белков, жиров и углеводов. Это проявляется стеатореей (наличием большого количества непереваренного жира в кале), а также креатореей (наличием в кале непереваренных мышечных волокон).
Исследование внутренней секреции поджелудочной железы проводится путем определения количества сахара в крови и моче. При хроническом панкреатите отмечается нарушение углеводного обмена, проявляющееся увеличением сахара в крови и моче (инсулинозависимый диабет).
Третий этап предусматривает использование специальных методов исследования, которые дают возможность определить морфологическое состояние поджелудочной железы. Среди этих методов выделяют: рентгенологический, ультразвуковую томографию, радиоизотопный (сцинтиграфию).
Рентгенологический метод исследования поджелудочной железы включает в себя следующие методики:
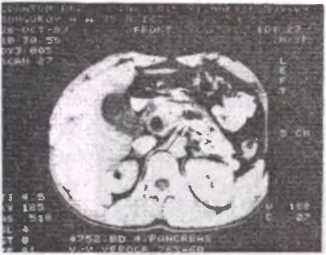
Рис. 53. Компьютерная томограмма при калькулезном панкреатите (стрелка указывает на обызвествленный участок железы)
- Обзорное рентгенографическое исследование брюшной полости, которое позволяет обнаружить очаги обызвествления, а также камни в поджелудочной железе.
- Рентгеноконтрастное исследование желудка и двенадцатиперстной кишки дает возможность обнаружить изменение контуров желудка и двенадцатиперстной кишки после введения в них бариевой взвеси (расширение разворота дуги двенадцатиперстной кишки, вызванное увеличением головки поджелудочной железы; оттеснение задней стенки желудка при исследовании его в боковой проекции по Дену за счет увеличения тела железы — расширение позади-желудочного пространства). Рентгеноконтрастное исследование двенадцатиперстной кишки лучше проводить в условиях искусственной гипотонии.
- Компьютерная томография позволяет определить не только размеры и форму поджелудочной железы, но и обнаружить изменения плотности органа (рис.53).
- Рентгенография поджелудочной железы после контрастирования панкреатического протока (эндоскопическая ретроградная панкреатикография) дает возможность выявить изменение ширины панкреатического протока и обнаружить наличие в нем конкрементов.
- Рентгенография контрастированных кровеносных сосудов поджелудочной железы (селективная ангиография по Seldinger и спленопортография) позволяет увидеть изменение сосудистой системы поджелудочной железы, что указывает на наличие патологического процесса в ней (рис.54).
- Фистулография (введение контрастного раствора в панкреатический свищ).
- Ультразвуковая томография является наиболее доступным, неинвазивным и достаточно информативным методом исследования поджелудочной железы. Она выявляет размеры органа, характер структурных изменений его ткани, наличие в ткани железы патологических образований (кист) и дает возможность видеть ширину панкреатического протока (рис.55).
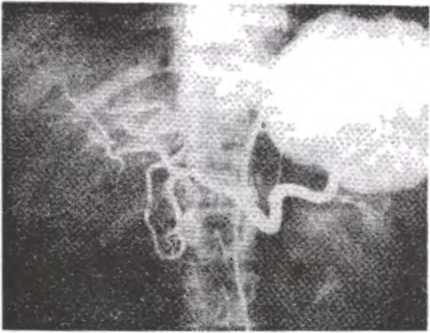
Рис. 54. Целиакограмма (артериальная фаза) при хроническом панкреатите, кисте тела и хвоста поджелудочной железы
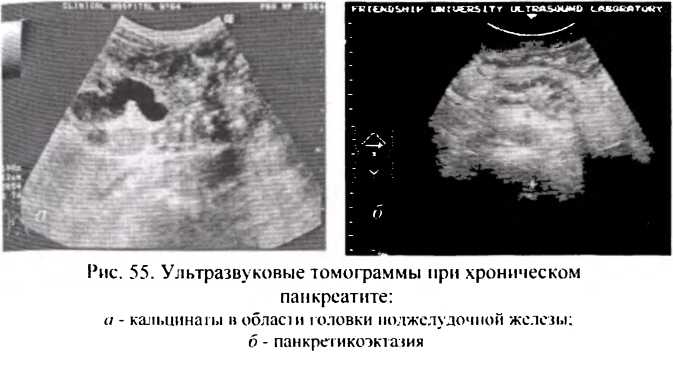
Ультразвуковые томограммы при хроническом панкреатите
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter.
Страницы: 1 2
Источник


