Симптомы у подростка реактивный панкреатит
Воспалительные и инфекционные заболевания редко проходят бесследно для организма. После них врачи часто диагностируют реактивный панкреатит. У детей симптомы этого заболевания свидетельствуют о поражении главного органа пищеварительной системы — поджелудочной железы. Однако дискомфорт в животе, отрыжка и изжога не всегда указывают на воспалительный процесс. Если ребенок жалуется на боли, нужно незамедлительно вызвать врача. Самостоятельное лечение может закончиться осложнением патологического процесса.
Что необходимо знать о болезни?
Панкреатит является одним из самых распространенных заболеваний поджелудочной железы. Он бывает как у взрослых, так и у детей. Клиническая картина и характер течения патологического процесса определяют его форму — острую или хроническую. Такое состояние очень опасно. Если своевременно не предпринять шаги по устранению причины заболевания, придется соблюдать строгую диету на протяжении всей жизни.
Реактивный панкреатит у ребенка несколько отличается от основной формы заболевания. Его развитие начинается с воспаления поджелудочной железы. В результате нарушается работа органа, а возложенные на него функции не выполняются в полном объеме. Ферменты, которые принимают участие в процессе расщепления пищи, не могут пройти через воспаленные протоки. Они остаются в поджелудочной железе и начинают буквально переваривать ее изнутри.
Причины воспалительного процесса
В последнее время реактивный панкреатит у детей диагностируется все чаще. Врачи объясняют данную тенденцию изменением вкусовых пристрастий населения. Сегодня рацион ребенка состоит преимущественно из продуктов, в составе которых присутствует большое количество консервантов, красителей и ароматизаторов. Эти вещества негативно отражаются на работе поджелудочной железы. Они провоцируют спазм протоков органа, в результате чего ферменты не попадают в пищеварительный тракт. Постепенно развивается воспалительный процесс.
Реактивный панкреатит у ребенка может возникнуть вследствие перенесенных недавно инфекционных заболеваний. Например, ОРВИ или ОРЗ часто выступают в роли пускового механизма патологического процесса. Другой причиной заболевания является антибиотикотерапия. Использование «Метронидазола» или «Фуросемида» при лечении повышает риск развития недуга.
В редких случаях реактивный панкреатит развивается на фоне врожденных заболеваний поджелудочной железы. К ним относится лактазная недостаточность, муковисцидоз, аномальное изменение проходов двенадцатиперстной кишки. Такие пациенты с ранних лет знают о проблемах со здоровьем, поэтому соблюдают специальную диету и принимают лекарства. Вероятность возникновения воспаления в поджелудочной железе у них ничтожно мала, но все же существует.

Первые проявления недуга
Признаки реактивного панкреатита у детей практически не отличаются от симптомов заболевания у взрослых. Развитие патологического процесса сопровождается сильной болью в эпигастральной области. Клиническая картина дополняется тошнотой, нарушением стула. Приступы диареи сменяются запором. При поносе стул жидкий, а каловые массы покрыты блестящим налетом. Дети часто жалуются на сухость во рту, сильную жажду. Аппетит ухудшается, а некоторые малыши вовсе отказываются от еды.
Заболевание часто сопровождается симптомами общего недомогания. Ребенок становится вялым и апатичным, теряет интерес ко всему происходящему. Ему постоянно хочется спать, а высокая температура не позволяет заниматься привычными делами.

Выраженность симптомов заболевания зависит от возраста пациента. Чем старше ребенок, тем сильнее проявляются признаки недуга. У новорожденных боль в животе выражается капризностью и усилением двигательной активности. Реактивный панкреатит у детей младшего возраста также сопровождается сильным дискомфортом в области пупка. Однако они не могут показать точное место локализации боли. Дети старшего возраста обычно жалуются на сильную тошноту и рвоту. Все перечисленные симптомы могут служить основанием для незамедлительного обращения к врачу.
Первая помощь при приступе панкреатита
При появлении симптомов реактивного панкреатита необходимо сразу вызвать бригаду медицинских работников. До приезда помощи нужно аккуратно уложить ребенка на диван или кровать, обеспечить ему полный покой. На область живота можно положить холодную грелку. Не рекомендуется давать больному анальгетики или другие лекарственные препараты, поскольку они могут смазать общую клиническую картину. Реактивный панкреатит у детей, симптомы которого часто застают врасплох родителей, является скоротечным заболеванием. Поэтому к его лечению следует относиться со всей серьезностью и ответственностью.

Методы диагностики
Прежде чем приступать к лечению заболевания, юному пациенту необходимо пройти полное медицинское обследование.
- Общий анализ крови требуется для подсчета лейкоцитов. Количество этих элементов увеличивается при панкреатите.
- УЗИ органов брюшной полости показывает уплотнения в железе, а также иные патологические изменения в органе.
- Биохимический анализ крови позволяет оценить уровень содержания ферментов, вырабатываемых поджелудочной железой.
- С помощью гастроскопии доктор может взять материал для цитологического исследования в лабораторных условиях.
Если анализы подтверждают реактивный панкреатит у ребенка, лечение заболевания начинают незамедлительно.
Основные принципы терапии
Лечение воспаления в поджелудочной железе требует комплексного подхода. Обычно оно включает прием лекарственных средств и соблюдение строгой диеты. Выбор конкретных медикаментов для лечения зависит от состояния пациента и особенностей его организма. Больного обязательно помещают в стационар. В течение первых нескольких дней ему следует обеспечить полный покой. Больничный режим в период обострения недуга позволяет не мучиться вопросом о том, каким должно быть меню при реактивном панкреатите у детей.
Родителям нужно строго придерживаться рекомендаций врача, ведь он желает ребенку только скорейшего выздоровления. Поэтому все ограничения в питании нельзя считать капризом доктора, как может показаться многим. Если у маленького пациента уже случился приступ реактивного панкреатита, проявились его симптомы, соблюдение строгой диеты является неотъемлемой частью терапии. В противном случае может произойти рецидив.
Диета при воспалении поджелудочной железы
Что необходимо изменить в рационе при диагнозе «реактивный панкреатит»? Ребенка диета не должна смущать. Он должен считать ее частью привычного образа жизни, ведь основные ограничения распространяются только на вредные продукты. В этот список входят жирные и острые блюда, копчености и фаст-фуд. Также рекомендуется исключить шоколад, какао и концентрированные соки. Остальные правила диетического питания перечислены ниже.
- Необходимо обеспечить поджелудочной железе функциональный покой. Из рациона маленького пациента в первую очередь нужно исключить все раздражители. Продукты, сваренные или приготовленные на пару, следует подавать в измельченном виде комнатной температуры.
- Важно позаботиться о сохранении энергетической и пищевой ценности рациона. Нет необходимости кормить малыша исключительно белковой пищей. Рацион должен быть максимально разнообразным и также включать углеводные продукты.
- Кушать следует небольшими порциями, но часто. Рекомендуется вспомнить о принципах дробного питания. Промежуток между приемами пищи не должен превышать четырех часов.
Чтобы предупредить новые вспышки болезни, нужно постоянно следить за питанием. Любые эксперименты с едой могут привести к новому приступу и необходимости принимать лекарства.

Каким должно быть питание при реактивном панкреатите?
Детей с признаками воспалительного процесса в первую очередь сажают на голодную диету. В течение двух суток больным разрешается пить только обычную минеральную воду. С третьего дня лечения рацион дополняют домашними сухариками и чаем без сахара, овсяной кашей на воде. Затем можно включать кисель, кисломолочные продукты, черствый белый хлеб. На пятый день терапии разрешаются несложные овощные бульоны или пюре. Еще через пять суток, при условии положительной динамики, больные могут есть постное мясо, паровые котлеты. Свежие овощи и фрукты следует вводить в рацион постепенно, лучше самыми последними. Полный перечень разрешенных блюд на каждом этапе диеты должен определить лечащий врач.
Лечение реактивного панкреатита медикаментами
Использование при этом заболевании лекарственных препаратов позволяет остановить его прогрессирование и купировать симптоматику. Все медикаменты, входящие в стандартный курс терапии, можно разделить на две условные группы:
- Спазмолитики. К этой группе относятся «чистые» медикаменты («Но-шпа») и препараты, имеющие в своем составе обезболивающие компоненты («Анальгин», «Парацетамол»).
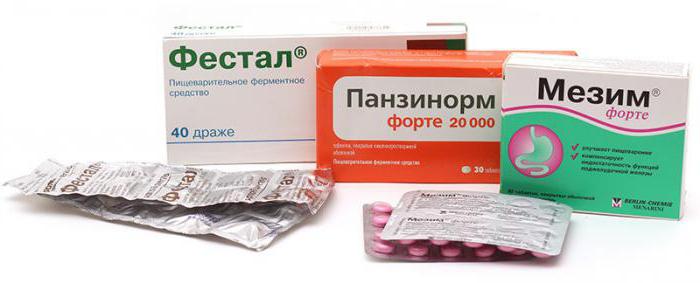
- Ферментные средства. Их действие направлено на улучшение процесса пищеварения. В этой группе препараты делятся на две категории: имеющие в своем составе ферменты («Мезим», «Панкреатин») и содержащие желчь («Фестал», «Ферестал»). Злоупотреблять лекарствами не нужно, ведь организм может привыкнуть к такой искусственной помощи. Препараты из второй группы дают хороший терапевтический эффект, но их применение противопоказано при желчекаменной болезни и обострении гастрита.
Чтобы усилить лечебное воздействие медикаментов, врачи рекомендуют дополнительно принимать антацидные средства. Они способствуют снижению кислотности желудка, увеличивая тем самым полезный эффект от лекарств.
Лечение народными средствами
Реактивный панкреатит у ребенка нельзя вылечить без использования лекарственных препаратов. Однако для купирования симптоматики можно прибегнуть к помощи рецептов народных лекарей. Перед началом курса терапии следует проконсультироваться с врачом.
Одним из популярных продуктов в лечении панкреатита является маточное молочко. Применять его можно только в том случае, если у ребенка нет аллергии на мед. Продолжительность курса терапии составляет 2-3 месяца. Затем необходимо сделать короткий перерыв на несколько дней. Принимать маточное молочко рекомендуется по чайной ложке трижды в день. Лучше медленно рассасывать сладкое лакомство, а не глотать его целиком.
Также можно сделать домашний квас из чистотела. Для его приготовления потребуется 3 л молочной сыворотки. Если ее найти не удается, можно заменить обычной водой. Жидкость необходимо налить в сосуд, добавить по чайной ложке сметаны и сахара. В марлевый мешочек следует насыпать полстакана травы чистотела, опустить в банку с водой или молочной сывороткой. В течение двух недель нужно ежедневно помешивать квас. Если четко следовать представленной инструкции, на 10 сутки напиток должен начать пениться. Принимают квас на протяжении недели по столовой ложке трижды в день.

Меры профилактики
Не всегда родители могут уберечь свое чадо от факторов, способствующих возникновению реактивного панкреатита. Именно поэтому они должны объяснить ребенку всю серьезность заболевания, рассказать о необходимости соблюдения специальной диеты.
Многие дети являются сладкоежками. Именно торты и пирожные наносят самый сильный удар по поджелудочной железе. Одной из мер профилактики заболевания является ограничение потребления сладостей. В роли их заменителя может выступать самый обычный мед. Однако и с этим лакомством важно не переусердствовать. Малышу достаточно двух столовых ложек данного продукта, при условии отсутствия аллергии. Еще одно важное правило — не переедать. Ребенок должен вставать из-за стола с легким чувством голода.
Другим способом профилактики недуга является своевременное лечение инфекционных и воспалительных патологий, болезней ЖКТ. Очень часто на фоне подобных проблем и развивается реактивный панкреатит у ребенка. Только благодаря грамотной терапии можно избежать саморазрушения поджелудочной железы. Следует заметить, что любые препараты для лечения должен назначать врач. Самостоятельный подбор медикаментов категорически запрещен.
Подведем итоги
Реактивный панкреатит у детей, симптомы и лечение которого описаны в этой статье, считается опасным состоянием. При появлении первых симптомов заболевания необходимо срочно обратиться за медицинской помощью. Игнорирование патологии может привести к неприятным последствиям. Среди них самым тревожным является саморазрушение поджелудочной железы. По причине несвоевременного обращения к врачу в будущем у ребенка может развиться сахарный диабет.
Источник
Опубликовано: 15 октября 2014 в 10:28
 Панкреатит – воспаление поджелудочной железы, которое не редко проявляется не только у взрослых, но еще и у детей. Какими же особенностями характеризуется данный недуг, и каковы причины его появления у малышей и подростков?
Панкреатит – воспаление поджелудочной железы, которое не редко проявляется не только у взрослых, но еще и у детей. Какими же особенностями характеризуется данный недуг, и каковы причины его появления у малышей и подростков?
Причин развития заболевания у малышей и детей старшего возраста, не так уж много. Нередко данный недуг развивается из-за врожденного порока развития такого органа как поджелудочная железа. Также заболевание может обостриться в результате серьезной травмы или же отсутствия правильного и полезного, подходящего детскому организму питания.
Причиной возникновения панкреатита у подростков и детей, могут стать и различные заболевания, на первый взгляд не связанные с поджелудочной железой и её работой. Так, недуг может развиться на фоне ОРВИ, аллергических реакций паротита, а также в качестве осложнения при любых проблемах желудочно-кишечного тракта.
Что же касается острого панкреатита, то подобное заболевание развивается не слишком часто, и проходит не в пример легче, нежели у взрослых. Причин возникновения подобного заболевания у детей и подростков не так уж много. Так, основной, безусловно, является грубое нарушение предписанных норм питания, а также обильное употребление жирной и тяжелой для поджелудочной железы пищи.
Нередко острая форма панкреатита у подростков и малышей, развивается и на фоне аллергии, которая нередко возникает после интенсивного и продолжительного лечения с применением медикаментов, отрицательно воздействующих на работу пищеварительной системы. Именно поэтому в данном случае столь важно сочетать их с пробиотиками, позволяющими снизить нагрузку на поджелудочную железу.
Встречается обострение, возникшее из-за пороков желудочно-кишечного тракта. Данная причина является одной из самых редких, однако основная опасность её заключается в том, что в данном случае велика вероятность панкреонекроза, а также гнойных инфекций.
Важно понимать, что чаще всего панкреатит у детей и подростков, зачастую, возникает по вине родителей. И для того, чтобы этого не произошло, необходимо позаботиться о том, чтобы обеспечить ребенку полноценное и правильное питание, богатое полезными веществами и не вредящее желудку, а также не создающее дополнительной нагрузки на поджелудочную железу. А при возможных заболеваниях, необходимо тщательно подбирать подходящие медикаменты, благодаря чему лечение одного заболевания, не станет причиной развития детского панкреатита.
Панкреатит у ребенка, что делать?
 Дети нередко жалуются, что у них болит живот. Взрослые обычно при этом не сильно пугаются, раздумывая, что он мог съесть и были ли у него чистые руки. К тому же боль часто бывает непродолжительной, и малыш вскоре снова весел и активен. Но повод для тревоги будет уже серьезным, если проявятся следующие признаки:
Дети нередко жалуются, что у них болит живот. Взрослые обычно при этом не сильно пугаются, раздумывая, что он мог съесть и были ли у него чистые руки. К тому же боль часто бывает непродолжительной, и малыш вскоре снова весел и активен. Но повод для тревоги будет уже серьезным, если проявятся следующие признаки:
ребенок плачет как при острой боли, отказывается от еды, на вопрос где болит, про-водит по верхней части живота, левой стороне туловища (можно заподозрить, что боль опоясывающая);
- тошнота, повышенное слюноотделение;
- вздутие живота, понос;
- частая рвота;
- озноб, холодный пот;
- бледность, иногда синюшность.
Такое состояние обычно вызвано приступом острого панкреатита и может угрожать жизни. Медлить уже нельзя, взрослым нужно срочно вызвать «неотложку», чтобы с ребен-ком не случился коллапс. Самолечение в домашних условиях недопустимо, госпитализация в стационар обязательна. А пока ожидается приезд «скорой», ребенку нужно находиться в полном покое, несколько снимет боль приложенный к левому боку холод.
Панкреатит у ребенка 2, 3, 5 лет
 В этом возрасте встречается как острый (первичный) панкреатит, так и реактивный, как осложнение после ОРВИ, приема антибиотиков, травм живота, врожденных патологий орга-нов пищеварительной системы. Сбой в работе поджелудочной железы выражается теми же симптомами, что у взрослых и у подростков.
В этом возрасте встречается как острый (первичный) панкреатит, так и реактивный, как осложнение после ОРВИ, приема антибиотиков, травм живота, врожденных патологий орга-нов пищеварительной системы. Сбой в работе поджелудочной железы выражается теми же симптомами, что у взрослых и у подростков.
К счастью, у малышей в 2 года или в 3 – 5 лет признаки панкреатита выражены слабее, чем у старших детей. Но опасность перехода в хроническую форму не меньше. Главное, что должны сделать родители:
- пролечить ребенка в стационаре;
- регулярно наблюдать его в поликлинике;
- проходить регулярные исследования;
- сдавать необходимые анализы;
- соблюдать все рекомендации по питанию.
Основные правила кормления детей 2, 3, 5 лет:
- пища должна готовиться на пару (отвариваться);
- еда должна подаваться теплой, в измельченном (до 3 лет протертом) виде;
- употребляться небольшими порциями (дробно) до 5-6 раз в день с перерывами мак-симум 4 часа;
- соблюдение диеты № 5П.
Последствия детского панкреатита
 При своевременно проведенном лечении и неукоснительном следовании диете ослож-нений воспаления ПЖ можно избежать. Но если затянуть и запустить заболевание, последст-вия не заставят себя ждать.
При своевременно проведенном лечении и неукоснительном следовании диете ослож-нений воспаления ПЖ можно избежать. Но если затянуть и запустить заболевание, последст-вия не заставят себя ждать.
Близкие должны быть наблюдательными и внимательными к своим детям, чтобы во-время ухватить болезнь и быстро вылечить, не доводя до хронической формы. Иначе в бу-дущем не миновать многочисленных повторов обострений, жизнь ребенка превратиться в сплошное «нельзя». А самое страшное – все может закончиться сахарным диабетом.
Источник
Реактивный панкреатит – серьезное заболевание, которое в детском возрасте представляет особую опасность, так как может нанести немалый вред растущему организму. У детей оно развивается внезапно, и самое главное в данном случае – оказать больному своевременную помощь и предотвратить возможные осложнения. В нашей статье вы узнаете, как распознать реактивный панкреатит у детей, какие симптомы и методы лечения существуют.
Реактивный панкреатит у детей: симптомы и лечение
Что такое реактивный панкреатит?
Поджелудочной железой называют орган, который выполняет в организме сразу несколько функций – принимает участие в пищеварении и производит гормоны, регулирующие уровень сахара в организме. Реактивный панкреатит – заболевание, которое характеризуется развитием патологических процессов в протоках железы, из-за чего вырабатывающиеся ферменты не попадают в двенадцатиперстную кишку, а остаются в ее тканях, вследствие чего они начинают разрушаться. Со временем заболевание может приобрести хронический характер и привести к серьезным нарушениям работы пищеварительной системы и других органов.
Поджелудочная железа
Для справки: раньше реактивный панкреатит был «взрослой» болезнью, но в последнее десятилетие он часто диагностируется у детей – это связано с увеличением количества нездоровой пищи, консервантов и химических добавок в детском рационе.
Причины реактивного панкреатита у детей
Воспаление поджелудочной железы при панкреатите
Реактивный панкреатит выступает не самостоятельным заболеванием, а развивается на фоне ряда заболеваний и патологических состояний, в число которых входят:
- неправильное питание, отсутствие режима приема пищи, регулярное употребление полуфабрикатов, снеков (чипсов, сухариков, орешков);
- инфекционные, воспалительные и аутоиммунные болезни, включая паротит, краснуху, циталомегавирус и т.д.;
- желчнокаменная болезнь, закупорка желчных протоков и другие нарушения работы желчевыводящих путей;
- анатомические нарушения строения поджелудочной железы, желчных путей, пищеварительного тракта;
- наследственная предрасположенность (муковисцидоз и другие генетические заболевания);
- метаболические нарушения, сопровождающиеся высокой концентрацией липидов или кальция;
- прием некоторых лекарственных препаратов (антибиотики, кортикостероиды, цитостатики);
- травмы живота и грудной области;
- эндокринные и гормональные нарушения;
- стрессы, психоэмоциональные нагрузки.
Детям перенести панкреатит намного тяжелее, чем взрослым
Внимание: чаще всего реактивный панкреатит вызывают погрешности в питании (68%), на втором месте стоят инфекционные заболевания (21%), далее идут патологии пищеварительной системы и травмы области живота.
Симптомы реактивного панкреатита
Заболевание у детей развиваются внезапно, иногда буквально за несколько часов – утром ребенок может быть абсолютно здоров, а вечером появляются ярко выраженные симптомы.
Признаки панкреатита
- Болевой синдром. Болевые ощущения, как правило, локализуются в верхней части живота и имеют опоясывающий характер, но могут разливаться по всей брюшной полости и отдавать в спину.
- Тошнота и рвота. Данные симптомы чаще всего наблюдаются у детей старшего возраста, причем рвота обычно многократная, и не приносит облегчения.
- Лихорадка. Повышение температуры при реактивном панкреатите незначительное, до 37-37,5 градусов – более высокие цифры наблюдаются редко.
- Нарушение дефекации. Патология проявляется жидким стулом или слишком светлым калом.
- Ухудшение общего самочувствия. Дети становятся капризными, вялыми, отказываются от любимых игр, младенцы непрерывно плачут и проявляют признаки беспокойства.
Бледность кожи и общая слабость — настораживающие симптомы
В число остальных симптомов реактивного панкреатита входит пожелтение или бледность кожных покровов, белый налет на языке, сухость во рту, отрыжка, повышенное газообразование и метеоризм.
Обратите внимание. Чем младше ребенок, тем менее выражены симптомы заболевания, поэтому родителям не стоит игнорировать даже незначительные проявления беспокойства и плохого самочувствия.
Чем опасен реактивный панкреатит?
В большинстве случаев нарушение возникает как реакция организма на попадание в организм вредных химических веществ, дисфункции пищеварительной системы, инфекции и воспалительные процессы. При своевременной терапии данные изменения неопасны для организма, но если лечение отсутствует, у ребенка может развиться сахарный диабет и необратимые изменения в поджелудочной железе, которые потребуют хирургического вмешательства и удаления части органа.
При появлении первых симптомов нужно показать ребенка врачу
Кроме того, панкреатит повышает риск развития одного из самых серьезных и неблагоприятных в диагностическом плане видов онкологии – рака поджелудочной.
Первая помощь
При развитии симптомов реактивного панкреатита у ребенка следует сразу же вызвать «скорую помощь» – любое промедление, а тем более самолечение может привести к непоправимым последствиям.
Первая помощь при реактивном панкреатите у ребёнка делится на несколько шагов
В подавляющем большинстве случаев детям с подозрением на заболевание требуется госпитализация и лечение в условиях стационара. В ожидании бригады медиков необходимо сделать следующее:
- уложить ребенка (лучше всего на бок, чтобы воспаленный орган не давил на солнечное сплетение) и не давать ему есть;
- поместить на область живота холодный компресс или грелку с водой;
- в перерывах между приступами рвоты давать пить чистую воду небольшими глотками.
Используя мешок для льда, можно сделать холодный компресс
Внимание: при подозрении на развитие панкреатита нельзя использовать болеутоляющие препараты – они могут смазать картину заболевания и усложнить постановку диагноза.
Диагностика реактивного панкреатита
Симптомы заболевания похожи на признаки отравления, аппендицита и других желудочно-кишечных патологий, поэтому ставить диагноз, основываясь исключительно на внешних проявлениях, нельзя.
Диагностика заболевания
Для выявления панкреатита необходима комплексная диагностика, которая включает инструментальные и клинические методы.
- Общий анализ крови. Выявляет признаки воспалительных процессов в организме – увеличение СОЭ и уровня лейкоцитов, снижение уровня гемоглобина.
- Биохимический анализ. Проводится для определения концентрации ферментов поджелудочной железы (амилаза, липаза и т.д.), которые при реактивном панкреатите повышаются.
- Анализ кала. Заболевание представляет собой нарушение пищеварительного процесса, поэтому в кале может определяться большое количество жиров, непереваренных остатков крахмала и белка.
- УЗИ поджелудочной железы. Наиболее информативное вид исследования, который позволяет оценить размеры и форму органа, выявить нарушения его строения и структуры.
- Эндоскопическая ретроградная холангиопанкреатография. Проводится для изучения протоков поджелудочной железы, тонкого кишечника и остальных частей пищеварительной системы.
МРТ — более комфортный метод диагностики чем все остальные, поэтому его применяют даже для детей
Помимо вышеперечисленных исследований, ребенку может понадобиться КТ, МРТ, рентгенологическое обследование кишечника, а также консультация гастроэнтеролога, генетика и других узких специалистов.
Лечение реактивного панкреатита
В первую очередь ребенку следует обеспечить постельный режим и полный покой. В первые сутки больным показано лечебное голодание – можно пить только щелочную минеральную воду без газа или некрепкий чай. Терапия проводится консервативными методами, а выбор схемы лечения и конкретных препаратов зависит от выраженности симптомов, возраста и особенностей организма ребенка.
Самостоятельные попытки родителей справиться с положением могут привести к тяжелым последствиям
Как правило, реактивный панкреатит лечится следующими медикаментозными препаратами:
- болеутоляющие средства и спазмолитики (Но-шпа, Дротаверин, Баралгин М);
- препараты для снижения выработки желудочного сока (Пирензепин и его аналоги);
- противорвотные средства (Церукал);
- лекарства, содержащие ферменты поджелудочной железы (Мезим, Панкреатин, Креон);
- глюкозо-солевые растворы для устранения интоксикации и обезвоживания.
Способ применения «Баралгин М» у детей
В случаях, когда нарушение работы поджелудочной железы развивается на фоне другого заболевания, его обязательно следует вылечить, иначе терапия панкреатита будет неэффективной.
Важно: давать ребенку какие-либо лекарственные препараты самостоятельно категорически запрещено – они могут вызвать побочные эффекты, а в некоторых случаях ухудшение состояния. Так, препараты с содержанием ферментов поджелудочной железы в остром периоде заболевания активизируют деятельность органа и усиливают болевые ощущения.
Питание при реактивном панкреатите
Основополагающую роль при лечении реактивного панкреатита играет правильное питание. Принимать пищу можно на 2-3-й день после появления первых симптомов болезни, когда пройдет тошнота, рвота и болевые ощущения – можно есть сухари, легкие бульоны из нежирного мяса, нежирный творог, отварные овощи, печеные яблоки. Строгой диеты необходимо придерживаться на протяжении как минимум нескольких недель, причем питание должно основываться на нескольких важных принципах.
Поговорите с детским врачом и специалистом по диетологии о рационе ребенка
- Питаться следует дробно, 5-6 раз в день небольшими порциями с интервалом в 3-4 часа, голодание и переедание при реактивном панкреатите запрещено.
- Исключить из рациона полуфабрикаты, консерванты, фаст-фуд, колбасные изделия, сладости и все продукты, которые содержат химические вещества (усилители вкуса, ароматизаторы и т.д.).
- Блюда нужно готовить на пару, отваривать или запекать без жира и масла.
- Питание должно быть легким, но вместе с тем достаточно калорийным – содержание белков следует снизить в пользу растительных жиров и «медленных» углеводов.
Фаст-фуд нужно исключить
Таблица 1. Разрешенные и запрещенные продукты
| Разрешенные блюда и продукты | Запрещенные блюда и продукты | |
|---|---|---|
| Хлебобулочные изделия | Несвежий хлеб, сухари из пшеничной муки, несдобное печенье, вермишель | Свежая сдобная выпечка, пирожки и пирожные, пицца, блины, оладьи |
| Блюда из круп | Блюда из рисовой, гречневой, манной, овсяной крупы. Варить их нужно на воде или овощном бульоне, перед приготовлением или употреблением перетирать так, чтобы каша была немного вязкой и полужидкой | Пшенная, перловая, кукурузная каша |
| Мясо и мясные блюда | Нежирная говядина, крольчатина, белое мясо курицы | Свинина, баранина, утка, субпродукты, тушенка, сало, крепкие жирные бульоны |
| Рыба | Нежирные речные сорта (треска, щука, окунь) | Красная рыба, морепродукты, икра, копченая и маринованная рыба, консервы |
| Овощи | Картофель, морковь, кабачки, свекла, цветная капуста. Овощи следует употреблять исключительно в обработанном виде (паровые или отварные) | Капуста, редиска, зелень (особенно щавель и шпинат), бобовые культуры, болгарский перец, лук, чеснок |
| Фрукты | Яблоки сладких сортов, груши, персики, бананы и т.д., полностью созревшие и мягкие. Из фруктов лучше всего готовить желе, кисели, запеканки и компоты | Любые кислые фрукты и ягоды |
| Молочные продукты | Нежирное свежее молоко в блюдах, творог, натуральные йогурты без добавок, неострый сыр | Сливки, сметана, жирный творог и сыр |
| Яйца | Омлеты на пару, не менее 1-2 яиц в день | Отварные вкрутую или жареные яйца |
Внимание: если ребенок хочет сладкого, изредка его можно побаловать карамелькой, зефиром или мармеладом (шоколад и мороженое необходимо исключить).
Профилактика
Профилактика реактивного панкреатита заключается в правильном, сбалансированном питании, исключении вредных продуктов, в особенности чипсов, сухариков, пакетированных соков и пряностей. У ребенка должен быть четко организованный режим дня, полноценный отдых и физические нагрузки, которые соответствуют возрасту. Инфекционные и воспалительные заболевания необходимо лечить своевременно, а любые медикаментозные препараты принимать только после консультации с врачом, строго придерживаясь дозировок и инструкции по применению.
Лечение детей проводят только по предписаниям врача
Реактивный панкреатит – серьезное заболевание, которое может нанести непоправимый вред растущему организму, но при своевременной диагностике и лечении, а главное, правильной организации питания и режима дня, от него можно избавиться без последствий для здоровья.
Видео — Панкреатит у ребенка
Источник

