Симптоматический диабет при панкреатите
Панкреатогенный сахарный диабет — эндокринное заболевание, которое возникает на фоне первичного поражения поджелудочной железы различного генеза (чаще хр. панкреатита). Проявляется диспепсическими расстройствами (изжогой, диареей, периодическими болями в эпигастрии) и постепенным развитием гипергликемии. Диагностика базируется на исследовании гликемического профиля, биохимии крови, УЗИ, МРТ поджелудочной железы. Лечение включает диету с пониженным содержанием жиров и «быстрых» углеводов, назначение ферментных и сахароснижающих препаратов, отказ от алкоголя и табакокурения. После проведения радикальных операций назначают заместительную инсулинотерапию.
Общие сведения
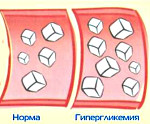
Панкреатогенный сахарный диабет (сахарный диабет 3 типа) — вторичное нарушение метаболизма глюкозы, развивающееся как следствие поражения инкреторного аппарата поджелудочной железы (ПЖ). Заболевание возникает у 10-90% пациентов с хроническим панкреатитом. Такая вариабельность данных связана со сложностью прогнозирования развития эндокринной дисфункции ПЖ и трудностью дифференциальной диагностики патологии. После перенесенного острого панкреатита риск формирования сахарного диабета 3 типа составляет 15%. Болезнь поражает чаще лиц мужского пола, чрезмерно употребляющих алкоголь, жирную пищу.
Панкреатогенный сахарный диабет
Причины панкреатогенного сахарного диабета
Заболевание развивается при нарушении эндокринной и экзокринной функции ПЖ. Выделяют следующие причины повреждения островкового аппарата железы:
- Хроническое воспаление ПЖ. Частые обострения панкреатита увеличивают риск развития диабета. Хроническое воспаление вызывает постепенное разрушение и склерозирование островков Лангерганса.
- Операции на поджелудочной железе. Частота послеоперационного диабета варьирует от 10% до 50% в зависимости от объема операции. Чаще всего болезнь развивается после проведения тотальной панкреатэктомии, панкреатодуоденальной резекции, продольной панкреатоеюностомии, резекции хвостовой части ПЖ.
- Прочие заболевания ПЖ. Рак поджелудочный железы, панкреонекроз вызывают нарушение эндокринной функции с формированием стойкой гипергликемии.
Существуют факторы риска, провоцирующие возникновение панкреатогенного диабета у пациентов с дисфункцией поджелудочной железы. К ним относятся:
- Злоупотребление алкоголем. Систематическое употребление спиртных напитков в несколько раз повышает риск возникновения панкреатита алкогольного генеза с формированием транзиторной или стойкой гипергликемии.
- Нарушение питания. Излишнее употребление пищи, богатой жирами, легкоусвояемыми углеводами способствует развитию ожирения, гиперлипидемии и нарушения толерантности к глюкозе (предиабета).
- Длительный прием медикаментов (кортикостероидов) часто сопровождается возникновением гипергликемии.
Патогенез
Эндокринная функция ПЖ заключается в выделении в кровь инсулина и глюкагона. Гормоны продуцируются островками Лангерганса, расположенными в хвосте железы. Длительные внешние воздействия (алкоголь, медикаменты), частые приступы обострения панкреатита, оперативное вмешательство на железе приводит к нарушению инсулярной функции. Прогрессирование хронического воспаления железы вызывает деструкцию и склероз островкового аппарата. В период обострения воспаления формируется отек ПЖ, возрастает содержание трипсина в крови, который оказывает ингибирующее действие на секрецию инсулина. В результате повреждения эндокринного аппарата железы возникает вначале преходящая, а затем и стойкая гипергликемия, формируется сахарный диабет.
Симптомы панкреатогенного сахарного диабета
Патология чаще возникает у лиц худощавого или нормального телосложения с повышенной возбудимостью нервной системы. Поражение ПЖ сопровождается диспепсическими явлениями (диарея, тошнота, изжога, метеоризм). Болезненные ощущения при обострении воспаления железы локализуются в зоне эпигастрия и имеют различную интенсивность. Формирование гипергликемии при хроническом панкреатите происходит постепенно, в среднем через 5-7 лет. По мере увеличения продолжительности болезни и частоты обострений возрастает риск развития СД. Диабет может дебютировать и при манифестации острого панкреатита. Послеоперационная гипергликемия формируется одномоментно и требует коррекции инсулином.
Панкреатогенный диабет протекает в легкой форме с умеренным повышением глюкозы крови и частыми приступами гипогликемии. Пациенты удовлетворительно адаптированы к гипергликемии до 11 ммоль/л. Дальнейшее повышение глюкозы в крови вызывает симптомы диабета (жажда, полиурия, сухость кожных покровов). Панкреатогенный СД хорошо поддается лечению диетотерапией и сахароснижающими препаратами. Течение болезни сопровождается частыми инфекционными и кожными заболеваниями.
Осложнения
У пациентов с СД 3 типа редко возникает кетоацидоз и кетонурия. Для больных панкреатогенным диабетом характерны частые непродолжительные приступы гипогликемии, которые сопровождаются чувством голода, холодным потом, бледностью кожных покровов, чрезмерным возбуждением, тремором. Дальнейшее падение уровня глюкозы крови вызывает помутнение или потерю сознания, развитие судорог и гипогликемической комы. При длительном течении панкреатогенного диабета формируются осложнения со стороны других систем и органов (диабетическая нейропатия, нефропатия, ретинопатия, ангиопатия), гиповитаминозы А, Е, нарушение метаболизма магния, меди и цинка.
Диагностика
Диагностика панкреатогенного сахарного диабета затруднительна. Это объясняется длительным отсутствием симптомов диабета, сложностью распознавания воспалительных заболеваний ПЖ. При развитии болезни часто игнорируют симптомы поражения ПЖ, назначая только сахароснижающую терапию. Диагностика нарушения углеводного обмена проводится по следующим направлениям:
- Консультация эндокринолога. Важную роль играет тщательное изучение истории болезни и связи диабета с хроническим панкреатитом, операциями на ПЖ, алкоголизмом, метаболическими нарушениями, приемом стероидных препаратов.
- Мониторинг гликемии. Предполагает определение концентрации глюкозы натощак и через 2 часа после еды. При СД 3 типа уровень глюкозы натощак будет в пределах нормы, а после еды повышен.
- Оценка функции ПЖ. Проводится с помощью биохимического анализа с определением активности диастазы, амилазы, трипсина и липазы в крови. Показательны данные ОАМ: при панкреатогенном СД следы глюкозы и ацетона в моче обычно отсутствуют.
- Инструментальные методы визуализации. УЗИ брюшной полости, МРТ поджелудочной железы позволяют оценить размеры, эхогенность, структуру ПЖ, наличие дополнительных образований и включений.
В эндокринологии дифференциальная диагностика заболевания проводится с сахарным диабетом 1 и 2 типа. СД 1 типа характеризуется резким и агрессивным началом болезни в молодом возрасте и выраженными симптомами гипергликемии. В анализе крови обнаруживаются антитела к бета-клеткам ПЖ. Отличительными чертами СД 2 типа будут являться ожирение, инсулинорезистентность, наличие С-пептида в крови и отсутствие гипогликемических приступов. Развитие диабета обоих типов не связано с воспалительными заболеваниями ПЖ, а также оперативными вмешательствами на органе.
Лечение панкреатогенного сахарного диабета
Для наилучшего результата необходимо проводить совместное лечение хронического панкреатита и сахарного диабета. Требуется навсегда отказаться от употребления алкогольных напитков и табакокурения, скорректировать питание и образ жизни. Комплексная терапия имеет следующие направления:
- Диета. Режим питания при панкреатогенном диабете включает коррекцию белковой недостаточности, гиповитаминоза, электролитных нарушений. Пациентам рекомендовано ограничить потребление «быстрых» углеводов (сдобные изделия, хлеб, конфеты, пирожные), жареной, острой и жирной пищи. Основной рацион составляют белки (нежирные сорта мяса и рыбы), сложные углеводы (крупы), овощи. Пищу необходимо принимать небольшими порциями 5-6 раз в день. Рекомендовано исключить свежие яблоки, бобовые, наваристые мясные бульоны, соусы и майонез.
- Возмещение ферментной недостаточности ПЖ. Применяются медикаменты, содержащие в разном соотношении ферменты амилазу, протеазу, липазу. Препараты помогают наладить процесс пищеварения, устранить белково-энергетическую недостаточность.
- Прием сахароснижающих препаратов. Для нормализации углеводного обмена хороший результат дает назначение препаратов на основе сульфанилмочевины.
- Послеоперационная заместительная терапия. После хирургических вмешательств на ПЖ с полной или частичной резекцией хвоста железы показано дробное назначение инсулина не более 30 ЕД в сутки. Рекомендованный уровень глюкозы крови — не ниже 4,5 ммоль/л из-за опасности гипогликемии. При стабилизации гликемии следует переходить на назначение пероральных сахароснижающих препаратов.
- Аутотрансплантация островковых клеток. Осуществляется в специализированных эндокринологических медцентрах. После успешной трансплантации пациентам выполняется панкреатотомия или резекция поджелудочной железы.
Прогноз и профилактика
При комплексном лечении поражения ПЖ и коррекции гипергликемии прогноз заболевания положительный. В большинстве случаев удается достичь удовлетворительного состояния пациента и нормальных значений сахара крови. При тяжелых онкологических заболеваниях, радикальных операциях на железе прогноз будет зависеть от проведённого вмешательства и реабилитационного периода. Течение болезни отягощается при ожирении, алкоголизме, злоупотреблении жирной, сладкой и острой пищей. Для профилактики панкреатогенного сахарного диабета необходимо вести здоровый образ жизни, отказаться от спиртного, при наличии панкреатита своевременно проходить обследование у гастроэнтеролога.
Источник
Признаки панкреатита у женщины: где болит и как лечить панкреатит?
- Стабилизирует уровень сахара надолго
- Восстанавливает выработку инсулина поджелудочной железой
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения суставов наши читатели успешно используют DiabeNot. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Узнать больше…
Панкреатит сопровождается воспалительными процессами в поджелудочной железе, развивается у мужчин и женщин разной возрастной группы. Ключевое клиническое проявления заболевания – выраженный болевой синдром.
Симптомы панкреатита у женщины незначительно отличаются, обусловлены заболеванием – острый или хронический панкреатит, либо обострением вялотекущего процесса. К причинам относят неправильное питание, диетические эксперименты – продолжительное голодание, потом срывы и пр.
Такие провоцирующие факторы, воздействуя на поджелудочную железу, усиливают выделение панкреатических ферментов, которые приводят к образованию очага воспаления.
При беременности возникновение воспаления кроется в других заболеваниях – желчекаменная болезнь, ишемия тканей железы, что базируется на пережатии крупных кровеносных сосудов маткой.
Общие симптомы панкреатита у женщин
Возникновение патологии у женщин имеет много причин. Алкогольная зависимость, неправильный рацион, сопутствующие болезни – язва желудка, язвенное поражение 12-перстной кишки, недостаточность желчевыводящих путей.
Симптомы воспаления поджелудочной железы у женщин – боль, приступ тошноты и рвоты, нарушение работы пищеварительного тракта – понос, отрыжка, изжога. Болевой синдром носит опоясывающий характер.
Где обычно болит? Чаще всего место локализации – область левого подреберья, может отдавать в правое подреберье, в область спины. При обострении патологии болевые ощущения нередко путают со стенокардическим приступом.
Болевой синдром имеет свойство усиливаться после приема пищи, спиртных напитков, переохлаждения. Любые резкие движения усиливают выраженность клинического проявления.
Общие симптомы панкреатита поджелудочной железы у женщины:
- Тошнота развивается на фоне отсутствия диеты, присутствуют дискомфортные ощущения в области живота. Часто тошнота приводит к многократной рвоте. Обычно она наблюдается через несколько часов после еды. В рвотных массах проявляются частицы непереваренной пищи, кровяная примесь отсутствует.
- Панкреатит проявляется продолжительными запорами, которые резко сменяются диарейным синдромом. В каловых массах наблюдаются частички пищи, белые жировые вкрапления – повышенная жирность фекалий (стеаторея). Продолжительный понос способен спровоцировать обезвоживание, поскольку из организма выводится большое количество воды, солей и минеральных веществ.
- Снижение массы тела. Так как наблюдается дефицит пищеварительных ферментов, недостаточное продуцирование панкреатического сока, питательные компоненты плохо усваиваются в организме. Похудение выявляется на фоне обычного либо избыточного питания.
- Вздутие живота – распространенный признак болезни. Развивается вследствие процессов брожения и гниения в желудочно-кишечном тракте. В свою очередь они возникают из-за недостаточной активности ПЖ. При брожении выделяются токсичные компоненты, которые приводят к интоксикации. А большое скопление газа ведет к растяжению стенок кишки.
В некоторых случаях у женщин отсутствует аппетит. Этиология этого симптомы имеет несколько причин. К первой относят физиологию. Плохая активность внутреннего органа провоцирует поступление сигнала от системы пищеварения в центр голода мозговых полушарий с последующей частичной блокадой.
Вторая – психологическая причина. Пациентки боятся кушать, поскольку после приема пищи выявляется жжение в области желудка, рвота, отрыжка, понос.
Признаки острого панкреатита
Воспаление поджелудочной железы в острой фазе чаще происходит у представителей сильного пола, чем у женщин. Однако у девушек протекает намного тяжелее. Появляется боль в эпигастральной области и под левым ребром.
Начинает болеть так, что терпеть невозможно. Обычно боль жгучая, постоянная. Имеет свойство усиливаться, если женщина ложится на спину. Снизить интенсивность клиники помогает позиция – женщина сидит, наклонившись вперед.
Иногда бывает аномальный болевой синдром, он проявляется в области пупка по типу почечной колики, либо между лопатками. Обезболивающие таблетки не дают лечебного эффекта. Спустя 1,5-2 часа с момента начала боли проявляются другие симптомы:
- Тошнота, неукротимая рвота, не дающая облегчения.
- Жидкий стул.
- Отрыжка воздухом.
- Вздутие живота.
- Появление налета на языке.
- Возрастает температура тела.
- Бледнеют кожные покровы.
- Выступает холодный пот.
- Учащенное биение сердца и пульса.
Иногда острый приступ у женщин сопровождается появлением механической желтухи – кожа и склеры глаз становятся желтого цвета.
Симптомы хронического панкреатита
К причинам хронической формы патологии относят желчекаменную болезнь, холецистит, холангит, алкогольную зависимость. Вялотекущее течение заболевания чаще всего выявляется именно у женщин.
Сопровождается умеренным болевым синдромом в области живота. Боль тупая, появляется и исчезает внезапно. Развиваются болезненные ощущения, если девушка не соблюдает предписанную диету.
В запущенной клинической картине, когда развивается некроз (отмирание) тканей поджелудочной железы, болевой синдром самостоятельно нивелируется полностью. Постоянный физический дискомфорт нарушает психическое и эмоциональное равновесие.
Женщина становится нервной и раздражительной, резко изменяется настроение, проявляется нервозность. Отсутствие лечения может привести к развитию психологических патологий.
Симптомы хронического панкреатита у женщин:
- Диспепсические явления – неприятный привкус в ротовой полости, дискомфорт в животе, повышенное газообразование, диарея сменяется запором.
- Потеря аппетита, понижение массы тела.
- На кожном покрове появляются новообразования – ангиомы.
- Общее недомогание.
- Малокровие.
- Стеаторея.
- Сухость кожи, волосяного покрова.
- Образование ранок в уголках рта.
Нарушение пищеварения приводит к дефициту кальция в крови, что в свою очередь провоцирует кровоточивость десен. Нехватка витаминов и полезных компонентов ухудшает зрительное восприятие. Постоянное воспаление увеличивает риск развития сахарного диабета.
При обострении хронического заболевания вся описанная симптоматика менее интенсивна, боль относительно слабая.
При этом изменяется место локализации оной – боли в нижней части грудной клетки, в области поясницы, средней части брюшной стенки.
Лечение панкреатита у женщин
Лечение панкреатита – многоступенчатый процесс. Назначается патогенетическая терапия, диетическое питание, симптоматическое лечение. Для благоприятного прогноза необходимо устранить первоисточник проблемы.
Патогенетическое лечение подразумевает устранение воспалительного процесса в организме человека. Врач назначает ингибиторы протеазы – лекарства, помогающие снизить активность железы. Представители – Гордокс, Контрикал.
Также желчные кислоты и ферменты – медикаменты, которые помогают улучшить и облегчить процесс переваривания пищи. Отзывы врачей отмечают, что лучший эффект дают такие лекарства – Креон, Пангрол, Аллохол, Панкреатин.
Симптоматическое лечение у женщин включает в себя:
- Болеутоляющие таблетки, помогающие нейтрализовать болевой синдром и устранить спазмы. Это Баралгин, Но-шпа и др.
- Чтобы блокировать антиперистальтические действия в организме рекомендуется применение противорвотных лекарственных средств – Церукал.
- Лекарства от диарейного синдрома. Эта категория обеспечивает увеличение всасывания жидкости и минеральных веществ в организме посредством диффузии. Назначают Лопедиум.
- Витамины, минеральные комплексы восполняют дефицит полезных компонентов, укрепляют иммунную систему и повышают барьерные функции организма – Витрум, Дуовит, Супрадин.
Лечение поджелудочной железы необходимо начинать при первых признаках заболевания. Отсутствие медикаментозной терапии чревато многочисленными осложнениями – панкреонекроз, язвенные патологии желудка и 12-перстной кишки, кишечные и желудочные кровотечения, абсцесс и флегмона ПЖ, перитонит – гнойное воспаление в брюшной области.
О характерных симптомах панкреатита рассказано в видео в этой статье.
- Стабилизирует уровень сахара надолго
- Восстанавливает выработку инсулина поджелудочной железой
Узнать больше…
Сахарный диабет – очень коварное заболевание, которым болеют миллионы людей по всему миру. Но только этим враг не ограничивается. Оказывается, гипергликемией страдают и животные. Сегодня на страницах нашего сайта хотим рассказать о сахарном диабете у кошек.
Чаще всего, заболеванием страдают достаточно взрослые особи в возрасте 9-11 лет. 1 типом могут заболевать и более молодые животные. Здесь основная проблема – отсутствие секреции инсулина и заметное снижение его выработки. 2 типу более подвержены те, у кого нормальная или избыточная масса тела.
Гипергликемия приводит к тому, что в больном организме складывается парадоксальная ситуация. В крови циркулирует большое количество глюкозы, при этом сами клетки голодают, не получая источник питания. Постепенно голодные клетки переходят на альтернативные источники питания, расщепляя жировые запасы. Отсутствие лечения приводит к кетоацидозу и диабетической коме.
Кошки могут страдать вторичным диабетом, который развивается обычно после панкреатита. В отличие от людских проблем, вторичный сахарный диабет у кошек излечим. Как только устраняется основная причина, так показатели сахара в крови приходят в норму.
Симптомы
Основные проявления болезни у любимых домашних питомцев мало отличаются от аналогичных у людей. Но постановка диагноза часто усложняется по объективным причинам. Заметить проблемы могут только очень внимательные хозяева, а сами животные предъявить конкретных жалоб не могут.
Обращает внимание
- Постоянная жажда
- Обильное мочеиспускание
- Слабость, вялость, снижение физической активности
- Рвота, перепады аппетита
- Снижение веса на фоне постоянного голода
- Увеличение печени
- Выпадение шерсти, гипотрофия мышц
- При несахарном диабете моча становится бесцветной
Достоверный диагноз ставит ветеринар по результатам биохимического и общего анализа крови.
Лечение
2 тип требует подбора специальной диеты. Животным с излишней массой иногда достаточно лишь привести вес в норму и постоянно соблюдать назначенный рацион питания. В редких случаях требуется прием сахароснижающих средств или инъекции инсулина.
1 тип диабета лечится инъекциями инсулина. Ветеринар подбирает необходимую дозу лекарства, после чего инъекции нужно будет делать 2-3 раза в сутки перед кормлением. Обычно процедура не вызывает радости у животных, но переносится спокойно, поскольку является малоболезненной за счет очень тонких игл.
Для кошек с гипергликемией продаются специальные низкоуглеводные корма. При пограничных значениях около 30 ммоль без специальной помощи разовьется диабетическая кома, и животное просто погибнет. В этом случае опытный врач снижает сахар до 11-15 ммоль инсулином короткого действия и лишь потом подключает продленные аналоги.
Кратность инъекций и конкретное лекарство назначает врач. При легком течении заболевания может хватить только фонового введения гормона, в тяжелых случаях может понадобиться комбинированная схема введения инсулина.
Прогноз
Понятно, что лечение диабета у кошек – задача непростая. Больному питомцу потребуется дополнительное внимание, да и стоимость лечения получается немаленькой. Иногда заболевание может иметь осложнения, которые также нужно вовремя выявить и получить консультацию специалиста.
В отличие от людей, сахар у кошек поддается излечению. Так, при своевременно начатом лечении инъекции инсулина во многих случаях удается отменить всего через несколько месяцев. После чего остается лишь следить за питанием и соблюдать назначенную диету.
Диабет и поджелудочная железа
Эндокринное заболевание сахарный диабет и поджелудочная железа имеют тесную связь между собой. От работы этого органа внутренней секреции зависит возникновение многих болезней в человеческом организме. Сахарный диабет – одно из них, проявляется хроническим повышением уровня глюкозы в крови и сниженной выработкой инсулина, который необходим для связывания глюкозы и транспортировки ее в мышечную ткань для преобразования в энергию. Поджелудочная железа при сахарном диабете не выполняет функцию выработки гормона инсулина в достаточном количестве для организма.
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения суставов наши читатели успешно используют DiabeNot. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Строение поджелудочной железы и виды диабета
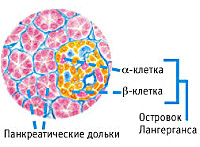
Поджелудочная железа – крупная железа внутренней и внешней секреции, участвующая в пищеварении. С одной стороны, она выделяет панкреатический сок, в состав которого входят ферменты, участвующие в пищеварении. С другой стороны, её внутренняя секреторная функция отвечает за выработку гормона инсулина. Кроме этого, у нее есть еще другие свойства, это контроль обмена в организме белков, жиров и углеводов.
В строении поджелудочной железы выделяют три основные части:
- Головка в поджелудочной железе обхватывается двенадцатиперстной кишкой. Отделяется от тела органа бороздой и имеет проток, впадающий в эту кишку через дуоденальный малый сосочек.
- Треугольная форма тела этого органа имеет 3 края и 3 поверхности.
- Хвост грушевидной формы простирается к селезенке.
Состоит железа из разных типов тканевой поверхности, отвечающих каждый за свою функцию. Экзокринная секреция выполняется при помощи мелких составляющих внешней секреторной функции – ацинусов. Они имеют протоки, соединяющиеся в один общий, и через головку поджелудочной железы выходят в двенадцатиперстную кишку, по ним туда попадает панкреатический сок.
Эндокринная функция зависит от клеток, расположенных между ацинусов. Это островки Лангергарса, которые не имеют протоков и благодаря сети кровеносных сосудов, соединяющих их, гормон инсулин поступает в кровь.
Чтобы понять, как проявляется сахарный диабет, надо знать, что его разделяют на несколько видов:
- Заболевание первого типа проявляется сбоем в работе поджелудочной железы и отсутствием выработки инсулина клетками этого органа.
- Недуг второго типа не проявляется дефицитом инсулина, потому что клетки вырабатывают его в достаточном количестве. Организм перестает воспринимать этот гормон и становится резистентным к инсулину. Железа при этом может оставаться совершенно здоровой.
- Симптоматический.
- Скрытая форма.
- Диабет беременных.
- Вызванный недостаточным количеством пищи.
Как появляется диабет первого типа
Сахарный диабет и поджелудочная железа для первого типа заболевания характеризуется связью синдромов развития:
- боль;
- нарушение пищеварения;
- диабет.
Воспалительные процессы, панкреатиты проявляются болями разного характера, длящимися много лет, с периодическими обострениями и периодами ремиссий.
Далее появляется пищеварительная дисфункция с ухудшением аппетита, изжогой, диареей и метеоризмом. Клетки, ответственные за выработку инсулина, находятся в раздраженном состоянии и начинают работать с перебоями. Часто случаются инсулиновые выбросы, из-за которых наступает нарушение углеводного обмена и гипогликемические состояния.
Такие воспаления перерастают в развитие хронического панкреатита, клетки ответственные за выработку гормона разрушаются и заменяются жировой или соединительной тканью. Уровень глюкозы в крови утром натощак составляет норму, после еды повышается выше допустимой нормы. Часто проявляются гипергликемические состояния.
Более трети всех болеющих хроническим панкреатитом впоследствии становятся обладателями сахарного диабета. Это намного чаще, чем у больных с другими хроническими патологиями.
Второй тип диабета и панкреатит
Очень часто развитие этого заболевания происходит из-за панкреатита. Воспалительные процессы способствуют повышению в крови уровня глюкозы. Острая опоясывающая боль в животе и нарушение пищеварения свидетельствуют о заболевании и далее возможно развитие диабета.
- Происходящие обострения с последующими ремиссиями могут нарушить нормальную работу железы, а также погрешности в питании способны еще больше усугубить ситуацию.
- Довольно часто диабет этого типа возникает в здоровой железе при переизбытке питательных веществ в организме и глюкозы в крови и моче. Это случается из-за неадекватного отношения организма к инсулину, он его не чувствует.
- Избыточная масса тела и генетическая предрасположенность в более зрелом возрасте увеличивают риск возникновения инсулиновой резистентности в организме и развитие диабета. Избыточная жировая ткань нарушает действие инсулина.
Регулярные физические нагрузки способны вместе с диетой отрегулировать обменные процессы и чувствительность к инсулину, она может повышаться.
Другие виды заболевания их развитие
Симптоматический вид диабета, как указывалось ранее, вызывается хроническими воспалениями поджелудочной железы.
Кроме этого, существует еще несколько причин его развития:
- удаление железы;
- онкологическое заболевание железы;
- гемохроматоз;
- патологические процессы в надпочечниках.
Признаки диабета первого типа развиваются при удалении или раке поджелудочной железы, а также гемохроматозе – наследственном нарушении обмена железа и накопление его в организме.
При патологических процессах в надпочечниках развиваются неконтролируемые выбросы гормонов, негативно действующих на инсулин, что впоследствии вызывает развитие диабета второго типа.
Скрытая форма диабета бывает при нормальных показателях сахара в крови до и после еды. При исследовании крови после перегрузки организма глюкозой в анализе наблюдаются патологически высокие показатели. Если не ограничивать прием углеводов, скрытый диабет становится явным.
В период беременности диабет и поджелудочная железа у женщин находятся под усиленным контролем врачей.
Потому что в это время у женщины, в связи с гормональными перестройками, может возникнуть такое заболевание.
Из-за этого может случиться выкидыш, родиться мертвый ребенок или живой и здоровый малыш, но с очень большим весом. В дальнейшем диабет может пройти по истечении срока беременности, а может остаться на всю жизнь.
Разновидность диабета, развивающегося от недостаточного поступления пищи, чаще происходит у детей, проживающих в тропических странах, это может произойти и на наших территориях, если у ребенка в детстве были постоянные недоедания или однообразная вредная еда.
Лечение и профилактика
Современная медицина диагностирует диабет, тоже исследуя мочу на содержание сахара в ее составе лабораторными методами, а также делается анализ крови.
Лечение назначает врач, который ставит заключительный диагноз и определяет тип диабета в организме больного:
- Для больных диабетом первого типа лечение состоит из назначения препаратов инсулина и диеты, а также лечения хронического панкреатита.
- Для второго типа подбирается диета с низким содержанием углеводов и препараты, которые возвращают клеткам чувствительность к инсулину.
- Беременным назначается диета и инсулин, любые другие препараты могут вызвать уродство у детей, поэтому лечение проводится под строгим контролем гинеколога и эндокринолога.
Диабетикам второго типа соблюдение диеты назначается пожизненно. Здоровое питание и физические нагрузки оказывают положительное действие на организм человека с диагнозом диабет.
Источник

