Сгущение желчи реактивный панкреатит
Дискинезия желчного пузыря представляет собой функциональное нарушение его моторики, которое приводит к нескоординированным действиям органов желудочно-кишечного тракта. Если в норме выделение желчи в двенадцатиперстную кишку происходит в ответ на поступление пищи, то при развитии патологии этот процесс имеет самопроизвольный характер. Несвоевременное попадание желчи в кишечник приводит к снижению ее бактерицидной активности, в результате чего происходит количественное изменение состава микрофлоры.

Патологическое поступление желчи в просвет кишечника носит название дискинезии
Такая несогласованность провоцирует расстройство пищеварения и влечет нарушение функции поджелудочной, приводя к панкреатиту.
В чем опасность дискинезии
Переваривание пищи, расщепление питательных веществ и преобразование их в форму, которая усваивается в кишечнике, осуществляется при помощи желчи, желудочного и панкреатического сока. Желчь расщепляет молекулы жиров на простые составляющие, а далее ферменты поджелудочной железы трансформируют их в жирные кислоты, используемые тканями организма.
Оптимальная скорость передвижения желчи по желчевыводящим протокам обеспечивается за счет сжатия и расслабления сфинктеров, контролируемого гормонами желудка и поджелудочной.
Ускорение перемещения желчи приводит к уменьшению концентрации, а снижение данного показателя — увеличивает и тормозит поступление ее в кишечник. В обоих случаях наступает гормональный дисбаланс, влекущий развитие патологий кишечника, желчного и поджелудочной.
Виды дискинезии

В зависимости от скорости прохода желчи, ДЖВП включает две разновидности:
- гипокинетическая;
- гиперкинетическая.
Они различаются причинами возникновения, клиническими признаками и принципами лечения.
Гипокинетическая дискензия
Гипомоторная дисфункция связана со снижением сократительной способности мускулатуры протоков, приводящей к недостаточной передаче желчи в 12-перстную кишку. Данная патология в часто развивается у женщин после сорока лет в связи с гормональными изменениями, предшествующими климаксу. Также гипокинетической дискинезии подвержены люди с неустойчивой психикой, которые очень эмоционально реагируют на стрессовые факторы. Это объясняется тем, что во время стресса снижается активность симпатической нервной системы, поддерживающей тонус гладкой мускулатуры органов ЖКТ.
Симптомами заболевания являются:
- продолжительная ноющая боль в правом подреберье, интенсивность которой снижается после еды или препаратов, обладающих желчегонным действием;
- появление горечи и неприятного запаха в ротовой полости;
- тошнота, провоцирующая снижение или отсутствие аппетита;
- диареи, чередующиеся с запорами;
- усиление мочеотделения.
При дальнейшем развитии данного типа дискинезии, моча приобретает темный оттенок, а кал светлеет. Появляется кожный зуд и пожелтение слизистых, роговицы глаза и верхних слоев кожи.

В тяжелых случаях дискинезии происходит пожелтение кожи и слизистых оболочек
В большинстве случаев появлению симптомов гипокинетической формы предшествуют сильные стрессы, длительное эмоциональное напряжение, голодание или употребление большого количества пищи с преобладанием жиров.
Отсутствие лечения и устранения причин заболевания приводит к:
- снижению работоспособности;
- бессоннице;
- нарушению сердечного и дыхательного ритма;
- частым головным болям;
- повышению потливости;
- сбою менструального цикла у женщин;
- проблемы с потенцией у мужчин.
Поджелудочная реагирует на гипотоническую ДЖВП снижением уровня ферментов и гормонов, что может спровоцировать развитие сахарного диабета.
Гиперкинетическая дискензия
Гипертоническая ДЖВП развивается вследствие повышения тонуса парасимпатической нервной системы и характеризуется нарушением ритма транспорта желчи в кишечник. Это происходит при частом сокращении сфинктеров протоков и стенок желчевыводящих протоков.
Неконтролируемый выброс желчных кислот при отсутствии в просвете кишечника частичек пищи приводит к постоянному раздражению его стенок. Но с другой стороны, поступающая желчь не содержит кислот, которые обеспечивают полное расщепление жиров.
В результате совмещения этих двух факторов происходит:
- развитие патогенной микрофлоры в кишечнике за счет снижения антибактериальных свойств желчи;
- формирование воспалительных процессов в желудке и тонком кишечнике;
- метеоризм, вызванный усилением бродильных процессов при застое пищи;
- забрасывание желчи в желудок;
- камнеобразование в желчных путях за счет застоя желчи.
Симптомами таких изменений являются:
- приступообразная непродолжительная боль после еды или физических нагрузок, локализующаяся в области правого подреберья;
- изжога;
- вздутие живота;
- тошнота, сопровождаемая рвотой;
- вялость;
- диарея;
- появление на языке налета, имеющего выраженный желтый оттенок.

Постоянная тошнота и частая рвота может указывать на развитие дискинезии ЖВП и панкреатита
Если на фоне гипертонической форме, развивается воспаление поджелудочной железы, то происходит повышение температуры тела, приступы боли становятся более продолжительными, отдающими под лопатку или в район пупка.
Внимание! Характерным признаком, указывающим на развитие панкреатита, является отсутствие облегчения после рвоты. Об этом необходимо сообщить врачу во время описания признаков патологии, так как это поможет быстрее поставить правильный диагноз и начать лечение.
Осложнения дискинезии

Осложнение дискинезии ЖВП панкреатитом сопровождается коликами
При отсутствии лечения и изменения образа питания приступы ДЖВП будут учащаться. В конечном итоге это приведет к развитию высшей стадии болевого синдрома — коликам, при которых боль не снимается нестероидными анальгетиками, и необходима срочная госпитализация пациента.
К другим не менее тяжелым последствиям запущенной формы дискинезии относится формирование камней в желчном и развитие острой формы панкреатита.
Панкреатит, первопричиной которого явилась дисфункция протоков, проходит тяжелее, чем воспаление, вызванное другими этиологическими факторами.
Внимание! Лечение патологии поджелудочной без устранения нарушений деятельности протоков не приносит результатов.
Предупредить развитие осложнений поможет ранняя диагностика заболевания, соблюдение правил здорового питания и испоьзование методов релаксации, позволяющими менее эмоционально реагировать на стрессы.
Понравился материал: оцени и поделись с друзьями
Источник
Билиарнозависимый панкреатит – одна из самых распространённых разновидностей воспалительного процесса поджелудочной железы. Основной причиной формирования такого расстройства являются патологии печени и желчевыводящих протоков. Характерным отличием является то, что этот вид заболевания встречается чаще у женщин, нежели у мужчин, но тем не менее опережает по распространённости алкогольный панкреатит.
Клиническая картина этого заболевания практически ничем не отличается от симптоматики других разновидностей панкреатитов. Основными признаками принято считать – желтуху, повышение температуры, болевой синдром, тошноту и рвоту, а также нарушение стула.
Окончательный диагноз устанавливается только после выполнения инструментальной диагностики, но не последнюю роль играют лабораторные исследования. Лечение билиарного панкреатита выполняется консервативно и операбельно. Однако главным условием успешной терапии и благоприятного прогноза является пожизненный отказ от вредных привычек и соблюдение рекомендаций относительно питания.
Подобное расстройство является вторичным, поскольку развивается на фоне таких заболеваний печени, как:
- желчнокаменная болезнь;
- билиарный сладж, что представляет собой сгущение желчи и оседание микроскопических камней;
- хроническое протекание холецистита;
- врождённые аномалии развития;
- дискинезия;
- кистозные новообразования в протоках;
- спазмирование и недостаточность сфинктера Одди;
- сужение фатерова сосочка;
- циррозное поражение печени.
Под влиянием вышеуказанных факторов происходят такие нарушения в поджелудочной железе:
- развитие воспаления;
- нарушение структуры и функционирования железистого аппарата;
- развитие дегенеративных процессов;
- замещение железистой ткани соединительной.
Кроме этого, существует несколько механизмов появления воспаления в поджелудочной железе.
Первый – путём попадания инфекции в этот орган из желчевыводящих протоков, по региональным лимфатическим узлам.
Второй обуславливается наличием камней даже небольших размеров в общем желчном протоке. Это становится причиной гипертензии и отёчности железы.
Третий характеризуется рефлюксом, т. е. забросом желчи в проток поджелудочной железы. При этом происходит заброс желчи в панкреатический проток (рефлюкс желчи), что приводит к повышению давления и нарушения целостности мелких протоков и отёчности железистой ткани поджелудочной.

Механизм развития билиарного панкреатита
Специалистами из области гастроэнтерологии был выявлен ещё один механизм, а именно развитие билиарного сладжа, который представляет собой формирование микроскопических камней. Они при продвижении травмируют протоки и фатеров сосочек и вызывают их спазм, что способствует забросу желчи в проток поджелудочной железы.
Причины обострения хронической формы болезни:
- нарушение диеты;
- длительный приём медикаментов, которые обладают желчегонным эффектом;
- резкое снижение массы тела.
В гастроэнтерологии принято разделять две формы билиарного панкреатита:
- острую – характеризуется ярким проявлением симптоматики и резким ухудшением состояния пациента;
- хроническую – отличается выражением симптоматики только в периоды обострения заболевания, в стадию ремиссии признаков в большинстве случаев не наблюдается.
Проявления заболевания сходны с другими нарушениями в работе органов пищеварения.
Клиническое проявление острой формы и при обострении хронической имеет аналогичные внешние признаки.
Во всех случаях заболевание сопровождается выраженным болевым синдромом. Болезненность локализуется вверху живота и может распространяться в области левого и правого подреберья, а также зону спины и правого плеча. Зачастую боль выражается через несколько часов после потребления пищи или ночью, а иногда сразу же после распития газированных напитков, что вызывает сокращение сфинктера Одди.
При длительном течении подобного расстройства отмечаются болевые спазмы ноющего характера, проявляющиеся только в случаях нарушения лечебной диеты.
Дополнительными симптомами билиарного панкреатита можно считать:
- лихорадка в пределах 37,5–38,5 градусов;
- приступы тошноты с обильной рвотой, не приносящей облегчения;
- появление неприятного горького привкуса в ротовой полости;
- нарушение процесса дефекации, что выражается в чередовании запоров и диареи. Каловые массы при этом имеют серый цвет;
- потерю аппетита, что обуславливается возникновением остальных симптомов после употребления пищи;
- ощущение урчания в животе;
- снижение массы тела;
- окрашивание кожных покровов и слизистых оболочек жёлтым цветом;
- горькую отрыжку;
- сильную изжогу и ощущение жжения в загрудинной области.

Симптомы билиарного панкреатита
Что такое билиарный панкреатит, как его диагностировать и лечить знает врач-гастроэнтеролог. Для установления окончательного диагноза требуется проведение лабораторно-инструментальных обследований, а предварительный диагноз ставится на основе:
- изучения врачом истории болезни и анамнеза жизни – это даст возможность выявить причины возникновения билиарного панкреатита;
- осуществления тщательного опроса и физикального осмотра с обязательной пальпацией живота, изучением поверхности кожного покрова и измерением температуры.
К лабораторным методикам диагностики можно отнести:
- общий и биохимический анализ крови – для острофазовых показателей воспаления, возрастания содержания билирубина, холестерина и амилазы, щелочной фосфатазы и уровня белков сыворотки крови;
- общий анализ мочи – для определения уровня диастазы;
- копрограмму – исследование каловых масс. При нарушении функционирования поджелудочной в кале присутствуют мышечные волокна, частички продуктов, жир и крахмал;
- специфические тесты, которые предполагают введение в желудок специальных веществ, которые под влиянием панкреатических соков должны расщепляться и освобождать специфические маркеры.
Ведущими способами выявления этого заболевания является инструментальная диагностика, которая предполагает осуществление:
- УЗИ печени и поджелудочной железы – для обнаружения камней и оценивания общего состояния тканей;
- КТ – наиболее эффективная диагностическая методика, в особенности если процедура проводится с введением контрастного вещества;
- ЭРХПГ – эндоскопическая контрастная рентгенография панкреатических и желчевыводящих протоков;
- МРХПГ – ультразвуковое сканирование, которое используют в аналогичных целях, что и предыдущую процедуру.
Только после этого врач назначает индивидуальную схему терапии.
Терапия билиарного панкреатита является комплексной.
Консервативная терапия основана на таких принципах:
- приём лекарственных препаратов;
- диетотерапия;
- использования рецептов народной медицины.

Лечение билиарного панкреатита
Медикаментозное лечение билиарного панкреатита предполагает приём:
- анальгетиков и спазмолитиков;
- заместительных ферментных веществ;
- антибиотиков;
- прокинетиков.
Диетотерапия предусматривает соблюдение на протяжении нескольких суток лечебного голодания, при котором запрещается что-либо есть, а пить разрешается только воду без газа. После этого пациентам назначают диету №5.
Хороших результатов можно добиться использованием рецептов нетрадиционной медицины, но только если такое лечение будет применяться в комплексе с другими методами.
В случаях отсутствия должного эффекта от консервативной терапии, а также для удаления камней, устранения патологий сфинктера Одди или коррекции фатерового сосочка необходимо осуществление хирургического вмешательства.
В случаях несвоевременного лечения острой формы, а также при протекании хронического заболевания существует вероятность развития таких последствий, как:
- нарушение работы близлежащих органов;
- шоковое состояние;
- острая печёночная или дыхательная недостаточность;
- кровоизлияния;
- непроходимость кишечника;
- вторичный сахарный диабет;
- диабетическая кома;
- желтуха;
- формирование абсцессов, псевдокист и свищей;
- скопление большого количества жидкости в брюшной полости;
- стеноз кишечника;
- панкреонекроз.
Специфических профилактических правил для предотвращения билиарного панкреатита не существует. Людям необходимо лишь:
- придерживаться здорового образа жизни;
- придерживаться назначений лечащего врача, не превышать дозировку препаратов;
- соблюдать рекомендации относительно питания;
- своевременно лечить те заболевания, которые могут стать причиной формирования подобного недуга;
- два раза в год проходить профилактический осмотр у гастроэнтеролога.
При своевременном устранении источников болезни прогноз билиарного панкреатита – благоприятный. В случаях отказа от малоинвазивной эндоскопической операции в будущем потребуется обширное операбельное вмешательство. При нарушении диеты и пристрастии к вредным привычкам прогноз хронической формы этого расстройства – неблагоприятный.
Источник
Реактивный панкреатит – острый асептический воспалительный процесс в поджелудочной железе, возникший на фоне патологии пищеварительного тракта и других внутренних органов, характеризующийся быстрым регрессом симптоматики после начала лечения. В клинической картине преобладают опоясывающая боль в животе, тошнота, рвота, изжога, повышенный метеоризм, лихорадка и явления интоксикации. В диагностике большое значение имеют анамнестические данные и физикальное обследование, рентгенологические и ультразвуковое исследования, ЭГДС. Лечение консервативное, включает назначение диеты, спазмолитиков и анальгетиков, ферментных препаратов.
Общие сведения
Реактивный панкреатит является своеобразной реакцией поджелудочной железы на заболевания пищеварительного тракта, погрешности в диете, отравления, аллергии и т. д. В 30-50% случаев причиной повышенной реактивности ПЖ является желчнокаменная болезнь, чаще поражающая женщин – именно поэтому реактивным панкреатитом страдает преимущественно женская часть населения. Кроме того, к вторичному поражению поджелудочной железы может приводить разнообразная патология печени, желудка, кишечника, системные заболевания, отравления и интоксикации. Нередко повышенная реактивность поджелудочной железы отмечается у детей на фоне хронических гастродуоденитов. Отличительной чертой данной формы панкреатита является быстрое появление симптомов после воздействия провоцирующего фактора и такой же быстрый их регресс после начала лечения и соблюдения диеты.
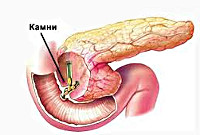
Реактивный панкреатит
Причины
Причины реактивного панкреатита могут быть самыми разнообразными: заболевания пищеварительного тракта (вирусные гепатиты, желчнокаменная болезнь, калькулезный холецистит, обострение хронического гастрита, цирроз печени, дискинезия желчевыводящих путей, кишечные инфекции), травмы живота, злоупотребление спиртными напитками, погрешности в питании, прием некоторых медикаментов, системные и инфекционные заболевания, отравления бытовыми и промышленными ядами, грибами и др. Большой проблемой для хирургов является развитие ятрогенного реактивного панкреатита после эндоскопических вмешательств на желчевыводящих путях (ЭРХПГ).
В основе патогенеза лежит преждевременная активация ферментов поджелудочной железы с повреждением ее паренхимы. Наиболее частой причиной, приводящей к застою панкреатического сока в главном протоке ПЖ, является холелитиаз. При желчнокаменной болезни мелкие конкременты (менее 4 мм), попадая в общий желчный проток и дуоденальный сосочек, вызывают их раздражение и спазм. С течением времени постоянное спазмирование холедоха и сфинктера Одди приводит к развитию стриктур и стеноза общего желчного протока. Это может закончиться обтурацией указанных структур более крупными желчными камнями и возникновением застоя панкреатических соков в общем панкреатическом протоке. Гипертензия в протоках поджелудочной железы рано или поздно приводит к повреждению ее ацинусов; ацинарные клетки становятся уязвимыми для протеолитического воздействия собственных ферментов.
Если на фоне холелитиаза у пациента имеется хронический гастродуоденит, язвенная болезнь желудка и ДПК – риск развития реактивного панкреатита многократно возрастает. Хронический воспалительный процесс в двенадцатиперстной кишке может приводить к возникновению папиллита и ретроградному забросу кишечного сока в протоки поджелудочной железы. В результате возможна преждевременная активация ферментов поджелудочной железы в ее тканях. Собственные панкреатические ферменты начинают разрушать паренхиму железы, активируются провоспалительные биохимические процессы, а продукты распада в большом количестве попадают в кровоток, приводя к значительному отеку поджелудочной железы и явлениям интоксикации.
Симптомы реактивного панкреатита
Клиническая картина реактивного панкреатита обычно развивается в течение нескольких часов после воздействия провоцирующего этиологического фактора. К симптомам основного заболевания присоединяются признаки поражения поджелудочной железы. Пациента беспокоит сильная опоясывающая боль (в верхних отделах живота и подреберьях, иррадиирует в спину и лопатки), усиливающаяся после приема пищи. Боль при реактивном панкреатите выражена не так сильно, как при других формах острого воспалительного процесса в ПЖ. Отмечаются жалобы на метеоризм, изжогу, отрыжку. Болевой синдром сопровождается диспепсическими явлениями: тошнотой, переходящей в рвоту с примесью слизи и желчи. Так как рвота приводит к повышению внутрибрюшного и внутрипротокового давления, боль в животе после рвоты может усиливаться.
Если пациент вовремя не обратился к гастроэнтерологу и не начал лечение на ранних стадиях реактивного панкреатита, состояние может значительно ухудшиться за счет массивного попадания протеолитических ферментов в кровоток: нарастают явления интоксикации, температура повышается до фебрильных цифр, кожные покровы становятся бледными и холодными, беспокоит тахикардия и артериальная гипотензия. Пациенты с тяжелым течением реактивного панкреатита требуют госпитализации в отделение гастроэнтерологии.
Диагностика
При появлении первых признаков реактивного панкреатита проводится ряд клинических и биохимических анализов: общего анализа крови и мочи, коагулограммы, уровня ферментов поджелудочной железы в крови и моче, эластазы крови, общего белка и кальция. Обычно отмечается повышение уровня амилазы и ингибитора трипсина в крови и моче при нормальных уровнях липазы и трипсина. Возможно повышение уровня эластазы крови в первые несколько суток заболевания.
На развитие реактивного панкреатита указывает обострение хронической патологии пищеварительного тракта в анамнезе, наличие других этиологических факторов у пациента. В процессе физикального осмотра обращает на себя внимание тахикардия, артериальная гипотензия, бледность кожи и слизистых. Пальпация живота болезненная в верхних отделах, определяется положительный симптом Мейо-Робсона (болезненность в левом реберно-позвоночном углу). Живот обычно поддут, но мягкий, симптомы раздражения брюшины отрицательные.
УЗИ органов брюшной полости, особенно прицельное исследование поджелудочной железы и желчных путей является наиболее безопасным и достаточно информативным методом диагностики реактивного панкреатита. Данный метод позволяет выявить конкременты в общем желчном протоке, отек и увеличение размеров ПЖ. Для уточнения диагноза и более детальной визуализации патологического очага может потребоваться проведение обзорной рентгенографии органов брюшной полости, компьютерной томографии (золотой стандарт диагностики панкреатитов) и МСКТ органов брюшной полости. Эндоскопическая РХПГ и холедохоскопия при реактивном панкреатите должны проводиться только по строгим показаниям (доказанная обтурация холедоха конкрементом); заменить эти исследования с успехом может магнитно-резонансная томография поджелудочной железы и желчевыводящих путей, которая позволит визуализировать конкременты, определить их размеры и локализацию.
Ангиография чревного ствола при реактивном панкреатите указывает на повышенную васкуляризацию ткани поджелудочной железы. Эзофагогастродуоденоскопия в остром периоде реактивного панкреатита показана всем пациентам, так как позволяет не только диагностировать сопутствующую патологию, но и при необходимости провести эндоскопическое восстановление проходимости дуоденального сосочка. Лапароскопия требуется только при тяжелом течении реактивного панкреатита, при диагностических затруднениях.
Лечение реактивного панкреатита
Лечение реактивного панкреатита направлено на купирование отека и воспаления поджелудочной железы, снятие интоксикации, восстановление нормальной секреции панкреатических соков. Успешная терапия реактивного панкреатита невозможна без устранения этиологического фактора, поэтому большое внимание уделяется лечению основного заболевания.
В остром периоде реактивного панкреатита показано полное лечебное голодание в течение одних-двух суток. В этот промежуток времени разрешается употреблять только воду и настои противовоспалительных трав. При легком течении реактивного панкреатита голодание может и не понадобиться, в этом случае назначают диету, богатую углеводами, с ограничением белка и жиров. Целью диеты является создание покоя для поджелудочной железы, снижение выработки панкреатических ферментов. Для этого нужно питаться дробно, пища должна быть измельчена, поступать в желудок маленькими порциями. С целью дезинтоксикации рекомендуется употреблять много жидкости.
Из лекарственных препаратов назначают ферменты поджелудочной железы (панкреатин), обезболивающие препараты (при легком течении реактивного панкреатита – нестероидные противовоспалительные, при тяжелом их дополняют наркотическими анальгетиками), спазмолитики (дротаверин, платифиллин), средства для снижения метеоризма. Для снятия боли при реактивном панкреатите нельзя использовать морфин, так как он провоцирует спазм большого дуоденального сосочка и усиливает протоковую гипертензию.
Если развитие реактивного панкреатита обусловлено холелитиазом или патологией сфинктера Одди, возможно использование эндоскопических процедур для его устранения: эндоскопического удаления конкрементов главного панкреатического протока и холедоха во время ЭРХПГ, папиллотомии.
Прогноз и профилактика
Прогноз при неосложненном течении реактивного панкреатита благоприятный, обычно после начала лечения все симптомы быстро регрессируют. Профилактика данной патологии заключается в своевременной диагностике и лечении заболеваний, которые могут привести к развитию реактивного панкреатита, а также в соблюдении принципов рационального питания, отказе от вредных привычек (курения, злоупотребления спиртными напитками).
Источник