Постхолецистэктомический синдром хронический панкреатит лечение
На сегодняшний день специалисты предпочитают заменять этот термин на другой — «дисфункция сфинктера Одди». Поэтому не каждый больной, предъявляющий жалобы на наличие у него абдоминальных симптомов после того, как был удалён жёлчный пузырь, имеет постхолецистэктомический синдром.
Не включаются следующие состояния, характеризующиеся:
- оставленными после проведения операции конкрементами в печёночных, жёлчных протоках;
- повторным развитием рубцового стеноза Фатерова сосочка;
- наличием последствий, допущенных во время оперативных вмешательств технических ошибок, а также послеоперационных осложнений (например, спаечного процесса, холангита и так далее);
- сдавливанием общего жёлчного протока из-за панкреатита;
- наличием самостоятельных болезней (синдрома раздражённой кишки, язвенной болезни желудка и других).
В среднем, около 10 — 15% всех больных, у которых был удалён жёлчный пузырь, предъявляют жалобы на возникновение тех или иных симптомов, являющихся проявлениями постхолецистэктомического синдрома (в некоторых странах число таких больных достигает 30%).
У представительниц женского пола постхолецистэктомический синдром развивается чаще, чем у мужчин.
Зачем нужен сфинктер Одди?
Сфинктер Одди представляет собой мышечное образование, находящееся в области большого дуоденального (Фатерова) сосочка (который располагается внутри двенадцатипёрстной кишки). Данный сфинктер регулирует процесс поступления жёлчи из жёлчного пузыря и сока поджелудочной железы, который содержит ферменты, которые необходимы для переваривания пищи.
В то же время это гладкомышечное образование при нормальном функционировании не допускает попадание содержимого двенадцатипёрстной кишки в печёночно-поджелудочную ампулу, а отсюда в общий жёлчный или панкреатические протоки.
Образование жёлчи печенью в организме человека происходит постоянно, однако благодаря сфинктеру Одди её поступление в просвет пищеварительного тракта строго регулируется и осуществляется главным образом при попадании пищевого комка в желудок, а из него — в двенадцатипёрстную кишку.
Что такое жёлчный пузырь?
Жёлчным пузырём называют мешкообразное образование, выполняющее роль резервуара для жёлчи, которая синтезируется печенью.
Жёлчный пузырь не просто накапливает жёлчь, но также способствует её сгущению, обеспечивая формирование именно той её концентрации, которая оптимально подходит для процесса пищеварения.
Зачем проводят холецистэктомию?
Операцию по удалению жёлчного пузыря выполняют при наличии:
- хронического калькулёзного холецистита (основное показание);
- холестероза и полипов жёлчного пузыря;
- острого холецистита;
- бессимптомного течения жёлчнокаменной болезни с формированием крупных и/или мелких конкрементов.
Все эти состояния могут быть причиной формирования серьёзных осложнений, в том числе жизнеугрожающих. Поэтому холецистэктомия считается оптимальным методом лечения данных заболеваний.
Факторы риска развития синдрома
Этиология развития постхолецистэктомического синдрома на сегодняшний день выяснена не до конца, однако есть определённые факторы, способствующие его развитию при выполнении оперативного вмешательства:
- отсутствие конкрементов в жёлчных протоках или пузыре;
- экстренная холецистэктомия;
- продолжительное наличие клинических проявлений до выполнения холецистэктомии;
- выполнение холедохотомии.
Клинические проявления постхолецистэктомического синдрома
При нарушении нормальной работы сфинктера Одди появляются следующие симптомы:
- выраженные или умеренные боли приступообразного характера, локализующиеся обычно в правом (реже в левом) подреберье или эпигастрии;
- непереносимость жирной пищи;
- горечь во рту;
- неустойчивость стула (склонность к диарее);
- тошнота, рвота;
- вздутие живота, повышенное газообразование;
- желтушный синдром;
- снижение массы тела;
- раздражительность, утомляемость;
- повышение температуры тела.
Очень часто у больных, которые перенесли холецистэктомию, наблюдается развитие дисбактериоза кишечника, дуоденогастрального и гастроэзофагеального рефлюкса, синдрома мальдигестии, гастрита, эзофагита, дуоденита, энтерита и колита.
Почему после удаления жёлчного пузыря возникают эти симптомы?
После выполнения холецистэктомии прекращается накапливание и концентрирование (сгущение) жёлчи, вследствие чего нарушается её нормальная циркуляция. Происходят дискинетические нарушения в работе двенадцатипёрстной кишки, внепечёночных жёлчных протоков, а также спазм сфинктера Одди.
Кроме этого, постоянное попадание жёлчи в различные отделы пищеварительного тракта (желудок, пищевод, тонкий и толстый кишечник), которое происходит вследствие постоянного жёлчеобразования и желчевыделения, вызывает развитие воспаления и повреждения с формированием вышеуказанных симптомов.
Лабораторные и инструментальные методы диагностики
Обследование при появлении симптомов, типичных для постхолецистэктомического синдрома, выполняют для исключения заболеваний пищеварительного тракта (злокачественных новообразований, гепатита, панкреатита и так далее), а также болезней других органов и систем (например, ишемической болезни сердца).
Используются следующие исследования.
- Общий анализ крови. Возможно увеличение числа лейкоцитов и скорости оседания эритроцитов.
- Биохимический анализ крови. Особое внимание уделяется содержанию печёночных трансаминаз, амилазы, билирубина.
- Общий анализ мочи. В случае патологии печени и жёлчевыводящей системы возможно появление билирубина.
- Содержание диастазы в моче. Увеличение уровня данного показателя свидетельствует о наличии острого или обострении хронического панкреатита.
- Обзорная рентгенография органов грудной клетки. Проводится для исключения патологии средостения, лёгких или сердечно-сосудистой системы, а также для обнаружения признаков грыжи пищеводного отверстия диафрагмы, патологии пищевода и так далее.
- Обзорная рентгенография органов брюшной полости. Выполняется для оценки состояния желудка и кишечника.
- Электрокардиография. Проводится для исключения заболеваний сердца.
- Ультразвуковое исследование органов брюшной полости. При проведении данного метода диагностики возможно выявление расширения общего жёлчного протока.
- Компьютерная томография. Позволяет определить большинство патологий пищеварительного тракта.
- Фиброгастродуоденоскопия. Проводится с целью оценки состояния Фатерова сосочка, а также для выявления признаков эзофагита, гастрита, дуоденита, гастроэзофагеального и/или дуоденогастрального рефлюксов.
- Эндоскопическая ретроградная панкреатохолангиография. Даёт представление о патологических изменениях жёлчевыводящей системы, протоков поджелудочной железы и Фатерова сосочка.
Схема терапии постхолецистэктомического синдрома
- Лечение больных с постхолецистэктомическим синдромом обычно проводится в условиях поликлиники. В случае выраженного болевого синдрома, который не удаётся купировать на догоспитальном этапе, а также в случае необходимости в проведении более углублённого обследования больной госпитализируется.
- Соблюдение диеты — один из важнейших этапов успешной терапии.
- При ухудшении течения постхолецистэктомического синдрома не обойтись без использования лекарственных препаратов, правильная комбинация которых быстро и эффективно снимает симптомы, которые беспокоят пациента.
- Хирургическое лечение применяется в случае неэффективности консервативной терапии, а также при выявлении точного фактора, ставшего причиной формирования постхолецистэктомического синдрома.
Медикаментозное лечение
| Группа препаратов | Представители | Оказываемые эффекты |
| Спазмолитики |
|
|
| Препараты урсодезоксихолевой кислоты |
|
|
| Ветрогонные |
|
|
| Ингибиторы протонной помпы |
|
|
| Блокаторы Н2-рецепторов гистамина |
| |
| Антациды |
| |
| Слабительные |
|
|
| Противодиарейные |
|
|
| Желчегонные |
|
|
| Ферментные |
|
|
| Прокинетики |
|
|
| Нестероидные противовоспалительные средства |
|
|
Диетические рекомендации
Данные советы по режиму питания и выбору подходящих продуктов подходят как при наличии клинических проявлений, так и в случае, когда состояние после холецистэктомии не осложняется возникновением у больного вышеперечисленных симптомов.
- Рекомендуется употреблять продукты с невысокой калорийностью.
- Ограничивается приём в пищу еды, богатой легкоусваиваемыми углеводами и животными жирами.
- При обострении течения постхолецистэктомического синдрома врачи советуют вовсе воздержаться от приёма продуктов, содержащих жиры, в том числе и растительные.
- Не рекомендуется употребление большого количества пищи, богатой клетчаткой.
- Питание должно осуществляться в среднем 6 раз в день, маленькими порциями (переедание исключается).
- Все блюда должны быть приготовлены на пару, в варёном, запечённом или тушёном виде.
- Не допускается употребление солёного, квашеного, жареного, копчёного, острого, пряного.
- В день необходимо выпивать не менее полутора литров чистой негазированной воды.
| Рекомендуется к употреблению | Принимать в пищу нежелательно |
|
|
Как комфортно и без боли жить после выполнения холецистэктомии?
В настоящее время не разработано точного плана профилактических мер, направленных на предупреждение развития постхолецистэктомического синдрома. Однако при выполнении некоторых советов можно уменьшить вероятность возникновения клинических проявлений.
- Соблюдение диетических рекомендаций.
- Адекватная физическая нагрузка.
- Отказ от вредных привычек (курения, переедания, употребления алкоголя и так далее).
Заключение
Прогноз течения заболевания благоприятный, во многом он определяется соблюдением пациентом рекомендаций врача, а также обстоятельствами, при которых была проведена холецистэктомия.
По окончании университета я обучалась в интернатуре по направлению «Терапия», а далее приступила к работе в должности врач-терапевта ГБУЗ АО «Верхнетоемская ЦРБ», где продолжаю работать по настоящее время.
Оценка статьи
Мы приложили много усилий, чтобы Вы смогли прочитать эту статью, и будем рады Вашему отзыву в виде оценки. Автору будет приятно видеть, что Вам был интересен этот материал. Спасибо!
Загрузка…
Источник
Постхолецистэктомический синдром – специфический симптомокомплекс, обусловленный перенесенной холецистэктомией и связанными с этим изменениями функционирования желчевыделительной системы. К проявлениям постхолецистэктомического синдрома относятся рецидивирующие болевые приступы, диспепсические расстройства, диарея и стеаторея, гиповитаминоз, снижение массы тела. Для выявления причин синдрома проводится УЗИ и МСКТ брюшной полости, фиброгастродуоденоскопия, РХПГ. Лечение постхолецистэктомического синдрома может быть консервативным (щадящая диета, прием спазмолитиков и ферментов) и хирургическим (дренирование желчных протоков, эндоскопическая сфинктеропластика и др.).
Общие сведения
Постхолецистэктомический синдром – это комплекс клинических симптомов, развивающийся вследствие оперативного удаления желчного пузыря. В группу пациентов с постхолецистэктомическим синдромом не входят больные, у которых проведена холецистэктомия с погрешностями, остались камни в желчных протоках, развился послеоперационный панкреатит, сопровождающийся сдавлением общего желчного протока, холангит.
Постхолецистэктомический синдром встречается в среднем у 10-15% пациентов (при этом в разных группах этот показатель доходит до 30%). У мужчин он развивается практически в два раза реже, чем у женщин. Постхолецистэктомический синдром может развиться сразу после проведения оперативного удаления желчного пузыря, а может проявиться спустя длительное время (несколько месяцев, лет).
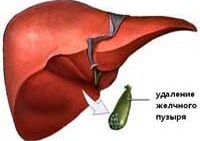
Постхолецистэктомический синдром
Причины
Основным патогенетическим фактором развития постхолецистэктомического синдрома является нарушение в билиарной системе – патологическая циркуляция желчи. После удаления желчного пузыря, являющегося резервуаром для вырабатываемой печенью желчи и участвующего в своевременном достаточном ее выделении в двенадцатиперстную кишку, привычный ток желчи изменяется. В некоторых случаях нормальное снабжение кишечника желчью не удается обеспечить. Окончательный механизм этих нарушений еще недостаточно изучен.
Факторами, способствующими развитию постхолецистэктомического синдрома, могут быть имеющие место дискинезии желчевыводящих путей, спазм сфинктера Одди (мышечного образования в месте впадения общего желчного протока в двенадцатиперстную кишку), оставшийся после операции пузырный проток значительной длины. Иногда причинами возникновения этого синдрома может быть выраженная послеоперационная боль и скопление жидкости в области произведенной операции. Только в 5% случаев причину развития постхолецистэктомического синдрома выявить не удается.
Симптомы постхолецистэктомического синдрома
Данный симптомокомплекс может проявляться сохранением клинических проявлений, имевших место до операции, в той или иной степени выраженности (чаще всего менее выраженных, но иногда отмечают и усиление дооперационной клиники). Иногда после холецистэктомии возникают новые симптомы.
Основной симптом – болевой. Боль может быть как режущей, так и тупой, различной степени интенсивности. Встречается приблизительно в 70% случаев. Вторым по распространенности является диспепсический синдром – тошнота (иногда рвота), вздутие и урчание в животе, отрыжка с горьким привкусом, изжога, диарея, стеаторея. Секреторные нарушения приводят к нарушению всасывания пищи в 12-перстной кишке и развитию синдрома мальабсорбции. Следствием этих процессов служат гиповитаминоз, снижение массы тела, общая слабость, ангулярный стоматит.
Также может подниматься температура тела, возникать желтуха (иногда проявляется только субиктеричностью склер). Постхолецистэктомический синдром может принимать различные клинические формы, проявляясь ложными и истинными рецидивами камнеобразования холедоха, стриктурами общего желчного протока, стенозирующим папиллитом, спаечным процессом в подпеченочном пространстве, холепанкреатитом, билиарными гастродуоденальными язвами.
Диагностика
В ряде случаев диагностирование развивающегося постхолецистэктомического синдрома бывает затруднено сглаженной, слабо выраженной клинической картиной. Для получения полноценной медицинской помощи пациенту в послеоперационном периоде и в дальнейшей жизни без желчного пузыря необходимо внимательно относиться к сигналам своего организма и однозначно сообщать об имеющихся жалобах своему врачу. Необходимо помнить, что постхолецистэктомический синдром – это состояние, требующее выявления причин его возникновения и соответствующей этиологической терапии.
Для выявления состояний, приведших к развитию постхолецистэктомического синдрома, назначают лабораторные исследования крови, чтобы обнаружить возможный воспалительный процесс, а также инструментальные методики, направленные на диагностирование патологий органов и систем, как непосредственно оказывающих влияние на работу билиарной системы, так и опосредованно действующих на общее состояние организма.
Спиральная компьютерная томография (МСКТ) и магнитно-резонансная томография (МРТ печени) максимально точно визуализирует состояние органов и сосудов брюшной полости, также информативной методикой является УЗИ брюшной полости. Эти методы могут выявить присутствие конкрементов в желчных протоках, послеоперационное воспаление желчных путей, поджелудочной железы.
При рентгенографии легких исключают заболевания легких и средостения (которые могут быть причиной болевого синдрома), рентген желудка с контрастным веществом может помочь выявить наличие язв и непроходимости в желудочно-кишечном тракте, рефлюкса.
Для исключения происхождения симптомов в результате иных заболеваний пищеварительного тракта, производят эндоскопическое исследование желудка (гастроскопия) и двенадцатиперстной кишки (фиброгастродуоденоскопия). Нарушения в циркуляции желчи выявляют с помощью радионуклеидного исследования – сцинтиграфии. При этом в организм вводится специфический маркер, который скапливается в желчи.
Одним из самых информативных методов, позволяющих изучить состояние протоков билиарной системы является РХПГ (эндоскопическая ретроградная панкреатохолангиография). В ходе этого исследования выявляются нарушения тока желчи, отмечают состояние желчных путей, протоков, ампулы Фатерова сосочка, выявляют мелкие конкременты, отмечают скорость выделения желчи. Также можно произвести манометрию сфинктера Одди и общего желчного протока.
Во время проведения РХПГ возможно осуществить некоторые лечебные мероприятия: удалить имеющиеся в протоках камни, расширить просвет желчных путей в местах сужений, произвести сфинктеротомию при стойком спазме. Однако стоит помнить, что в некоторых случаях эндоскопия желчных протоков способствует возникновению панкреатита. Для исключения патологии сердца используют ЭКГ.
Лечение постхолецистэктомического синдрома
Методы лечения постхолецистэктомического синдрома напрямую зависят от причин его развития. В том случае, если данный синдром является следствием какой-либо патологии органов пищеварения, лечение осуществляют согласно рекомендациям по терапии данной патологии.
Лечение, как правило, включает в себя щадящую диету: соблюдение режима питания – еда небольшими порциями 5-7 раз в день, пониженное суточное содержание жиров (не более 60 грамм), исключение жареных, кислых продуктов, острой и пряной пищи, продуктов, обладающих желчегонной активностью, раздражающих слизистые оболочки элементов, алкоголя. При выраженном болевом синдроме для его купирования применяют дротаверин, мебеверин. Лекарственные средства назначаются гастроэнтерологом в соответствии с принципами медикаментозного лечения основной патологии.
Хирургические методы лечения направлены на дренирование и восстановление проходимости желчных протоков. Как правило, проводится эндоскопическая сфинктеропластика. При неэффективности производят диагностическую операцию для детального изучения брюшной полости на предмет вероятных причин развития синдрома.
Профилактика и прогноз
В качестве профилактики постхолецистэктомического синдрома можно отметить меры по своевременному выявлению различных сопутствующих заболеваний, могущих послужить причиной развития нарушений циркуляции желчи: полное и тщательное комплексное обследование печени, поджелудочной железы, желчевыводящих путей, пищеварительного тракта, сосудистой системы брюшной полости при подготовке к операции.
Прогноз излечения от постхолецистэктомического синдрома связан с излечением от основного заболевания, послужившего причиной развития симптомокомплекса.
Источник

