Послеоперационное ведение больных с панкреатитом
После операций,
произведенных на органах брюшной полости
(на самой железе, резекция сигмовидной
кишки, спленэктомия, аппендикулярный
перитонит и др.), острый панкреатит у
детей возникает чаще, чем диагностируется.
Обычно панкреатит развивается при
непрямой операционной травме вследствие
нарушения кровотока и микротромбозов
в лод-желудочной железе из-за нарастающего
токсикоза, травматичных манипуляций
на брыжейке, пареза кишечника. Приведенные
причины не могут являться единственным
этиологическим фактором в развитии
острого панкреатита, Определенную роль
играет, по всей видимости, наследственная
предрасположенность к появлению этого
осложнения, связанная с индивидуальными
особенностями строения большого сосочка
двенадцатиперстной кишки и кровоснабжения.
Клиническая
картина. Острый
послеоперационный панкреатит развивается
на 2—6-й день после хирургического
вмешательства. Его клиническая картина
не имеет характерных особенностей и
обычно сочетается с проявлениями других
осложнений послеоперационного периода,
а также маскируется применяемыми
лекарственными средствами или проводимыми
лечебными мероприятиями. Вместе с тем
внимательное наблюдение за ребенком и
определенная настороженность в отношении
возможности развития этого осложнения
позволяют правильно трактовать симптомы.
Панкреатит обычно
возникает в тот период, когда общее
состояние ребенка несколько улучшается.
На фоне улучшения больной начинает
жаловаться на усиление болей в животе,
которые носят постоянный характер. Дети
младшего возраста не локализуют бодь
или указывают на область операционной
раны. Старшие более точно определяют
ее локализацию— в верхних отделах
живота, левом подреберье. Общее состояние
заметно ухудшается Ребенок беспокойно
спит, появляется рвота застойным
содержимым. Язык обложен, суховат. Живот
вздувается в надчревной области Плохи
отходят газы, стула нет. Уменьшается
количество мочи. Температура тела
повышается, иногда до высоких показателей.
Пульс
частый, одышка. Пальпация живота
болезненна в верхних отделах, но этот
симптом обычно мало помогает диагностике,
так как ребенок сопротивляется осмотру
из-за болей в,
области
операционной раны. Перкуторно выявляется
тимпанит, иногда может быть незначительное
притупление в отлогих местах.
Отмечаются
лейкоцитоз до (15—20) х 10 9/л,
нейтрофилез со сдвигом в формуле влево,
повышение СОЭ, гипокальциемия, уменьшение
количества альбуминов и увеличение
глобулинов; красная кровь не изменяется.
При
легкой форме панкреатита у детей хирург
обычно не придает значения некоторому
ухудшению общего состояния больного и
появившимся нерезко выраженным симптомам.
Осложнение остается нераспознанным,
однако прогноз, как правило, благоприятный
благодаря активному лечению основного
заболевания (жидкостная терапия, щадящая
диета, обезболивающие средства,
эпидуральная блокада и др.). В тяжелых
случаях неожиданное ухудшение состояния
должно натолкнуть лечащего врача на
мысль о развивающемся панкреатите.
Особую настороженность вызывают
появляющиеся у ребенка нарушения психики
(ферментная интоксикация)—делирий,
галлюцинации и др., Наибольшее значение
для диагностики имеют данные об активности
трипсина и амилазы в крови, амилазы в
моче, определяемые в динамике. Необходимо
учитывать, что возникновение отечной
формы панкреатита в послеоперационном
периоде может указывать на тяжелое
течение основного заболевания. В таких
случаях мы наблюдали в дальнейшем
развитие оментита при перитоните,
эвентрацни после инвагинации кишечника
и т. д.
Дифференциальную
диагностику проводят
с другими осложнениями послеоперационного
периода.
Послеоперационный
перфоративный
перитонит или
недостаточность швов анастомоза
проявляется быстро нарастающими
известными симптомами этого осложнения.
Помогают дифференциальной диагностике
обзорные рентгенограммы брюшной полости,
на которых при перфорации в большинстве
случаев можно выявить свободный газ
под диафрагмой. Исследование крови и
мочи на активность амилазы позволяет
уточнить диагноз. При невозможности
исключения перитонита показана срочная
релапаротомия.
Спаечно-паретическая
непроходимость развивается
постепенно, на фоне тяжелого общего
состояния и постоянных болей в животе;
стула нет, газы не отходят. Живот вздут
и напряжен во всех отделах, видны
перерастянутые петли Тонкой кишки.
Рвота частая, обильная, с застойным
содержимым, чего обычно не наблюдается
при послеоперационном панкреатите.
Сомнения разрешаются лабораторными
исследованиями и динамическим наблюдением.
Послеоперационное
внутрибрюшное
кровотечение сопровождается
коллаптоидным состоянием, что при
возникновении панкреатита наблюдается
в редких случаях. Дифференциальную
диагностику проводят, принимая во
внимание общеизвестные симптомы
кровотечения
и данные лабораторных
исследований. В сложных случаях прибегают
к микролапаротомии с применением
методики ^шарящего катетера».
Следует подчеркнуть,
что выявленное при лабораторном
исследовании увеличение активности
амилазы и липазы является у детей одним
из достоверных данных, свидетельствующих
о присоединении послеоперационного
панкреатита.
Лечение.
При
диагностированном послеоперационном
панкреатите проводят, как правило,
консервативное лечение. Больному следует
продолжить или назначить продленную
эпидуральную анестезию, отменить
кормление через рот, адекватно вводить
жидкость внутривенно и др. Особенно
важно немедленно применить в максимальных
дозах траси-лол или контрикал. Обычно
подобное лечение приводит к улучшению
общего состояния, снижению активности
амилазы и трипсина в крови, что позволяет
воздержаться от ревизии поджелудочной
железы.
Если
при неясном диагнозе хирург решается
на пробную релапарото-мию и во время
вмешательства не находит подозреваемого
осложнения (спаечная непроходимость,
недостаточность анастомоза, кровотечение
и др.), и при этом в брюшной полости
имеется геморрагический выпот, то
следует думать о панкреатите. Жидкость
срочно посылают в лабораторию для
исследования на активность амилазы. Не
разрушая имеющихся спаек, производят
ревизию сальниковой сумки и осматривают
поджелудочную железу. Чаще всего
обнаруживают отек, реже — геморрагический
некроз. Хирургическая тактика такая
же, как при идиопатическом панкреатите.
При дальнейшем
ведении больного необходимо проводить
лечение и основного заболевания, и
острого панкреатита.
Для
предупреждения послеоперационного
панкреатита лапаротомия, производимая
с травматичными манипуляциями на органах
брюшной полости либо на фоне перитонита,
должна в послеоперационном периоде
«прикрываться» продленной эпидуральной
блокадой для обеспечения физиологического
покоя поджелудочной железе. У детей,
поступающих на лапаротомию в тяжелом
состоянии из-за основного или сопутствующего
заболевания, контролируют активность
амилазы в крови и моче перед операцией
и после нее. При повышенной активности
амилазы целесообразно в пред- и
послеоперационное лечение включить
ингибиторы протеаз и контролировать
активность амилазы в ближайшие 3—4 дня
послеоперационного периода. Можно
предположить, что однократный подъем
активности амилазы в крови и моче у
оперированного ребенка не является
патогномоничным показателем патологических
изменений в поджелудочной железе, однако
указывает на индивидуальную «ранимость»
железы и повышение давления в ее
внутрипротоковой системе. При лечении
таких больных в послеоперационном
периоде необходимо настойчиво
предупреждать парез кишечника, расширять
энтеральное питание с ограничением
углеводов и постоянно контролировать
активность амилазы в крови и моче.
Источник
- Авторы
- Файлы
Сидоренко А.Ю.
1
1 Пермский государственный медицинский университет им. академика Е.А. Вагнера Минздрава России
По данным ВОЗ за 2014 г. уровень летальности при остром панкреатите достигает 45-70%. Необходима разработка новых методов ранней диагностики осложнений острого панкреатита в периоперационном периоде.
Цель работы – разработка программы-экспертной системы помощи врача при диагностике острого панкреатита, его осложнений и отдаленных исходов на основании универсального алгоритма обработки статических данных.
Для разработки прототипа экспертной системы построен расширенный информационный базис на структурировании данных, полученных путем анализа национальных руководств по тактике лечения острого панкреатита, историй болезни пациентов с острым панкреатитом, а также результатами дополнительных исследований.
Проведен ретроспективно-проспективный анализ результатов хирургического лечения 396 пациентов с различными формами острого панкреатита, находившихся на лечении в хирургическом отделении ГАУЗ ПК ГКБ №4 в период с 2013г по 2015 гг. Гендерный состав пациентов: мужчины — 254 (64,1 %), женщины – 142 (35,9 %). Средний возраст пациентов составил 49 ± 14,2 лет. Острый панкреатит лёгкой степени тяжести наблюдался у 239 (60,4%) пациентов, средней степени тяжести течения – у 6 (1,5%), тяжёлой степени (панкреонекроз) – у 83 (38,1%) пациентов. У 11 (2,8%) больных в анамнезе имелся панкреонекроз. В 51 (12,9%) случае панкреонекроз осложнился распространенным ферментативным перитонитом.
Спектр стандартных исследований согласно медико-экономических стандартам и клинико-статистическим группам расширен дуплексным и триплексным ультразвуковым исследованием сосудов чревного ствола и его ветвей у 107 больных (27,0%), ежесуточным проведением полипозиционной термометрии высокого разрешения у 19 пациентов (4,8%) в течение всего срока госпитализации. Всего комплексное хирургическое лечение проведено 116 (29,3%) пациентам. Среди них: лапароскопия – у 65 (16,4%), вскрытие абсцессов брюшной полости — у 14 (3,5%), холецистэктомия – у 10 (2,5%), лапаростомия и этапные лапароскопии выполнены у 13 (3,3%) пациентов. В удовлетворительном состоянии выписано 88 (75,9%) пациентов. Средний койко-день составил 10±3,4. Для дальнейшего лечения, в терапевтическое отделение были переведены 17 (4,3%) человек. Послеоперационная летальность составила — 18 (15,5%), общая летальность в группе – 24 (6,1%).
Установлено, что в фазе токсемии по результатам УЗИ увеличивается скорость кровотока во всех сосудах системы чревного ствола, в верхней брыжеечной артерии и в системе воротной вены в среднем в 1,5 раза и более, отмечено более быстрое снижение температуры кожи и интенсивности колебаний после выключения нагрева.
Таким образом, использование предложенного расширенного информационного базиса является существенным шагом в создании экспертной системы помощи врачу-хирургу, а также позволяет облегчить диагностику осложнений острого панкреатита в периоперационном периоде.
Библиографическая ссылка
Сидоренко А.Ю. ОСОБЕННОСТИ ПОСЛЕОПЕРАЦИОННОГО ВЕДЕНИЯ ПАЦИЕНТОВ С ОСТРЫМ ПАНКРЕАТИТОМ // Международный студенческий научный вестник. – 2016. – № 4-1.;
URL: https://eduherald.ru/ru/article/view?id=15744 (дата обращения: 16.01.2020).
Предлагаем вашему вниманию журналы, издающиеся в издательстве «Академия Естествознания»
(Высокий импакт-фактор РИНЦ, тематика журналов охватывает все научные направления)
Источник
Показаниями
к хирургическому лечению острого
панкреатита в первые 10 суток от начала
заболевания являются следующие:
Нарастание
клинических проявлений перитонита,Развитие
острой сердечно-сосудистой недостаточности,
которая не поддается медикаментозной
терапии.Снижение
отделения мочи (менее 1000 мл в сутки).Нарастание
желтухи.Неэффективность
консервативного лечения в течение 48
часов у больных, страдающих желчнокаменной
болезнью, кистами поджелудочной железы,
нарушениями проходимости панкреатического
протока.
В
сроки более 10 суток от начала приступа
острого панкреатита показания к операции
следующие:
Признаки
абсцесса (нагноения) в области
поджелудочной железы.Внутренние
кровотечения на фоне острого панкреатита.Неэффективность
консервативного лечения.
Принципы
оперативного вмешательства
при остром панкреатите заключаются в
широкой ревизии всей зоны поджелудочной
железы, вскрытии гнойных полостей,
затеков, щадящей некросеквестрэктомии.
Во время операции необходимо решить
вопрос о декомпрессивной холецистостомии,
которая может быть показана при нарушении
пассажа желчи в двенадцатиперстную
кишку. Выполнение радикальных оперативных
вмешательств на желчном пузыре и
гепатикохоледохе при сопутствующей
желчнокаменной болезни, как правило,
противопоказано из-за тяжести состояния
больных. Не следует стремиться к
обязательному однократному вскрытию
и дренированию всех гнойников в
забрюшинном пространстве в связи с
опасностью кровотечений.
Опыт
показывает, что у большинства больных
идет процесс «постепенного созревания»
секвестров в парапанкреатической
клетчатке, требующий выполнения
бурсостомии, динамической плановой
санации забрюшинного пространства.
более целесообразно ушивание брюшной
полости наглухо с дренированием зоны
нагноения поджелудочной железы и
последующим выполнением при необходимости
плановой контрольной программированной
санации забрюшинного пространства
через 1 и 2 сут. При распространенных
забрюшинных флегмонах бывает необходимо
санировать очаги поражения до 8-12 раз.
Дренирование парапанкреатической
клетчатки следует осуществлять через
правую или левую поясничную область
2-просветными дренажами на сквозных
капиллярах с активной аспирацией в
послеоперационном периоде и промыванием
полостей изотоническими растворами.
Диагностическая
и лечебная видеолапароскопия
в последние годы стала общепринятым
методом выбора при ферментативном
перитоните, обусловленным острым
панкреатитом. Кроме уточнения формы
панкреонекроза, распространенности
процесса и дифференциального диагноза
острого панкреатита с другими острыми
хирургическими заболеваниями органов
брюшной полости, видеолапароскопия
позволяет удалить выпот, произвести
санацию брюшной полости с промыванием
ее необходимым количеством физиологического
раствора. Видеолапароскопия дает
возможность под контролем зрения
адекватно расположить дренажи в брюшной
полости, обеспечив условия для полноценного
дренирования.
Соседние файлы в предмете Факультетская хирургия
- #
- #
- #
- #
03.10.20171.98 Mб90Острый холецистит.pptx
- #
Источник
 Последствия операции на поджелудочной железе зависят от многих факторов. Любое хирургическое вмешательство при заболевании этого органа опасно и значительно ухудшает качество жизни на длительный период. Но при соблюдении установленных правил возможна полноценная жизнь и после операции.
Последствия операции на поджелудочной железе зависят от многих факторов. Любое хирургическое вмешательство при заболевании этого органа опасно и значительно ухудшает качество жизни на длительный период. Но при соблюдении установленных правил возможна полноценная жизнь и после операции.
Когда возникает необходимость оперативного лечения?
Необходимость в оперативном лечении поджелудочной железы (ПЖ) появляется при возникновении угрозы для жизни, а также в случаях неэффективности предыдущего длительного консервативного лечения.
К показаниям для проведения хирургического вмешательства относятся:
- острый панкреатит с нарастающим отеком, не поддающийся лекарственной терапии,
- осложнения заболевания — панкреонекроз, геморрагический панкреатит, абсцесс, псевдокиста, свищ,
- длительно протекающий хронический панкреатит с выраженными изменениями в структуре ткани: атрофия, фиброз или протоках (деформация, стеноз) и значительным нарушением функций,
- нарушение проходимости протоков из-за имеющихся конкрементов,
- образования доброкачественные и злокачественные,
- травмы.
Трудности полостных операций
Особенности анатомического строения и топографического расположения ПЖ приводят к высокому риску жизнеопасных осложнений при проведении полостных операций.
Паренхима органа состоит из железистой и соединительной ткани, включает распространенную сеть кровеносных сосудов и протоков. Ткань железы хрупкая, нежная: это усложняет наложение швов, процесс рубцевания удлиняется, может возникнуть кровотечение в процессе операции.
Из-за близкого расположения к железе важных органов пищеварения и крупных сосудов (аорты, верхней и нижней полой вены, артерии и вены левой почки, расположенной в области хвоста ПЖ) возникает опасность попадания панкреатического сока в сосудистое русло с развитием шока или соседние органы с их глубоким поражением из-за переваривания активными ферментами. Это происходит при повреждении железы или ее протоков.
Поэтому любая полостная операция проводится по строгим показаниям, после тщательного обследования и подготовки пациента.
Возможные осложнения малоинвазивных вмешательств
Помимо классических оперативных вмешательств, в лечении патологии ПЖ применяются малоинвазивные хирургические манипуляции. К ним относятся:
- лапароскопия,
- радиохирургия — на очаг заболевания воздействуют мощным облучением посредством кибер-ножа, метод не требует контакта с кожей,
- криохирургия — замораживание опухоли,
- лазерохирургия,
- фиксированный ультразвук.
Кроме кибер-ножа и лапароскопии, все технологии выполняются через зонд, введенный в просвет ДПК.
Для лечения при помощи лапароскопии на передней брюшной стенке делается 2 или больше разреза размером 0,5—1 см для введения лапароскопа с окуляром и манипуляторов — специальных инструментов для проведения хирургического вмешательства. Контролируется ход операции по изображению на экране.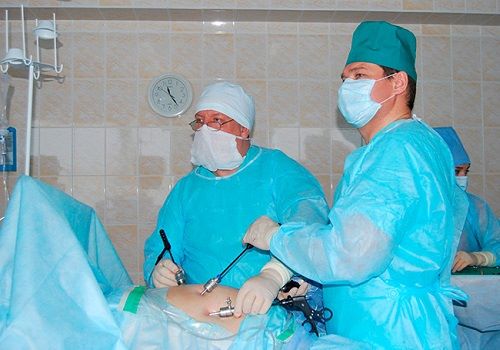
Используется все чаще в последнее время бескровный метод с применением рентген-эндоскопа и эхоэндоскопа. Специальный инструмент с боковым окуляром вводится через рот в двенадцатиперстную кишку и под рентген− или УЗИ-контролем проводится хирургическая манипуляция на протоках поджелудочной железы или желчного пузыря. При необходимости, в суженный или перекрытый камнем или сгустком проток ставится стент, конкремент удаляется, проходимость восстанавливается.
В связи с применением высокотехнологичного оборудования, все малоинвазивные и бескровные методы эффективны при правильно выполненной технике вмешательства квалифицированным специалистом. Но даже в таких случаях возникают определенные трудности для врача в связи:
- с отсутствием достаточного пространства для манипуляций,
- с тактильным контактом при наложении швов,
- с невозможностью наблюдения за действиями непосредственно в операционном поле.
Поэтому осложнения после операции, проведенной щадящим способом, встречаются очень редко в виде:
- кровотечения при наложении швов,
- инфицирования,
- развития в дальнейшем абсцесса или образования ложной кисты.
На практике отличие малоинвазивных и неинвазивных методов от лапаротомического состоит:
- в отсутствии осложнений,
- в безопасности,
- в коротких сроках лечения в стационаре,
- в быстрой реабилитации.
Эти способы получили хорошие отзывы специалистов и применяются даже для лечения детей.
Опасна ли для жизни операция на поджелудочную железу?
Заболевания поджелудочной железы протекают с прогрессированием. Во многих случаях прогноз неблагоприятен для жизни: при несвоевременной диагностике, лечении или тяжелом состоянии может быть летальный исход. Необходимо как можно раньше проводить хирургическое вмешательство при имеющихся показаниях.
Хирургическое вмешательство является сложной и длительной процедурой и, согласно статистике, сопровождается высокой смертностью. Но это не означает, что оперироваться опасно. Патология ПЖ настолько тяжелая, что при показаниях к операции для сохранения жизни и здоровья отказываться от радикального лечения нельзя. Уже в процессе хирургических манипуляций возможно прогнозирование дальнейшего состояния пациента и возникновение осложнений.
Послеоперационный уход за больным в условиях стационара
В послеоперационном периоде возможно ухудшение состояния из-за внезапно возникших осложнений. Самое частое из них — острый панкреатит, особенно если хирургическое вмешательство распространялось на двенадцатиперстную кишку (ДПК), желудок или протоки желчного пузыря и поджелудочной железы. Он протекает как панкреонекроз: у пациента начинает сильно болеть живот, повышается температура, появляется рвота, в крови — лейкоцитоз, повышенная СОЭ, высокий уровень амилазы и сахара. Эти признаки являются последствием удаления части ПЖ или близлежащих органов. Они свидетельствуют о том, что произошло развитие гнойного процесса, а также может отходить камень или сгусток крови.
Помимо острого панкреатита, есть риск и других послеоперационных осложнений. К ним относятся:
- кровотечение,
- перитонит,
- печеночно-почечная недостаточность,
- панкреонекроз,
- сахарный диабет.
Учитывая высокую вероятность их развития, сразу после операции больной поступает в палату интенсивной терапии. На протяжении суток он находится под наблюдением. Мониторируются важные жизненные показатели: артериальное давление, ЭКГ, частота пульса, температура тела, гемодинамика, сахар крови, гематокрит, показатели мочи.
Во время пребывания в реанимационном отделении пациенту назначается диета № 0 — полный голод. Разрешено только питье — до 2 л в виде минеральной щелочной воды без газа, отвара шиповника, слабо заваренного чая, компота. Сколько жидкости необходимо выпивать, рассчитывает врач. Восполнение необходимых белков, жиров и углеводов проводится за счет парентерального введения специальных белковых, глюкозо-солевых липидных растворов. Необходимый объем и состав также рассчитываются врачом индивидуально для каждого пациента.
Если состояние стабильное, больной через 24 часа переводится в хирургическое отделение. Там проводится дальнейшее лечение, уход, с третьих суток назначается диетическое питание. Комплексная терапия, включающая и специальное питание, назначается также индивидуально, с учетом проведенной операции, состояния, наличия осложнений.
В стационаре больной пребывает длительное время. Продолжительность нахождения зависит от патологии и масштабов хирургического вмешательства. Не менее 2 месяцев необходимо для восстановления пищеварения. На протяжении этого периода корректируется диета, контролируется и приводится к норме сахар в крови и ферменты. Поскольку после операции может возникнуть ферментная недостаточность и гипергликемия, назначается замещающая энзимная терапия и сахароснижающие препараты. Послеоперационный уход так же важен, как и успешно проведенная операция. От него во многом зависит, как в дальнейшем человек будет жить и чувствовать себя.
Выписывается пациент в стабильном состоянии с открытым больничным листом для дальнейшего амбулаторного лечения. К этому моменту его пищеварительная система адаптировалась к новому состоянию, и ее функционирование восстановлено. В рекомендациях подробно указываются необходимые реабилитационные мероприятия, медикаментозное лечение, диета. С больным обсуждается, какой режим он должен соблюдать, что кушать, чтобы избежать рецидива.
Реабилитация больного
Сроки реабилитации после перенесенной операции на поджелудочной железе могут отличаться. Они зависят от патологии, объема проведенного радикального вмешательства, сопутствующих заболеваний и образа жизни. Если оперативное лечение было вызвано обширным панкреонекрозом или раком ПЖ и произведена частичная или тотальная резекция ПЖ и соседних органов, то на восстановление организма потребуется много месяцев, некоторым — год. И после этого периода придется проживать в щадящем режиме, придерживаясь жесткой диеты, постоянно принимая прописанные лекарственные препараты.
Дома человек ощущает постоянную слабость, усталость, вялость. Это нормальное состояние после тяжелой операции. Важно соблюдать режим и найти баланс между активностью и отдыхом.
В течение первых 2 недель после выписки назначается полный покой (физический и психоэмоциональный), диета и медикаментозное лечение. Щадящий режим подразумевает послеобеденный сон, отсутствие стресса и психологических нагрузок. Чтение, домашние дела, телевизионный просмотр не должны усиливать чувство усталости.
Выходить на улицу можно примерно через 2 недели. Рекомендуются прогулки на свежем воздухе спокойным шагом, постепенно увеличивая их продолжительность. Физическая активность улучшает самочувствие, укрепляет сердце и сосуды, повышает аппетит.
Закрыть лист нетрудоспособности и возвратиться к профессиональной деятельности можно будет примерно через 3 месяца. Но это неабсолютный срок — все зависит от состояния здоровья и клинико-лабораторных показателей. У некоторых пациентов это происходит раньше. Многим после тяжелых операций в связи с утратой трудоспособности устанавливается группа инвалидности на год. В течение этого времени пациент живет, придерживаясь диеты, распорядка, принимает назначенную медикаментозную терапию, проходит физиотерапевтические процедуры. Гастроэнтеролог или терапевт наблюдает пациента, контролирует лабораторные показатели крови и мочи, корректирует лечение. Больной посещает также специалиста в связи с эндокринной патологией: после проведения масштабных операций на ПЖ развивается сахарный диабет. Насколько качественно он проживет это время, зависит от точного соблюдения советов врачей.
Через установленный срок пациент вновь проходит МСЭК (медико-социальную экспертную комиссию), на которой решается вопрос о возможности возврата к труду. Даже после восстановления физического состояния и социального статуса многим людям необходимо будет пожизненно употреблять лекарственные препараты, ограничивать себя в еде.
Послеоперационное лечение
Лечебная тактика разрабатывается врачом после изучения данных обследований до и после операции, с учетом состояния пациента. Несмотря на то что здоровье и общее самочувствие человека зависят от выбранной методики хирургического лечения и качества реабилитационных мероприятий, смертность после операции остается высокой. Выбор правильной стратегии лечения важен не только для нормализации жизненно важных показателей, но и для предупреждения рецидивов болезни, достижения стойкой ремиссии.
Еще в стационаре больному назначается замещающая терапия в виде ферментов и инсулина, рассчитывается доза и кратность приема. В дальнейшем гастроэнтеролог и эндокринолог корректируют терапию. В большинстве случаев — это пожизненное лечение.
Одновременно пациент принимает еще ряд препаратов разных групп:
- спазмолитики и анальгетики (при наличии болей),
- ИПП – ингибиторы протонной помпы,
- гепатопротекторы (при нарушении функций печени),
- воздействующие на метеоризм,
- нормализующие стул,
- поливитамины и микроэлементы,
- успокоительные, антидепрессанты.
Все медикаменты назначает врач, он же изменяет дозировку.
Обязательным условием нормализации состояния является модификация образа жизни: отказ от алкоголя и других зависимостей (курения).
Диета
Диетическое питание — одна из важных составляющих комплексного лечения. От строгого соблюдения диеты зависит дальнейший прогноз: даже небольшое нарушение в питании может вызвать тяжелый рецидив. Поэтому ограничения в еде, отказ от употребления алкогольных напитков и курения — обязательное условие для наступления ремиссии.
После выписки из стационара диета соответствует столу № 5П по Певзнеру, первому варианту, в протертом виде (2 месяца), при наступлении ремиссии меняется на № 5П, второй вариант, непротертый вид (6—12 месяцев). В дальнейшем возможно назначение стола № 1 в разных модификациях.
Для восстановления после операции соблюдать жесткие ограничения в еде придется полгода. В дальнейшем рацион расширяется, происходят изменения в диете, постепенно вводятся новые продукты. Правильное питание:
- частое и дробное — маленькими порциями 6—8 раз в день (в дальнейшем корректируется: частота приема пищи уменьшается до 3-кратного с перекусами 2 раза в день),
- теплое,
- перетертое до пюреобразной консистенции,
- приготовленное на пару или путем варки и тушения.
На всех этапах болезни, включая ремиссию, запрещаются жирные, жареные, острые, копченые блюда. Для составления меню используются специальные таблицы с указанием списка разрешенных и запрещенных продуктов, их калорийности.
Любые изменения в рационе должны быть согласованы с врачом. Диета после операции на поджелудочной железе должна соблюдаться в течение всей жизни.
Лечебная физкультура
Лечебная физкультура (ЛФК) является важным этапом в восстановлении организма. Назначается при достижении полной ремиссии. В остром периоде и после операции на протяжении 2—3 недель любые физические нагрузки категорически запрещены. ЛФК улучшает общее состояние человека, его физический и психический статус, влияет на нормализацию функций не только поджелудочной железы, но и остальных органов пищеварения, улучшает аппетит, нормализует стул, снижает метеоризм, убирает застой желчи в протоках.
Через 2 недели после выписки разрешаются пешие прогулки, позже врач назначает специальный комплекс упражнений и самомассаж для поджелудочной железы и других органов пищеварения. В сочетании с утренней зарядкой и дыхательной гимнастикой это стимулирует пищеварение, укрепляет организм, продляет ремиссию.
Сколько живут после операции на поджелудочной железе?
После операции люди, соблюдающие все медицинские рекомендации, живут относительно долго. От дисциплинированности, правильно организованного режима труда и отдыха, диеты, отказа от алкоголя зависит качество и продолжительность жизни. Важно поддерживать состояние ремиссии и не допустить рецидива болезни. Играют роль сопутствующие заболевания, возраст, проводимые диспансерные мероприятия. При желании и выполнении основных правил человек чувствует себя здоровым и полноценным.
Тест: на определение риска сахарного диабета 2 типа

Источник


