Пенетрирующей язвы желудка осложнения
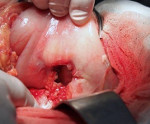
Пенетрация язвы — это осложнение язвенной болезни с вовлечением в деструктивный процесс смежного органа, ткани которого формируют дно дефекта. Проявляется трансформацией характера боли — ее усилением, изменением локализации, потерей связи с приемом пищи, неэффективностью ранее назначенной терапии, стойкой диспепсией, ухудшением общего состояния с развитием субфебрилитета и астении. Диагностируется с помощью копрограммы, ЭГДС, контрастной рентгенографии желудка, дуоденальной кишки и гистологического анализа биоптата. Показано оперативное лечение с проведением клиновидной или дистальной резекции желудка, антрумэктомии, ваготомии.
Общие сведения
Пенетрация язвы — одно из частых последствий язвенной болезни, выявляемое у 30-40% пациентов с осложненным течением заболевания. У мужчин встречается в 13 раз чаще. Более 2/3 заболевших – лица трудоспособного возраста. До 90% пенетрирующих язв локализованы в пилоантральной части желудка и начальных отделах двенадцатиперстной кишки. Пенетрация в поджелудочную железу наблюдается у 67,8% больных, в печень, малый сальник и гепато-дуоденальную связку — у 30,3% (с приблизительно одинаковым распределением между органами). У 1,9% пациентов язва прорастает в кишечник, брыжейку и желчный пузырь. В 25-30% случаев прорастание сочетается с кровотечением, в 30% — со стенозом и перфорацией.
Пенетрация язвы
Причины
Пенетрации гастродуоденальной язвы в другие органы брюшной полости способствует длительное течение язвенной болезни, резистентной к проводимому лечению. Существует ряд анатомо-топографических и клинических предпосылок, при которых повышается вероятность данной патологии. По мнению специалистов в сфере клинической гастроэнтерологии, причинами формированию пенетрирующей язвы могут стать:
- Неподвижное положение смежного органа. При плотном прилегании желудочной или дуоденальной стенки к паренхиматозному или полому органу, межорганной связке создаются условия для образования перитонеальных сращений. Именно поэтому чаще пенетрируют язвы задней стенки желудки и двенадцатиперстной кишки, которая меньше смещается при дыхании и наполнении химусом.
- Неэффективность проводимого лечения. Прогрессирование заболевания с прорастанием в окружающие органы может быть обусловлено неправильным выбором врачебной тактики, нерегулярностью приема назначенных препаратов, отказом от оперативного лечения при медикаментозной резистентности состояния. У больных с хеликобактериозом пенетрации язвы способствует иммунодефицит.
Патогенез
Механизм развития заболевания представлен тремя последовательными стадиями морфологических изменений. На первом этапе пенетрации язвы под действием агрессивных гастроинтестинальных факторов язвенно-деструктивный процесс распространяется не только на слизистую оболочку, но и на мышечный и серозный слои желудочной либо дуоденальной стенки. Далее в проекции язвенного дефекта формируются фиброзные сращения между желудком или двенадцатиперстной кишкой и смежным органом. На стадии завершенной перфорации происходит язвенная деструкция тканей подлежащего органа.
Желудочные язвы чаще прорастают в тело панкреатической железы и малый сальник. Крайне редко язвенный дефект большой кривизны желудка пенетрирует в переднюю стенку живота с формированием инфильтрата, который симулирует рак желудка. Пенетрация дуоденальных язв обычно происходит в печень, желчные протоки, головку поджелудочной железы, поперечную ободочную кишку, ее брыжейку, связки, соединяющие печень с двенадцатиперстной кишкой, желудком. Патогенез расстройств основан на развитии периульцерозного воспаления и переваривании тканей вовлеченного органа.
Симптомы пенетрации язвы
Клиническая картина зависит от давности заболевания и органа, в который произошло прорастание. Основным симптомом пенетрации язвы является изменение характера и суточного ритма боли. Болевой синдром усиливается, перестает быть связанным с режимом питания. Локализация болевых ощущений изменяется в зависимости от вовлеченного в процесс органа. При пенетрации в ткани поджелудочной железы боли опоясывающие, отдают в спину и позвоночник; при поражении сальника наибольшая интенсивность боли отмечается в области правого подреберья.
Характерный признак пенетрации — отсутствие эффекта от спазмолитиков и антацидных препаратов, с помощью которых пациенты пытаются уменьшить боль. Могут возникать неспецифические диспепсические симптомы: тошнота, рвота, нарушения частоты и характера стула. В большинстве случаев наблюдается ухудшение общего состояния: повышение температуры тела до субфебрильных цифр, снижение работоспособности, ухудшение аппетита вплоть до полного отказа от пищи.
Осложнения
Прорастание язвы сопровождается попаданием агрессивного или инфицированного содержимого в вовлеченные органы, что в 50% случаев приводит к их воспалению. При поражении желчного пузыря может возникать острый холецистит, который проявляется многократной рвотой с желчью, интенсивными болями в правом подреберье, желтушным окрашиванием кожи и склер. При пенетрации язвы в паренхиму поджелудочной железы снижается экзокринная функция органа, нарушается переваривание пищи. У пациентов возникает стеаторея, лиенторея, потеря массы тела.
В редких случаях пенетрация осложняется перивисцеритом. У иммунокомпрометированных больных заболевание может приводить к генерализации воспалительного процесса, попаданию в кровоток токсинов и патогенных микроорганизмов из пищеварительной системы, что сопровождается развитием сепсиса. При пенетрации, сочетающейся с прободением, из-за попадания кишечного или желудочного содержимого в свободную брюшную полость возникает разлитой или ограниченный перитонит. Преобладающими формами поражения печени являются инфильтративный гепатит и жировая дистрофия.
Диагностика
Постановка диагноза может быть затруднена, поскольку в период разгара перфорацию и другие осложнения сложно отличить от пенетрации язвы. Заподозрить заболевание можно при обнаружении локальной болезненности и инфильтрата в брюшной полости. Диагностический поиск направлен на комплексное лабораторно-инструментальное обследование пациента. Наибольшей информативностью обладают:
- Микроскопический анализ кала. Копрограмму используют для дифференциальной диагностики с другими патологиями пищеварительной системы. Для исключения кровотечения из язвы назначают реакцию Грегерсена на скрытую кровь. При подозрении на панкреатит дополнительно исследуют испражнения на уровень фекальной эластазы.
- Эндоскопические методы. ЭГДС — информативный метод, который используется для визуализации слизистой оболочки начальных отделов ЖКТ. В случае пенетрации выявляют глубокую нишу округлой формы с четкими контурами, ткань вокруг язвы без признаков инфильтрации. Дополнительно осуществляют эндоскопическую биопсию.
- Рентгенологическое исследование. Выполнение рентгеновских снимков после перорального введения контраста позволяет визуализировать основные признаки пенетрации. Характерно затекание контрастного вещества за пределы органа, появление на рентгенограммах трехслойной тени, деформация контуров желудка и 12-перстной кишки.
- Гистологический анализ. Цитоморфологическое исследование ткани, взятой из патологически измененной стенки желудка, проводится для исключения злокачественных новообразований. При язвенной болезни в биоптатах обнаруживают воспалительную инфильтрацию, при этом клетки нормального строения, без патологических митозов.
В общем анализе крови при пенетрации определяют лейкоцитоз, повышение значения СОЭ. В биохимическом анализе может выявляться гипопротеинемия, гипергаммаглобулинемия, увеличение концентрации острофазовых показателей. Для экспресс-оценки состояния пищеварительного тракта производят УЗИ — неинвазивный метод, который позволяет исключить или подтвердить вовлечение в процесс других органов.
Прорастание язвы, прежде всего, необходимо дифференцировать с острым панкреатитом. Основными диагностическими критериями пенетрации являются длительный язвенный анамнез у пациента, отсутствие ультразвуковых признаков деструкции поджелудочной железы. Также проводят дифференциальную диагностику с раком-язвой желудка – в этом случае правильный диагноз помогают поставить данные гистологического анализа биоптатов. Помимо врача-гастроэнтеролога для обследования больного с пенетрацией привлекают хирурга, онколога.
Лечение пенетрации язвы
Эффективных консервативных методов лечения пенетрирующих желудочных и дуоденальных язв не предложено. Назначение антисекреторных, обволакивающих и антибактериальных препаратов обеспечивает временный эффект, но не останавливает прогрессирование пенетрации. Оперативное лечение, как правило, проводится в плановом порядке. При сочетании пенетрации с другими осложнениями язвенной болезни (кровотечением, прободением) операция выполняется ургентно. Объем хирургического вмешательства зависит от расположения язвы, размеров и других особенностей язвенного дефекта:
- При пенетрации желудочной язвы: обычно производится дистальная резекция желудка с удалением 1/2 или 2/3 и антисептической обработкой или тампонированием поврежденного участка смежного органа сальником. На 1-2 стадиях прорастания при небольшом язвенном дефекте возможна клиновидная резекция.
- При пенетрирующей дуоденальной язве: при ограниченном повреждении рекомендована дуоденопластика и селективная проксимальная ваготомия. Пациентам с прорастанием больших пилородуоденальных язв обычно осуществляется антрумэктомия в сочетании с стволовой ваготомией. Возможно оставление дна язвы в вовлеченном органе.
В послеоперационном периоде больным назначается противовоспалительная терапия, ускоряющая рубцевание дефекта, возникшего в пострадавшем органе. При осложненной пенетрации язвы с наличием внутренних фистул для устранения свищевого хода выполняются сложные одномоментные операции на желудке, дуоденальной кишке, желчевыводящих путях, толстой кишке и других органах.
Прогноз и профилактика
Исход заболевания определяется стадией прорастания и своевременностью начатого лечения. Прогноз относительно благоприятный у пациентов с первой стадией пенетрации, при второй и третьей стадиях могут возникать серьезные осложнения. Для профилактики патологии необходимо осуществлять своевременную и комплексную терапию язвенной болезни двенадцатиперстной кишки и желудка, проводить диспансерное наблюдение за пациентами, которые перенесли хирургическое лечение язв.
Источник
Язвенная болезнь желудка представляет собой такое расстройство, при котором происходит нарушение целостности слизистой желудка, по причине того, что на ней формируются язвочки. Чем дольше будет протекать болезнь без должного лечения, тем сильнее распространяется патологический процесс, на более глубокие слои этого органа.
Без своевременной комплексной терапии основного недуга, существует высокая вероятность развития тяжёлых осложнений язвенной болезни желудка. К таким последствиям можно отнести:
- обширные кровоизлияния;
- перфорацию или разрыв язвы, с проникновением жидкости в брюшину или область близлежащих органов;
- пенетрацию язвы, подразумевает собой распространение патологии на окружающие желудок внутренние органы;
- малигнизацию – это перерождение язвы в злокачественную опухоль;
- стеноз или непроходимость пищевода.
Любое из этих последствий представляет серьёзную угрозу для жизни человека. Выявить какое именно осложнение протекает у того или иного пациента, можно не только благодаря лабораторно-инструментальным обследованиям, но ещё по проявлению характерной клинической картины каждого из осложнений.

Осложнения язвенной болезни желудка
Наиболее часто язвенная болезнь желудка может осложняться скрытыми или обширными кровоизлияниями.
Причинами, по которым развивается подобный процесс, могут служить:
- разрыв сосуда или эрозированной артерии;
- неправильный процесс свёртывания крови;
- формирование тромба.
Существует несколько стадий тяжести кровотечений:
- начальная, при которой пациент теряет примерно 5% всего объёма крови. При этом состояние человека остаётся удовлетворительным;
- средняя – происходит потеря 5–15% крови. Такой этап отличается тем, что начинает проявляться симптоматика, характерная для такого осложнения;
- средней тяжести – наблюдается утрата 15–30% крови. Это влечёт за собой значительное ухудшение состояния пациента и более яркое проявление признаков;
- тяжёлая – человек теряет 30–50% из всей циркулирующей крови. Если на этой стадии своевременно не оказать помощь пострадавшему, наблюдается высокий риск наступления летального исхода.
По мере прогрессирования симптоматика выражается более ярко. Таким образом, симптомами подобного осложнения язвы желудка являются:
- приступы головокружения, которые могут варьироваться от незначительных до сильных;
- бледность и сухость кожного покрова;
- изменение оттенка каловых масс – они становятся чёрного цвета;
- частые приступы тошноты, которые нередко заканчиваются рвотой. Рвотные массы по консистенции и оттенку напоминают кофейную гущу;
- снижение показателей АД, которые на каждой стадии становятся более низкими, а при самом тяжёлом лечении вовсе не представляется возможным их измерять;
- учащённое сердцебиение и одышка – выражаются даже в состоянии покоя;
- эпизоды потери сознания;
- учащённое и поверхностное дыхание.
Способ ликвидации такого нарушения зависит от степени кровопотери. На начальной стадии могут применяться консервативные методики, такие как переливание крови и плазмы, а также пероральный приём некоторых медикаментов. В более тяжёлых случаях показано выполнения хирургического вмешательства. Оно может осуществляться несколькими методиками:
- термически, что представляет собой применение лазерной или электрокоагуляции;
- механически – выполняется процедура лигирования или клипирования кровоточащего сосуда;
- использование гемостатических материалов, в частности биологического клея или гемостатического порошка;
- выполнением обширной операции. Сюда можно отнести – резекцию желудка, ушивание язвы или прошивание сосудов.
Одним из наиболее частых осложнений язвенной болезни считается перфорация или прободение язвы. Это представляет собой сквозное отверстие, которое образуется в стенке желудка. По этой причине содержимое может изливаться в брюшную полость или в область других внутренних органов.

Прободная язва желудка
Прободение формируется вне зависимости от характера течения основного заболевания. Предрасполагающими факторами могут стать:
- физическое или эмоциональное перенапряжение;
- злоупотребление алкогольными напитками и никотином;
- употребление большого количества вредной пищи, например, жирных или острых блюд, а также чрезмерно горячей или слишком холодной еды.
Прободная язва желудка имеет несколько стадий протекания:
- лёгкую – её продолжительность составляет шесть часов с момента разрыва. В это время происходит выражение сильного болевого синдрома и других признаков;
- средней тяжести – развивается от шести до двенадцати часов. Её основным отличием является то, что происходит ложное улучшение состояния пациента;
- тяжёлая – выражается в период от 12 до 24 часов с начала перфорации. За этот период времени формируется перитонит гнойного характера и абсцессы.
Врач-гастроэнтеролог может установить, что у пациента именно это осложнение, по таким специфическим признакам, как:
- появление острой болезненности в проекции желудка, т. е. верхней части живота. Боль нередко распространяется на область всей передней стенки брюшной полости, в левое и правое подреберье, а также предплечье;
- снижение значений АД, однако, пульс остаётся в норме;
- повышенное потоотделение;
- бледность кожи;
- возрастание температуры;
- увеличение размеров живота, что происходит по причине скопления в брюшине большого количества газов и свободной жидкости;
- появление на языке налёта сероватого оттенка;
- уменьшение суточного объёма испускаемой урины. Позывы становятся менее частыми, а в некоторых случаях полностью отсутствуют;
- вялость и нарушение реакции.
Терапия подобного последствия осуществляется только при помощи хирургического вмешательства. Есть несколько видов операции, одни направлены на сохранение органа, вторые – радикальные, с частичным или полным удалением поражённого органа. Какой именно выбрать способ решает врач-гастроэнтеролог, основываясь на нескольких факторах – возрастной категории пациента, насколько долго продолжается прободение, степень распространения патологии и развитие сопутствующих расстройств.
В период послеоперационного восстановления пациентам показан приём лекарственных препаратов, которые назначает лечащий врач, соблюдение щадящего рациона и ведение здорового образа жизни.
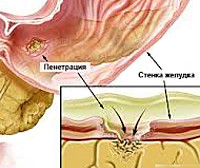
Опасным последствием несвоевременного или неэффективного лечения язвенной болезни является пенетрация язвы желудка и двенадцатипёрстной кишки. Такая патология представляет собой сквозное отверстие, но в отличие от перфорации язвы, подобный процесс развивается в близлежащих органах, таких как, печень, селезёнка, малый сальник и некоторые отделы кишечника.
Выделяют несколько предрасполагающих факторов к развитию такого осложнения:
- наличие глубоких язвенных процессов;
- протекание язвы желудка или 12-перстной кишки в острой форме, на протяжении долгого времени;
- формирование спаечного процесса, отчего поражённый орган соединяется с близлежащими.
Первым симптомом того, что у человека протекает именно этот недуг, является выражение сильных болевых ощущений. Болезненность отличается острым и интенсивным проявлением. Нередко распространяется на спину, предплечья и может быть опоясывающей. Другими внешними проявлениями пенетрации считаются:
- приступы сильной тошноты с обильной рвотой, которая не приносит облегчения человеку;
- снижение или полное отсутствие аппетита;
- бледность кожи;
- вялость и слабость организма;
- появление неприятного металлического привкуса в ротовой полости;
- повышенное слюноотделение;
- возрастание показателей температуры;
- озноб.
Терапия такого состояния проводится только хирургически. Изредка возможно медикаментозное лечение, но только в случаях раннего обнаружения болезни. Нередко язвенное заболевание, отягощённое пенетрацией, переходит в онкологию. Именно по этой причине основной тактикой лечения является осуществление хирургического вмешательства.

Пенетрация язвы желудка
Пациентам проводят резекцию желудка с одновременным дренированием. При своевременном выполнении операции прогноз такого недуга благоприятный.
Не менее опасным осложнением язвы желудка является непроходимость пищевода. При такой патологии затруднено не только переваривание, но и прохождение пищи по этому органу в кишечник из желудка. Основными факторами появления такого расстройства является процесс рубцевание язвы, её распространение на двенадцатипёрстную кишку или деформация желудка, а также наличие онкологических новообразований и невылеченных воспалений желудочно-кишечного тракта.
В гастроэнтерологии известно несколько этапов течения такого заболевания:
- компенсированный – это начальная стадия развития данного недуга, которая характеризуется удовлетворительным состоянием человека;
- субкомпенсированный – отличается постепенным ухудшением самочувствия пациента и ярким проявлением клинической картины;
- декомпенсированный – самая тяжёлая стадия формирования стеноза привратника.
Степень выражения клинической картины зависит от степени вовлечённости сфинктера в болезнетворный процесс. Основными признаками этого осложнения являются:
- тяжесть и дискомфорт, которые возникают после приёма пищи;
- быстрое насыщение и чувство переполненности;
- тошнота, сопровождающаяся рвотой, которая приносит облегчение состояния пациента;
- отрыжка с неприятным кислым запахом;
- развитие процесса гниения, поскольку продукты на долгое время задерживаются в желудке;
- значительное снижение массы тела.
Лечение выполняется только хирургически. Тактика проведения терапии зависит от распространённости патологии. В большинстве случаев показано сочетание резекции и ваготомии. Послеоперационный период включает в себя приём лекарственных препаратов и диетотерапию.
Читать подробнее: стеноз пищевода.
Такое осложнение язвы желудка, как малигнизация, является ничем иным, как перерождением язвенного поражения в онкологию. Причины развития такого процесса до конца не изучены, но не исключается фактор влияния механических, термических и химических раздражителей.
Рак начинает развиваться с рубца, который остаётся после язвы. Существует несколько разновидностей онкологии, которые отличаются по своему внешнему виду:
- полипообразный;
- блюдцеобразный;
- диффузный – наиболее распространённая форма;
- язвенно-инфильтративный.
Клиническая картина болезни выражается в следующих признаках:
- отсутствие аппетита, на фоне чего происходит снижение массы тела;
- снижение уровня соляной кислоты;
- тошноте и упорной рвоте;
- ощущение тяжести в желудке;
- отрыжке с неприятным запахом;
- бледности кожи;
- повышение температуры тела;
- общей слабости;
- сильное истощение;
- постоянное ощущение болезненности.
Устранение такой патологии только операбельное.
Источник