Панкреатит у больных гепатитом
В настоящее время проблема хронического панкреатита привлекает к себе значительное внимание. Это связано с тем, что за последние 20 лет отмечено увеличение частоты развития хронических и острых панкреатитов в 2 раза (Губергриц Н.Б., 2002). По данным различных авторов, среди взрослого населения хронический панкреатит (ХП) встречается с частотой 0,18 % — 9 % (Гребенев А.А. с соавт, 1998; Лопаткина Т.Н., 2002; Ющук Н.Д., Малиновский М.Ю.,2002). В России в последние годы тенденция к росту заболеваемости людей ХП приобрела выраженный и устойчивый характер (Абасов И.Т.,2000; Губергриц Н.Б.,2001; Ивашкин В.Т.,2002 и др.). Врачи нередко сталкиваются с тем, что адекватно проводимая терапия не приводит к ожидаемому результату, хронический панкреатит рецидивирует, приобретает упорное течение. Одним из факторов неэффективности лечения и риска возникновения осложнений может выступать патология желудочно-кишечного тракта (в 61-83% случаев), в том числе болезни печени и желчных путей (в 56-65% случаев), самыми распространенными из которых являются хронические гепатиты (Непесова Б.Б. с соавт., 1999; Логинов А.С. с соавт.,2000; Бацков С.С., Воскобойников О.И., 2002; Alter M.J., 1998). Патогенетическими предпосылками к такого рода влиянию является общность систем крово-и лимфообращения, иннервации, гормональной регуляции органов гепато-панкреато-гастродуоденальной зоны. Нарушение функций печени, таких как обезвреживание эндо- и экзогенных токсинов, дезактивация биологически активных веществ и гастроинтестинальных гормонов, регуляция гемо- и гомеостаза в человеческом организме при гепатитах оказывает полиорганное влияние.
В последние несколько десятилетий обращает на себя внимание неуклонный рост числа хронических заболеваний печени, связанных с вирусной природой (Апросина З.Г., 2000; Арямкина О.Л., 2003; Alter
MJ.,1998; Alter M.J.,1995). В настоящее время не вызывает сомнения тот факт, что вирус гепатита С (HCV) является одной из основных причин гемоконтактных вирусных гепатитов в большинстве стран и, в частности, в России (Жданов К.В., Мукомолов С.Л., Лобзин Ю.ВД998; Ющук Н.Д., 2001; Ивашкин В.Т.,2002; Львов Д.Н.,2002; Alter H.J. et al., 1998; Kim J. et al., 1998). По данным ведущих гепатологических центров страны, свыше 60% всех форм хронических диффузных заболеваний печени представлены хронической HCV-инфекцией в «чистом» виде или в ассоциации с другими гепатотропными вирусами (Никитин И.Г.,2000; Ющук Н.Д., Малиновский М.Ю.,2002; Лучшев В.И., 2004). Сравнительно с вирусными гепатитами другой этиологии, при вирусном гепатите С регистрируется высокий процент хронизации процесса (80-85) и большое количество скрыто протекающих форм инфекции, что играет ключевую роль в формировании заболеваемости и обеспечении отдаленных негативных последствий (Соринсон С.Н.,2000; Лопаткина Т.Н.,2001; Рахманова А.Г., Яковлев А.А.,2002; Olynyk J.K., Bacon B.R.,1997; Marwick C.,1997).
Доказательства возможности репликации вируса гепатита С вне печени можно считать одним из наиболее важных открытий последних лет, позволивших по-новому взглянуть на патогенез инфекции, обусловленной этим вирусом, говорить о системном характере болезни с развитием полиорганной патологии (Апросина З.Г., Серов В.В., 2002; Ющук Н.Д., Малиновский М.Ю., 2002; Лучшев В.И., 2004; Lohr H.F., Coergen В., Buschenfelde W. et al., 1999; Taliani G. et al., 2000; Zignego AX. et al., 2000). Генез повреждений поджелудочной железы при ХГС не до конца ясен: имеется ли первичное поражение железы с развитием ХП, который может усугублять течение ХГС, или же, наоборот, речь идет о первичной гепатопатии, обусловленной вирусом, с последующим поражением поджелудочной железы и развитием панкреатита. Тем не менее, подтверждена возможность репликации вируса гепатита С в паренхиме железы (Mishra A., Saigal S., Gupta R., Sarin S.K., 1998; Banks P.A.,1999).
Выявление клинико-морфофункциональных критериев,
свидетельствующих о развитии ХП у больных ХГС, является важным в решении вопроса о тактике ведения данной категории больных. В научной литературе практически отсутствуют работы, характеризующие хронический панкреатит у больных ХГС, изучающие у них клинико-лабораторные особенности панкреатита, частоту и степень нарушения внешнесекреторной функции поджелудочной железы.
Учитывая патогенетические взаимосвязи между ПЖ и печенью, между хроническим панкреатитом и хроническим гепатитом, широкое распространение среди населения этих заболеваний, полисистемность поражения при хронической HCV-инфекции, а также возможность репликации HCV в паренхиме ПЖ, вопрос изучения особенностей течения ХП, сочетанного с ХГС, приобретает большую практическую ценность и особое значение для разработки вопросов диагностики и лечебной тактики. Цель исследования: выявить клинико-лабораторные и морфофункциональные особенности хронического панкреатита у больных хроническим вирусным гепатитом С, что позволит повысить качество диагностики патологического процесса и оптимизировать лечение данной категории больных. Задачи исследования:
Выявить клинико-лабораторные особенности хронического панкреатита у пациентов с хроническим гепатитом С в зависимости от активности патологического процесса в печени.
Исследовать ферментативную активность поджелудочной железы у больных хроническим панкреатитом в сочетании с хроническим гепатитом С.
Изучить сонографическую картину поджелудочной железы и эндоскопическую картину гастродуоденальной зоны у больных хроническим панкреатитом в сочетании с ХГС.
Исследовать функциональное состояние и оценить характер, выраженность и диагностическую ценность морфологических изменений в печени у больных хроническим панкреатитом при ХГС.
На основании комплексного клинико-инструментального обследования выделить диагностически значимые признаки хронического панкреатита у больных ХГС.
Научная новизна исследования. У больных хроническим панкреатитом в сочетании с ХГС выявлены клинико-лабораторные особенности хронического панкреатита; исследована внешнесекреторная активность поджелудочной железы; определены диагностические возможности ультразвукового и эндоскопического методов исследования; выявлены корреляционные связи между клинико-биохимическими, серологическими, иммунологическими показателями и морфологическими изменениями в печени; установлено наличие дисбактериоза кишечника II-III степени; выявлены особенности формирования иммунного ответа.
Практическая значимость. Выполненное комплексное обследование выявило особенности течения и наиболее информативные клинико-лабораторные, инструментальные критерии наличия ХП у пациентов с ХГС, что позволило повысить качество диагностики патологического процесса у данной категории больных. На основании проведенных исследований показана значимость определения уровня амилазы, липазы, трипсина в сыворотке крови, эластазы-1 в кале у больных ХГС для оценки внешнесекреторной функции ПЖ и диагностики ХП. Выявлена информативная ценность определения трипсинингибирующей активности сыворотки крови (ТИА) как показателя развития протеазно-ингибиторного дисбаланса, являющегося важным патогенетическим звеном развития ХП. Выявлены признаки развития хронического панкреатита у больных хроническим вирусным гепатитом С.
Основные положения, выносимые на защиту.
1. У больных ХП при ХГС в большинстве случаев выявляется торпидное
течение ХП с атипичным болевым синдромом, превалированием в клинике
выраженного диспепсического и астенического синдромов. У этих больных
существенно чаще, чем у пациентов с ХП в сочетании с ХНГ встречаются
артралгии, геморрагический синдром, желтуха (р
2. У больных ХГС при наличии ХП по сравнению с пациентами без
панкреатита регистрируются более выраженные цитолитический,
холестатический и мезенхимально-воспалительный синдромы.
У пациентов с ХП в сочетании с ХГС установлены характерные изменения сонографической картины поджелудочной железы и эндоскопической картины гастродуоденальной зоны.
При ХГС в сочетании с ХП по сравнению с ХГС без панкреатита существенно чаще имеет место репликативная фаза инфекционного процесса, иммунодефицит, более выраженный фиброз печени.
Внедрение результатов работы. Результаты диссертационной работы внедрены в отделении заболеваний печени, желчевыводящих путей и поджелудочной железы Российского центра функциональной хирургической гастроэнтерологии, г.Краснодар; в гастроэнтерологических отделениях Краснодарской краевой клинической больницы им. проф. СВ. Очаповского, госпиталя участников войн; в городской клинической инфекционной больнице г. Краснодара.
Отдельные положения диссертации включены в лекции и практические занятия для интернов, ординаторов и курсантов факультета повышения квалификации и профессиональной переподготовки специалистов КГМА, отражены в методическом пособии для врачей «Критерии диагностики хронического панкреатита, развившегося у больных хроническим вирусным гепатитом С» .
Апробация диссертационного материала. Результаты исследования представлены на 29-й, 30-й и 31-й конференциях гастроэнтерологов
(Смоленск-Москва, 2001, 2002, 2003 г.г.); XVIII, XIX Всероссийской научной конференции с международным участием «Физиология и патология пищеварения» (Геленджик, 2002г; Сочи, 2004г); IX, X, XI, XII Международной конференции «Новые информационные технологии в Медицине, биологии, фармакологии и экологии» (Украина, Крым, Ялта-Гурзуф, 2001, 2002, 2003, 2004г.г.); 8-й и 9-й Всероссийской гастроэнтерологической неделях (Москва, 2002, 2003 г.г.); ХХХ-й научной сессии ЦНИИ Гастроэнтерологии (Москва, 2003). По материалам диссертации опубликовано 14 печатных работ.
Объем и структура диссертации. Диссертация изложена на 167 страницах машинописного текста, состоит из введения, обзора литературы, 5 глав с описанием методики и результатов исследования, заключения, выводов, практических рекомендаций, библиографии (253 источника на русском и 70 на иностранном языках). Работа иллюстрирована 46 таблицами и 7 рисунками.
Источник
Многим людям, у которых есть проблемы с органами пищеварения, устанавливают сразу несколько патологий. Часто наблюдается гепатит при панкреатите, когда проблемы возникают в этих двух органах. Спровоцировать появление патологии могут вирусы (поражающие печень), интоксикационные процессы при других инфекциях, отравлениях, передозировках препаратов.
Взаимосвязь болезней
Не только причины, но и механизм развития заболеваний печени и поджелудочной железы похожи между собой. Сначала на клетки органа действуют повреждающие агенты, потом в ответ развивается процесс воспаления. Ткани отекают, а клеточные структуры подвергаются разрушению и замещению соединительной тканью.
Печень человека состоит из множества клеток, которые не имеют дифференциации. Они выполняют одновременно все функции – детоксикацию, аккумулирование ряда веществ и витаминов, участие практически во всех видах обмена. Поэтому компенсаторный потенциал печени велик, целые части ее берут на себя функцию поврежденных, и так может продолжаться длительное время. При своевременном лечении, соблюдении диеты и правильном образе жизни гепатоциты могут восстанавливаться.
При хроническом панкреатите возникает множество осложнений, в т. ч. язва, холецистит и гепатит. С другой стороны, заболевания печени могут становиться причиной панкреатита. На стадии хронизации патологических процессов становится невозможным выявление первичного заболевания. Все усилия врачей направляются на улучшение состояния больного с диагнозом гепатопанкреатит.
Что делать при приступе панкреатита
Приступ панкреатита требует оказания неотложной помощи. Он проявляется в виде опоясывающей боли, локализующейся в области подреберья, тошнотой, рвотой, напряжением мышц живота. При хроническом течении патологии боль соотносится с приемом пищи, особенно это касается жирного, жареного, острого. Ферментативная недостаточность органа приводит к вздутию живота, скоплению газов, поносу, отрыжке.
Во время приступа следует:
- полностью отказаться от приема любого вида пищи;
- соблюдать постельный режим;
- парентерально ввести анальгетик или спазмолитик;
- приложить холодный компресс на область проекции поджелудочной железы.
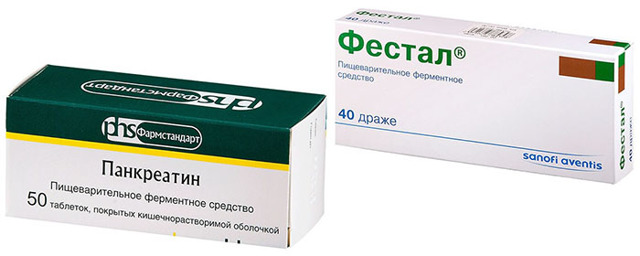 Голодание следует продолжать 3 дня, потом в рацион постепенно вводить жидкую и протертую пищу. Одновременно необходимо принимать ферменты (Фестал, Панкреатин). Потом диета становится менее жесткой, но требует постоянного соблюдения.
Голодание следует продолжать 3 дня, потом в рацион постепенно вводить жидкую и протертую пищу. Одновременно необходимо принимать ферменты (Фестал, Панкреатин). Потом диета становится менее жесткой, но требует постоянного соблюдения.
Острый панкреатит протекает активно, при этом происходит расплавление тканей, железа начинает переваривать сама себя. Такое опасное состояние требует немедленной помощи в условиях стационара и даже реанимации. Тяжелый приступ хронического заболевания также лечится только специалистами.
В том случае, когда развивается реактивный панкреатит на фоне гепатита, следует особое внимание уделить лечению проблем с печенью. Для этого применяются:
- гепатопротекторы (Карсил, Эссенциале);
- диета с исключением жирной и жареной пищи;
- на время обострения рекомендуется покой.
При сильных болях используются спазмолитические средства (Дротаверин, Спазмалгон), одновременно облегчается пищеварение путем назначения препарата Креон, который имеет в составе необходимые ферменты.
Диета при панкреатите и гепатите
Важной составляющей частью лечения заболеваний органов пищеварения является правильно подобранная диета. Важно устранить все вредные блюда и ввести в рацион как можно больше важных веществ.

Полезные продукты
При гепатите и панкреатите можно употреблять следующие продукты:
- диетическое мясо и нежирную рыбу;
- несладкое печенье без добавления крема;
- подсушенный хлеб с добавлением отрубей;
- молоко и кисломолочные продукты с низким содержанием жира;
- сыр нетвердых и неострых сортов;
- молочные и овощные супы;
- овощи и фрукты (есть исключения);
- крупы, картофель в умеренных количествах;
- яйца (1 раз в неделю), белок можно ежедневно.

Принимать пищу следует мелкими порциями, между завтраком, обедом и ужином необходимо перекусывать овощами, не слишком сладкими или кислыми фруктами, травяным чаем с галетным печеньем, можно выпить обезжиренный кефир или йогурт.
Запрещенные продукты
Нельзя при воспалении печени и поражении поджелудочной железы использовать в меню следующее:
- алкоголь, газированные напитки, какао и кофе;
- сдобу и свежие хлебобулочные изделия из высшего сорта муки;
- холодный суп (окрошку, свекольник), а также первое блюдо на мясном или грибном бульоне;
- копчения, соления, маринады, консервацию;
- жирное мясо, рыбу и молочные продукты.

Рацион при острой и хронической форме панкреатита
Поражение поджелудочной железы во время острого приступа или обострения хронического панкреатита требует полного отказа от пищи на 2-4 дня, в зависимости от тяжести протекания. В это время можно только пить минеральную воду без газа (Боржоми, Славяновская, Смирновская, Ессентуки №20), некрепкий отвар шиповника или слабозаваренный чай.
После этого пациенту разрешается перейти на питание с максимальным механическим и термическим щажением. Калорийность пищи снижена, запрещено употреблять любые продукты, которые могут вызвать усиление секреторной функции желудка и поджелудочной железы. Разрешается прием жидких блюд и сладостей (мед, сахар, сок из фруктов, отвар черной смородины).
По мере снижения острых проявлений в рацион постепенно добавляются другие продукты. Человек переходит на диету №5. Диффузные изменения поджелудочной железы в результате воспаления не проходят, поэтому ограничение в питании следует соблюдать пожизненно.
Особенности беременности и родов
Течение беременности с одновременным наличием гепатита и панкреатита имеет свои особенности. В первые месяцы часто развивается токсикоз, который протекает гораздо тяжелее, чем у здоровых женщин. Наблюдаются тошнота и многократная рвота, усиливающиеся во время приема жирной пищи. Происходит снижение аппетита и массы тела. Состояние несколько стабилизируется во втором и третьем триместрах, и если нет осложнений, то такой женщине не запрещено рожать.
При обострении воспаления врачи часто пропускают заболевание, т. к. оно напоминает токсикоз. Поэтому важно при малейшем ухудшении состояния сразу обращаться к врачу. Для этого требуется дополнительная консультация гастроэнтеролога или терапевта, прохождение анализов (кал, биохимический анализ крови).
Беременным требуется соблюдать диету и проходить лечение, также как и другим пациентам. Но в этом случае следует учитывать, что некоторые препараты могут повлиять на развитие плода.
Если во время вынашивания плода развивается острая форма панкреатита, то в этом случае врачи рекомендуют прерывание до срока в 12 недель. Кесарево сечение делается только в случае крайней необходимости, при условии исключения инфекционного осложнения. Роды лучше всего проводить естественным путем.
В том случае, когда у беременной наблюдается панкреатит на фоне гепатита, вызванного вирусом, то ведение беременности зависит от разновидности патологии печени. Некоторые виды инфекционного заболевания могут представлять опасность для жизни и здоровья как матери, так и будущего ребенка.
Наиболее тяжело протекают вирусные гепатиты B, С, E и D. На их фоне может развиваться печеночная недостаточность, внутриутробная гибель плода, смерть матери в результате интоксикации или кровотечения в процессе родов.
Источник
Острый панкреатит
Острый панкреатит – это острый
воспалительный процесс в поджелудочной железе с разнообразным
вовлечением региональных тканей и/или вовлечением других органов и
систем.
При остром панкреатите происходит внутрипротоковая активация
ферментов (в норме ферменты находятся в поджелудочной железе в
неактивном состоянии) и запуск процесса формирования панкреонекроза. В
дальнейшем процесс приобретает лавинообразный характер с образованием и
выбросом в сосудистое русло вторичных, агрессивных факторов –
эндотоксинов, которые в свою очередь, ведут к развитию эндотоксикоза и в
дальнейшем определяют клинику течения заболевания.
Основным клиническим критерием, отличающим острый панкреатит от
хронического , является восстановление нормальной функции поджелудочной
железы.
В структуре острой патологии органов брюшной полости панкреатит
занимает третье место – после острого аппендицита и холецистита. Ранее
он регистрировался у 9-16% больных. Но за последние 20 лет
заболеваемость острым панкреатитом возросла в 40 раз, значительно
увеличилась частота деструктивных форм.
При подозрении на острый панкреатит больного нужно
госпитализировать в хирургическое отделение. Ввиду того, что
патологический процесс в поджелудочной железе развивается чрезвычайно
быстро, особенно при прогрессирующих формах заболевания, необходима
госпитализация больных даже с панкреатитом легкой степени тяжести.
Немедикаментозное лечение.
При раннем энергичном и многокомпонентном консервативном лечении у
80-90% больных острым панкреатитом наступает выздоровление в течении
3-7 дней от начала лечения. Ранняя госпитализация необходима для
избегания прогрессирования острого панкреатита, предупреждения перехода
отечных форм болезни в некротические, для ограничения
распространенности некротических изменений в поджелудочной железе.
В первые дни показан холод на эпигастральную область, что
подавляет экскреторную секрецию железы. С целью обеспечения
функционального покоя поджелудочной железы больной должен голодать до 7
дней. При неосложненном течении после уменьшения выраженности болей
прием пищи может быть возобновлен. Пищу следует принимать маленькими
порциями (до 5-6 раз в сутки). Она должна содержать много углеводов,
белки и жиры ограничиваются, что снижает секрецию панкреатических
ферментов.
В условиях стационара применяется не только лекарственная терапия
(инфузионно-дезинтоксикационная, антибактериальная терапия,
обезболивание, антиферментные препараты), но в ряде случаев и
хирургическое лечение.
Хронический панкреатит
Хронический панкреатит – длительное
прогрессирующее заболевание поджелудочной железы, характеризующееся
появлением во время обострения признаков острого некротизирующего
воспалительного процесса, постепенным замещением паренхимы органа
соединительной тканью и нарастанием внешнесекреторной и инкреторной
недостаточности поджелудочной железы.
За последние 30 лет в мире отмечен значительный рост числа
больных острым и хроническим панкреатитом, что связывают с растущим
злоупотреблением алкоголя, учащением воспалительных заболеваний ЖКТ.
Чаще болеют люди 31-50 лет.
Лечение.
Комплексное лечение хронического панкреатита включает решение следующих задач:
1)необходимо убедить больного отказаться от употребления алкоголя и соблюдать диету.
2)Необходимо провести заместительную ферментную терапию с целью
компенсации внешнесекреторной недостаточности поджелудочной железы.
Лечебные мероприятия направлены на предупреждение развития осложнений и
профилактику рецидивов.
Немедикаментозное лечение.
Функциональный покой поджелудочной железы создается в первую
очередь диетой, ограничивающей секрецию панкреатического сока и
предупреждающей провоцирование миграции мелких камней. При выраженных
обострениях заболевания на 3-5 дней назначается стол 0 (голод). Через
3-5 дней больного переводят на пероральное питание. Прием пищи должен
быть частым (4-6 раз в сутки), небольшими порциями. Она должна быть
тщательно измельченной, с большим содержанием легко перевариваемых и
хорошо усваиваемых белков. Ограничивают потребление продуктов,
способных стимулировать секрецию поджелудочной железы, в первую очередь
жиров, кислых продуктов. Больному запрещается употребление алкоголя,
острой пищи, консервов, газированных напитков, кислых фруктовых соков.
Лекарственная терапия.
Для купирования болевого синдрома при обострении хронического
панкреатита применяют ненаркотические анальгетики, миотропные
спазмолитики.
При лечении применяют антигистаминные препараты, подавляющие
секрецию поджелудочной железы и активность гидролитических ферментов.
Для уменьшения стимулирующих влияний регулярных пептидов на
внешнюю секрецию поджелудочной железы и желудочную секрецию назначают
ингибиторы протонной помпы либо блокаторы Н2-рецепторов гистамина.
Антацидные препараты нейтрализуют HCI и способствуют снижению уровня
секретина, обеспечивают тем самым функциональный покой поджелудочной
железы.
Одновременно применяют препараты, подавляющие активность ферментов
поджелудочной железы, которые поступили в кровь. Показаниями к
назначению таких препаратов является выраженная гиперферментемия.
При обострении хронического панкреатита, сопровождающегося развитием
перипанкреатита, холангита и других осложнений, показано назначение
антибиотиков широкого спектра действия.
Заместительная терапия.
При снижении экзокринной функции поджелудочной железы, наличии
признаков мальабсорбции и стеатореи с целью заместительной терапии
назначаются ферментные препараты. Дозы этих препаратов зависят от
степени панкреатической недостаточности.
Ферментные препараты не должны снижать рН желудочного сока или
стимулировать панкреатическую секрецию. Продолжительность лечения
зависит от состояния больного.
После стихания обострения хронического панкреатита поддерживающую
терапию необходимо проводить на протяжении 6-12 месяцев. Используют
препараты, уменьшающие секрецию поджелудочной железы: антацидные
препараты, антагонисты Н2-рецепторов гистамина, ИПП, холинолитики. При
наличии внешнесекреторной недостаточности поджелудочной железы
необходимо назначать ферментные препараты.
Профилактика.
При алкогольном панкреатите основной мерой профилактики обострения
является отказ от употребления алкоголя, соблюдение диеты. Грамотная
поддерживающая терапия существенно уменьшает частоту обострений у
70-80% больных.
При билиарнозависимом панкреатите необходимо проводить санацию
билиарной системы. Показано проведение литолитической терапии
препаратами урсодезоксихолевой кислоты.
Источник

