Панкреатит подготовка к операции
Предоперационная подготовка больных с заболеваниями поджелудочной железы сложна. В нее входят диета, многие лекарственные вещества и ферментные препараты.
Предоперационная подготовка при одних заболеваниях (хронический панкреатит, кисты) требует длительного времени и нередко может приобрести характер терапии, излечивающей пациента, давая повод к отклонению операции. Грани между предоперационной подготовкой и консервативным лечением могут сглаживаться. Предоперационная подготовка при других заболеваниях поджелудочной железы (деструктивный панкреатит, травма) резко укорачивается по срокам и должна быть максимально интенсивной.
При опухолевых поражениях поджелудочной железы, особенно злокачественных, требуется непродолжительная по времени предоперационная подготовка, направленная на восстановление функций пострадавших органов и самой поджелудочной железы и на снижение интоксикации от нарастающей желтухи.
Предоперационная подготовка при всех заболеваниях должна быть комплексной.
Предоперационная подготовка при остром панкреатите и при различных вариантах хронического панкреатита должна быть направлена на:
? приостановление прогрессирования патологических изменений в железе;
? восстановление утраченной функции железы как внутри-, так и внешнесекреторной;
? своевременное предупреждение и борьбу с осложнениями;
? раннее купирование болей.
Диета и подготовка к операции важны как условие предупреждения обострений, опасных в послеоперационном периоде. Калорийность пищи должна быть достаточной: рацион следует равномерно распределять примерно на 5 приемов, чтобы не вызывать повышения функции поджелудочной железы. Вещества, вызывающие вздутие кишечника и запоры, должны быть исключены. Целесообразно ограничить калорийность за счет жира, предусматривая нормальное содержание полноценных белков в сочетании с метионином, холином. Количество углеводов должно быть нормально, так же как содержание аскорбиновой кислоты, тиамина, рибофлавина, пиридоксина с витамином В12. Необходимо ограничить количество поваренной соли, исключить азотистые экстрактивные вещества и продукты, стимулирующие секреторную функцию желудка и ферментативную активность поджелудочной железы.
С учетом этих замечаний составлена специальная диета (диета 5) для подготовки больных к операции по поводу заболеваний поджелудочной железы. Набор продуктов, входящих в диету 5, таков: творог, сыр, кефир, мясо, рыба (нежирные, в отварном виде), крупа, овощи (с ограничением картофеля и капусты), бульон (некрепкий), отвар шиповника и отрубей, хлеб (серый) — 150 г; сахар, другие сладости и количество поваренной соли ограничиваются. Подготовку больных к операции по поводу хронического панкреатита, кисты, рака поджелудочной железы и других заболеваний проводят с момента поступления их в клинику. У больных хроническим панкреатитом значительно нарушается всасывание витаминов в кишечнике, поэтому необходимо парентеральное введение витаминов А, Е, Вь Вб, В12, а также препаратов железа. Для устранения внешнесекреторной недостаточности поджелудочной железы назначают препараты самой железы, содержащие все активные вещества, панкреатин (0,75 г 3 — 4 раза в день) в капсулах, не растворяющихся в желудочном соке и растворимых только в тонкой кишке, или в таблетках с запиванием их щелочной водой для инактивирования желудочного сока. Для активации образования фосфоли- пидов и для задержки перехода углеводов в жиры в течение 2 нед (не более) назначают липокаин по 0,1 г 2 раза в день. Продолжительное применение липокаина, особенно у больных пожилого возраста, нежелательно из-за повышения содержания холестерина в крови.
Когда хронический панкреатит протекает в сочетании с заболеванием холедоходуоденальной системы (холецистит, холангит и др.), а также при остром интерстициальном панкреатите и при обострении других заболеваний поджелудочной железы назначают антибиотики (террамицин, левомицетин, тетрациклин, стрептомицин и др.).
При сочетании основного процесса с заболеванием холедоходуоденальной системы хороший эффект получен от применения активных желчегонных средств: холамина, холензима. Более удобным желчегонным средством является 33 % раствор сульфата магния, холосас, холагол, фламин, настой из бессмертника, кукурузных рылец и т.д., применяемых в обычных прописях. При сочетании хронического панкреатита с гастроэнтеральным синдромом, особенно с анацидным или гипацидным гастритом, комбинация желудочного сока или хлористоводородной кислоты с пепсином оказывает благотворное действие.
При внутрисекреторной недостаточности поджелудочной железы, проявляющейся в той или иной степени диабетом, назначают инсулин. Следует иметь в виду, что, в отличие от обычных больных сахарным диабетом, потребность в инсулине у больных хроническим или острым панкреатитом меняется на протяжении короткого времени, что может быть причиной появления гипогликемических реакций. В большинстве случаев дозировка инсулина не должна превышать 20 — 25 ЕД в сутки, распределенных на 2 — 3 приема.
Хороший эффект наблюдается при применении трасилола или контрикала. Ингибиторы, оказывают хорошее действие на больных и в послеоперационном периоде. Эффективно сочетание трасилола или контрикала с пентоксилом или метилурацилом.
Обязателен прием димедрола в таблетках либо в инъекциях 1 — 2 раза в день в сочетании с сульфатом магния (25 % — 5 мл), бромидом натрия (10 % — 5 мл), тиамином (6 % — 1 мл), платифиллином (0,2 % — 1 мл).
Определенное значение имеют новокаиновые блокады по А.В. Вишневскому. Раствор новокаина 0,25 % можно также вводить в футляр мышцы, выпрямляющей позвоночник, с обеих сторон по 100 мл по степени уменьшения болей.
Целесообразно тяжелобольным вводить на 1 — 2 дня тонкий зонд в двенадцатиперстную кишку: дуоденальный дренаж ведет к снижению панкреатической секреции, ликвидации вздутия живота.
В таких случаях больным перед операцией рекомендуется переливание белковых гидролизатов либо даже цельной крови.
Больные с острым панкреатитом и повреждением поджелудочной железы должны находиться на строгом постельном режиме, им необходимо класть холод на живот, исключить прием пищи и жидкости, предупреждать развитие шока и коллапса, стимулировать сердечно-сосудистую систему.
Борьбу с шоком и коллапсом (введение ингибиторов, плазмы, полиглюкина, обезболивающих и сердечно-сосудистых средств, восполнение О ЦК и др.) нужно сочетать с предоперационной подготовкой и проведением самой операции.
У больных с кистами и опухолями поджелудочной железы подготовка к операции должна быть индивидуальной. Особенно это касается больных с доказанным раком поджелудочной железы, у которых за короткий промежуток времени выключается экскреторная и нарушается инкреторная функция железы, нарастает желтуха.
У больных с желтухой прогрессирует кожный зуд, который можно ослабить или снять путем назначения димедрола, супрастина и других препаратов; в некоторых случаях помогает внутривенное введение раствора новокаина (0,25 % или 0,5 %). Некоторые хирурги рекомендуют для борьбы с кожным зудом назначать небольшие дозы метилтестостерона с хорошим результатом.
Нарастающее истощение, гипопротеинемия, обезвоживание, нарушение электролитного баланса требуют систематического парентерального введения белковых препаратов, переливания крови небольшими порциями, подкожного и внутривенного введения изотонического раствора хлорида натрия до полного восстановления водного баланса; обязательно ежедневно следует внутривенно вливать глюкозу 100 мл 40 % раствора или 100 —1000 мл 5 % раствора с аскорбиновой кислотой (5% — 2,0мл)и инъекциями инсулина 10 — 20 ЕД (с контролем уровня глюкозы крови).
Больным с желтухой необходимо вводить викасол по 5 мл под контролем протромбина крови.
Выбор обезболивания. Большое значение при проведении оперативного вмешательства на поджелудочной железе имеет выбор метода обезболивания и способа премедикации. Этот вопрос решается совместно хирургом и анестезиологом.
Чаще всего оперируются больные пожилого возраста с различным поражением поджелудочной железы, отягощенные сердечно-сосудистыми, дыхательными нарушениями, что необходимо учитывать при выборе метода обезболивания.
При подготовке больных к операции и стимуляции сердечно-сосудистой и дыхательной систем, а также пе- ченочно-почечного аппарата обращают особое внимание на профилактику гипоксии и ликвидацию водно- электролитных нарушений. В комплексе применяемых для этих целей средств ведущую роль играют: введение гепатозащитных и стимулирующих сердечно-сосудистую и дыхательную системы препаратов (глутаминовая кислота 1 % — 200 — 300 мл; комплекс витаминов; 40 % раствор глюкозы; раствор гидрокарбоната натрия; АТФ; переливание крови, плазмы, белковых препаратов, электролитов). Гипотензивную терапию проводят больным с гипертонической болезнью.
Премедикация для каждого больного должна быть индивидуальной с назначением снотворных, успокаивающих и антигистаминных препаратов.
Индукция в наркоз у больных с заболеваниями поджелудочной железы достигается с помощью барбитуратов: гексенал, тиопентал-натрий (1 — 2,5 % раствор), а также виадрйла, седуксена, кетамина, нейролептиков.
Основной наркоз применяют в виде многокомпонентной анестезии в сочетании эфир + фторотан, эфир + закись азота и в других сочетаниях (эндотра- хеальный наркоз с миорелаксантами и искусственной вентиляцией легких). В последние годы широко используют нейролептаналгезию. Наркоз осуществляется с помощью аппаратов НАРКОН-Н и РО-2, РО-5.
Релаксация мышц в ходе наркоза и операции поддерживается сочетанием применения дитилина и неде- поляризующих релаксантов (тубокурарин). Деполяризующие релаксанты короткого действия более управляемы и контролируемы, поэтому наиболее показаны для больных с заболеваниями поджелудочной железы. Применяют фракционное введение дитилина, внутривенно однократно от 100 до 140 мг до апноэ, а затем в процессе операции препарат вводят по 100 мг 3 — 4 раза и более.
Наилучшим для больных с различными заболеваниями поджелудочной железы оказался эндотрахеальный наркоз на поверхностном уровне.
Статью подготовил и отредактировал: врач-хирург Пигович И.Б.
Видео:
Полезно:
Источник
Хирургическое лечение острого панкреатита требуется в ситуациях, когда появляются очаги некроза в ткани поджелудочной железы. Нередко омертвение тканей сопровождается их инфицированием.
Вне зависимости от необходимости хирургического вмешательства ответом на вопрос, какой врач лечит панкреатит, будет слово хирург. Именно он сможет своевременно распознать осложнения и выбрать правильную тактику ведения пациента.
В каких случаях показана операция при острогом панкреатите?
Хирургическое вмешательство при остром панкреатите проводится в двух вариантах:
- лапаротомия, при которой доступ к поджелудочной железе врач получает через разрезы на брюшной стенке и в поясничной области;
- малоинвазивные методы (лапароскопия, пункционно-дренирующие вмешательства), которые выполняются через проколы в брюшной стенке пациента.
Лапаротомию проводят, если выявлены гнойные осложнения панкреатонекроза: абсцессы, инфицированные кисты и псевдокисты, распространенный инфицированный панкреатонекроз, флегмона забрюшинной клетчатки, перитонит.
Прибегают к обширным вмешательствам и при четкой отрицательной динамике на фоне лечения малоинвазивными и консервативными методами, кровотечениях.
Лапароскопия и пункция с последующим дренажом используются для удаления выпота при асептических формах заболевания и содержимого инфицированных жидкостных образований. Также малоинвазивные методы могут применяться в качестве подготовительного этапа к лапаротомии.
Подготовка пациента к операции на поджелудочной железе
Основным мероприятием при подготовке пациента к хирургическому вмешательству является голодание. Оно же – первая помощь при панкреатите.
Отсутствие пищи в желудке и кишечнике пациента значительно снижает риск осложнений, связанных с инфицированием брюшной полости содержимым кишечника, а также с аспирацией рвотных масс при проведении анестезии.
В день операции:
- больной не принимает никакой пищи;
- пациенту делают очистительную клизму;
- пациенту проводят премедикацию.
Премедикация заключается во введении лекарственных препаратов, облегчающих вхождение пациента в наркоз, подавляющих страх перед операцией, уменьшающих секрецию желез, предотвращающих аллергические реакции.
Для этого используют снотворные, транквилизаторы, антигистаминные препараты, холинолитики, нейролептики, анальгетики.
Хирургическое лечение острого панкреатита, как правило, проводят под общей эндатрахеальной анестезией в сочетании с миорелаксацией. Пациент во время операции находится на ИВЛ.
Наиболее распространенные оперативные вмешательства при остром панкреатите
- Дистальная резекция поджелудочной железы. Представляет собой удаление хвоста и тела поджелудочной железы различного объема. Проводится в случаях, когда поражение поджелудочной железы ограничено и не захватывает весь орган.
- Субтотальная резекция заключается в удалении хвоста, тела и большей части головки поджелудочной железы. Сохраняют лишь прилегающие к двенадцатиперстной кишке ее участки. Операция допустима лишь при тотальном поражении железы. Поскольку этот орган непарный, полностью восстановления его функцию после такой операции сможет только пересадка поджелудочной железы.
- Некрсеквестрэктомия проводится под контролем УЗИ и рентгеноскопии. Выявленные жидкостные образования поджелудочной железы пунктируют и при помощи дренажных трубок удаляют их содержимое. Далее в полости вводят дренажи более крупного калибра и проводят промывание и вакуумэкстракцию. На завершающем этапе лечения крупнокалиберные дренажи заменяют мелкокалиберными, что обеспечивает постепенное заживление полости и послеоперационной раны при сохранении оттока из нее жидкости.
Осложнения оперативного лечения острого панкреатита
Наиболее опасными осложнениями послеоперационного периода являются:
- полиорганная недостаточность;
- панкреатогенный шок;
- септический шок.
В более позднем периоде у пациентов, которым была проведена операция на поджелудочной железе последствия могут быть такими:
- псевдокисты;
- панкреатические свищи;
- хронический панкреатит;
- сахарный диабет и экзокринная недостаточность;
- диспептические явления.
Питание и режим пациента после операции на поджелудочной железе
В первые 2 суток после операции пациент голодает. Затем в рацион постепенно вводят чай, протертые вегетарианские супы, разваренные каши, паровой белковый омлет, сухари, творог – это все, что можно есть после операции на поджелудочной железе в течение первой недели.
В дальнейшем больные придерживаются обычной при заболеваниях органов пищеварения диеты. Физическая активность пациента определяется объемом операции.
Источник
Согласно Указу №56742, каждый диабетик может получить уникальное средство по специальной цене!
Доктор медицинских наук, глава Института Диабетологии Татьяна Яковлева

Уже много лет я изучаю проблему ДИАБЕТА. Страшно, когда столько людей умирают, а еще больше становятся инвалидами из-за сахарного диабета.
Спешу сообщить хорошую новость — Эндокринологическому научному центру РАМН удалось разработать лекарство полностью вылечивающее сахарный диабет. На данный момент эффективность данного препарата приближается к 100%.
Еще одна хорошая новость: Министерство Здравоохранения добилось принятия специальной программы, по которой компенсируется вся стоимость препарата. В России и странах СНГ диабетики до 6 июля
могут получить средство — БЕСПЛАТНО!
Поджелудочная железа представляет собой один из важнейших органов пищеварительной системы. Она отвечает за синтез инсулина и производство многих ферментов, принимающих участие в обмене веществ. В случаях, когда железа воспаляется, принято говорить о возникновении такого заболевания, как панкреатит. Он может находиться в хронической стадии или в острой.
Острая фаза панкреатита развивается благодаря тому, что клеточные пищеварительные ферменты, находящиеся обычно в пассивном состоянии, под действием всевозможных факторов активируются. Это запускает вжелезе процесс переваривания собственной ткани. При этом можно отчетливо увидеть увеличение размеров внутреннего органа, некроз клеток с формированием участков разрушения.
Клиническая картина острого панкреатита
Симптомы, которые описывают пациенты, зависят от множества факторов – формы панкреатита, периода его развития. Обычно болезнь проявляется сильными болями в области живота, которые отдают в спину. При этом может возникать довольно частая и многократная тошнота и рвота. Если заболевание вызвано чрезмерным употреблением спиртного, болевые ощущения могут появляться спустя некоторое время после опьянения. При холецистопанкреатите боль может появиться после употребления пищи. Острый панкреатит может протекать без боли, но при этом наблюдается резко выраженный синдром системной реакции.
Читайте также Признаки хронического и острого панкреатита на УЗИ
Состояние больного панкреатитом может быть ухудшено его осложнениями:
- Забрюшинной флегмоной;
- Разлитым перитонитом;
- Кистами, псевдокистами поджелудочной железы;
- Абсцессом;
- Сахарным диабетом;
- Тромбозом сосудов брюшной полости;
- Калькулезным холециститом.
Как правило, лечение при остром панкреатите проходит в условиях обязательной госпитализации. Так как заболевание является достаточно опасным, медлить с обращением к врачу нельзя.
Лечение панкреатита
Уровень сахара
Мужчина
Женщина
Укажите Ваш сахар или выберите пол для получения рекомендаций
Уровень
0.58
Идет поискНе найденоПоказать
Укажите возраст мужчины
Возраст
45
Идет поискНе найденоПоказать
Укажите возраст женщины
Возраст
45
Идет поискНе найденоПоказать
Лечение пациентов с острым панкреатитом обязательно должно подбираться врачом с учетом показателей клинико-патоморфологической формы болезни, стадии развития процесса, степени тяжести состояния больного.
Лечение панкреатита может проводиться консервативным и хирургическим способами.
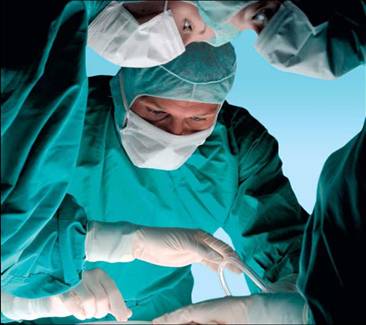
При консервативном лечении, с которого чаще всего и начинают комплекс лечебных мероприятий, в первую очередь происходит корректировка водно-электролитного баланса.
Это включает переливание изотонических растворов и препаратов калия хлорида при пониженном его содержании в крови пациента.
Кроме того, базовое консервативное лечение панкреатита включает:
- Тактическое подавление выделения соков некоторых органов пищеварительной системы;
- Снижение активности ферментов;
- Устранение повышенного артериального давления в желчевыводящих и панкреатических путях;
- Улучшение реологических свойств крови и устранение циркуляторных нарушений;
- Профилактику и лечение функциональной недостаточности желудочно-кишечного тракта, а также осложнений, вызванных сепсисом;
- Поддержание оптимального уровня кислорода в организме пациента благодаря применению кардиотонизирующей и респираторной терапии;
- Оказание помощи больному путем избавления его от болевых ощущений.
Если развиваются реакции гиперметаболизма, прибегают к применению такого типа питания, при котором питательные вещества вводятся в организм больного с помощью внутривенных инъекций.
При восстановлении функции пищеварительной системы необходимо назначение энтерального питания, при котором пациент получает пищу через специальный зонд.
Методы хирургического лечения острого панкреатита
Хирургическое лечение острого панкреатита используют лишь в случаях особых показаний:
- Использование консервативных медицинских методов не принесло положительных результатов;
- Ухудшение состояния пациента за счет увеличения симптомов общей интоксикации организма
- Появление симптомов, которые говорят о наличии абсцесса поджелудочной железы;
- Сочетание панкреатита с деструктивной формой острого холецистита.
Около 15 % больных, у которых острый панкреатит перешёл в стадию гнойных осложнений, нуждаются в хирургическом лечении. Проводится эта процедура под общим наркозом с интубацией лёгких, удаляются из поджелудочной железы участки некроза (мертвая ткань).
Хирургическое вмешательство при остром панкреатите проводится в двух вариантах:
- Лапаротомия, при которой доступ к поджелудочной железе врач получает через разрезы на брюшной стенке и в поясничной области. Многие медики сходятся во мнении, что такая операция, выполняемая в асептическую фазу деструктивного панкреатита, должна быть строго обоснована и применяться только по показаниям, которыми могут быть:
- Сохранение и увеличение нарушений, которые продолжают прогрессировать на фоне проводимой комплексной интенсивной терапии и использования малоинвазивных оперативных вмешательств;
- Широкое и распространённое поражение забрюшинного пространства;
- Отсутствие возможности достоверного и полного исключения инфицированного характера некротического процесса или другого хирургического заболевания, требующего экстренного хирургического вмешательства.
Большинство докторов сходятся во мнении, что открытое хирургическое вмешательство, предпринятое в экстренном порядке по поводу ферментативного перитонита в доинфекционную фазу заболевания в связи с неверными данными диагностики с другими заболеваниями органов брюшины, без предварительной интенсивной терапии является необоснованным и неправильным мероприятием.
Vizox — натуральное средство на основе нативных экстрактов растений. Подробнее
- Малоинвазивные методы (лапароскопия поджелудочной железы, пункционно-дренирующие вмешательства), которые выполняются через проколы в брюшной стенке пациента. Такой вариант решает не только лечебные, но и диагностические задачи, благодаря которым можно получить материал для бактериологического, цитологического и биохимического исследования, что позволяет наилучшим образом дифференцировать асептический или инфицированный характер панкреонекроза.
 Показаниями к проведению пункционно-дренирующих вмешательств под контролем ультразвука при панкреонекрозе является появление жидкости в брюшной полости и забрюшинном пространстве.
Показаниями к проведению пункционно-дренирующих вмешательств под контролем ультразвука при панкреонекрозе является появление жидкости в брюшной полости и забрюшинном пространстве.
Противопоказаниями к проведению пункционно-дренирующего вмешательства признают отсутствие жидкостного компонента, наличие на пути пункции органов желудочно-кишечного тракта, мочевыводящей системы, сосудистых образований, выраженные нарушения свёртывающей системы крови.
Под контролем ультразвука производят однократный прокол иглой с последующим её удалением (при стерильных объёмных жидкостных образованиях) или их дренирование (инфицированные объёмные жидкостные образования). Это должно обеспечивать отток содержимого, достаточную фиксацию катетера в просвете полости и на коже.
В некоторых случаях дренирование не дает необходимого эффекта. Говорить об этом можно при наличии выраженных воспалительных реакций, полиорганной недостаточности, всевозможных включений в очаге деструкции.
Если результатами исследований установлено, что некротический компонент очага существенно преобладает над его жидкостным элементом и состояние больного не улучшается, применение таких методов дренирования нецелесообразно.
Оперативные вмешательства при остром панкреатите
- Дистальная резекция поджелудочной железы. Проводится в тех случаях, когда поражение органа частично. При этом происходит удаление хвоста и тела поджелудочной железы разного объема.
- Субтотальная резекция допустима лишь в том случае, когда железа полностью поражена. Заключается в удалении хвоста, тела и большей части головки поджелудочной железы. При этом сохраняются лишьнебольшие ее участки, прилегающие к двенадцатиперстной кишке. Полного восстановления функций органа после операции не происходит. Добиться этого можно только путем пересадки поджелудочной железы.
- Некрсеквестрэктомия проводится под контролем УЗИ и рентгеноскопии. Выявленные жидкостные образования поджелудочной железы при помощи дренажных трубок удаляют. Далее в полости вводят дренажи более крупного калибра и проводят промывание. На завершающем этапе лечения крупнокалиберные дренажи заменяют мелкокалиберными, что обеспечивает постепенное заживление полости и послеоперационной раны при сохранении оттока из нее жидкости.
Подготовка пациента к операции на поджелудочной железе
Тема:
Победила сахарный диабет
От кого:
Галина С.
(galinaserova64@ya.ru)
Кому:
Администрации
aboutdiabetes.ru

В 47 лет мне поставили диагноз — сахарный диабет 2 типа. За несколько недель я набрала почти 15 кг. Постоянная усталость, сонливость, чувство слабости, начало садиться зрение.
А вот и моя история
Когда стукнуло 55 года, я уже стабильно колола себе инсулин, все было очень плохо… Болезнь продолжала развиваться, начались периодические приступы, скорая буквально возвращала меня с того света. Все время думала, что этот раз окажется последним…
Все изменилось, когда дочка дала прочитать мне одну статью в интернете. Не представляете на сколько я ей за это благодарна. Эта статья помогла мне полностью избавиться от сахарного диабета, якобы неизлечимой болезни. Последние 2 года начала больше двигаться, весной и летом каждый день езжу на дачу, выращиваю помидоры и продаю их на рынке. Тетки удивляются, как я все успеваю, откуда столько сил и энергии, все никак не поверят, что мне 66 лет.
Кто хочет прожить долгую, энергичную жизнь и навсегда забыть про эту страшную болезнь, уделите 5 минут и прочитайте эту статью.
Наиболее важным моментом, на который обращается основное внимание при подготовке к операции, является голодание. При этом в значительной мере снижается риск возникновения осложнений, ведь содержимое кишечника может инфицировать органы брюшной полости.
В день операции пациенту запрещено принимать пищу. Обязательным условием является проведение очистительной клизмы. кроме того, пациенту проводят премедикацию, которая заключается во введении препаратов, способствующих более легкому вхождению пациента в наркоз, подавлению страха перед операцией, уменьшению секреции желез, предотвращению появления аллергических реакций.
Осложнения оперативного лечения острого панкреатита
Наиболее опасными осложнениями послеоперационного периода являются:
- Полиорганная недостаточность;
- Панкреатогенный шок;
- Септический шок.
В более позднем периоде у пациентов, которым была проведена операция на поджелудочной железе могут развиваться всевозможные псевдокисты, свищи, сахарный диабет и экзокринная недостаточность поджелудочной железы.
Диета после операции
 Первое время, которое обычно составляет 2 суток, больной не принимает никакой пищи и находится на голодной диете. На 3 сутки постепенно, маленькими дозами в рацион вводят чай, протертые супы, сваренные без мяса, белковый омлет, приготовленный на пару, сухари, творог. Врачи дают рекомендации придерживаться такой диеты около недели. Постепенно вводятся в рацион все продукты, которые позволены пациентам с заболеванием органов пищеварительной системы. Возможность физической активности определяется объемом операции и индивидуальными особенностями организма.
Первое время, которое обычно составляет 2 суток, больной не принимает никакой пищи и находится на голодной диете. На 3 сутки постепенно, маленькими дозами в рацион вводят чай, протертые супы, сваренные без мяса, белковый омлет, приготовленный на пару, сухари, творог. Врачи дают рекомендации придерживаться такой диеты около недели. Постепенно вводятся в рацион все продукты, которые позволены пациентам с заболеванием органов пищеварительной системы. Возможность физической активности определяется объемом операции и индивидуальными особенностями организма.
Важно знать, что проведение операции при остром панкреатите не всегда способны исключить риск появления гнойных осложнений. В некоторых случаях, требуется повторное хирургическое вмешательство, что может иметь негативные последствия и угрожать жизни больного.
Как делается операция на поджелудочной железе продемонстрировано в видео в этой статье.
Предыдущая
Традиционное лечениеЛечение при воспалении желчного пузыря и поджелудочной железы: симптомы и признаки
Следующая
Традиционное лечениеДиабет излечим или нет: можно ли излечиться от СД 1 и 2 типа
Автор статьи
Специализированный врач-эндокринолог
Источник


