Панкреатит лечение в стационаре или амбулаторно
С приступами острого панкреатита не всегда удается справиться самостоятельно в домашних условиях. Они могут сопровождаться значительным ухудшением самочувствия, острыми болями, тошнотой, рвотой и даже потерей сознания. В таких случаях необходима госпитализация и лечение под наблюдением врачей. Несвоевременное оказание медицинской помощи при такой клинике может обернуться развитием осложнений, а также летальным исходом.
Госпитализация больного с панкреатитом

Панкреатит представляет собой воспаление поджелудочной, при котором пищеварительные ферменты, вырабатываемые железой, не могут попасть в кишечник для переваривания пищи и в результате начинают переваривать ткани паренхиматозного органа. Получается, что железа «поедает» сама себя.
Это очень серьезная и опасная болезнь, которая требует оказания квалифицированной медицинской помощи. Заболевание может протекать в двух формах: хронической и острой.
Обычно лечение болезни проходит в домашних условиях, согласно назначенной врачом схемы. Однако развитие острого панкреатита либо обострение хронического недуга может сопровождаться приступами с сильно выраженной болезненной симптоматикой. В таких случаях не нужно терпеть боль и прибегать к мерам народного врачевания, а следует вызвать бригаду скорой помощи. Несвоевременно оказанное медицинское вмешательство при острых приступах болезни может повлечь за собой развитие осложнений, инвалидность и даже смерть пострадавшего.
Таким образом, показанием к госпитализации больного воспалением поджелудочной является развитие острого приступа, который сопровождается сильными болевыми ощущениями, значительным ухудшением самочувствия.
Тошнота и обильная рвота (особенно с примесью желчи) также могут послужить тревожными симптомами. При их проявлении рекомендуется как можно скорее обратиться к врачу.
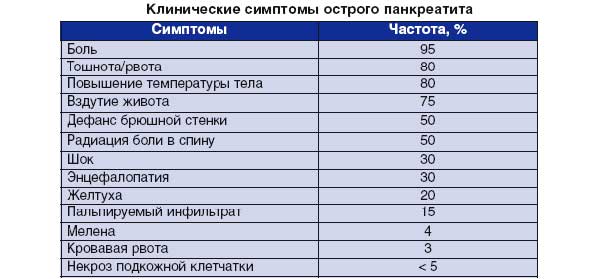
К симптомам острого приступа воспаления поджелудочной относятся:
- Сильная боль в правом подреберье, а также немного выше пупка;
- Рвота;
- Понос;
- Повышение температуры до 38 градусов и выше;
- Тахикардия.
Если случился острый приступ панкреатита, до приезда скорой помощи ни в коем случае нельзя:
- Пить обезболивающие и противорвотные препараты.
- Перевязывать подреберную область.
- Прикладывать к болезненному место горячие, теплые и любые согревающие компрессы.
- Пить любые напитки, кроме небольшого количества воды.
Больного необходимо разместить на диване или кровати в полулежащем состоянии, приложить к больному месту прохладную ткань или грелку, впустить в помещение свежий воздух. По приезду бригада скорой помощи, проанализировав симптоматику и общее состояние больного, окажет пострадавшему первую помощь. Для того чтобы облегчить болевой синдром пациенту обычно делают укол с Папаверином, разбавленным физраствором.
Назначаемая диагностика
Для того чтобы лечение было эффективным, очень важно поставить пациенту правильный диагноз, выяснить чувствительность его организма к тем или иным лекарственным препаратам. С этой целью больному могут быть назначены такие виды диагностики:
- анализы крови и мочи;
- гемограмма (для установления развития воспалительного процесса по показателям лейкоцитов);
- КТ или МРТ;
- ЭКГ;
- биохимия крови (для того, чтобы определить, есть ли в крови ферменты поджелудочной);
- УЗИ (чтобы выявить очаг воспаления);
- экстренная лапароскопия (при гнойном панкреатите, развитии серьезных осложнений).
На основе полученных результатов обследования врач подтверждает или опровергает наличие панкреатического заболевания, устанавливает его форму, объём поражения органа, затронуты ли другие органы пищеварения, есть ли риск развития осложнений, а также принимает решение о подходящих в этом случае методах лечения.
В каком отделении лечат панкреатит

Лечение панкреатита в больнице зависит от стадии болезни, на которой пациент поступил в стационар, и наличия осложнений. Из приемного отделения больного направляют в отделение интенсивной терапии. Так же специалисты скорой помощи могут доставить пациента в отделение гастроэнтерологии.
При этом у врачей на стадии поступления человека в отделение есть два главных задания:
- стабилизировать состояние больного, остановить приступ;
- не допустить развитие осложнений.
И только после выполнения этих задач врачи приступают к лечению недуга.
Если же человек потупил с приступом тяжелейшего гнойного, некротического панкреатита, его разу же направляют в отделение реанимации для проведения срочного хирургического вмешательства под наблюдением реаниматолога или хирурга. После оказания неотложной помощи и полной стабилизации самочувствия, пациента сразу же переводят в отделение гастроэнтерологии либо хирургии, где он будет находиться под наблюдением гастроэнтеролога или хирурга соответственно.
При подозрении на наличие осложнений панкреатита или протекания сопутствующих болезней задействуют эндокринолога и онколога, кроме того проверяется работоспособность дыхательной системы, сердца и почек.
В момент выписки человек получает рекомендации по продолжению назначенной терапии в домашних условиях, а так же информируется о необходимости в регулярном наблюдении у участкового врача-терапевта. Поддерживающая терапия длится еще полгода.
Сроки прохождения лечебного курса в медицинском учреждении
Сколько лежат с панкреатитом в больнице, зависит от формы, стадии заболевания, характера его течения и наличия осложнений.
При острой форме
Острое течение болезни в основном длится от двух до семи дней. При этом первые двое-трое суток считаются наиболее тяжелыми, ответственными, так как состояние больного нужно стабилизировать. В этот период сохраняется большой риск появления осложнений с летальным исходом, поэтому он характеризируется наиболее интенсивной терапией. Первые дни больной может находиться под капельницей.
При развитии острой формы воспаления поджелудочной либо обострении хронического заболевания, пациент может находиться в стационаре от 7(10) до 14 дней. На длительность лечения также влияет эффективность подобранной терапии.
Если понадобилось хирургическое вмешательство, после проведения операции пациент обычно еще неделю проводит в дневном отделении, а после выписки на протяжении полутора-двух месяцев должен периодически посещать врача.
При хронической форме
Лечение панкреатита в стационаре при его хронической форме осуществляется в основном в случае обострения недуга. Продолжительность госпитализации может занимать от одной до двух недель.
Лечиться же от хронического воспаления поджелудочной в общем можно годами. Терапия проходит в домашних условиях, а в периоды острых приступов однозначно требуется пребывание в стационаре под наблюдением врачей.
Методы врачебной помощи в условиях стационара
Стандарт лечения панкреатита в стационаре предполагает осуществление таких действий:
- Снятие болевого синдрома.
- Снятие спазмов гладкой мускулатуры поджелудочной железы.
- Устранение отечности.
- Купирование активности пищеварительных ферментов железы.
- Терапия болезни.
- Нормализация пищеварения.
- Устранение побочного действия лекарств.
Как лечат панкреатит в больнице? Этот вопрос интересует многих пациентов с давним воспалением поджелудочной. Врачи назначают – терапию медикаментами (в том числе капельницы, инъекции), диету и оперативное вмешательство. Применение народных методов в стационаре не практикуется.
Консервативная терапия
В большинстве случаев лечение панкреатита осуществляется медикаментозными препаратами. Однако первым шагом в терапии недуга будет обеспечение поджелудочной покоя. Для этого пациенту назначают водное голодание. На протяжении 3-4 дней ему запрещают употреблять в пищу что-либо, кроме минеральной негазированной воды (желательно ее пить в слегка охлажденном виде).
Кроме того, в желудок больного могут на несколько дней установить катетер, через который будет выходить его содержимое.
Терапия недуга предполагает применение следующих препаратов:
- Мочегонные, для выведения жидкости и устранения отечностей.
- Обезболивающие (Новокаин, Промедол, Лексир и т.д.).
- Спазмолитики для снятия спазмов гладкой мускулатуры железы (Но-шпа).
- Антиферменты, которые подавляют выработку секретов железы для обновления ее тканей
- Могут назначаться препараты для профилактики тромбоза в сосудах.
- При гнойных процессах назначаются антибиотики.
- Препараты, направленные на восстановление нормального показателя кислотности ЖКТ.
- Витаминотерапия для общего укрепления организма, поднятия тонуса и иммунитета.
Медикаменты нужно принимать строго согласно назначенной врачом дозировке, чтобы не нанести вред организму. Параллельно необходимо принимать средства, которые будут поддерживать работоспособность печени и почек, так как в период лечения они подвергаются огромной нагрузке.
Для детоксикации организма от медикаментозных лекарств осуществляется промывание желудка содовым раствором.
На протяжении всего периода лечения проводится контроль белковых, электролитных, углеводных обменов.
Хирургическое вмешательство
Если в железе уже начались некротические процессы, проводится оперативное вмешательство. Существует три способа оперирования поджелудочной:
- Удаление хвоста и тела железы.
- Удаление хвоста, тела и части головки железы.
- Удаление жидкостных образований поджелудочной и ее промывание.
Операцию проводят под общим наркозом в отделении хирургии. При условии стабильного самочувствия через 1-2 недели пациент переводится на домашнее лечение, продолжительностью в среднем 1,5-2 месяца.
Экстренные
Если человека положили в больницу с острым некротическим панкреатитом, при этом его состояние очень тяжелое, действовать нужно немедленно. Поэтому в таких случаях применяется экстренная лапароскопия.
Перед ее проведением у пациента берут общий анализ крови и мочи, биохимия крови, анализ мочи на токсикологию и крови на онкомаркеры. Кроме того пациенту ставят клизму и вводят наркоз.
В процессе операции удаляют омертвевшие ткани органа, в некоторых случаях требуется выведение железы в брюшную полость. Для того чтобы не допустить инфицирования, после процедуры пациенту вводят сильно действующие антибиотики.
При таком виде лечения срок нахождения больного в клинике может варьироваться от 5 до 7 суток, при условии отсутствия осложнений.
Что можно принести в больницу больному панкреатитом?

Диета – один из самых основных пунктов терапии панкреатита. В первые три-четыре дня лечения часто больным запрещают употреблять все, кроме минеральной и кипяченой воды. Поэтому в эти дни к пациенту можно прийти разве что с бутылочкой Боржоми. В дальнейшем необходимо обязательно проконсультироваться у врача, какую еду можно употреблять пациенту.
Если говорить про общепринятые правила, больным панкреатитом можно приносить:
- Легкие супы исключительно на овощном бульоне.
- Компот из сухофруктов (яблоко, немного кураги или изюма) без сахара.
- Кашу геркулес, перемолотую до состояния однородного пюре.
- Отварная курица, измельченная в блендере до пюреобразного состояния.
- Отварная либо тушеная морковь, картофель.
- Печеные яблоки некислых сортов.
- Отвар шиповника.
Все должно быть свежим и желательно без соли, специй и сахара. Все блюда следует измельчать до пюреобразного состояния. Строго запрещена жаренная, жирная еда, наваристые бульоны. Больному можно употреблять исключительно теплую еду, никакой горячей либо слишком холодной пищи.
Кефир, молоко, творог, свежие овощи и фрукты не желательно приносить. Такие продукты хоть и способствуют налаживанию микрофлоры органов пищеварительного тракта, они также могут вызвать вздутие живота, метеоризм, повышенное газообразование, что приведет к ухудшению состояния больного.
Питание должно быть дробным, а перерыв между приемами пищи не должен превышать четырех часов. Очень важно, что кушать нужно только по желанию. Если человек не хочет пищу, значит его организму еще не готов к ее полноценному перевариванию. В этих случаях лучше принести водичку или овощной бульон.
Загрузка…
Источник
Лечение панкреатита в стационаре проводится с целью устранения симптоматики недуга, если заболевание перешло в тяжелую фазу. Лечение острого панкреатита в стационаре необходимо для остановки воздействия на организм больного текущего приступа заболевания, а также устранения факторов, которые могут вызвать дальнейшее развитие болезни.
Хронические виды болезни обычно излечиваются в домашних условиях, но в некоторых случаях их лечат амбулаторно в поликлинике. Иногда, если у больного начался некроз тканей поджелудочной железы, пациенту делается хирургическая операция.
Как лечат острый панкреатит в стационаре
Госпитализация нужна при сильном приступе острого панкреатита, который невозможно купировать обезболивающими препаратами в домашних условиях. После доставки больного его из приемного отделения клиники переправляют в палату интенсивной терапии. Лечение проводится при обязательном участии анестезиолога и реаниматолога.
Острый панкреатит лечат следующим образом:
- Вначале врачи снимают пациенту боль и различные нервные, рефлекторные расстройства при помощи анальгетиков. Для этого используются препараты Баралгин, Промедол, Анальгин и т. д. Может быть использована блокада Новокаином.
- Для борьбы с гипертензией на желчных каналах врачи применяют Но-шпу, Нитроглицерин и другие препараты.
- Поджелудочную железу надо разгрузить, поэтому пациенту предписывается голод. Он должен принимать щелочные напитки, например Боржоми.
- В комплексе с указанными выше мерами проводится профилактика и лечение тромбов в сосудах различных органов (поджелудочная железа, печень и т. д.).
Чтобы не произошло ухудшения состояния больного с панкреатитом из-за интоксикации, проводится проверка работоспособности сердца и легких, а затем — дренирование и промывание желудка. Эта процедура осуществляется раствором соды, применяются Пирроксан или Обзидан.
Как часто Вы сдаете анализ крови?
Делаются внутривенные инъекции растворами инсулина с глюкозой и калием.
При панкреатите в острой форме во время стационарного лечения больной находится под постоянным контролем исследований обменных процессов, происходящих в его организме. Исследуется обмен электролитов (например, натрия или калия), проверяется уровень сахара в крови, наличие в ней белков и т. д.
Обычно во время стационарного лечения острого панкреатита полное обследование больного не проводится, так как оно невозможно из-за тяжести состояния человека и может привести к быстрому и резкому ухудшению течения недуга. Поэтому обследование проводится в 2 этапа. Вначале только на основании симптомов подтверждается диагноз, а затем проводятся указанные выше мероприятия, а после улучшения состояния пациента проводятся лабораторные исследования.
Лечение хронического панкреатита
Обычно перед началом лечебного процесса проводится полное обследование пациента. Существует много методов обнаружения этого недуга, но они практически бесполезны на ранних стадиях заболевания из-за наличия большого количества разнообразных симптомов и фаз дальнейшего развития болезни, перемежающихся с периодами ремиссии.
Поэтому нужно провести комплексное обследование, в которое входят анализы крови, мочи, кала. Проводится УЗИ для выявления изменений в поджелудочной железе, рентгенография органов брюшной полости, другие исследования.
Хронический панкреатит обычно лечат в домашней обстановке или в амбулаторном режиме. Госпитализации больного не требуется. Ему назначается специальная диета и консервативное медикаментозное лечение.
Если у пациента возникнет острый приступ, который он не сможет купировать препаратами, выписанными врачом, то надо сразу вызывать скорую помощь. После этого больного будут лечить от приступа по указанной выше методике по устранению признаков острого панкреатита.
Пока не прибудет машина с медиками, надо перевести больного в горизонтальное положение (уложить на диван или кровать). Комнату, где он находится, рекомендуется постоянно проветривать, а на зону желудка пациенту надо положить что-либо холодное, например пакет со льдом. Если медики запаздывают, то кормить больного не надо. Лучше всего, если он поголодает 3 дня.
Лечение хронического панкреатита в больнице проводится обычно медикаментами. При очередном приступе боль устраняется такими препаратами, как Папаверин, Но-шпа, Атропин и т. д. Запрещено использовать Аспирин и другие НПВС, так как они только разжижают кровь и раздражают слизистые оболочки.
Для подавления излишней секреции больного органа применяют Омепрозол и подобные ему препараты. Разгружают железу с помощью таких лекарств, как Мезим, Дигестал и т. д. Для устранения инфекционного поражения на железе назначается антибактериальная терапия такими медикаментами, как Ампицилин. Водный и солевой баланс восстанавливается при помощи физиологических растворов.
Хирургическое лечение хронического панкреатита и сроки лечения разных форм болезни
Операция назначается, если у пациента развились осложнения, появились признаки желтухи, болезненность, которую невозможно купировать медикаментами, несмотря на долгое лечение.
Могут быть применены непрямые виды хирургического вмешательства на желчных каналах или желудке и кишечнике. В случае необходимости проводится операция по дренажу кист, устранению камней, а иногда может понадобиться резекция поджелудочной железы.
Многие пациенты хотят узнать, сколько дней лечится острая форма панкреатита. Обычно лечение в стационаре продолжается от 7 до 10 суток, а затем его выписывают, но человек еще на протяжении 6 месяцев проходит поддерживающую терапию.
Больной лечится, принимая различные препараты, витамины, соблюдая строгую диету.
Если болезнь приняла тяжелые формы, то после 2-3 суток интенсивного лечения больной должен оставаться под присмотром врачей около 1,5-2 месяцев.
При хронических видах панкреатита пациент (если ему не нужна операция или у него период ремиссии) задерживается в медицинском заведении 1 день для проведения обследования.
Сколько суток лежат больные после операции, зависит от вида хирургического вмешательства, восстановительной способности организма пациента. Обычно этот срок не превышает 7 суток. После этого человека переводят на домашнее лечение, которое продолжается 1,5-2 месяца. Он принимает медикаменты, соблюдает диету, занимается физическими упражнениями.
Источник
Панкреатит — воспалительное заболевание поджелудочной железы. Суть патологии заключается в прекращении вывода в кишечник секрета, синтезированного клетками железы, и расплавлении тканей под действием собственных ферментов. Лечение панкреатита направлено на устранение причин болезни и ее последствий.
В решении какой способ лечения выбрать, где и как лечить панкреатит, необходимо полностью довериться врачу специалисту. При этом заболевании нельзя полагаться на чужой опыт. Симптомы панкреатита разнообразны, очень схожи с другими заболеваниями. Поэтому совершенно не оправдано, желание «перетерпеть» боли в животе, прикладывание грелки или промывание желудка, отказ от своевременной медицинской помощи.
Навсегда избавиться от панкреатита можно, лишь если он обнаружен в начальной стадии. Скептики на вопрос: «Можно ли вылечить панкреатит?» — ответят: «Нет». Врачи оптимисты настроены значительно решительнее.
Лечение на стационарном этапе
Врач «Скорой помощи» проводит первичный осмотр пациента. При подозрении на острый панкреатит он сделает инъекцию спазмолитических препаратов. Боль уменьшится, если приступ связан с желчекаменной болезнью. При первичном панкреатите эффект незначителен.
 Лечение панкреатита у взрослых и детей при обострении необходимо начинать со стационарного этапа. Пациента необходимо госпитализировать в хирургическое отделение. Это не означает, что предстоит экстренное оперативное лечение. Больного наблюдают, проводят срочные исследования.
Лечение панкреатита у взрослых и детей при обострении необходимо начинать со стационарного этапа. Пациента необходимо госпитализировать в хирургическое отделение. Это не означает, что предстоит экстренное оперативное лечение. Больного наблюдают, проводят срочные исследования.
Классическая схема требует назначить «голод, холод и жажду». На эпигастральную область кладут пузырь со льдом. Есть и пить не разрешается от двух до четырех суток. Затем переходят на жидкую пищу.
Для снятия болей через нос вводится тонкий катетер в желудок на 2–3 суток, его присоединяют к отсосу для создания небольшого отрицательного давления. Одновременно вводятся внутривенно обезболивающие препараты. Если нет рвоты, можно давать внутрь Альмагель А. Какой применить препарат решает лечащий врач.
С целью борьбы с интоксикацией при панкреатите, для уменьшения отека поджелудочной железы внутривенно вводят Гемодез, Маннитол, мочегонные средства.
Предотвратить распад ткани можно только с помощью подавления активности ферментов. Для этого применяются внутривенно капельно Трасилол, Контрикал, Гордокс.
Все пациенты нуждаются в применении больших доз антибиотиков, потому что вокруг и внутри поджелудочной железы развивается воспаление. Применяют по 2 антибиотика (внутривенно и внутримышечно).
Для поддержания артериального давления в шоковом состоянии можно вводить гормональные и сердечно-сосудистые средства.
Интоксикация лечится растворами электролитов, глюкозы, Реополиглюкина.
При наличии симптомов раздражения брюшины проводят дренирование брюшной полости, введение лекарственных препаратов и антибиотиков непосредственно в полость через катетер. Существует хирургический метод лечения — резекция головки поджелудочной железы, но к нему прибегают при отсутствии результатов от других способов.
Лечение панкреатита у взрослых часто осложнено наличием камней в желчном пузыре, алкогольным циррозом печени, сопутствующей язвенной болезнью. Поэтому навсегда вылечить такой набор заболеваний невозможно. Но после стационарного лечения пациенту придется длительно выполнять рекомендации гастроэнтеролога и терапевта с целью вылечить хоть часть патологических изменений.
Амбулаторное лечение
 Когда острые явления сняты в стационаре, предстоит трудный период адаптации пациента к другому питанию, режиму. Если кто-то думает можно ли вылечить панкреатит без диеты, одними медикаментами, он очень ошибается. Строгое выполнение диетического режима при панкреатите — такая же часть лечения, как дорогостоящие лекарства. Необходимо надолго отказаться от жирной пищи, сала, наваристых бульонов. Противопоказаны жареные блюда. Можно есть только вареные, запеченные или приготовленные на пару кушанья. Вместо крепкого кофе и чая рекомендован компот из сухофруктов, отвар шиповника. Торт и пирожные заменяются на сухое печенье.
Когда острые явления сняты в стационаре, предстоит трудный период адаптации пациента к другому питанию, режиму. Если кто-то думает можно ли вылечить панкреатит без диеты, одними медикаментами, он очень ошибается. Строгое выполнение диетического режима при панкреатите — такая же часть лечения, как дорогостоящие лекарства. Необходимо надолго отказаться от жирной пищи, сала, наваристых бульонов. Противопоказаны жареные блюда. Можно есть только вареные, запеченные или приготовленные на пару кушанья. Вместо крепкого кофе и чая рекомендован компот из сухофруктов, отвар шиповника. Торт и пирожные заменяются на сухое печенье.
Любое нарушение в питании, прием алкоголя вызовет возврат обострения в более тяжелой форме.
Длительность острого периода при панкреатите продолжается до пяти недель. Считается, что для восстановления ферментативного баланса поджелудочной железы нужен как минимум год.
На амбулаторном этапе больному следует длительно принимать препараты следующего действия:
- спазмолитики — рекомендуются при усилении болей (Но-шпа, Платифиллин);
- ферменты как помощники в восстановлении нарушенного пищеварения в кишечнике (Мезим, Панкреатин, Панзинорм, Фестал, Креон), правильно подобрать ферментативный препарат с учетом его активности, сочетания с желчными кислотами, может только врач;
- препараты, снижающие кислотность желудочного сока (Альмагель, Фосфалюгель);
- витаминный комплекс, включающий такие, как А, В, Д, Е, восстанавливающие жировой обмен.
На стадии выздоровления рекомендуются травяные отвары, чаи. Лекарственные растения действуют мягко, хорошо помогают пищеварению. Необходимо помнить про индивидуальную чувствительность к препаратам.
О нормализации ферментного состава судят по прекращению у больного поносов и отсутствии в анализе кала непереваренной пищи.
Правильно поступает тот пациент с хроническим панкреатитом, кто постоянно лечится под контролем врача, полностью и регулярно проходит обследование.
Загрузка…
Источник

