Панкреатит кал при нем у детей
Кал при панкреатите приобретает кашеобразную форму. В процессе дефекации каловые массы выходят не полностью. В их составе фиксируются следы жира, мышечные волокна, соединительная ткань и крахмалистые зерна, что свидетельствует о недостаточности ферментов для произведения нормального пищеварения. Непереваренные жиры в каловых массах вызывают учащение стула, в основном наблюдается жидкое и пенистое состояние фекалий. Позывы на акт опорожнения за день достигают до 4 раза.
У здорового человека во время испражнения появляется чувство облегчения, без боли и неприятных ощущений. За день должно выходить не более 400 г кала. Количество может увеличиваться в итоге употребления продуктов растительного происхождения. Если в рационе преобладает жирная пища, количество каловых масс, наоборот, уменьшается. Нормальной консистенцией каловых выделений считается легкое состояние, обеспечивающее в воде плавное погружение на дно.
При нарушении функции поджелудочной железы кал изменяется в цвете. Такого рода изменения являются определяющими факторами для диагностирования степени развития патологии.
Какой консистенции кал при панкреатите
Консистенция кала считается нормальной, если он не твердый. При воспалении поджелудочной железы или при запорах консистенция каловых масс бывает плотной или мазевидной. Если имеются проблемы с пищеварением, появляется жидкий стул, усиление перистальтики кишечника провоцирует кашеобразное состояние, в результате брожения появляется кал в виде пенистой массы.
При нормальном состоянии отхождение кала непрерывно, фекалии без запаха. Кислотность при этом должна вирировать в пределах от 6,8 до 7,6 ph.
Характеристики и причины
Признаками воспаления поджелудочной железы являются боли в подреберье спустя час после употребления жирной, жареной, соленой, острой еды. К основному признаку присоединяются дополнительные симптомы, как брожение содержимого кишечника, скапливание газов. У пациента фиксируются проявления интоксикации, наблюдается вздутие живота, диарея. Заболевание требует грамотного и своевременного лечения, запущенность патологии чревата необратимыми последствиями, даже летальным исходом. Перед назначением лечения в обязательном порядке проводятся исследования, которые помогают определить субстанцию, цвет, консистенцию кала.

Каловые массы при панкреатите становятся кашеобразными, жидкой консистенции. Субстанция каловых масс бывает:
- Лентообразной формы, свидетельствующей о патологическом состоянии сигмовидной кишки. Такое состояние кала может указывать на возникновение опухоли или присутствие спазма сфинктера;
- В форме овечьего кала, напоминающей шариков темного цвета. Такая консистенция кала фиксируется при хронических запорах, а также при язвенных заболеваниях;
- Цилиндрической формы, показывающей, что было употреблено нормальное количество пищи растительного и животного происхождения;
- Бесформенные выделения бывают у людей, употребляющих вегетарианскую еду, что обусловлено большим количеством растительной клетчатки в них.
Нормальной считается субстанция, если соотношение плотных фракций составляет около 20 %, вода – 80%. Регулярность стула в норме может быть до двух раз в день, но не реже одного раза за 2 дня.
У здорового человека акт дефекации должен проходить без болей и дискомфорта, после процедуры должно появляться облегчение.
Все изменения происходят в результате патологических состояний в организме. Кал изменяет консистенцию вследствие сбоя выработки пищеварительных ферментов, что приводит к несварению еды. Когда к состоянию присоединяется частичное гниение или брожение принятой еды, появляется зловонность каловых масс.
Кал при панкреатите у взрослых, фото
Заподозрить развитие панкреатита можно, если фекалии становятся вязкими и начинают прилипать к стенкам унитаза, пахнут зловонным и гнилистым запахом. Больной при этом ощущает вздутие живота, появляются колики, отрыжка, беспокоят изжога, тошнота, рвотные позывы, наблюдается скопление газов в кишечнике.
Каловые массы при панкреатите у взрослых могут быть разных оттенков, что связано со степенью поражения поджелудочной железы, с нарушением ее ферментативной деятельности. Цвет мочи при панкреатите становится темным (цвет пива) в результате наличия амилазы.

Каловые массы при панкреатите приобретают мраморный оттенок, консистенция фекалий может быть разной. При хроническом панкреатите фиксируются частички пищи в каловых массах, при акте опорожнения появляется зловонный запах.
При осложненной форме заболевания каловые массы приобретают оливковый или зеленый цвет, особенно если имеются проблемы с выделением желчи и наблюдается застой в желчном пузыре. Оливковый цвет каловых масс может указывать на дефицит как желчи, так и других пищеварительных секретов. В период обострения панкреатита фекалии становятся перламутровыми и приобретают серо – грязный оттенок.
Визуализация изменений каловых масс позволяет конкретно определить стадию и течение воспалительного процесса поджелудочной железы, что особо важно при диагностировании.
Кал при панкреатите у детей, фото
При хроническом панкреатите у детей стул в большинстве случаев бывает частым и жидким. При реактивном панкреатите наблюдается понос, сменяющийся запорами. При поносе жидкий стул покрыт жирной пленкой.
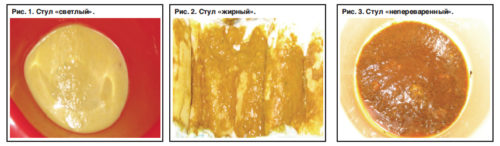
У детей с грудным вскармливанием цвет кала в норме бывает желтым. Когда развивается воспалительный процесс поджелудочной железы, каловые массы приобретают светлый цвет с серым оттенком, иногда — белые оттенки. На фото можно четко увидеть разницу между здоровыми каловыми массами ребенка и фекалиями после воспаления железы.
Кал при панкреатите и холецистите
Холецистит и панкреатит – воспалительные процессы, которые проявляются вместе. Заболевание практически всегда сопровождается каловыми застоями. Состояние объясняется тем, что в результате патологических изменений желчного пузыря, отвечающего за снабжение жкт необходимым количеством желчи, процесс поступления вещества, участвующего в пищеварение, срывается. Возникают проблемы усвоения тяжелой и жирной еды. Пищевой комок на продолжительное время задерживается в желудке, после поступает в кишечник в несваренном виде. В итоге у больного появляются трудности с дефекацией, которые усугубляются интоксикацией, спровоцированной гниением пищи.
Каловые массы при холецистите и панкреатите бывают плотными, содержат элементы несваренной пищи, волокна тканевых структур, дефекация сопровождается разрывами заднего прохода. Больного беспокоят избыточное количество газов в кишечнике, головные боли, изжога, тошнота, ухудшение аппетита, появляется горечь во рту.
Цвет
Если при панкреатите у пациента фиксируется бесцветный кал, перед назначением лечения в обязательном порядке внимание обращают на его питание. Причиной бесцветного кала может быть преобладание кисломолочных изделий в рационе, в частности сметаны, сливок, жирного творога, что может привести к отклонениям стула и у здорового человека.
Зеленый цвет кала при панкреатите указывает на наличие хронической формы заболевания, вызванной внешнесекреторной недостаточностью, усугубленной застойными явлениями желчи или сбоем процесса его выброса в желудок. Каловые массы оливкового цвета при панкреатите указывают на недостаточный уровень желчи и сопутствующих секретов в просвете кишечника.
Каловые массы могут приобретать нестандартные оттенки, отличающиеся от нормальных в результате приема антибиотических препаратов и препаратов железа, а также после употребления активированного угля.
Каловые массы могут носить аномальные оттенки (черный цвет) вследствие использования продуктов питания, содержащих красящие жирорастворимые компоненты. К таким продуктам относятся свекла, печень, кровяные сорта колбасы, помидоры и черная смородина.
Появление такого оттенка фекалий может свидетельствовать и о наличии довольно серьезных патологий, как варикоз вен в зоне пищевода, язвенное заболевание. Именно поэтому при появлении каловых масс черного цвета нужно обращаться к специалисту и пройти копограмму, для выяснения истинной причины отклонения цвета фекалий от нормы.
Цвет каловых масс при панкреатите может меняться в зависимости от степени тяжести заболевания:
- При обострении панкреатита каловые массы приобретают грязно – серый или перламутровый оттенок;
- Зеленый цвет кала фиксируется при хронической форме панкреатита;
- Каловые массы могут приобретать очень светлый оттенок, приблизительно беловатый цвет в результате скопления в железе большого количества желчи.
Вид и особенности
При панкреатите исследование кала и наблюдение за его формой, цветом, консистенцией позволяет точнее определить ход заболевания и назначить правильное лечение. Процесс пищеварения в результате воспаления поджелудочной железы и нарушения ферментативной функции органа проявляется усиленным газообразованием, вздутием живота, болями в желудке. Частота опорожнения, форма и цвет каловых масс меняются в зависимости от тяжести заболевания.
Определение вида каловых масс при панкреатите часто проводят по бристольской шкале форм кала. Выделяют следующие типы:
- Каловые массы представляют собой отдельные твердые комки, в форме ореха (труднопрохоящие);
- Фекалии в форме колбаски, на поверхности которых наблюдаются трещинки;
- Фекалии в форме колбаски или змеи, с гладкой поверхностью и мягкой консистенции;
- Кал представляет собой мягкие комочки с ровными концами (легкпроходящие);
- Каловые массы имеют структуру рыхлых хлопьев с неровными концами, стул кашеобразный;
- Массы, выделенные при опорожнении, имеют жидкую консистенцию, не включают твердые частицы. Каловые массы полностью жидкие.
При панкреатите фиксируются:
- Каловые массы с содержанием слизи в составе. Наличие небольшого количества слизи не считается отклонением от нормы. Слизь является необходимой для транспортации каловых масс. При панкреатите увеличение количества слизи может быть разных процентов. Если на стенках унитаза фиксируются обильные следы слизи, это является тревожным сигналом о прогрессировании заболевания.
Появление слизи в каловых массах свидетельствует о повышенной ферментативной активности. Избыточное выделение слизи появляется в результате патологических состояний, при которых излишним количеством слизи органы пищеварительного тракта стараются нейтрализовать вещество, негативно влияющее на их состояние, посредством разжижения и эвакуации совместно с калом. Таким способом организм избавляется от остатков переработки в процессе пищеварения для предупреждения развития воспаления в органах.
Избыточное количество слизи в стуле может быть предвестником и иных патологий. Поставить диагноз можно после тщательного исследования у специалиста.
- Следы крови в каловых массах. Следы крови в фекалиях при панкреатите появляются в случае наличия новообразований в органах пищеварительного тракта, а также в результате появления трещин и порывов на стенках толстой кишки. Кровь в каловых массах может быть признаком кровоточащих зон в системе пищеварения, а также обострения острой формы панкреатита.
Для выяснения причины появления крови в фекалиях проводят лабораторные и инструментальные обследования, что позволяет уточнить густоту кровяных сгустков, цвет вещества, присутствие других симптомов. До выяснения причины врач рекомендует не использовать в питании грубых и трудно усваиваемых продуктов. Запрещено употребление жирной, острой, соленой, кислой, копченой еды, фаст-фудов.
Особенностью выделения каловых масс с кровяными следами являются симптомы, которые сопровождают недуг:

- Общая слабость;
- Тошнота;
- Резкое снижение артериального давления;
- Болевые ощущения в период акта опорожнения;
- Выраженная интенсивность выделений.
Диагностирование по калу панкреатита
Цвет, форма, запах и специфичная для патологии консистенция каловых масс очень часто становятся первыми признаками, которые свидетельствуют о наличии воспалительного процесса в поджелудочной железе. При подозрении на панкреатит назначаются ряд лабораторных и инструментальных исследований. Для уточнения диагноза особое место уделяется обследованию кала. Современная медицина для этой цели проводит специальное исследование – копограмму.
Данный вид обследования уделяет возможность определить сохранность полноценной пищеварительной функции разных органов, включая поджелудочную железу.
Анализ стула в лабораторных условиях
Для обеспечения четких результатов анализа и его информативности необходимо организовать сбор каловых масс правильно, согласно существующим требованиям. Для анализа необходимо собрать то количество фекалий, которое выделяется за одно опорожнение кишечника. Фекалии следует положить в сухую и чистую стеклянную тару, можно использовать и пластиковую или парафинированную тару. До сбора кала желательно, чтобы пациент придерживался привычного для себя питания. Для женщин важно не допускать попадание крови в исследуемый материал, если в момент сдачи анализа у нее наблюдается месячное кровотечение.
В процессе копограммы оценивают внешние и микроскопические характеристики стула. Регистрируется цвет, количество, форма, запах, наличие патологических примесей и посторонних элементов в кале.
Микроскопическое обследование позволяет выявить несваренные пищевые остатки и частицы кишечной слизистой. Обнаруживаются неизмененные мышечные волокна, неполностью усвоенная и усвоенная растительная клетчатка, соединительная ткань.
С целью обнаружения зерен крахмала, как внутреннего, так и внутриклеточного, проводится окрашивание остатков углеводных продуктов раствором люголя. Для оценки усвоения жиров из принятой еды кал окрашивают специальным красителем – суданом iii. Способ позволяет определить количество нейтрального жира и жирных кислот.
С помощью копограммы определяют ускоренную эвакуацию из желудка и кишечника, хронические болезни жкт, особенно колиты всех типов. Исследование позволяет обнаружить нарушения:
- Ферментативной функции поджелудочной железы и кишечника;
- Ферментативной и кислотообразующей функции желудка;
- Функции печени.
Домашний анализ кала при панкреатите
Панкреатит – заболевание, которое в большинстве случаев рецидивирует. Врачи советуют постоянно следить за состоянием, формой, цветом каловых масс, поскольку изменение одного из показателей, может являться сигналом об обострении заболевания.
Необходимо обращать внимание на цвет кала. В норме у здорового человека фекалии должны быть светло – коричневые. Форма кала в виде цилиндрических фрагментов свидетельствует о том, что было принято сбалансированное питание, богатое белками, и принятая еда полностью переварена.
Видоизменение цвета, формы кала, появление зловонного запаха, следов слизи или крови в выделяемых испражнениях указывают на рецидив или развитие заболевания. К изменениям показателей каловых масс постепенно присоединяются другие симптомы, как повышение температуры, боли в брюшной полости, тошнота и рвота. При таких ситуациях срочно требуется врачебная помощь, замедление может привести к серьезным осложнениям.
Нормализация стула диетой
Патологические процессы в поджелудочной железе можно купировать и лечить только после корректировки рациона питания. Из меню необходимо исключить все продукты, способные вызвать диспепсическое расстройство. Полезно употребление продуктов, содержащих волокна природного происхождения: отрубей, каш, сухофруктов.
В основном обострение панкреатита, сопровождающееся изменением цвета кала, происходит по причине нарушения рациона питания, в частности при использовании еды, содержащей большое количество крахмала, белков (мясо и яйца), а также жареной, жирной, копченой еды, сдобы.
Для нормализации структур каловых масс и купирования патологического процесса, необходимо соблюдать строгий порядок питания. В рацион должны быть включены:

- Нежирные сорта мяса;
- Кисломолочные продукты;
- Сухарики из цельнозерновой муки;
- Овощи, фрукты;
- Крупы;
- Домашнее желе, без красителей и сахара;
- Галетное печенье.
Для восстановления нормального пищеварительного процесса применяют пробиотики и пребиотики.
С целью предупреждения развития нарушений пищеварения нужно заниматься физкультурой, делать дыхательные упражнения, легкий массаж живота, часто гулять на свежем воздухе. За день следует пить не менее 2 л воды, что положительно влияет на перистальтику кишечника и способствует выводу из организма остаточных скоплений.
Для нормализации работы пищеварительного тракта и стула применяют и медикаментозное лечение. Назначают ферментосодержащие медикаменты: мезим, фестал, панцитрат, панзинорм форте.
Для восстановления функциональности поджелудочной железы используют обволакивающие препараты фосфалюгель, алмагель. Назначаются витаминно – минеральные комплексы, гормонсодержащие препараты (при серьезных нарушениях железы).
Панкреатит — серьезное заболевание, обострение которого зачастую обусловлено нарушением рекомендованной диеты. Изменения структуры и цвета каловых масс являются сигналом рецидива заболевания. Своевременное обращение к врачу и организация лечебной терапии позволят предупредить возможные осложнения и необратимые повреждения поджелудочной железы.
Отзывы
Дорогие читатели, нам очень важно ваше мнение — поэтому мы будем рады отзыву о кале при панкреатите в комментариях, это также будет полезно другим пользователям сайта.

Белла
У моей дочки стал болеть живот, повысилась температура, моча стала темной, кал серо – грязного цвета. Обратились к врачу, поставили диагноз реактивный панкреатит. Назначили лечение, диету. Теперь постоянно следим за калом, поскольку изменение консистенции и цвета фекалии позволяют на ранней стадии обнаружить заболевание.
Степан
Болел гастритом, проблемы с пищеварением беспокоили почти всегда. Когда в очередной раз стал болеть желудок, и появились тошнота и отрыжка, думал, что опять гастрит. Но каловые массы изменились в цвете, что и стало причиной серьезного беспокойства. В клинке, где прошел обследование, поставили диагноз — панкреатит. Назначили лечение, диету.
Видео
Источник
Итак, продолжаем беседу, начатую нами вчера по проблеме панкреатита (https://www.stranamam.ru/article/3908622/).
Как развивается панкреатит?
Под действием одного или некоторых описанных факторов внутри протока железы развивается повышение давления сока. Из-за этого мелкие протоки могут разорваться, а сами ферменты попадают в ткань железы. Поджелудочная железа синтезирует ферменты, отвечающие за переваривание жиров (ли-пазы) и белков (протеазы), но все эти ферменты находятся в ней в неактивном виде. При различных патологических воздействиях происходит слишком ранняя их активация, не в просвете кишки, а ткани самой железы, что приводит к расщеплению своими же собственными ферментами самой поджелудочной. На месте действия активных ферментов образуются очаги воспаления, в этих местах происходит раздражение нервных окончаний и возникает боль. А при травматическом повреждении происходит разрушение клеток, содержащих ферменты и самопереваривание части или всей железы – это смертельно опасное для жизни состояние называют панкреонекрозом.
При хроническом панкреатите происходит раздражение и постоянное воспаление ткани железы, а со временем участки воспаления начинают замещаться на нефункционирующую соединительную ткань, поэтому прогрессивно начинает снижаться функция выделения ферментов и нарушения пищеварения.
Как проявляет себя панкреатит?
Обычно болезнь начинается внезапно, хотя если у малыша имеется хронический панкреатит, то его обострения провоцируются стрессами, перееданием или неправильным питанием, болезнями.
Самой тяжелой и основной жалобой малышей при панкреатитах является боль в животе, причем интенсивность ее зависит от вида панкреатита (острый или хронический), болевого порога ребенка, его темперамента и возраста.
Интенсивность боли может быть от умеренной до очень сильной, это зависит от активности воспаления, его обширности, наличия сопутствующих болезней. В редких случаях от бо-ли при остром панкреатите может развиться даже болевой шок. По продолжительности приступы могут быть от нескольких минут до нескольких дней. Обычно чем меньше ребенок, тем сложнее у него распознать болевые приступы, так как поведение крохи похоже на массу других состояний – он выражает свое самочувствие плачем, беспокойством и прижиманием ножек к животику. Дети чуть старше, до 3-4 лет не могут точно локализовать боль, и говорят, что болит весь животик или вокруг пупка, чем тоже затрудняют диагностику.
У детей постарше боли локализуются обычно в области пупка и верхней половины живота, иногда могут отдавать в спину или бедро, могут отдавать и в правое подреберье. При этом они могут иметь схваткообразный, ноющий или постоянный характер, иногда могут быть опоясывающими. Во время приступа малыш беспокоен, мечется, пытаясь занять положение, облегчающее боль, обычно поджимая ноги и лежа на левом боку. Очень редко встречаются безболевые варианты панкреатита.
Обычно при приступе панкреатита температуры не бывает, однако у малышей до 2-3 лет может подняться температура из-за беспокойства и плача до 37-37.5 С. Высокая температура обычно развивается при гнойном панкреатите, который бывает крайне редко при осложненной пневмонии или сепсисе.
Кроме боли возникают и симптомы нарушения пищеварения – приступы мучительной тошноты, изнуряющие многократные рвоты, не приносящие ребенку облегчения, развивается симптом интоксикации. Кроме того, может страдать и стул, формируются либо запоры, либо частый разжиженный стул со зловонным запахом. На фоне рвоты отмечается выраженная сухость во рту, на языке образуется густой белый налет. Малыш отказывается от еды, игр, он плаксив, вялый, раздражительный.
Если острый панкреатит проявляет себя резким началом и внезапно, то хронический панкреатит обычно протекает волнообразно, обострения сменяются фазами покоя и ребенок чувствует себя здоровым. Приступ может возникнуть в любой момент, но обычно провоцируется погрешностями в питании и родители обычно об этом знают, стараясь оберегать малыша.
При обострении хронического панкреатита острые боли бывают реже, обычно это тупая, ноющая боль в верхней части живота или периодические болевые приступы. Чаще всего они возникают после обеда, усиливаясь в вечерние часы, провоцируясь жирной и обильной пищей, кроме того, обострению способствуют чрезмерные эмоциональные и физические нагрузки. Болям могут сопутствовать тошнота, горечь во рту, обильное слюнотечение, а кроме этого может формироваться отвращение к некоторым видам пищи – мясу, жирному, сладостям.
При обострениях малыши беспокойны, плохо кушают и теряют в весе. Могут формироваться нарушения стула, чередования поносов с запорами, появляются высыпания на коже, вследствие нарушения переваривания и обезвреживания белковых аллергенов, попавших в кишечник. В анализах может появляться воспалительный компонент – лейкоцитоз и повышение СОЭ.
Основным характерным признаком панкреатита является изменение кала – он обычно неоформленный, размягченный, с жирным блеском, плохо смывается с горшка, имеет серо-коричневый цвет и неприятный гнилостный запах. При нарушениях переваривания, особенно жиров, происходит формирование витаминной недостаточности – особенно витаминов А,Д, Е и К, поэтому формируется клиника их гиповитаминоза – склонность к подкожным кровоизлияниям, боли в костях, снижение зрения.
Что увидит доктор?
Прежде всего, доктор подробно расспросит вас о начале болезни — что кушал, пил и делал малыш перед началом приступа. Обязательно подробно расскажите врачу о поведении малыша, на что он жаловался, как себя чувствовал, в каких позах спал, не было ли на коже высыпаний. Максимально точно укажите количество и объем рвот, какой был стул и как ребенок мочился, это существенно облегчит диагностику. Затем врач тщательно осмотри кожные покровы и слизистые оболочки – он может отметить легкую желтушность, бледность, сухость кожи, может обнаружить сыпь. Особо врач отметит состояние языка – обложен ли он, есть ли налет.
После расспроса и общей внешней оценки ребенка доктор приступит к осмотру живота. Он тщательно прощупает животик, отмечая – где он болит или напряжен, обычно это напряженность мышц в верхней половине живота, чувствительность кожи у пупка, боли в левой половине животика. Помимо осмотра врач назначит вам анализы, обследования и возможно госпитализацию для уточнения диагноза и лечения.
Обследования при панкреатите.
Самым первым исследованием при подозрении на панкреатит должен стать анализ кала – копрограмма. Это микроскопическое исследование фекалий с целью выяснения переваривающей способности печени и поджелудочной железы. Обнаруживается полифекалия (резко увеличенный объем испражнений), сальный вид со зловонным запахом, а также так называемая стеаторея (повышение содержания в кале нейтрального жира, жирных кислот или мыл) и креаторея (повышение содержания в кале не переваренных мышечных и соединительнотканных волокон).
Дополнительно используется липидограмма кала – то есть определение содержания конкретных видов жиров. Самым современным на сегодня является определение в кале особого вещества, фермента эластазы-1 для оценки работы поджелудочной железы. Этот фермент производит поджелудочная желе-за, и он не перерабатывается в кишечнике, поэтому его наличие и степень активности в кале как раз очень явно показывает работу поджелудочной железы и правильность ее функций. Кроме того, этот тест удобен тем, что при его проведении не нужно отменять назначенного лечения. Нормальным значением его является наличие эластазы-1 в кале более 200 мкг на грамм кала. Резкое снижение концентрации его свидетельствует о нарушении в работе железы.
Кроме кала исследуют еще кровь и мочу. В общем анализе крови специфических изменений не наблюдается, может формироваться лейкоцитоз, повышение СОЭ, если идет активное воспаление. По-этому, более информативным является биохимический анализ крови – в нем обнаруживаются ферменты поджелудочной железы – амилаза, трипсин, липаза или эластаза, резко повышенный их уровень говорит об остром панкреатите. Однако, эти исследования нужно проводить несколько раз, так как уровни ферментов имеют определенные колебания и в разные периоды болезни могут быть различны.
В моче тоже определяется определенный фермент – диастаза мочи, она немного позже, чем в крови начинает возрастать, что говорит о повреждении ткани железы.
Иногда бывает так, что клинические проявления наблюдаются при нормальных показателях ферментов в крови и моче, тогда врач может применить провокационные тесты с нагрузкой. Ферменты определяют до и после стимуляции – при повышении уровня ферментов в крови говорит о повреждении ткани железы или наличии препятствия для нормального тока сока железы.
Обязательным на сегодняшний день исследованием для всех малышей с подозрением на пан-креатит является эхоскопическое исследование, или проще говоря, УЗИ брюшной полости. Этот метод прост в исполнении, доступен в любой клинике и не причиняет ребенку боли и неудобств, не требует подготовки перед исследованием. На УЗИ определяют размеры железы и наличие в ней воспаления. нормальными размерами считаются: толщина головки железы от 8 до 18 мм, тела от 5 до 15 мм, а ши-рина протока не должна быть более 2 мм.
При панкреатите отмечается утолщение головки, тела или всей железы, контуры ее нечеткие, протоки расширяются, усиливается ее эхогенность – то есть плот-ность из-за воспаления. УЗИ можно проводить несколько раз, чтобы отслеживать динамику процесса, эффективность проводимого лечения. При хроническом панкреатите находят очаги замещения железы соединительной тканью, могут быть участки обызвествления.
В настоящее время другие методы диагностики, с введением УЗИ, стали применять меньше. Рентген с контрастом у детей применяют крайне редко и только при спорных случаях. При сочетании панктеатита патологией 12-перстной кишки и желчевыводящих путей могут назначить фиброгастро-дуоденоскопию (ФГДС), в среде пациентов называемое «глотать лампочку». При этом методе можно визуально осмотреть состояние кишечника и мета выхода протока поджелудочной железы, оценить секрецию сока и наличие патологии.
Кроме того, в редких случаях может понадобиться томографическое исследование железы, оно позволяет четко увидеть очаги разрушения и кисты. Данный метод дополняет данные УЗИ в спорных случаях. Однако, у детей его сложность состоит в том, что нужно достаточно длительно лежать неподвижно при исследовании. Поэтому малышам его можно выполнить только под наркозом.
Так как поджелудочная железа отвечает еще и за углеводный обмен, выделяя инсулин и глюка-гон, то для полного обследования применяют еще и определение уровня глюкозы натощак и с нагрузкой, а в сложных случаях еще и уровни гормонов.
Часть 1: https://www.stranamam.ru/article/3908622/
Часть 3: https://www.stranamam.ru/article/3920755/
Источник


