От чего может быть приступ панкреатита
Поджелудочная железа выполняет сразу несколько функций в человеческом организме, поэтому любые сбои в работе органа моментально отражаются на общем состоянии человека. Приступ панкреатита требует неотложной медицинской помощи, поскольку различные осложнения такого состояния могут привести к смертельному исходу. Летальность заболевания довольно высока – до 15% случаев, а при тяжелом варианте протекания или различных осложнениях — до 70% случаев.
Причины возникновения острого панкреатита
Приступ воспаления поджелудочной железы является проявлением панкреатита. По мнению врачей, это заболевание считается наказанием человечества за неправильное пищевое поведение и чрезмерное количество стрессовых ситуаций в жизни.

Еще 50-70 лет назад пациенты с панкреатитом составляли только несколько процентов от общего числа больных брюшными заболеваниями. На сегодняшний день этот показатель вырос до 30%, опережает только холецистит и острый аппендицит.
Что может вызвать приступ панкреатита:
- чрезмерное употребление спиртных напитков;
- холецистит;
- генетическая склонность;
- питание на основе тяжелых и жирных блюд;
- гормональные нарушения;
- хронические инфекции или бактериальные поражения брюшной полости;
- долговременная медикаментозная терапия токсичными препаратами;
- длительный период стресса.

Наиболее частой причиной возникновения панкреатита считается появление конкрементов в желчных протоках. Также существует взаимосвязь заболевания с холециститом. Но симптомы приступа панкреатита появляются не только на фоне этих болезней — панкреатит возникает на фоне множества заболеваний, вплоть до причин наследственного характера.
Панкреатит выявляется чаще всего как вторичное заболевание, которое развивается на фоне других болезней брюшной полости:
- холецистит;
- желчные конкременты;
- гепатит;
- дизбактериоз;
- ожирение;
- атеросклероз;
- кишечные инфекции;
- гастродуоденит;
- бактериальное поражение.

Самой популярной причиной развития панкреатита специалисты называют чрезмерное употребление алкоголя, на него припадает до 40-50% случаев заболевания. Клинически доведено, что алкоголь в любом объеме патологически влияет на ткани поджелудочной железы, а регулярный прием спиртных напитков вызывает недостаточность органа. В среднем, после начала стабильного употребления алкоголя болезнь проявляется себя через 10 лет у женщин, у мужчин же через 15-17 лет. Но дистрофические изменения в железе начинают возникать намного раньше.
Болезнь активно поражает людей, которые в большом количестве употребляют жирную, жареную пищу, часто переедают, за один прием пищи употребляют несколько видов белка. По статистике, панкреатит чаще всего встречается у обеспеченных пациентов, которые могут позволить себе питание в ресторанах и перекусы в фаст-фудах, но выбирая при этом тяжелые блюда.
 Воспаление в поджелудочной железе развивается на фоне осложнений выброса ферментной секреции в кишечник.
Воспаление в поджелудочной железе развивается на фоне осложнений выброса ферментной секреции в кишечник.
В норме железа выделяет инсулин и «спящие» ферменты, которые активизируются при попадании в полость кишечника.
При задержке выброса, ферменты активируются в железе, и начинается процесс «самопереваривания».
Это вызывает воспаление, при котором значительно уменьшается секреция компонентов, а также необратимо поражаются клетки железы – панкреатоциты.
Справка! Воспаление в железе провоцирует формирование таких осложнений, как развитие патологий печени, легких и сердца.
Симптомы и признаки
Хотя существует достаточное количество причин для развития болезни, признаки приступа панкреатита выражаются однотипно, что облегчает врачам постановку предварительного диагноза:
- На первом этапе панкреатита развивается отек железы, вызванный воспалительными процессами в органе. Лечебная терапия в начальном этапе имеет очень благоприятное течение – быстрое выздоровление без осложнений.
- Если больной не начал лечение, болезнь переходит в тяжелую форму. Увеличение отека сдавливает кровеносные сосуды, нарушая питание органа, это приводит к развитию очагов некроза, абсцесса или кист. Если область поражения небольшая, болезнь проходит относительно хорошо, крупные области значительно усложняют состояние пациента. Тотальный некроз характеризуется молниеносным протеканием панкреатита и смертью пациента в половине случаев.

Поскольку симптоматика панкреатита имеет высокую интенсивность и характерность, тяжелые формы панкреатита определяются достаточно редко. Зачастую пациент обращается еще на ранних стадиях и своевременно получает необходимую помощь.
Как проявляется острый приступ панкреатита:
- боль в области желудка, может носить приступообразный или опоясывающий характер, проявляется с разной интенсивностью. Зачастую локализация боли определяет место поражения железы. Усиление болевых ощущений у пациента указывает на процесс разрушения органа, также может привести к болевому шоку;
- тошнота, рвотные позывы;
- отсутствие чувства голода;
- диспепсические признаки в виде повышенного метеоризма, нарушения работы кишечника (чаще поноса, с остатками не переваренной пищи в испражнениях);
- икота, срыгивание, сухость во рту, на языке налет белого цвета;
- увеличение температуры тела, озноб;
- усиление боли в положении лежа. Для снижения негативных ощущений больному следует сесть и немного наклониться вперед;
- желтизна белка глаз или кожи;
- одышка;
- со временем – резкое похудение, проявление авитаминоза, землистый оттенок кожи.

Что делать больному при появлении вышеперечисленных признаков? Нельзя заниматься самодиагностикой и лечением, поскольку причин для возникновения приступов очень много, а замедление с лечением повысит вероятность появления осложнений, опасных для жизни пациента.Нужно вызвать медиков и пройти необходимое обследование для подтверждения диагноза и правильного лечения.
Справка! Чаще всего приступ панкреатита у взрослых наступает после употребления тяжелой пищи или алкоголя, как следствие застолья или переедания.
Что делать при обострениях панкреатита?
 Для того, чтобы снять приступ в домашних условиях, больному следует принять спазмолитики и приложить холодную грелку к области желудка.
Для того, чтобы снять приступ в домашних условиях, больному следует принять спазмолитики и приложить холодную грелку к области желудка.
Холод снижает секрецию ферментов, чем уменьшает воспалительные процессы в органе. Если к болезненным ощущениям добавляются диспепсические признаки, а также жар – следует срочно вызывать медиков.
Специалисты быстро отреагируют на состояние больного, знают, чем купировать приступ и облегчить болезненные ощущения.
Для того, чтобы знать — как снять приступ панкреатита в домашних условиях, пациент должен знать природу воспаления и иметь список рекомендаций гастроэнтеролога. Неправильное лечение дома может усугубить ситуацию и привести к тяжелым последствиям.
В условиях стационара больной проходит лечение по такому принципу:
- соблюдение голода (минимум 3 суток), ледяная грелка и медикаменты для уменьшения секреции железы;
- назначение спазмолитиков или блокады новокаина для снятия болевого синдрома;
- препараты для ослабления действия ферментов;
- внутривенное введение физрастворов для восполнения солевого, кислотного и белкового баланса организма;
- антитоксическая терапия;
- прием антибиотиков в качестве профилактики инфекционным осложнениям.
Некоторые состояния требуют немедленного инвазивного вмешательства. К ним относится наличие камней в желчных протоках, очаги абсцесса, или некроза, кисты, а также отек железы и области вокруг органа.

Как купировать приступ панкреатита в домашних условиях:
- соблюдать состояние покоя;
- выпить при приступе спазмолитики (запрещено использовать болеутолящие);
- придерживаться строгой диеты;
- принимать ферменты, например Мезим, Панкреатин и другие;
- проводить лекарственную терапию сопутствующих заболеваний.
Следует внимательно наблюдать за состоянием здоровья больного – если самочувствие не улучшается и появляются дополнительные симптомы, следует немедленно вызывать «скорую помощь». При отсутствии положительной динамики в условиях стационара назначается вмешательство хирургическим путем, но выбирается наименее инвазивный метод.
Как питаться во время и после лечения обострения?
 Главная задача пациента состоит в обеспечении поджелудочной железе максимального покоя. В первые дни приступа панкреатита питание направлено на максимальное угнетение секреции железы, поэтому больному следует соблюдать голодную диету.
Главная задача пациента состоит в обеспечении поджелудочной железе максимального покоя. В первые дни приступа панкреатита питание направлено на максимальное угнетение секреции железы, поэтому больному следует соблюдать голодную диету.
Пациенту промывают желудок и разрешают пить только теплую воду. Голодание длится несколько дней, за это время устраняется причина воспаления в железе.
В редких ситуациях голодание затягивается на 7-14 дней, в таком случае питание вводится внутривенно, в обход пищеварительного тракта.
При явном улучшении состояния пациента можно начинать принимать пищу. Поскольку углеводы не вызывают сложностей при переваривании, пациенту разрешается кушать жидкие каши на воде, компоты или кисель без кислоты. Основные правила питания:
- еда подается только в теплом состоянии;
- в пище отсутствует жир, белков допускается минимум;
- блюда полужидкой консистенции.
В первые дни приема питания пациент сидит на полуголодной диете, калорийность еды составляет от 500 до 1000 ккал за сутки. Это позволяет максимально снизить уровень воспаления в железе, а также уменьшить патологическую симптоматику.
По исчезновению основных признаков заболевания пациент может расширить свое меню, опираясь на рекомендации диетического стола №5. Основная цель питания заключается в щадящей нагрузке на железу, а также в уменьшении секреции.

Основные принципы диеты после снятия острого обострения панкреатита:
- питание небольшими порциями, до 7 раз в сутки;
- значительное снижение употребления соли, полный запрет на специи;
- ограничение на любые кислые блюда или овощи;
- запрещается сдоба, свежий хлеб;
- строго запрещено употреблять колбасы, копчености, соленья, жирное, жареной и острое, любые синтетические продукты;
- алкоголь под полным запретом.
Информация! Основой питания становятся отваренные овощи, диетическое мясо и рыба, каши. Некоторые сырые овощи ограничиваются из-за большого содержания клетчатки, фрукты следует выбирать без кислоты. Хлеб используется вчерашний.
Соблюдение диеты позволит не только облегчить острые проявления заболевания, но и полностью купировать заболевание. Лекарственная терапия в начальной стадии дает возможность полностью устранить все признаки панкреатита, и пациент имеет большие шансы на здоровую жизнь в дальнейшем. Но человеку необходимо изменить питание в долгосрочном периоде, поскольку основная нагрузка на поджелудочную железу идет именно от употребления тяжелой или вредной пищи.

Сколько длится приступ панкреатита по времени?
Течение заболевания полностью зависит от общего состояния здоровья пациента, а также причин возникновения панкреатита. Поэтому время острого приступа длится от нескольких минут, и до суток. Проявляется это состояние в сильном болевом синдроме, а также в иных вышеописанных симптомов. Но снятие приступа не гарантирует прекращения болезненных ощущений, они проявляются еще до 7 дней и локализуются в области желудка. Иногда боль обостряется во время сна.

На какие периоды разделяют панкреатит, как долго длится заболевание:
- Начальная (ферментативная) стадия, 5-7 суток. Характеризуется отеком железы, тяжелые формы панкреатита сопровождаются воспалительными процессами окружающих тканей в брюшной полости. Возможен некроз панкреатоцитов, сопутствующие заболевания сердца, легких, почек. Молниеносная форма недуга на этом этапе приводит к смерти в 50% случаев.
- После ферментной интоксикации наступает реактивный промежуток длительностью до 10 суток. Происходит отторжение областей с некрозом, образовывается инфильтрат. Распад некроза способствует высокой температуре, возможна желтушность кожных покровов.
- Период гнойных образований (после 10 дня). Осложнение гнойного характера в области некроза, характеризуется появлением симптомов отравления. Гнойники распространяются на окружающие жировые ткани, их появление возможно в брюшной полости, что нарушает целостность кровеносных сосудов и приводит к кровотечениям.
Острый панкреатит купируется только с помощью лечения. При правильной терапии заболевание в легкой форме протекает за несколько недель, тяжелое течение обострения требует более длительного периода восстановления, до 2 месяцев. Самым частым исходом тяжелой формы болезни является хронический панкреатит или киста железы. Как предотвратить осложнения во время острого панкреатита – подскажет лечащий гастроэнтеролог. Нельзя заниматься самолечением!
Как предотвратить появление?
 Пациенту необходимо придерживаться рациона по столу №5, при этом полностью исключить алкоголь и курение, отказаться от жирной и острой пищи, не переедать.
Пациенту необходимо придерживаться рациона по столу №5, при этом полностью исключить алкоголь и курение, отказаться от жирной и острой пищи, не переедать.
Что принять при возникновении дискомфорта в области железы — подскажет лечащий врач. Большое значение имеет своевременное лечение всех сопутствующих заболеваний, которые провоцируют приступ панкреатита.
Предупредить острое проявление панкреатита можно, придерживаясь таких правил:
- отказ от пагубных привычек;
- полный отказ от запрещенных продуктов;
- дополнение рациона большим количеством зерновых, овощей и фруктов. Овощи обязательно отваривать;
- употребление нормы воды в день – около 2 литров;
- организация разгрузочных дней (если пациент болеет сахарным диабетом 1 типа – разгрузки запрещены).
При необходимости дополняют недостаток ферментной секреции с помощью медикаментов, которые назначены лечащим врачом.
Справка! Основным заданием профилактических мероприятий является укрепление иммунной защиты организма, а также исключение фактора раздражения поджелудочной железы.
Меры профилактики играют важную роль для долгой и здоровой жизни пациента. Правильное отношение к своему здоровью позволит сократить к минимуму возможность проявления обострения панкреатита в будущем, а также качественно улучшит жизнь больного.
Важно! Поскольку поджелудочная железа практически не восстанавливается, очень важно проходить своевременное лечение и соблюдать все правила разгрузки работы железы.
Полезное видео
Источник
Приступ панкреатита заключается в воспалении поджелудочной железы, вследствие чего нарушается ее функционирование – дефицит ферментов. Болезнь может проявляться только во время приступов, вызывая сильную боль и прочие негативные эффекты. Лечение заболевания проводится в условиях стационара, однако можно попробовать купировать приступ и в домашних условиях путем оказания первой помощи.
Симптомы приступа
Врачами выявлено много признаков панкреатита у взрослых, на основании которых врачи делают первые выводы о клинической картине и ставят диагноз. Острый панкреатит весьма опасен, так как способен нарушить работу не только поджелудочной железы, но и других органов и систем. При приступе панкреатита наблюдается:
- опоясывающая боль в спине;
- пониженное давление;
- полное отсутствие аппетита;
- тахикардия;
- головные боли;
- рвота и тошнота.
Также вместе с этими симптомами иногда проявляется диарея, вздутие кишечника и сильная боль в правом подреберье. Эти признаки часто путают с симптомами других заболеваний, которые не имеют ничего общего с панкреатитом, например, инфаркт, почечная колика, холецистит, язва желудка.

В особо тяжелых случаях бывают дополнительные признаки, которые несут еще большую опасность для здоровья человека:
- скопление жидкости в брюшной полости;
- тромбоз;
- патологии мозга.
Бывает это достаточно редко, обычно в тех случаях, когда болезнь сильно запущена, а пациент имеет осложнения и факторы, которые отягчают протекание приступа панкреатита у женщин и других больных, и отягчает его лечение, например, рак поджелудочной железы. Также стоит обратить внимание на повышение температуры при панкреатите до 39 градусов.
Важно! Следует различать острый и хронический панкреатит. При остром болевые ощущения более, все симптомы очень ярки, однако проходят сравнительно быстро. При хронической форме боль не такая сильная, да и другие признаки менее заметны, однако продолжается это гораздо дольше.
Причины возникновения
В большинстве случаев люди сами виноваты в возникновении приступов. Главная причина – неправильное питание, а именно:
- переедание;
- слишком большое количество жирной пищи в рационе (особенно у болевших гастритом);
- злоупотребление алкоголем.

Однако эти причины являются одними из целого комплекса обстоятельств, которые способствуют развитию болезни. К ним относится:
- болезни желчного пузыря и их неудачное лечение;
- гиперлипидемия (высокий уровень холестерина);
- перенесенные операции на желудок и поджелудочную железу;
- посттравматический синдром;
- ранее сделанная биопсия;
- онкологическое заболевание «поджелудки».
Наложение этих факторов на, например, нарушение режима питания практически неизбежно приводит к обострению панкреатита у женщин и других категорий пациентов и началу приступа. Есть дополнительные обстоятельства, которые могут спровоцировать приступ, но на практике такое встречается достаточно редко:
- реакция на некоторые лекарства;
- инфекционные заболевания (в том числе СПИД, паразиты);
- аллергия на некоторые продукты, а также укусы насекомых и змей.
Существует также понятие идиопатического панкреатита, то есть болезнь, причину возникновения которой выявить не удается. Встречается такое редко, а лечение – сложное.
Действия при развитии приступа
Помните, что приступ панкреатита является опасным заболеванием, которое может привести к летальному исходу. Дома должна оказываться только первая помощь. Действовать нужно незамедлительно, в противном случае возможна трагедия. Первые признаки приступа появляются примерно через полчаса после приема пищи. Значит, в это время нужно особенно внимательно следить за состоянием человека. При начале приступа следует:
- обеспечить больному полный покой;
- оградить его от приема воды и пищи (это может сильно ухудшить его состояние);
- вызвать скорую помощь.

Лечение приступа должно проводиться в условиях стационара, причем происходит это в несколько этапов. Деятельность дома – лишь облегчающая и уменьшающая боль. Важно устранить не только симптомы, но и причины развития болезни. Кроме того, панкреатит – мощный воспалительный процесс, так что пациента нужно попутно избавить от заражения.
Что делают в больнице?
Главное – на время исключить поджелудочную железу из процесса пищеварения – это главная первая помощь. Для этого больному назначают «лечебное голодание». Срок его может варьироваться от 3 суток до недели, это зависит от протекания болезни, состояние пациента и степени нарушения функционирования пораженного органа. По истечение этого срока рацион начинает расширяется, проводится диетотерапия.
После подавления основного приступа врачи приступают к очищению организма. Воспаление «поджелудки» дает сильную интоксикацию, возможно начало развития гнойных процессов, плеврита, а также повышением в крови уровня ферментов до недопустимых показателей. Одновременно с этим ликвидируются последствия обезвоживания организма, восполняются потерянные микроэлементы и прочих жизненно важных веществ. Также на этом этапе врачи осторожно дают больному ферменты поджелудочной железы: креон, панкреатин.
Обычно все мероприятия длятся около 14 дней, а перед выпиской врач разъясняет пациенту дальнейшее поведение:
- особенности диеты;
- режим дня;
- чего следует избегать.
Также дополнительно разъясняется, какая первая помощь может быть оказана при повторном обострении. Если человек выполнит эти рекомендации, а также будет стабильно обследоваться в больнице, то повторных приступов если и не получится избежать, то снизить их интенсивность удастся точно.
Если вы попали в больницу с приступом панкреатита, не отказывайтесь от дополнительного обследования организма. Причины обострения обширны, есть вероятность обнаружить еще какой-нибудь заболевание, о котором ранее не было известно.
Можно ли помочь дома?
Лечить приступ панкреатита дома нельзя. Все, что можно сделать в домашних условиях – облегчить состояние больного до приезда бригады врачей.
- Человеку нельзя делать резких движений. Не разрешайте ему ходить, для облегчения симптомов и уменьшения рисков он должен сесть, наклонив вперед туловище, а еще лучше – лечь в «позу эмбриона».
- Ни в коем случае не давайте заболевшему еды. Это может спровоцировать раздражение поджелудочной железы и активное выделение ферментов – боль усилится и остановить ее будет тяжело.
- Панкреатит всегда вызывает обезвоживание. Чтобы предотвратить это, больному нужно давать четверть стакана воды через каждые 30 минут. Никакого сока, чая и прочих напитков, только вода!
- Нужно дать обезболивающие средства. Оптимальный выбор – Но-Шпа. Также можно сделать инъекцию дротаверина гидрохлорида.
- На живот, особенно на область расположения поджелудочной железы, нужно наложить лед. Впрочем, подойдет любой замороженный продукт из холодильника. Это не только немного уменьшит боль, но и замедлит развитие приступа.
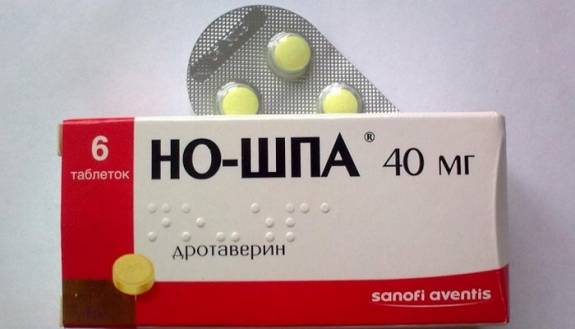
Если принято решение пока оставить больного дома, то все указанные выше мер актуальны минимум в течение трех суток. Если улучшений нет, то обращайтесь к врачу. Несмотря на этот совет, купирование приступа панкреатина на дому крайне не рекомендуется и все эти меры – ременные, обращении в стационар все равно не избежать.
Важно! Не давайте больному Креон и Панзинорм. Это может спровоцировать выброс ферментов поджелудочной железы, что приведет к ухудшению состояния и нестерпимой боли. Такие препараты можно применять только под контролем медика.
Режим питания после приступа
Диета после приступа панкреатита постепенно изменяется с учетом времени, прошедшего после обострения болезни.
- В первый день есть нельзя совсем. Ничего страшного в этом нет, так как больной, скорее всего, сам откажется от причины пищи – аппетита-то нет. Для питания организма можно добавить в капельницу глюкозу и витамины.
- На третий день можно есть белковую и углеводсодержащую пищу. Подойдут овощные супы, крупы, каши. Никакого мяса, еда должна быть несоленой. Также нельзя добавлять приправы.
- Четвертый день ничем не отличается, но если есть явные улучшения самочувствия, то можно добавить в диету нежирный творог и кефир. Также допустимо употребление белой рыбы, приготовленной на пару
- После шестого дня допускается употребление говядины и курицы. Обратите внимание, что есть их можно только на обед. На завтрак и ужин лучше обойтись творожными продуктами.
- С десятого дня можно возвращаться к прежнему режиму питания, но без жирной и острой пищи. Также следует соблюдать дробность приема пищи – каждый 25 минут небольшими порциями.
Окончательно диета завершается на 14 день после приступа, однако перед возвращением к прежнему режиму питания нужно проконсультироваться с врачом Он оценит состояние пораженного органа и даст соответствующие рекомендации.
Профилактические меры
Предотвратить развитие болезни гораздо проще, чем обезболить приступ. Обострение панкреатита у взрослых сопряжено с характерными факторами:
- курение;
- частый прием алкоголя;
- неправильное питание.
Если отказаться от вредных привычек, и наладить режим питания, приступы могут стать очень и очень редкими. Однако есть еще одно обстоятельно – люди не соблюдают правила здорового образа жизни. Кстати, это весьма распространенная причина панкреатита у женщин, так как представительницы слабого пола чаще, чем мужчины, имеют сидячую профессию, а, значит, у них нет физических нагрузок, да и на свежем воздухе дамы бывают мало. Вывод – женщины в группе риска. Итак, правила, которые помогут избежать новых приступов или хотя бы снизить их интенсивность:
- полный отказ от вредных привычек. Не можете сами – обратитесь к специалисту, лучше потратить время и деньги, чем безвременно умереть;
- в рацион следует добавить максимум овощей, фруктов, зелени и круп. Жирного, соленого и острого есть по минимуму. Также стоит отказаться от продуктов с консервантами и красителями;
- Нужно почаще гулять на свежем воздухе и заниматься физическими упражнениями (только не во время приступа, нагрузки в это время противопоказаны).
Рассматриваемая болезнь весьма серьезна, она может принести ряд тяжелых осложнений. Например, обострение панкреатита у женщин может отрицательно повлиять на детородную функцию. Для предотвращения этих последствий нужно лечиться только под наблюдением врача, а также нормализовать свой режим жизни!
Источник


