Острый живот острый панкреатит
Острый панкреатит – это воспаление поджелудочной железы, развивающееся на фоне различных провоцирующих факторов, и требующее неотложного врачебного вмешательства.
По разным данным, смертность от острого панкреатита может достигать до 40%. Опасность заболевания заключается в быстром развитии тяжелых осложнений, вплоть до полного некроза поджелудочной железы. Однако своевременно и правильно проведенное лечение позволяет их избежать, и пациент полностью выздоравливает.
Что это такое?
Острый панкреатит — остро протекающее асептическое воспаление поджелудочной железы демаркационного типа, в основе которого лежат некробиоз панкреатоцитов и ферментная аутоагрессия с последующим некрозом и дистрофией железы и присоединением вторичной гнойной инфекции.
Летальность, несмотря на применение современных методик консервативного и оперативного лечения, высокая: общая 7—15 %, при деструктивных формах — 40—70 %.
Причины
Острый панкреатит фиксируется у взрослых людей 30—40 лет. Риску подвержено больше мужское население, чем женское. Частота возникновения формы выше у людей, злоупотребляющих алкогольными напитками и страдающих патологией желчных путей, таких как:
- дискинезия желчетока по гипертоническому типу;
- холецистит в хронической или острой форме;
- желчнокаменная болезнь.
Остальные причины возникновения панкреатита:
- гипертриглицеридемия;
- сбои в системе кровообращения железистой ткани;
- муковисцидоз;
- гемолитико-уремический синдром;
- гиперпаратиреоз;
- травмы живота;
- наследственность;
- аутоиммунные болезни;
- засор протоков поджелудочной или общего желтетока;
- повреждения каналов и железы при операции;
- неконтролируемое применение лекарств;
- последствия тяжелых ОРВИ, паротита, микоплазмоза, пневмонии, гепатитов;
- разные болезни ЖКТ.
Острый панкреатит может протекать в двух формах:
- легкая – органы и системы поражены слабо. Заболевание хорошо поддается лечению, выздоровление наступает быстро;
- тяжелая – в тканях и органах отмечаются ярко выраженные нарушения, не исключаются некрозы тканей, абсцессы и кисты.
Клиническая картина этого заболевания в тяжелой форме также может сопровождаться:
- внутри железы наблюдается скопление жидкости;
- инфицирование тканей и их некроз;
- ложная киста;
- в железе или же на близлежащих к ней тканях скапливается гной.
Механизм развития
Когда поджелудочная железа функционирует нормально, ферменты, которые она вырабатывает, выделяются в просвет двенадцатиперстной кишки и под влиянием определенных разрешающих факторов активируются. Таким образом протекает физиологический процесс пищеварения – расщепление белков, жиров и углеводов на более простые составляющие.
Однако по ряду причин, описанных выше, активация ферментов может начаться еще внутри самой железы. Происходит лизис ее тканей с последующим их отмиранием, отек и сдавление ткани железы межклеточной жидкостью, спазм сосудистой сети и нарушение кровообращения в органе. Большой панкреатический проток закупоривается. Панкреатический сок не находит привычного выхода, происходит его застой и возрастает агрессия пищеварительных ферментов против железистой ткани.
Поджелудочная железа увеличивается в размерах, в ней сначала развивается асептическое (неинфекционное) воспаление. Происходит выпот жидкости, насыщенной активными ферментами, в брюшную полость, раздражается висцеральная (покрывающая органы брюшной полости) и пристеночная брюшина. Сдавливаются нервные окончания и раздражаются болевые рецепторы, которыми брюшина богата. Сначала боль возникает непосредственно в проекции самой поджелудочной железы – левее от пупка с отдачей в поясницу. Затем болит уже весь живот, развивается перитонит.
Происходит всасывание избытка ферментов и продуктов некроза в сосудистое русло, развивается интоксикация, поднимается температура, учащается пульс, снижается артериальное давление. У пациента наблюдается токсико-болевой шок. По лимфатическим путям из кишечника в зону воспаления попадают микроорганизмы (кишечная палочка, клостридии, стафилококк, протей и др.). Перитонит приобретает гнойный характер и лечению поддается крайне тяжело, летальность на этой стадии достигает 70%.
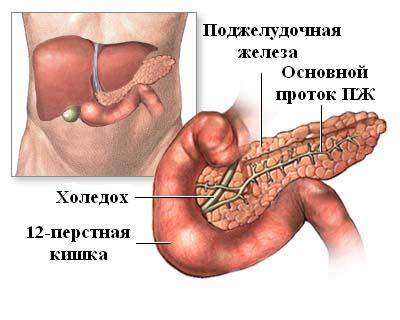
Симптомы острого панкреатита
Чёткой клинической картины симптомов при остром панкреатите нет. В связи с этим для точной диагностики необходим целый ряд дополнительных исследований.
Жалобы на острую боль в животе, тошноту, рвоту дуоденальным содержимым, не приносящую облегчения, вздутие живота. Как правило, из-за интоксикации и рвоты наступает нарушение водно-электролитного баланса, обезвоживание, которое играет важную роль в патогенезе заболевания. Могут появляться геморрагические синюшные пятна на левой боковой стенке живота, иногда с желтоватым оттенком (симптом Грея Тернера). Возможно возникновение пятен у пупка (симптом Куллена).
Часто после перенесённого острого панкреатита образуются псевдокисты поджелудочной железы. Увеличиваясь в размерах и накапливая патологическую жидкость, псевдокиста за счёт сдавления окружающих органов может вызывать боли, нарушение движения пищи в желудке и двенадцатиперстной кишке. Возможно нагноение псевдокисты.
Иногда отёк или склероз в области головки поджелудочной железы приводят к клинической картине, напоминающей сдавление протоков жёлчных путей и протока поджелудочной железы (Вирсунгова протока). Подобная картина наблюдается при опухолях головки поджелудочной железы, поэтому такую форму панкреатита называют псевдотуморозной. Нарушение оттока жёлчи в таких случаях может вызывать механическую желтуху.
Наиболее частой причиной гибели больных острым панкреатитом в первые дни заболевания является эндогенная интоксикация, сопровождающаяся развитием циркуляторного гиповолемического шока, отёка головного мозга, острой почечной недостаточностью.
Осложнения
Возможны такие последствия:
- Панкреонекроз.
- Рак поджелудочной железы.
- Механическая желтуха.
- Панкреатическая кома.
- Кисты и псевдокисты поджелудочной железы.
- Абсцесс поджелудочной железы.
- Реактивный гепатит.
- Реактивный плеврит.
При осложнениях происходит изменение привычного характера заболевания: изменяется характер, локализация и интенсивность болей, она может стать постоянной. Развитие осложнений при хроническом панкреатите может произойти в любом периоде болезни и требует немедленного осмотра врача и госпитализации в хирургический стационар, так как многие осложнения представляют непосредственную угрозу жизни пациента.
Диагностика
Диагностика заключается в следующих процедурах:
- сборе анамнеза, визуальном обследовании больного путем пальпации области живота, выявления причин резкой боли;
- эндоскопическая ультрасонография (помимо оценки размеров и структуры поджелудочной железы, исследование изучает состояние ее протоков); ангиография (может подтвердить расстройства кровоснабжения воспаленной поджелудочной железы);
- УЗИ для выявления степени увеличения поджелудочной в размерах, установки этиологии болезни при наличии скопления газов или жидкости в петлях кишечника; подробнее о том, как проводится УЗИ поджелудочной железы →
- физикального исследования для определения точной визуализации ложной кисты либо абсцесса, дорожки некроза за пределами поджелудочной ближе к кишечнику;
- лапароскопия (осуществляет непосредственный визуальный осмотр органов, находящихся в брюшной полости, обнаруживая свидетельства острого панкреатита: области жирового некроза на брюшине и сальниках, излишнюю жидкость в животе, разные кровоизлияния, покраснение брюшины, отек сальников).
- КТ как более точного метода диагностики в отличие от УЗИ без помех путем введения контрастного вещества в полоть брюшины для выявления полной или локальной визуализации, степени увеличения железы в размерах и отечности, наличия очагов некроза и их локализации.
Дополнительно проводится дифференцированная диагностика на отделение острого панкреатита от холецистита, острого аппендицита, кишечной непроходимости, желудочно-кишечного кровотечения прободения язвы желудка, абдоминального ишемического синдрома.
Лечение острого панкреатита
При остром панкреатите лечение возможно только в условиях стационара, под наблюдением квалифицированных специалистов, это считается очень опасным состоянием. При подозрении на острый панкреатит следует срочно вызвать Скорую помощь и человека следует срочно госпитализировать.
Иногда несвоевременное оказание медицинской помощи может стоить человеку жизни. Первую помощь, которую можно оказать человеку с приступом панкреатита, симптомы которого очевидны, заключается в прикладывании холода на живот, приеме спазмолитика — На-шпа, Папаверин, а также отказ от приема любой пищи и постельный режим до приезда Скорой помощи.
В первые 3-5 суток, больному назначается диета 0, это означает – голод. Начиная со вторых суток необходимо питьё щелочной воды (Боржоми, Ессетуки №4) в больших количествах, примерно до 2 литров в сутки. На 3-5 день разрешаются лёгкие, жидкие каши (кроме пшеничной). На 5-6 сутки можно добавить в рацион лёгкие нежирные супы, кефир, чаи, нежирную рыбу и другие. Пища должна быть тёплой (не горячей или холодной), мелкоизмельчённой, полужидкой консистенции.
Медикаментозное лечение острого панкреатита
- Для улучшения микроциркуляции: применяется внутривенное введение растворов (Реополиглюкин, Гемодез и другие).
- Обезболивание: из-за выраженной боли введение только обезболивающих препаратов не позволяет её устранить, поэтому проводиться различные виды блокад (сакроспинальная новокаиновая блокада, паранефральная, эпидуральная анестезия с введением анестетика через катетер) с внутривенным введением обезболивающих препаратов (Трамадол, Баралгин и другие).
- Устранение признаков шока (низкого давления): проводится при помощи внутривенного введения растворов (Полиглюкина, Альбумина и другие).
- Коррекция дефицита воды и электролитов: проводится при помощи внутривенного введения растворов, содержащие соль (NaCl, KCl и другие).
- Предотвращение гнойных осложнений и перитонита: проводится при помощи применения антибиотиков широкого спектра действия (Ципрофлоксацин, Имипенем, Метронидазол и другие).
- Выведение избытка ферментов из организма: проводится при помощи форсированного диуреза, после внутривенного введения растворов назначается диуретик (Лазикс); плазмоферез.
- Снижение выработки ферментов поджелудочной железой: статины (Соматостатин), ингибиторы протеаз (Контрикал, Гордокс). Антисекреторные препараты (Квамател, Омепразол) применяются для нейтрализации желудочного содержимого, так как соляная кислота является мощным стимулятором секреции поджелудочной железы.
Примерно 10-15% больных, у которых острый панкреатит перешёл в стадию гнойных осложнений, нуждаются в хирургическом лечении. Проводится под общим наркозом с интубацией лёгких, удаляются из поджелудочной железы участки некроза (мертвая ткань).
Реабилитация в домашних условиях
Пациентам в период ремиссии рекомендуется придерживаться режима труда и отдыха. Запрещается курение и употребление алкоголя. Санаторно-курортное лечение – только при стойкой ремиссии и отсутствии симптомов. Показаны бальнеологические курорты с гидрокарбонатными водами малой и средней минерализации. Это Ессентуки, Трускавец, Моршин, Железноводск, Боржоми. Крайне осторожно надо относиться и к физиотерапевтическим процедурам, проводить их только при стойкой ремиссии.
При остром панкреатите временная нетрудоспособность нередко затягивается. Она зависит не столько от самочувствия больного, сколько от полного исчезновения патологических местных (пальпаторных, сонографических и др.) и лабораторных симптомов. В некоторых случаях требуется последующее временное или постоянное трудоустройство по линии ВКК. Противопоказана работа, связанная со значительным физическим напряжением, сотрясением тела, травматизацией области живота, контактом с ядами, и работа, препятствующая соблюдению диетического режима.
При тяжелой, затяжной, форме острого панкреатита без оперативного лечения возникает длительная нетрудоспособность, приводящая к инвалидности III или II группы.

Профилактика
Основная профилактика острого панкреатита заключается в соблюдении диеты, приеме пищи небольшими порциями до нескольких раз в сутки, отказе от острых, жирных и копченых блюд. Важно своевременно, не реже 1 раза в год, проходить плановую диагностику. Не отказываться от своевременного лечения гастрита, холецистита, вирусного гепатита, врожденных пороков в поджелудочной железе.
Посещать гастроэнтеролога не реже 2 раз в год и не откладывать поход к специалисту при подозрении на развитие острого панкреатита. Важно всегда помнить, что только полноценная и вовремя оказанная лечебная помощь позволит быстро устранить все неприятные признаки острого панкреатита, привести показатели анализов крови и мочи в норму.
Если же не удалось избежать заболевания, то сдача анализов должна стать периодической, а наблюдение у гастроэнтеролога — постоянным.
Источник
План:
Острый панкреатит.
Причины возникновения. КлассификацияОсновные клинические
симптомы. ОсложненияМетоды исследования.
Принципы консервативного и оперативного
лечения. Особенности послеоперационного
ведения больныхПерфоративная
язва желудка и 12-перстной кишки. Причины,
признаки, диагностикаПринципы лечения
и особенности послеоперационного ухода
за больными
Острый
панкреатит– острое заболевание
поджелудочной железы, в
основе которого лежат
дегенеративно-воспалительные процессы,
вызванные повреждением (аутолизом)
тканей железы собственными ферментами.
Или: асептическое воспалительно-некротическое
поражение, которое развивается в
результате ее самопереваривания.
Занимает 3 место
среди острых заболеваний органов брюшной
полости после аппендицита и холецистита.
Заболевание тяжелое. Чаще развивается
у женщин 30-70 лет. Поджелудочная железа
выполняет две основные функции:
экзокринную (выделение панкреатического
сока в 12-перстной кишку и эндокринную
(выделение в кровь гормонов, в том числе
и инсулина)). Для возникновения панкреатита
большое значение имеет нарушение
эндокринной ф-ции. Заболевание не
ограничивается изменениями в поджелудочной
железе, страдают и другие органы: сердце,
легкие, печень, почки, нервная система,
что в свою очередь отягощает течение
панкреатита.
Причины:заболевание полиэтиологичное. Основные
причины: заболевания желчевыводящих
путей, употребление алкоголя, заболевания
желудка и 12-перстной кишки, элементарные
факторы (переедание, употребление
жирной, углеводистой пищи), отравления,
травмы железы.
Из множества теорий
возникновения острого панкреатита
наиболее практическое значение получила
теория внутрипротоковой гипертензии.
Патогенез развитие: затруднение оттока
желчи и панкреатического сока в
12-перстную кишку → внутрипротоковая
гипертензия → рефлюкс желчи или кишечного
содержимого → разрушение ацинозных
клеток железы с выделением внутриклеточных
ферментов → актививирование
протеолитических ферментов →
самопереваривание железы → эндотоксикоз
→ полиорганная недостаточность.
Классификация:
Отечная и
деструктивные формы (геморрагический
панкреонекроз, жировой панкреонекроз)По распространенности:
локальный, субтотальный, тотальныйПо периодам
заболевания:
гемодинамических
нарушений (1-3 сутки)полиорганной недостаточности (5-7 сутки)
постнекротических
осложнений (3-4 неделя)
Клиника:обычно острый панкреатит развивается
после обильного приема жирной пищи и
употребления алкоголя.
Начинается внезапно
с сильных болей в эпигастрии, носящих
постоянный характер, они могут быть
опоясывающими, иррадируют в поясницу,
подреберье, левый плечевой пояс. Может
быть болевой шок. Отмечается многократная
рвота, не приносящая облегчения, с
примесью желчи. Больные жалуются на
слабость, сухость во рту, потливость.
Возможно развитие желтухи. Температура
вначале заболевания нормальная или
субфебрильная, при прогрессировании
панкреатита может повышаться до 39-40°.
Выражены симптомы интоксикации:
тахикардия (100-120 уд. в мин), тоны сердца
приглушены, гипотония. Объективно: кожа
бледная с мраморным рисунком, холодный
пот, цианоз всего туловища, особенно
живота. Живот вначале мягкий, по мере
развития деструкции – вздутие, вначале
в эпигастрии, затем всего (из-за пареза
кишечника). При пальпации – резкая боль
в эпигастральной области, около пупка
и в левом подреберье. Отсутствует
пульсация брюшной аорты (симптом
Воскресенского), положительный симптом
Мейо-Робсона (болезненность в левом
реберно-позвоночном углу). При тяжелом
панкреонекрозе выражено напряжение
мышц, отмечается задержка стула, газов.
Развивается перитонит.
Доврачебная м/с
помощь– как при «остром животе»
Диагностика:
анализ крови и
мочи на амилазу (диастазу). При панкреатите
происходит
повышение ферментов в крови и в моче
(до 64 ед., по системе Си – до 120 г/л)
анализ крови и
мочи на сахар (повышение или уменьшение)общий анализ крови
(воспалительные изменения)обзорная R-графия
органов брюшной и грудной полости
(вздутие поперечно-ободочной кишки,
ограничение подвижности левого купола
диафрагмы)УЗИ
КТ
лапароскопия
ФГДС
Осложнения:ранние и поздние
Ранние:шок, ферментативный перитонит, ж-к
кровотечение, желтуха,
острая печеночная
недостаточность, интоксикационные
психозы.
Поздние(возникают
с 10-12 дня): абсцессы брюшной полости,
гнойные поражения поджелудочной железы,
флегмона забрюшинной клетчатки, свищи,
поджелудочной железы и ЖКТ, сепсис,
кисты железы.
Лечение:комплексное, консервативное.
Принципы лечения:
Создание
физиологического покоя железе – голод
от 3 до 7 сутокПромывание желудка
охлажденной водой с добавлением
бикарбоната натрия с последующей
аспирациейБ-ба с болью:
новокаиновые блокады (паранефральная,
параумбиликальная), анальгетики,
спазмолитикиАнтиферментная
терапия – применение ингибиторов
протеаз: трасилол, контрикал, гордокс,
овомин и др. – ударными дозами каждые
3-4 часаУгнетение
поджелудочной секреции: атропин,
метацин, циметидин, сандостатин, омезЖелчегонные
Антигистаминные
Антибиотики
Цитостатики(
5-фтоурацил, фторафур)Инфузионная
терапия: переливание полиглюкина с
новокаином (полиглюкин-новокаиновая
смесь – на 400 мл полиглюкина 20-30 мл 1%
р-ра новокаина), белковых препаратов
(альбулина, плазмы). С целью снятия
интоксикации – гемодез, 5% р-р глюкозы,
р-р Рингера-Люкка и др. Мощными средствами
дезинтоксикации являются методы
форсированного диуреза, гемолимфорсорбция,
перитонеальный лапароскопический
диализСердечные средства
Витамин группы С,
В
При
неэффективности консервативного лечения
в течение 48-72 ч,
выраженных деструктивных
изменениях в железе, явлениях перитонита,
нарастающей желтухи — показано оперативное
лечение (срочная или экстренная операция).
Операция заключается
в лапаротомии, вскрытии сальниковой
сумки, промывании брюшной полости
антисептиками и дренировании сальниковой
сумки. При панкреонекрозе – некрэктомия
или резекция железы с дренированием
тампонами и трубками. В забрюшинном
пространстве оставляют микроирригаторы
(4-6) для введения лекарственных препаратов.
Прогноз при деструктивных формах острого
панкреатита серьезный. Послеоперационная
летальность достигает 20-36%.
Больные с легкими
формами после лечения выписываются на
амбулаторное лечение сроком до 10 дней,
в течение которых должны строго соблюдать
диету. При тяжелых формах, особенно
после операции, б-ной может находиться
на б/листке до 4-х месяцев. Если за этот
срок не наступает выздоровление, его
направляют на МРЭК, где устанавливают
степень утраты трудоспособности или
устанавливают группу инвалидности. Все
б-ные, перенесшие панкреатит, должны
постоянно соблюдать диету.
Особенности ухода:строгий постельный режим. Б-ные с тяжелыми
формами находятся в отделении интенсивной
терапии. Голод в течение 4-5 дней, питание
парентеральное. Постоянная аспирация
желудочного содержимого, промывание
желудка холодной водой, холод на
эпигастральную область. С 4-5 дня дают
глотками кипяченую воду, а затем жидкую
пищу дробными порциями. При улучшении
состояния постепенно расширяют диету
(до стола № 5). При наличии микроирригаторов
и дренажей вводят лекарственные препараты
через них, и осуществляют уход за ними.
После операции осуществляют уход за
раной, профилактику послеоперационных
осложнений.
Соседние файлы в предмете [НЕСОРТИРОВАННОЕ]
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
Источник

