Острый панкреатит сальниковая сумка
Сальниковая сумка
поджелудочной железы – это щелевидное пространство, расположенное в верхней
области живота. Она имеет довольно сложно анатомическое строение, а также
абсолютно разные размеры и анатомические формы. Размеры и формы малого сальника
разнятся в зависимости от его взаимоотношения с другими внутренними органами,
такими как желудок, селезенка и другие.
Щелевидное пространство имеет границы,
которые прямо контактируют с желудком, печенью, левой почкой, поджелудочной
железой, селезенкой и другими органами, поскольку границами являются
непосредственно их контуры. Передняя граница – тыльная стенка желудка, задняя –
пристеночный листок оболочки внутренней стороны живота, который покрывает
поджелудочную железу, левую почку и надпочечник, а также другие, рядом
расположенные части организма.
Сверху щелевидное пространство покрыто
хвостатой долей печени и частью диафрагмы, тогда как снизу ее границей является
брыжейка поперечной ободочной кишки. С левой стороны она граничит с селезенкой
и ее связками. Вместо правой границы она имеет проход в преддверие и
сальниковое отверстие.
Интересно!
Второе название данной части человеческого организма – малый брюшной мешок. Он
ограничивает пустое пространство, которое располагается позади желудка, и имеет
размеры в среднем от 5 до 15
мм.
Поскольку рассматриваемая частица
человеческого организма контактирует со всеми расположенными рядом частями
организма, при их заболевании воспаление задевает и ее. В большей степени она
страдает при болезнях поджелудочной железы: деструктивный панкреатит, острый
панкреатит, кисты, и другие недуги, поражающие поджелудочную железу, а также от
патологий, поражающих желудок, печень, селезенку, левую почку, надпочечник,
диафрагму и др.
Абсцесс
Абсцесс – это воспаление тканей, при
котором в ее полости образуется гной, а сами ткани при этом подвергаются
распаду. Гной может содержать отмершие частицы тканей, и при значительном их
скоплении, осложнения развиваются достаточно быстро, и приводят к непоправимым
последствиям, вплоть до летального исхода.
Абсцесс малого брюшного мешка встречается
двух типов: панкреатический и не панкреатический. Второй встречается довольно
редко, и связан с механическими повреждениями, химическими поражениями и
другими явлениями, тогда как первый является основной патологией, поражающей
малый сальник, и развивается вследствие осложнения панкреатита разной
этиологии. Проникнуть инфекция может при хирургическом вмешательстве в органы
брюшной полости, а именно при операциях на желудке и желудочно-кишечном тракте,
печени, поджелудочной железе, почке, а также при операциях на внутренностях
верхней части живота, при механических повреждениях либо при наличии травмы.
Диагностическое обследование заболевания
малого брюшного мешка и его стенок провести довольно сложно, и при этом
задействуются различные методы: ультразвуковая диагностика, рентгенография и
многое другое, а также требуется провести исследование венозной крови,
исследовать общий анализ крови, образцы урины.
При абсцессе у пациента отмечают следующие
симптомы:
- сильные болевые ощущения острого типа;
- ощущение тошноты, постепенно нарастающее,
с последующей рвотой, не приносящей облегчения; - незначительный тонус мышц, расположенных
на границе с мешочком; - повышение температуры тела до отметки
свыше 37.5 градусов Цельсия; - нарушения работы диафрагмы;
- при исследовании крови обнаруживается
острая форма лейкоцитоза, сопровождающаяся изменениями токсического типа в
нейтрофилах; - при рентгенографическом исследовании отмечается
наличие жидкости в пространстве, уровень которой зависит от степени воспаления,
изменения в расположении диафрагмы, другие изменения.
Осторожно!
Любая болезнь является опасной, и требует немедленного медицинского
вмешательства. При отсутствии своевременного лечения во время абсцесса, человек
рискует потерять самое дорогое, что у него есть: свою жизнь.
Лечение абсцесса малого брюшного мешка
подразумевает внутрибрюшную операцию, во время которой из пространства и тканей
извлекают гной, при необходимости проводится дренирование, пораженный участок
промывается. При значительном поражении мешочка, пораженная часть подлежит
ампутации.
Лечение абсцесса является довольно сложным
процессом, поскольку для устранения патологии требуется обязательное
хирургическое вмешательство, с применением сложных технологий. Терапевтическому
методу лечения данная патология не подлежит в связи со сложностью происхождения
и риском рецидива. При отсутствии должного лечения, недуг развивается, гной
вытекает в живот, вследствие чего развивается гнойный перитонит. Данное
заболевание поддается хирургическому лечению первые несколько часов, после
чего, при отсутствии вмешательства, пациент умирает.
Другие заболевания
В связи с граничным расположением
сальниковой сумки и других внутренностей, заболевание любого органа брюшной
полости негативно сказывается на состоянии ее стенок. Таким образом, при острых
формах болезней желудка, печени, левой почки и надпочечника, селезенки, а также
поджелудочной железы, стенки органа поражаются, развивается воспалительный
процесс, вследствие чего накапливается жидкость, либо образуется инородное
тело.
В большей степени, болезнь сальниковой
сумки развивается вследствие запущенности иных патологий, отсутствии должного
лечения, развития осложнений. При проявлении таких факторов, как механическое
повреждение желудка, печени, почки, селезенки, либо гнойное воспаление,
злокачественные опухоли, воспалительный процесс развивается, и поражает стенки
сальника. В итоге требуется длительное лечение, зачастую хирургическое
вмешательство.
Важно!
Воспалительный процесс – это не болезнь, а ее последствие. При первых
проявлениях неприятных ощущений, а также подозрении на развитие недуга, важно
сообщить об этом врачу, поскольку последствия могут быть необратимыми.
Из всего вышеперечисленного следует вывод, что
сальниковая сумка является не чем иным, как пустотой между органами брюшной
полости, покрытой со всех сторон их стенками. Все патологии, поражающие внешние
и внутренние частицы тела человека, оказывают негативное влияние на сальники, и
соответственно, приводят к развитию серьезного заболевания сальниковой сумки, и
в дальнейшем существует риск развития иных болезней.
Источник
1. Понятия об операциях при остром панкреатите. Способ дренирование сальниковой сумки
ПОНЯТИЯ ОБ ОПЕРАЦИЯХ ПРИ ОСТРОМ
ПАНКРЕАТИТЕ.
СПОСОБ ДРЕНИРОВАНИЕ САЛЬНИКОВОЙ
СУМКИ
Подготовила: студентка 422 гр
Мамедова Алмаз
2. Введение
◦ Чаще всего людям с данным заболеванием назначается
консервативное лечение. Операция при остром панкреатите
назначается когда терапия не помогает, а состояние здоровья
ухудшается. Хирургическое вмешательство также показано в случае
сочетания болезни с холециститом и развития перитонита.
Сопутствующие недуги живота тоже могут требовать оперативного
лечения.
3.
◦ Показания — острый
деструктивный
панкреатит с явлениями
перитонита.
◦ Доступ — верхняя
срединная лапаротомия
4. Какие операции проводятся при заболевании
◦ Экстренные. Проводятся в самом начале развития болезни. Это могут быть первые часы
и сутки. В срочном порядке оперируют больных с перитонитом, вызванным ферментами,
и острым панкреатитом, который начался из-за закупорки 12-перстной кишки.
◦ Отстроченные. Назначаются в том случае, когда омертвевшие ткани поджелудочной
начинают отторгаться от органа. Врач оперирует больного примерно через полторы-две
недели с момента начала болезни.
◦ Плановые. Хирург начинает оперировать больного только в том случае, когда острое
воспаление в поджелудочной железе прекратилось. Перед операцией пациент тщательно
обследуется, чтобы не начался рецидив приступа.
5.
• Малоинвазивными способами, к
которым относятся лапароскопия и
пункционное вмешательство с
дренажем, для чего делаются
небольшие проколы в стенках
брюшной полости. Оперативное
вмешательство такого вида
проводится для установки дренажа
при удалении выпота и
инфицированных жидкостей. Иногда
лапароскопию проводят как
предварительный этап перед
лапаротомией.
6.
7.
• Оперативное вмешательство обычно бывает следующим:
• Дистальная резекция. При ней происходит удаление тела
поджелудочной железы и ее хвоста. Проводится тем пациентам, у
кого не вся железа поражена.
• Субтотальная резекция. Помимо хвоста и тела, удаляется и часть
головки органа. Сохраняется несколько участков, расположенных
близко к 12-перстной кишке. Назначается такое оперативное
лечение тем больным, у кого поражена почти вся железа.
• Некрсеквестрэктомия. В ходе операции используют аппарат УЗИ и
рентгеноскопию. На образования с жидкостью в железе ставится
дренаж и удаляется содержимое. Затем с помощью более крупных
дренажных труб делается промывание и вакуумное отсасывание.
Затем устанавливаются мелкие дренажи, что помогает
заживлению раны медленными темпами.
8. Дренирование сальниковой сумки:
◦ чрезбрюшинный способ — рассекают желудочно-ободочную связку,
для чего желудок отводят кверху, а поперечную ободочную кишку
— книзу. Предварительно в брыжейку поперечной ободочной кишки
и печеночно-двенадцатиперстную связку вводят 0,25 % раствор
новокаина. Не рассекая капсулы, в окружающие железу ткани и
под покрывающую ее париетальную брюшину вводят 0,25%
раствор новокаина и 50000 ед. трасилола. К поджелудочной
железе, в сальниковую сумку, рыхло подводят 5-6 марлевых
тампонов и дренаж. Желудочно-ободочную связку зашивают и
подшивают к париетальной брюшине.
9. внебрюшинный способ. Разрез кожи ведут вдоль нижнего края XII ребра слева, послойно рассекают мягкие ткани поясничной области,
внебрюшинный способ. Разрез кожи ведут вдоль нижнего края
XII ребра слева, послойно рассекают мягкие ткани поясничной
области, расслаивают забрюшинную клетчатку до очага
поражения и подводят дренажи. При этом способе создается
отток, исключается возможность инфицирования брюшной
полости, предупреждается образование послеоперационных
сращений.
10.
Катетеризацию правой желудочно-сальниковой артерии
проводят для введения лекарственных веществ. В большом
сальнике, вблизи привратника, выделяют ствол правой
желудочно-сальниковой артерии. В ее просвет в
центральном направлении вводят катетер, конец которого
доводят до гастродуоденальной артерии. Перевязывают эту
артерию на уровне отхождения ее от печеночной артерии
(правильность положения катетера контролируется
введением в катетер 2-3 мл индигокармина, изменяющего
окраску органа). Дистальный конец катетера выводят через
кожную рану.
11.
Полуоткрытый» метод
дренирования при
панкреонекрозе
предполагает установку
трубчатых
многопросветных
дренажных конструкций
в комбинации с
дренажем Пенроза. В
этих условиях
лапаротомную рану
ушивают послойно, а
комбинированную
конструкцию дренажей
выводят через широкую
контрапертуру в
пояснично-боковых
отделах живота
12.
• Панкреатооментобурсос
тому формируют путем
подшивания
фрагментов желудочноободочной связки к
париетальной брюшине
в верхней трети
лапаротомной раны по
типу марсупиализации
(от лат. marsupium —
кошелек, сумка) и
дренированием всех
зон инфицированного
некроза дренажами
Пенроза (Penrose) в
комбинации с
многопросветными
трубчатыми
конструкциями .
13.
Во время операции по
поводу
панкреонекроза
производят вскрытие
сальниковой сумки
путем рассечения
желудочно-ободочной
связки. После ревизии
поджелудочной
железы и некрэктомии
в левой поясничной
области в проекции
между передней и
задней
подмышечными
линиями выполняют
люмботомию 3
длиной 5 см с
рассечением
париетального листка
брюшины (фиг. 1).
14.
Через этот разрез, забрюшинное пространство позади
селезеночного угла ободочной кишки в сальниковую
сумку снаружи вводят две полихлорвиниловые трубки
диаметром 10-12 мм с множеством боковых отверстий,
укладывая их параллельно по передней 1 и нижней 2
поверхности ПЖ от хвоста (А) до ее головки (Б).
Дренажные трубки выводят через небольшой разрез в
желудочно-ободочной связке вблизи печеночного угла
ободочной кишки с выведением их через брюшную
полость в правый верхнебоковой грансмускулярный
разрез брюшной стенки длиной 4 см наружу и
фиксируют концы дренажей к коже с обеих сторон, а
целостность желудочно-ободочной связки
восстанавливают отдельными узловыми швами.
Дополнительно дренируют брюшную полость
дренажными трубками 5, 6 и дренажами из перчаточной
резины 9 (фиг.2)
15.
◦ В случаях сочетания панкреонекроза с
перитонитом из боковых
трансмускулярных разрезов слева и
справа производят дренирование
боковых каналов брюшной полости 7,
8, правого подпеченночного, левого
поддиафрагмального пространств,
полости малого таза, брюшную
полость ушивают (фиг.3). В
послеоперационном периоде по
«сквозным» дренажам, подключенным
к активному аспиратору, проводят
проточное промывание сальниковой
сумки и забрюшинного пространства.
16. Список использованной литературы
◦ 1. https://www.ntpo.com/izobreteniya-rossiyskoy-federacii/medicina/hirurgiya/25552sposob-drenirovaniya-salnikovoj-sumki-pri-pankreonekroze.html
◦ 2. https://medread.ru/2799-2/25/
◦ 3. https://www.medkurs.ru/lecture4k/surgery_anatomy/sa40/6702.html
Источник
Поперечный
доступ в экстренной хирургии панкреатитов
не получил применения, так как, обеспечивая
оптимальные условия для манипуля ции
на поджелудочной железе и желчных путях,
он не
позволяет
дренировать
забрюшинную клетчатку.
8.4. Техника хирургических операций на поджелудочной железе в фазе токсемии
В
фазе токсемии выполняются следующие
хирургические вмешательства: дренирование
сальниковой сумки, оментопанкреатопексия,
абдоми-мизация поджелудочной железы,
резекция железы.
8.4.1. Дренирование сальниковой сумки (рис. 33)
Показания:
геморрагический
или жировой панкреонекроз с выпотом в
сальниковой сумке, обнаруженный при
диагностической лапаротомии. Доступ:
верхнесрединная
лапаротомия. После ревизии брюшной
по-пости широко вскрывают желудочно-ободочную
связку, осматривают поджелудочную
железу от головки до хвоста, оценивают
изменения на поверхности железы. Вводят
0,25% раствор новокаина с ингибиторами
или цитостатиками в окружающую клетчатку
поджелудочной железы. сальниковую сумку
осушают. Через отдельные разрезы в
желудочно-ободочной связке в области
головки и хвоста железы вводят один
толстый дренаж с дополнительными
отверстиями. Дренаж укладывают на тело
поджелудочной железы. Могут быть
использованы два «встречных» дренажа.
Листки рассеченной связки сшивают.
Дренажи выводят из брюшной полости
через отдельные разрезы в правом и левом
подреберьях. Брюшную стенку послойно
ушивают наглухо.
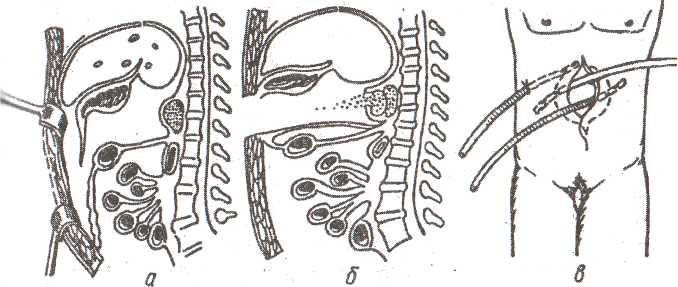
Рис.
33. Схема дренирования сальниковой сумки
(Шалимов С.А., 1990).
а
— рассечение желудочно-ободочной связки;
б — фиксация желудочно-ободочной связки
и большого сальника; в — законченный
вид операции
8.4.2. Оментопанкреатопексия (рис. 34)
Показания:
панкреонекроз,
обнаруженный при диагностической
лапа-ротомии.
Доступ:
верхнесрединная
лапаротомия.
По
вскрытии и ревизии брюшной полости
широко вскрывают желу-дочно-ободочную
связку, осматривают поджелудочную
железу. Производят новокаиновую
блокаду из трех точек: корня брыжейки
поперечной ободочной кишки, клетчатки
в области двенадцатиперстной кишки и
хвоста железы. Прядь большого сальника
проводят через отверстие в желудочно-ободочной
связке и фиксируют отдельными швами к
листку брюшины у верхнего и нижнего
краев поджелудочной железы. Окно в
связке ушивают отдельными швами.
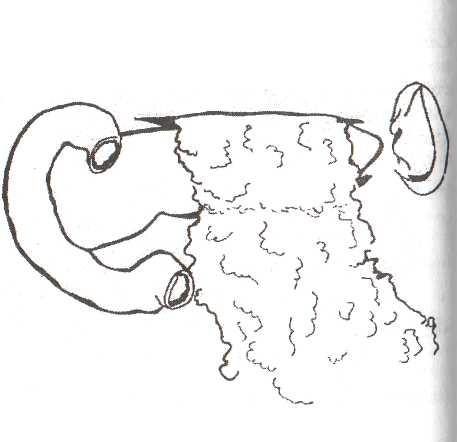
Рис.
34. Оментопанкреатопексия
Микроирригатор
вводят через отверстие в малом сальнике.
Дополнительно могут быть установлены
дренажи для проведения перитонеально-го
диализа.
Цель
вмешательства — отграничить поджелудочную
железу от зау
брюшинной
клетчатки.
Брюшная
стенка ушивается послойно.
8.4.3. Абдоминизация поджелудочной железы
Обоснование
и показания: операция
позволяет отграничить первичный
патологический очаг в поджелудочной
железе от прилегающих органов и тканей,
осуществить механическую и биологическую
защиту забрюшинной клетчатки от
воздействия панкреатического сока и
токсинов Изолируются солнечное сплетение
и нервные волокна забрюшинной клетчатки.
Предотвращается всасывание ферментов
и продуктов распада из клетчатки, обильно
снабженной лимфатическими и кровеносными
сосудами. Сохраняется поджелудочная
железа. Может быть выполнена как при
геморрагическом, так и при жировом
панкреонекрозе.
После
верхнесрединной лапаротомии широко
рассекают желудочно-ободочную связку,
ревизуют поджелудочную железу и
парапанкреа-тическую клетчатку.
Париетальную брюшину рассекают вдоль
нижнего края поджелудочной железы.
Под
железу подводят пальцы и выделяют ее
заднюю поверхность из шбрюшинной
клетчатки до перешейка. Затем приподнимают
брюшину у
верхнего
края железы и рассекают ее под контролем
зрения. После рассечения брюшины
производят мобилизацию поджелудочной
железы, которая остается фиксированной
только в области головки и хвоста.
Свободный
конец большого сальника вводят через
разрез вдоль нижнего края, проводят его
под железой, выводят вдоль верхнего
края и укладывают на переднюю
поверхность железы (рис. 35).
Рис.
35.
Подведение большого сальника за
поджелудочную железу (Козлов В.А.,1988)
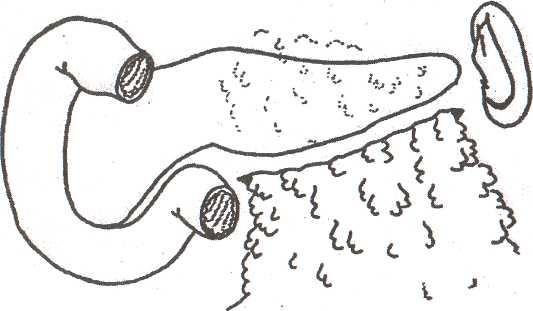
Вдоль
нижнего края поджелудочной железы между
сальником и нижней поверхностью
укладывают дренажную трубку с боковыми
отверстиями и выводят ее через
отдельный разрез в поясничной области
слева (рис. 36). Если сальник по каким-то
причинам невозможно использовать,
ограничиваются выделением железы,
введением дренажной трубки под железой
в забрюшинной клетчатке.
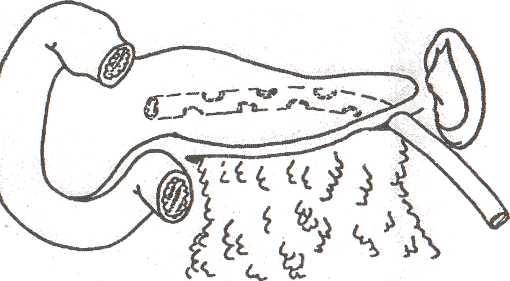
Рис.
36.
Подведение большого сальника за железу
в сочетании с дренированием
При
локализации некроза в области головки
железы двенадцатиперстную кишку
мобилизуют по Кохеру. Большой сальник
рассекают на две части: правую часть
подводят под головку железы, левую —
под хвост и тело. Подводят дренажную
трубку. При необходимости выполняется
дренирование брюшной полости,
декомпрессивная холецистостома. Брюшная
стенка послойно ушивается.
При
мобилизации задней поверхности железы
возможно кровотечение из сосудов
забрюшинной клетчатки, селезеночной
вены. Кровотечение останавливают
путем прошивания сосуда или тампонады.
По данным B.C.
Савельева и соавт. (1983), из 23 оперированных
подобным методом, выздоровели 19
больных. Из них у 15 в отдаленные сроки
не обнаружено признаков хронического
панкреатита. В.А. Козлов (1988) сообщил о
33,8% летальных исходов после операции
абдоминизации поджелудочной железы
(всего оперировано 68 больных). Таким
образом, летальность при абдоминизации
железы превышает таковую при консервативном
лечении.
Оментопанкреатопексия
и абдоминизация поджелудочной железы
не останавливают течение процесса в
ацинусах. Данные вмешательства расчитаны
на защиту забрюшинной клетчатки от
агрессивного воздействия панкреатического
сока и создание оттока содержимого
сальниковой сумки из организма.
Источник

