Острый панкреатит при беременности
БЕРЕМЕННОСТЬ И ОСТРЫЙ ПАНКРЕАТИТ
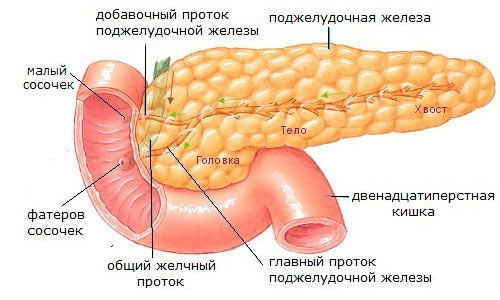
Острый панкреатит — сложное полиэтиологическое заболевание, характеризующееся воспалительно- деструктивными изменениями поджелудочной железы.
КОД ПО МКБ-10
К85. Острый панкреатит.
К86. Другие болезни поджелудочной железы.
ЭПИДЕМИОЛОГИЯ
Среди острых заболеваний органов брюшной полости у беременных, острый панкреатит развивается относительно редко (один случай на 4000 родов). Острый панкреатит может развиться на любых сроках беременности, но чаще его наблюдают во второй половине (преимущественно у женщин, страдающих хроническим холециститом и имеющих избыточную массу тела). Заболевание протекает тяжело. МС от острого панкреатита возрастает с увеличением срока беременности. ПС составляет 38%.
КЛАССИФИКАЦИЯ
Выделяют:
· острый панкреатит;
· хронический панкреатит.
ЭТИОЛОГИЯ И ПАТОГЕНЕЗ
Причина острого панкреатита у беременных — нарушение проходимости протока поджелудочной железы, вследствие чего происходит разрыв стенки протока и железы с последующим развитием патологического процесса в тканях.
Повреждение проходимости находится в прямой зависимости от степени нарушения функции жёлчных путей (закупорка камнем протока в области фатерова соска, дискинезия жёлчных путей, спазм или структура области сфинктера Одди, другие патологические состояния, вызывающие деформацию и сужение устья общего жёлчного и панкреатического протоков).
КЛИНИЧЕСКАЯ КАРТИНА (СИМПТОМЫ) ОСТРОГО ПАНКРЕАТИТА ПРИ БЕРЕМЕННОСТИ
Диагностика острого панкреатита у беременных сложна. Клиническое течение болезни напрямую зависит от степени патологических изменений в поджелудочной железе. При остром отёке железы течение обычно более лёгкое, в случае геморрагического панкреонекроза — состояние больных крайне тяжёлое. Во время беременности чаще, чем вне её, возникают безболевые формы панкреатита, для которых характерны шок и симптомы поражения ЦНС. В большинстве случаев заболевание начинается остро, с внезапного появления опоясывающих болей в верхней части живота или в области подреберья. Боли могут быть постоянными или схваткообразными, прогрессирующими. Нередко они настолько сильные, что вызывают болевой шок или сосудистый коллапс. Возникновение болей связано с отёком или вовлечением в воспалительный процесс тканей самой железы, воспалением или отёком брыжейки и сальника, а также с надавливанием поджелудочной железой на солнечное сплетение. Приступы болей могут сопровождаться тошнотой, рвотой, повышением температуры, симптомом раздражения брюшины, а также вздутием, болезненностью и напряжением живота. У 40% больных возникает желтушность кожных покровов и склер. В ряде случаев заболевание сопровождается неврологическими симптомами, головной болью, спутанностью сознания.
ДИАГНОСТИКА ОСТРОГО ПАНКРЕАТИТА У БЕРЕМЕННЫХ
В клиническом анализе крови у больных острым панкреатитом определяют высокий лейкоцитоз со сдвигом формулы влево, отмечают повышение Ht. В биохимическом анализе крови отмечают развитие гипергликемии и гипокальциемии.
Ведущая роль в диагностике этого заболевания принадлежит определению ферментов поджелудочной железы. Так, через 8 ч после начала заболевания, уровень амилазы в крови значительно повышается и достигает максимальных значений через 24–36 ч (следует отметить, что повышение содержания амилазы в крови наблюдают не только при панкреатите, но и при нормально протекающей беременности, почечной недостаточности, паротите и заболеваниях желчевыводящих путей). Содержание липазы возрастает несколько позже и остаётся повышенным дольше, чем уровень амилазы. Снижение содержания кальция в сыворотке крови при динамическом исследовании свидетельствует о прогрессировании процесса.
ИНСТРУМЕНТАЛЬНЫЕ ИССЛЕДОВАНИЯ
УЗИ. При остром панкреатите поджелудочная железа обычно увеличена в размерах, чаще пропорционально степени выраженности отёка. Эхогенность железы в фазе отёка снижается. При диффузном поражении неоднородность структуры железы выявляют во всех отделах. Расширение панкреатического протока чаще всего возникает при значительном отёке головки, приводящему к сдавлению его выводной части.
ДИФФЕРЕНЦИАЛЬНАЯ ДИАГНОСТИКА
Острый панкреатит у беременной следует дифференцировать от острого холецистита, мочекаменной болезни, ПОНРП.
ЛЕЧЕНИЕ ОСТРОГО ПАНКРЕАТИТА ВО ВРЕМЯ БЕРЕМЕННОСТИ
Лечение обострения хронического панкреатита складывается из тех же принципов, что и при остром панкреатите: обезболивание, рациональная диетотерапия, коррекция функции поджелудочной железы, устранение этиологических факторов — купирование воспаления в жёлчных путях.
ЦЕЛИ ЛЕЧЕНИЯ
Основные лечебные мероприятия у больных острым панкреатитом. · Предотвращение и лечение шока. · Адекватное обезболивание. · Профилактика и лечение инфекции. · Подавление панкреатической секреции.
ПОКАЗАНИЯ К ГОСПИТАЛИЗАЦИИ
Комплексную терапию при средней степени тяжести заболевания продолжают 7–10 дней, при тяжёлом течении — не менее 3 нед. Лечение беременных с острым панкреатитом проводят только в условиях хирургического стационара.
Рациональная терапия эффективна у 85% больных. При отсутствии эффекта от комплексной консервативной терапии, при наличии острой закупорки общего жёлчного протока камнем и развитии желтухи показано хирургическое вмешательство. Операцию проводят независимо от срока беременности, по возможности с её сохранением.
НЕМЕДИКАМЕНТОЗНОЕ ЛЕЧЕНИЕ
Для борьбы с интоксикацией применяют гемосорбцию и плазмаферез. Коррекцию кислородных нарушений проводят с помощью гипербарической оксигенации, по показаниям — ИВЛ.
МЕДИКАМЕНТОЗНОЕ ЛЕЧЕНИЕ ОСТРОГО ПАНКРЕАТИТА У БЕРЕМЕННЫХ
При шоке в необходимом объёме проводят противошоковую терапию, вводят кортикостероидные гормоны.
Применяют спазмолитические препараты и болеутоляющие средства: дротаверин, платифиллин, эуфиллин© (аминофиллин). Также применяют эпидуральную анестезию. В целях предотвращения нагноения больным с панкреонекрозом назначают антибиотики.
Подавление функций железы достигают назогастральным отсасыванием желудочного содержимого каждые 4–6 часов.
С этой же целью назначают мексидол© (этилметилгидроксипиридина сукцинат), сантестатин, соматостатин; исключают приём препаратов и пищевых продуктов (режим голода и жажды) на срок не менее 7 сут. Для снижения гипертензии в протоках поджелудочной железы и устранения их дискинезии вводят метоклопрамид. Для уменьшения кислотности желудочного содержимого назначают антациды: алмагель© (Алгелдрат+-Магния гидроксид), фосфалюгель© (алюминия фосфат), магния карбонат, магния оксид). Для нормализации функции поджелудочной железы — пищевые добавки (панкрамин), гомеопатические средства (мамордика композитум), для воздействия на микрофлору кишечника — пробифор© (бифидобактерии бифидум).
СРОКИ И МЕТОДЫ РОДОРАЗРЕШЕНИЯ
Родоразрешение при доношенной или недоношенной беременности проводят через естественные родовые пути с использованием адекватного обезболивания (перидуральная анестезия). Кесарево сечение проводят в исключительных случаях и по абсолютным акушерским показаниям, в связи с высоким риском развития инфекционных осложнений.
Источник
Воспаление поджелудочной железы, которое называют панкреатитом, можно охарактеризовать как одно из самых грозных заболеваний ЖКТ. Лечение заболевания сложное и длительное. Оно заключается в приеме препаратов и строжайшей диете, иногда возникает потребность в хирургическом вмешательстве. Панкреатит может сильно осложнить течение беременности в первом триместре, а если у женщины будет диагностирована острая форма, то процесс вынашивания малыша может и вовсе прерваться. Чем грозит диагноз «панкреатит» женщине в особом положении, можно ли лечить панкреатит при беременности традиционными препаратами, какие могут быть осложнения?
Период беременности и панкреатит
Начнем с того, что же такое панкреатит. С медицинской точки зрения, под термином «панкреатит» подразумевается группа нарушений и симптомов, которые развиваются на фоне дисфункции поджелудочной железы воспалительной природы.
Механизм поражения органа заключается в следующем: поджелудочная железа все время синтезирует огромное количество пищеварительных ферментов, которые в норме направляются в двенадцатиперстную кишку и отвечают за переваривание пищи. Если в работе органа происходит сбой, ферменты вместо того, чтобы выполнять свои функции, остаются в железе и начинают ее разрушать (орган переваривает сам себя).
Однако кроме разрушения поджелудочной железы, происходит отравление всего организма токсинами, которые образуются в процессе неправильной деятельности ферментов. В итоге, полностью нарушается процесс пищеварения, происходит системное отравление мозга, печени, легких и почек. Поэтому очевидно, что панкреатит на ранних сроках гестации является крайне нежелательным и опасным процессом, который может привести к прерыванию беременности.
Также воспаление поджелудочной железы можно назвать развитие у женщины и малыша дефицита полезных веществ в результате неполноценного усвоения пищи и рвоты. Это приводит к замедлению внутриутробного развития, а в худшем случае — к внутриутробной гибели плода.
Формы панкреатита у беременных
Отдельное внимание следует уделить форме панкреатита. Если болезнь протекает остро, риски, связанные с панкреатитом значительно выше. Как правило, острое воспаление поджелудочной железы несовместимо с первыми неделями беременности. Что касается хронического панкреатита, то прогноз более благоприятный, поскольку существенного негативного влияния на малыша панкреатит не оказывает.
Острый панкреатит при беременности
Острое воспаление поджелудочной железы — редкое явление в гестационном периоде. Но при этом данное состояние крайне опасное и может значительно осложнить течение беременности.
Острая форма болезни заключается в нарушении проходимости протока органа с последующим разрывом стенок протока и стремительном разрушении клеток органа. На фоне таких процессов наблюдается полное нарушение пищеварения и дисфункция большинства систем организма.
Лидирующая причина такого состояния беременной женщины — патологии желчного пузыря. Ситуацию усугубляет резкое ухудшение самочувствия женщины и плода (в результате панкреатита ухудшается обеспечение плода полезными веществами).
Острый приступ панкреатита при беременности отличается стремительным развитием, поэтому трудностей с диагностикой не возникает. У женщины внезапно развивается сильный болевой синдром, локализирующийся в левом подреберье. Боль может растекаться по всему животу и спине. Кроме того, у женщины повышается температура тела и возникают диспепсические явления — рвота, понос, тошнота.
Тем не менее, неспецифичность симптомов может вводить в заблуждение, поэтому нередки случаи проведения лечения кишечной инфекции и других расстройств пищеварения вместо панкреатита. По этой причине тошнота и боли в животе должны побуждать женщину к обращению за медицинской помощью. Врачи на основании биохимических анализов смогут точно поставить диагноз и предотвратить осложнения.
Важно! Лечение острого панкреатита на ранних сроках беременности проводят только в хирургическом стационаре. Длительность лечения зависит от степени панкреатита и может составлять от 7 дней до трех недель.

Хронический панкреатит и беременность
Нередки случаи, когда острый панкреатит не был полноценно вылечен и перешел в хроническую форму. Порой больные даже не догадываются об этом.
Если у женщины на момент беременности протекает хронический панкреатит в скрытой форме, его обострение может вызвать множество факторов. Как правило, обострение панкреатита при беременности проявляется в первом триместре, но симптомы патологии часто воспринимают как признаки беременности. Это утренняя тошнота, отвращение к еде, дискомфорт в животе. Часто симптомы могут вовсе отсутствовать.
Тем временем панкреатит вызывает проблемы с усвоением витаминов, белков и жиров. У женщины вначале нарушается стул, снижается вес, учащаются приступы рвоты. Далее развивается дисбактериоз, гиповитаминоз, пищевая аллергия. Могут быть тупые боли опоясывающей локализации.
Особенно тяжело протекает беременность при панкреатите и холецистите (воспаление желчного пузыря). Если состояние обременено еще и наличием камней в желчном, состояние женщины постоянно ухудшается. В случае закупорки желчного протока может потребоваться экстренная операция. Без лечения и коррекции диеты женщина ослабевает, у нее снижается гемоглобин, появляются сонливость и апатия. Негативно сказывается панкреатит и на малыше: в условиях дефицита полезных веществ малыш начинает отставать в развитии и росте.

Почему развивается панкреатит во время беременности
Манифестирует панкреатит всегда в острой форме. Спровоцировать такой патологический процесс могут многие факторы, а именно:
- холецистит (основная причина);
- кишечная инфекция;
- медикаментозная интоксикация;
- длительное употребление алкоголя;
- оперативное вмешательство на внутренние органы в анамнезе.
К счастью, острый панкреатит при беременности встречается редко. Значительно чаще наблюдается панкреатит в хронической форме, который склонен к обострению. Стать причиной ухудшения состояния поджелудочной железы с хроническим панкреатитом при беременности может:
- несоблюдение рационального питания (много жирной пищи в меню, переедание или длительные голодовки);
- нехватка белковой пищи;
- дефицит витаминов;
- аллергические реакции;
- патологии ЖКТ;
- бактериально-вирусные заболевания:
- проблемы с обменом веществ.
Важно! Обострению хронического панкреатита при беременности способствует давление матки с плодом на внутренние органы и последующее нарушение пищеварения.
Панкреатит при беременности — симптомы
Панкреатит имеет определенные симптомы при беременности:
- Нарастающие приступы тошноты и рвоты, которые часто принимают за проявления токсикоза.
- Беспричинное повышение температуры до отметки 37,5⁰С.
- Тяжесть в верхнем сегменте живота и левом подреберье. Ноющая боль постепенно становится острой и пульсирующей.
- Учащение дефекации, стул чаще жидкий и блестящий за счет большого количества непереваренных жиров.
- В животе постоянно слышно урчание и бульканье.
- Присутствует отвращение к пище.
- Часто возникают проблемы со сном.

Методы диагностики панкреатита у беременных
Диагностикой панкреатита у беременных женщин занимается гастроэнтеролог. При первичном осмотре проводится пальпации внутренних органов, а потом врач составляет список необходимых лабораторных исследований. Это могут быть следующие анализы:
- Биохимия крови.
- ОАК, ОАМ.
- Копрологическое исследование.
Вспомогательный диагностический метод — УЗИ. Специалист визуально оценивает состояние тканей поджелудочной железы, желчного пузыря и печени. Проводят исследование натощак.
Панкреатит при беременности — лечение
Острый или хронический панкреатит в стадии обострения лечат в стационаре. Первые трое суток женщине показан голод. Далее, в тяжелых случаях, когда женщина не может самостоятельно принимать пищу, проводят парентеральное питание. После стабилизации состояния и улучшения аппетита, женщину переводят на диетическое пероральное питание. В дальнейшем тактику лечения выстраивают с учетом тяжести процесса.
Лечение панкреатита таблетками при беременности зависит от формы панкреатита и сопутствующих патологий.
Медикаментозная терапия:
- спазмолотики — Дротаверин, Новокаин; Папаверин;
- ингибиторы протонной помпы — Омез, Рабимак;
- антиферметные лекарства — Гордокс, Пантрипин.
- ферменты (назначают вне обострения) — Мезим, Панкреатин.
Важно! Режим дозирования и длительность приема любых препаратов от панкреатина подбирает только врач.
При образовании кист в поджелудочной проводят их хирургическое удаление. В период беременности операцию не проводят и откладывают вмешательство на послеродовой период.
Особых показаний к кесареву сечению при панкреатите у беременных женщин нет. Удовлетворительное состояние будущей роженицы позволяет малышу появится на свет естественным путем.
Панкреатит у беременных: диета
Рацион расширяют постепенно, добавляя легкие блюда с преобладанием белков и углеводов. При беременность диета при панкреатите предполагает:
- Шестиразовое питание маленькими порциями.
- Отказ от жирных и острых блюд.
- Увеличение продуктов с повышенным содержанием белков.
- Дополнительный прием поливитаминов.
- Ограничение сладких блюд.
- Употребление пищи и жидкости только в теплом виде.
- Приготовление продуктов щадящим методом (варка, запекание, тушение).
Питание при панкреатите проходит по диете №5.
Список разрешенных продуктов:
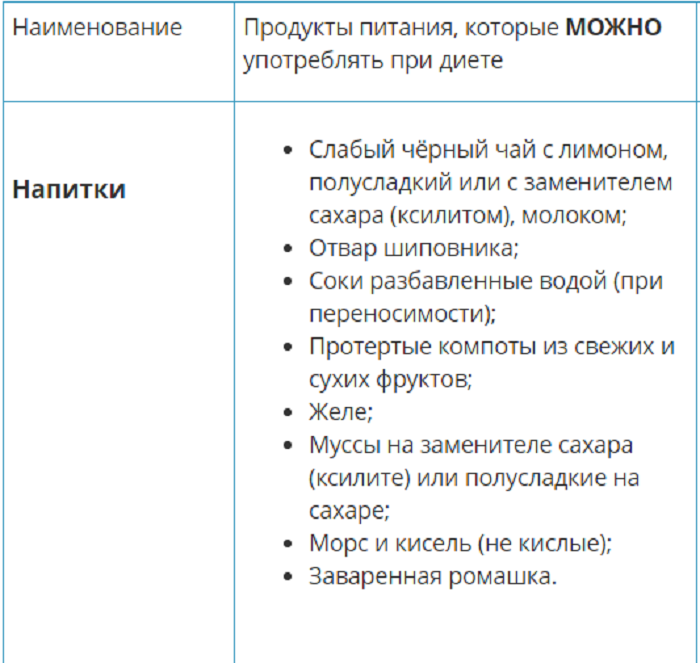








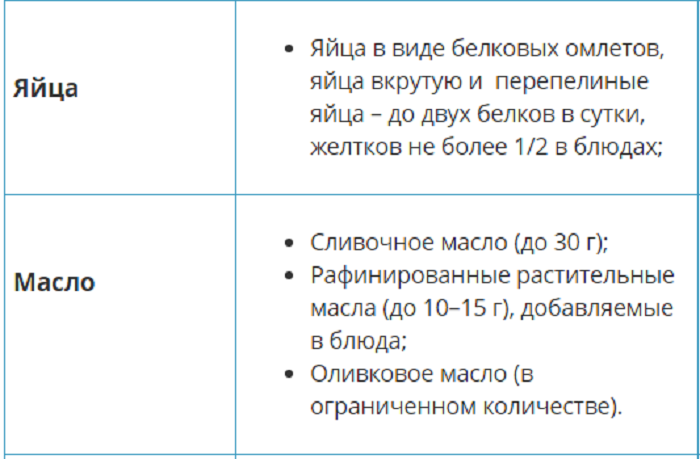



Панкреатит при беременности — осложнения
Панкреатит без лечения может вызывать необратимые изменения в поджелудочной железе и негативно влиять на общее здоровье женщины.
К числу вероятных осложнений относятся:
- Запоры, сменяющиеся диареей.
- Отвращение к пище.
- Тромбоз селезеночной вены.
- Сахарный диабет.
- Гепатоз.
- Кистозные новообразования в органе.
- Абсцесс поджелудочной железы.
- Усугубление токсикоза.
- Стремительное похудение до 7 кг в месяц.
На заметку! Во втором триместре панкреатит не оказывает никакого влияния на развитие малыша, поэтому не так опасен, как в 1 триместре.
Панкреатит при беременности — отзывы
Анна: «У меня панкреатит появился еще до беременности в результате камня в желчном пузыре. Врач сразу настроил на строгое соблюдение диеты во время беременности. Поначалу досаждала сильная тошнота, но может это и сама беременность вызвала. Если не нарушала диету, болей и рвоты не было. Правда, пару раз не удержалась и наелась жареной картошки, врач долго ругал. В общем, особых осложнений не было, родила вполне здорового малыша. Зря только страшилок в интернете начиталась и переживала всю беременность.»
Наталья: «Где-то на 14 неделе беременности попала в больницу с пищевым отравлением, но в итоге поставили панкреатит. Меня жутко тошнило и сильно болел желудок, чуть в обморок не падала. Две недели капельниц и строжайшей диеты. Сейчас чувствую себя хорошо, аппетит восстановился. Приходится пить ферменты и следить за режимом питания. Болезнь, конечно же, неприятная и омрачает беременность, но жить можно. Теперь пью витамины и стараюсь не нарушать диету.»
Видео: Панкреатит при беременности: что делать?
Источник
Панкреатит во время беременности – явление редкое, но опасное. При данном патологическом процессе происходит воспаление поджелудочной железы, что оказывает негативное влияние не только на организм беременной женщины, но и плода. Дело в том, что даже при локальном воспалении в кровь выделяется большое количество медиаторов, биогенных аминов и продуктов распада тканей. Эти соединения начинают действовать системно, приводя к аномалиям развития плода, задержке роста, вплоть до его внутриутробной гибели. Способствует этому и приём лекарственных средств, которые необходимы для снятия симптомов заболевания.

Почему возникает панкреатит во время беременности
Наряду с общими этиологическими факторами (желчнокаменная болезнь, хронические и острые токсические отравления, алкоголизм, травмы, вторичное инфицирование, заболевания желудочно-кишечного тракта) у беременных могут выявляться другие причины. Среди них:
- Употребление большего объёма пищи, чем до беременности. Это негативно сказывается на работе поджелудочной железы и пищеварительного тракта. Панкреатит в данной ситуации может возникнуть как самостоятельно, так и на фоне другой возникшей патологии.
- Сдавление увеличенной маткой сосудов и желчных протоков. В результате нарушается отток желчи и панкреатического сока. Происходит обратное забрасывание пищеварительных ферментов в поджелудочную железу, что приводит к развитию воспаления.
- Бактериальная или вирусная инфекция поджелудочной железы, возникшей на фоне иммунодефицитного состояния беременной.
- Приём больших доз витаминов беременной женщиной, которые аккумулируются (накапливаются) в кишечнике. Эти накопленные соединения постепенно начинают оказывать токсическое действие на печень и поджелудочную железу, что чревато воспалением поджелудочной железы.
Важно!
 Это средство спасает от панкреатита за 2 недели! Достаточно ежедневно выпивать один стакан натурального…
Это средство спасает от панкреатита за 2 недели! Достаточно ежедневно выпивать один стакан натурального…
Читать далее
Симптомы панкреатита, возникающие у беременной женщины
Диагностировать панкреатит у беременных – задача, с которой справится только опытный акушер-гинеколог. В первом триметре беременности (до 20 недель) панкреатит, если он есть, течёт под маской раннего токсикоза беременности. Проявляется это следующими симптомами:
- Рвота пищей, съеденной накануне. Данному симптому предшествует боль, но не всегда. Поэтому многие женщины списывают это на банальный токсикоз беременных.
- Боль в животе опоясывающего или локализованного характера, возникающая в ответ на поступление жирной пищи, алкоголя или лекарственных препаратов. Боли могут иррадиировать в лопатку, поясницу.
- Метеоризм и вздутие живота.
- Понос (жидкий частный неустойчивый стул) жёлтого цвета с большим содержанием жира, непереваренных кусочков пищи.
- Симптомы общей интоксикации: повышение температуры тела (в норме может быть у беременных), слабость, снижение аппетита.
- Редко – желтушное окрашивание склер, слизистых оболочек и кожи.
Если беременная женщина заметила 2-3 вышеуказанных симптома, ей стоит немедленно обратиться к акушеру-гинекологу за консультацией. Чтобы подтвердить обострение заболевания, беременным необходимо пройти дополнительные лабораторные исследования. Установление диагноза только на основании жалоб невозможно.

Диагностика панкреатита во время беременности
В связи с беременностью диагностические возможности панкреатита ограничены. В частности, женщине нельзя применять никаких рентгенологических, ионизирующих и рентген контрастных исследований. Агрессивные рентгенологические лучи оказывают тератогенное влияние на плод. Поэтому назначаются следующие виды анализов:
Клинический анализ крови
Обращают внимание на острофазные показатели (СОЭ, С-реактивный белок, количество лейкоцитов), изменения которых свидетельствуют о наличии воспалительного процесса в организме женщины. Ещё один показатель, который в обязательном порядке проверяют у беременных, – количество гемоглобина. При снижении гемоглобина в крови судят о недостаточном всасывании нутриентов, витаминов и минералов из полости кишечника.
Биохимический анализ крови
Смотрят на количество ферментов (трансферазы, амилазы, ЛДГ), билирубина. Значительное увеличение амилазы в крови позволяет говорить об остром воспалении поджелудочной железы. Этот анализ также позволяет отследить у беременных холестерин, общий белок в крови, изменение которых может повлиять на течение беременности.

Биохимический и общий анализ мочи
Для диагностики панкреатита у беременных решающее значение имеет появление в моче высоких уровней диастазы (амилазы).
Мыла и жиры в кале
Исследование кала для количественного определения мылов и жиров. Если в заключении врач укажет наличие стеатореи (повышенное содержание жиров в кале), то это позволит подтвердить панкреатит.
Ультразвуковое исследование органов брюшной полости
Единственный инструментальный метод, который применяют для диагностики панкреатита у беременных. Он безвреден, не влияет на развивающий плод. При наличии заболевания врач на экране монитора увидит диффузные изменения в ткани поджелудочной железы, отёк и инфильтрацию. Также оценивается состояние печени, желчного пузыря и протоков. Их воспаление и другие патологические изменения могут обусловить развитие панкреатита.

Планирование беременности при ранее диагностированном хроническом панкреатите
Нужно понимать, что само воспаление в поджелудочной железе никак не влияет на процесс зачатия. Поэтому забеременеть женщине с установленным хроническим панкреатитом совсем не сложно. Однако нужно иметь в виду, что при воспалении нужно вести регулярный приём лекарственных препаратов, многие из которых противопоказаны при беременности. Всё это приводит к самопроизвольному прерыванию беременности или прерыванию по медицинским показаниям.
Если женщина с хроническим панкреатитом планирует в ближайшее время беременность, ей нужно пройти полный осмотр у гастроэнтеролога. Врач поможет подобрать правильный период зачатия, когда заболевание будет в фазе стойкой ремиссии. В этот период не требуется ежедневный регулярный приём лекарственных средств, а значит, плод будет развиваться нормально.
Важно! Не стоит планировать беременность во время обострения хронического панкреатита и в ближайший месяц после стихания острого процесса. Из-за возрастающей нагрузки на организм беременной заболевание может снова активироваться, что негативно повлияет на плод.
Течение беременности и родов
Во время беременности женщины с хроническим панкреатитом регулярно наблюдаются у гинеколога, терапевта и гастроэнтеролога. В первой половине у таких больных наблюдаются выраженные токсикозы, которые легко спутать с очередным обострением. Вовремя диагностированный острый процесс никак не влияет на течение беременности, так как все симптомы удаётся вовремя купировать. При затяжном, тяжёлом воспалительном процессе создаётся угроза прерывания, женщину госпитализируют в стационар.
Кесарево сечение беременным с хроническим панкреатитом не показано. Роды протекают без осложнений через естественные родовые пути.

Лечение острого панкреатита во время беременности
При выявлении симптомов токсикоза, беременную женщину госпитализируют в стационар, где проводят полное диагностическое исследование и приглашают врачей-специалистов для консультации. На ранних сроках беременная госпитализируется в терапевтическое или гастроэнтерологическое отделение, на поздних – в отделение патологии беременных. Там же решается вопрос о дальнейшем ведении беременности и родов.
При возникшем обострении назначается адекватное лечение с учётом переносимости лекарственных препаратов.
Важно! Если панкреатит обострился во время беременности, женщине не стоит заниматься самолечением и принимать привычные препараты для купирования приступов: они могут повлиять на плод. После обращения в женскую консультацию не нужно отказываться от госпитализации. В целях сохранения беременности женщина должна постоянно находиться под наблюдением. Кроме того, в стационаре проведут весь спектр дополнительных исследований, анализов и назначат индивидуальную терапию.
Медикаментозное лечение
Подбираются индивидуально, с учётом показаний и противопоказаний врачами терапевтом, акушером-гинекологом и хирургом.
Специальная диета для беременных
В первой половине беременности, если наблюдается выраженный токсикоз, питание должно быть такое же, как при обострении. Приёмы пищи должны быть регулярные, 5 раз в день. Лучше, если женщина будет питаться в одно и то же время. Все блюда готовятся на пару или отвариваются, от употребления свежих продуктов стоит отказаться. Вся пища должна быть нейтральной по вкусу: не острая, не пересоленная, не горькая и не сладкая. Старайтесь все блюда измельчать блендером до состояния пюре. Недостаток витаминов компенсируют витаминными препаратами, предназначенных специально для беременных женщин.
Во второй половине при отсутствии токсикоза и признаков обострения стол расширяют. Диета такая же как в фазу ремиссии хронического панкреатита.
Важно! Соблюдение диеты во время беременности – важный компонент профилактики обострения воспаления. Как и у любых беременных, у женщины могут возникнуть капризы и пищевые пристрастия, однако нужно это в себе подавить, чтобы не навредить будущему малышу. Правильное питание – залог не только вашего здоровья, но и здоровья вашего малыша.

Заключение
Течение беременности при панкреатите имеет свои особенности, однако здоровье будущего малыша зависит исключительно от самой женщины. Регулярно наблюдайтесь у акушера-гинеколога, соблюдайте все его рекомендации и предписания и правильно питайтесь, чтобы не допустить очередное обострение.
Интересное видео: Диета при обострении панкреатита у беременных женщин
Важно!
 Вы думаете, у вас панкреатит? Не спешите с выводами, в 93% случаев это оказываются паразиты! Срочно начинайте пить антипаразитарный…
Вы думаете, у вас панкреатит? Не спешите с выводами, в 93% случаев это оказываются паразиты! Срочно начинайте пить антипаразитарный…
Читать далее
Источник

