Острый панкреатит и язва
План:
Острый панкреатит.
Причины возникновения. КлассификацияОсновные клинические
симптомы. ОсложненияМетоды исследования.
Принципы консервативного и оперативного
лечения. Особенности послеоперационного
ведения больныхПерфоративная
язва желудка и 12-перстной кишки. Причины,
признаки, диагностикаПринципы лечения
и особенности послеоперационного ухода
за больными
Острый
панкреатит– острое заболевание
поджелудочной железы, в
основе которого лежат
дегенеративно-воспалительные процессы,
вызванные повреждением (аутолизом)
тканей железы собственными ферментами.
Или: асептическое воспалительно-некротическое
поражение, которое развивается в
результате ее самопереваривания.
Занимает 3 место
среди острых заболеваний органов брюшной
полости после аппендицита и холецистита.
Заболевание тяжелое. Чаще развивается
у женщин 30-70 лет. Поджелудочная железа
выполняет две основные функции:
экзокринную (выделение панкреатического
сока в 12-перстной кишку и эндокринную
(выделение в кровь гормонов, в том числе
и инсулина)). Для возникновения панкреатита
большое значение имеет нарушение
эндокринной ф-ции. Заболевание не
ограничивается изменениями в поджелудочной
железе, страдают и другие органы: сердце,
легкие, печень, почки, нервная система,
что в свою очередь отягощает течение
панкреатита.
Причины:заболевание полиэтиологичное. Основные
причины: заболевания желчевыводящих
путей, употребление алкоголя, заболевания
желудка и 12-перстной кишки, элементарные
факторы (переедание, употребление
жирной, углеводистой пищи), отравления,
травмы железы.
Из множества теорий
возникновения острого панкреатита
наиболее практическое значение получила
теория внутрипротоковой гипертензии.
Патогенез развитие: затруднение оттока
желчи и панкреатического сока в
12-перстную кишку → внутрипротоковая
гипертензия → рефлюкс желчи или кишечного
содержимого → разрушение ацинозных
клеток железы с выделением внутриклеточных
ферментов → актививирование
протеолитических ферментов →
самопереваривание железы → эндотоксикоз
→ полиорганная недостаточность.
Классификация:
Отечная и
деструктивные формы (геморрагический
панкреонекроз, жировой панкреонекроз)По распространенности:
локальный, субтотальный, тотальныйПо периодам
заболевания:
гемодинамических
нарушений (1-3 сутки)полиорганной недостаточности (5-7 сутки)
постнекротических
осложнений (3-4 неделя)
Клиника:обычно острый панкреатит развивается
после обильного приема жирной пищи и
употребления алкоголя.
Начинается внезапно
с сильных болей в эпигастрии, носящих
постоянный характер, они могут быть
опоясывающими, иррадируют в поясницу,
подреберье, левый плечевой пояс. Может
быть болевой шок. Отмечается многократная
рвота, не приносящая облегчения, с
примесью желчи. Больные жалуются на
слабость, сухость во рту, потливость.
Возможно развитие желтухи. Температура
вначале заболевания нормальная или
субфебрильная, при прогрессировании
панкреатита может повышаться до 39-40°.
Выражены симптомы интоксикации:
тахикардия (100-120 уд. в мин), тоны сердца
приглушены, гипотония. Объективно: кожа
бледная с мраморным рисунком, холодный
пот, цианоз всего туловища, особенно
живота. Живот вначале мягкий, по мере
развития деструкции – вздутие, вначале
в эпигастрии, затем всего (из-за пареза
кишечника). При пальпации – резкая боль
в эпигастральной области, около пупка
и в левом подреберье. Отсутствует
пульсация брюшной аорты (симптом
Воскресенского), положительный симптом
Мейо-Робсона (болезненность в левом
реберно-позвоночном углу). При тяжелом
панкреонекрозе выражено напряжение
мышц, отмечается задержка стула, газов.
Развивается перитонит.
Доврачебная м/с
помощь– как при «остром животе»
Диагностика:
анализ крови и
мочи на амилазу (диастазу). При панкреатите
происходит
повышение ферментов в крови и в моче
(до 64 ед., по системе Си – до 120 г/л)
анализ крови и
мочи на сахар (повышение или уменьшение)общий анализ крови
(воспалительные изменения)обзорная R-графия
органов брюшной и грудной полости
(вздутие поперечно-ободочной кишки,
ограничение подвижности левого купола
диафрагмы)УЗИ
КТ
лапароскопия
ФГДС
Осложнения:ранние и поздние
Ранние:шок, ферментативный перитонит, ж-к
кровотечение, желтуха,
острая печеночная
недостаточность, интоксикационные
психозы.
Поздние(возникают
с 10-12 дня): абсцессы брюшной полости,
гнойные поражения поджелудочной железы,
флегмона забрюшинной клетчатки, свищи,
поджелудочной железы и ЖКТ, сепсис,
кисты железы.
Лечение:комплексное, консервативное.
Принципы лечения:
Создание
физиологического покоя железе – голод
от 3 до 7 сутокПромывание желудка
охлажденной водой с добавлением
бикарбоната натрия с последующей
аспирациейБ-ба с болью:
новокаиновые блокады (паранефральная,
параумбиликальная), анальгетики,
спазмолитикиАнтиферментная
терапия – применение ингибиторов
протеаз: трасилол, контрикал, гордокс,
овомин и др. – ударными дозами каждые
3-4 часаУгнетение
поджелудочной секреции: атропин,
метацин, циметидин, сандостатин, омезЖелчегонные
Антигистаминные
Антибиотики
Цитостатики(
5-фтоурацил, фторафур)Инфузионная
терапия: переливание полиглюкина с
новокаином (полиглюкин-новокаиновая
смесь – на 400 мл полиглюкина 20-30 мл 1%
р-ра новокаина), белковых препаратов
(альбулина, плазмы). С целью снятия
интоксикации – гемодез, 5% р-р глюкозы,
р-р Рингера-Люкка и др. Мощными средствами
дезинтоксикации являются методы
форсированного диуреза, гемолимфорсорбция,
перитонеальный лапароскопический
диализСердечные средства
Витамин группы С,
В
При
неэффективности консервативного лечения
в течение 48-72 ч,
выраженных деструктивных
изменениях в железе, явлениях перитонита,
нарастающей желтухи — показано оперативное
лечение (срочная или экстренная операция).
Операция заключается
в лапаротомии, вскрытии сальниковой
сумки, промывании брюшной полости
антисептиками и дренировании сальниковой
сумки. При панкреонекрозе – некрэктомия
или резекция железы с дренированием
тампонами и трубками. В забрюшинном
пространстве оставляют микроирригаторы
(4-6) для введения лекарственных препаратов.
Прогноз при деструктивных формах острого
панкреатита серьезный. Послеоперационная
летальность достигает 20-36%.
Больные с легкими
формами после лечения выписываются на
амбулаторное лечение сроком до 10 дней,
в течение которых должны строго соблюдать
диету. При тяжелых формах, особенно
после операции, б-ной может находиться
на б/листке до 4-х месяцев. Если за этот
срок не наступает выздоровление, его
направляют на МРЭК, где устанавливают
степень утраты трудоспособности или
устанавливают группу инвалидности. Все
б-ные, перенесшие панкреатит, должны
постоянно соблюдать диету.
Особенности ухода:строгий постельный режим. Б-ные с тяжелыми
формами находятся в отделении интенсивной
терапии. Голод в течение 4-5 дней, питание
парентеральное. Постоянная аспирация
желудочного содержимого, промывание
желудка холодной водой, холод на
эпигастральную область. С 4-5 дня дают
глотками кипяченую воду, а затем жидкую
пищу дробными порциями. При улучшении
состояния постепенно расширяют диету
(до стола № 5). При наличии микроирригаторов
и дренажей вводят лекарственные препараты
через них, и осуществляют уход за ними.
После операции осуществляют уход за
раной, профилактику послеоперационных
осложнений.
Соседние файлы в предмете [НЕСОРТИРОВАННОЕ]
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
Источник
Опубликовано: 15 октября 2014 в 10:28
 Желудок – это мышечный орган пищеварительной системы, являющийся резервуаром для съеденной пищи, в котором происходит химическая реакция распада продуктов на жиры белки и углеводы. Орган, расположенный в левом подреберье по соседству с поджелудочной железой, выполняет функцию всасывания и секреторную, вырабатывая желудочный сок.
Желудок – это мышечный орган пищеварительной системы, являющийся резервуаром для съеденной пищи, в котором происходит химическая реакция распада продуктов на жиры белки и углеводы. Орган, расположенный в левом подреберье по соседству с поджелудочной железой, выполняет функцию всасывания и секреторную, вырабатывая желудочный сок.
Близость расположения, а также общая функциональная деятельность этих двух органов предполагает взаимообусловленность заболеваний. При гастрите желудка, как правило, реактивный панкреатит является сопутствующим заболеванием, и наоборот воспаление поджелудочной железы, может спровоцировать обострение язвы на слизистой органа. Поэтому при жалобах больного, что у него болит желудок, врач, прежде чем назначить лечение, подтвердит или исключит панкреатит.
Болезни желудка и панкреатит
При язвенной болезни наблюдается локально выраженный дефект слизистой оболочки желудка, вызываемый действием желчи или пепсина – кислот, провоцирующих трофическую патологию, которая при заживлении образует рубец. Язвенная болезнь часто рецидивирует, поэтому участков фиброза на слизистой органа может быть множество, что снижает его основные функции и увеличивает нагрузку на поджелудочную железу при пищеварении.
Гастрит – это воспалительный процесс стенок органа. Хроническая форма этой болезни довольно распространена в современном обществе злоупотребляющим фаст-фудом, режимом питания и алкоголем. Постоянное вяло текущее воспаление, сниженная функция выработки поджелудочного сока при гастрите, так же как и язвенная болезнь часто провоцирует воспаление поджелудочной железы, расположенной по соседству. Врачами даже выделяется в отдельный тип – гастрогенный панкреатит – воспаление поджелудочной железы на фоне хронических заболеваний желудочно-кишечного тракта, лечение которого начинается с устранения основной причины.
Но не только тогда, когда имеется боль в желудке, может воспалиться поджелудочная железа, обратная реакция также достаточно распространена. Например, хронический панкреатит, длительное время протекающий в железе и провоцирующий его внешнесекреторную дисфункцию, часто становится причиной недугов главного пищеварительного органа. Механизм патологического процесса таков: недостаточное количество пищеварительных ферментов нарушают процесс пищеварения, поэтому плохо обработанная пища надолго задерживается в желудке, где подвергается воздействию бактерий. Возникают бродильные и гнилостные процессы, вызывающие как гастрит, так и рецидив язвенной болезни. Поэтому лечение язвы не будет успешным, пока врач не устранит ферментную недостаточность.
Язва желудка и панкреатит
 Язва желудка – приобретенный хронический недуг, в течение которого образовывается язвенный дефект слизистых поверхностей желудка. Причин возникновения подобной болезни – огромное множество. Но, ведущей, специалисты называют дисбаланс между защитными функциями желудка и, так называемыми, «факторами агрессии». Проще говоря, жидкость, которую он производит, не может справиться с производимыми ферментами, а также соляной кислотой. Зачастую, к подобному состоянию приводит такое распространенное хроническое заболевание, как панкреатит. В особую зону риска попадают те пациенты, которые не придерживаются предписанного рациона питания, регулярно нарушают назначенный режим, а также игнорируют процесс терапии.
Язва желудка – приобретенный хронический недуг, в течение которого образовывается язвенный дефект слизистых поверхностей желудка. Причин возникновения подобной болезни – огромное множество. Но, ведущей, специалисты называют дисбаланс между защитными функциями желудка и, так называемыми, «факторами агрессии». Проще говоря, жидкость, которую он производит, не может справиться с производимыми ферментами, а также соляной кислотой. Зачастую, к подобному состоянию приводит такое распространенное хроническое заболевание, как панкреатит. В особую зону риска попадают те пациенты, которые не придерживаются предписанного рациона питания, регулярно нарушают назначенный режим, а также игнорируют процесс терапии.
В таком случае оба заболевания довольно быстро прогрессируют. И при отсутствии должного лечения, совокупность этих недугов может стать причиной возникновения еще более тяжкого недуга, такого, как рак.
Нередко игнорирование терапии при язве желудка и панкреатите, может привести к необходимости проведения хирургического вмешательства. Во время, которого, производится перерезание нервов, которые стимулируют секрецию кислоты в желудке.
Рак желудка и поджелудочной железы
 Медицинское название рака – опухоль. Она может развиться абсолютно в любом органе человеческого организма, а впоследствии, начать метастазировать. То есть приводить к тому, что опухоль будет развиваться и в иных органах. Подобная способность рака зависит от множества факторов. В частности, вида опухоли и ее стадии. В связи с этим, новообразование из которых произошли метастазы, называется первичной опухолью. Сами же метастазы относят к вторичным. Однако по сути, это один тот же рак.
Медицинское название рака – опухоль. Она может развиться абсолютно в любом органе человеческого организма, а впоследствии, начать метастазировать. То есть приводить к тому, что опухоль будет развиваться и в иных органах. Подобная способность рака зависит от множества факторов. В частности, вида опухоли и ее стадии. В связи с этим, новообразование из которых произошли метастазы, называется первичной опухолью. Сами же метастазы относят к вторичным. Однако по сути, это один тот же рак.
Что же касается одновременного образования различных опухолей в двух соседних органах, как то рак желудка и поджелудочной железы, то это в медицинской практике встречается крайне редко. И лишь у пациентов, которые страдают серьезным расстройством в работе иммунной системы. Например, в случае СПИДа, синдроме «ленивых лейкоцитов». Именно у такой категории пациентов может наблюдаться одновременное развитие двух полноценных опухолей в этих двух органах.
Опухоль в желудке и поджелудочной железе может диагностироваться, но, одна из них является первичной, а вторая – всего лишь метастазом.
УЗИ и лечение желудка и поджелудочной железы
 Ультразвуковое исследование желудка и поджелудочной железы дает возможность своевременно диагностировать множество различных недугов данных органов. Во время процедуры, доктор изучает форму, размер, органа, его структуру и однородность, наличие новообразований.
Ультразвуковое исследование желудка и поджелудочной железы дает возможность своевременно диагностировать множество различных недугов данных органов. Во время процедуры, доктор изучает форму, размер, органа, его структуру и однородность, наличие новообразований.
Данное исследование является довольно длительным и осложняется тем, что поджелудочная железа располагается за кишечником и желудком, в которых содержатся газы. По этой причине, нередко перед прохождением УЗИ больному настоятельно рекомендуется соблюдать специальную диету, цель которой – свести к минимуму данный физиологический процесс.
Что же касается лечения желудка и поджелудочной железы, как правило, оно проводится комплексно и направлено на одновременную терапию двух органов. При назначении предписаний, врач обязательно учитывает сопутствующие заболевания, возможность приема того или иного препарата без существенного вреда для отдельно взятого органа. Также учитывается общее состояние пациента, возраст, этиология заболевания, его стадия. Конкретный вид лечения назначается и подбирается индивидуально, после проведения ряда исследований, в том числе и УЗИ.
Источник
Острый панкреатит – это воспаление поджелудочной железы, развивающееся на фоне различных провоцирующих факторов, и требующее неотложного врачебного вмешательства.
По разным данным, смертность от острого панкреатита может достигать до 40%. Опасность заболевания заключается в быстром развитии тяжелых осложнений, вплоть до полного некроза поджелудочной железы. Однако своевременно и правильно проведенное лечение позволяет их избежать, и пациент полностью выздоравливает.
Что это такое?
Острый панкреатит — остро протекающее асептическое воспаление поджелудочной железы демаркационного типа, в основе которого лежат некробиоз панкреатоцитов и ферментная аутоагрессия с последующим некрозом и дистрофией железы и присоединением вторичной гнойной инфекции.
Летальность, несмотря на применение современных методик консервативного и оперативного лечения, высокая: общая 7—15 %, при деструктивных формах — 40—70 %.
Причины
Острый панкреатит фиксируется у взрослых людей 30—40 лет. Риску подвержено больше мужское население, чем женское. Частота возникновения формы выше у людей, злоупотребляющих алкогольными напитками и страдающих патологией желчных путей, таких как:
- дискинезия желчетока по гипертоническому типу;
- холецистит в хронической или острой форме;
- желчнокаменная болезнь.
Остальные причины возникновения панкреатита:
- гипертриглицеридемия;
- сбои в системе кровообращения железистой ткани;
- муковисцидоз;
- гемолитико-уремический синдром;
- гиперпаратиреоз;
- травмы живота;
- наследственность;
- аутоиммунные болезни;
- засор протоков поджелудочной или общего желтетока;
- повреждения каналов и железы при операции;
- неконтролируемое применение лекарств;
- последствия тяжелых ОРВИ, паротита, микоплазмоза, пневмонии, гепатитов;
- разные болезни ЖКТ.
Острый панкреатит может протекать в двух формах:
- легкая – органы и системы поражены слабо. Заболевание хорошо поддается лечению, выздоровление наступает быстро;
- тяжелая – в тканях и органах отмечаются ярко выраженные нарушения, не исключаются некрозы тканей, абсцессы и кисты.
Клиническая картина этого заболевания в тяжелой форме также может сопровождаться:
- внутри железы наблюдается скопление жидкости;
- инфицирование тканей и их некроз;
- ложная киста;
- в железе или же на близлежащих к ней тканях скапливается гной.
Механизм развития
Когда поджелудочная железа функционирует нормально, ферменты, которые она вырабатывает, выделяются в просвет двенадцатиперстной кишки и под влиянием определенных разрешающих факторов активируются. Таким образом протекает физиологический процесс пищеварения – расщепление белков, жиров и углеводов на более простые составляющие.
Однако по ряду причин, описанных выше, активация ферментов может начаться еще внутри самой железы. Происходит лизис ее тканей с последующим их отмиранием, отек и сдавление ткани железы межклеточной жидкостью, спазм сосудистой сети и нарушение кровообращения в органе. Большой панкреатический проток закупоривается. Панкреатический сок не находит привычного выхода, происходит его застой и возрастает агрессия пищеварительных ферментов против железистой ткани.
Поджелудочная железа увеличивается в размерах, в ней сначала развивается асептическое (неинфекционное) воспаление. Происходит выпот жидкости, насыщенной активными ферментами, в брюшную полость, раздражается висцеральная (покрывающая органы брюшной полости) и пристеночная брюшина. Сдавливаются нервные окончания и раздражаются болевые рецепторы, которыми брюшина богата. Сначала боль возникает непосредственно в проекции самой поджелудочной железы – левее от пупка с отдачей в поясницу. Затем болит уже весь живот, развивается перитонит.
Происходит всасывание избытка ферментов и продуктов некроза в сосудистое русло, развивается интоксикация, поднимается температура, учащается пульс, снижается артериальное давление. У пациента наблюдается токсико-болевой шок. По лимфатическим путям из кишечника в зону воспаления попадают микроорганизмы (кишечная палочка, клостридии, стафилококк, протей и др.). Перитонит приобретает гнойный характер и лечению поддается крайне тяжело, летальность на этой стадии достигает 70%.
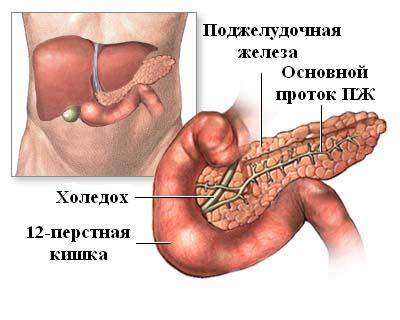
Симптомы острого панкреатита
Чёткой клинической картины симптомов при остром панкреатите нет. В связи с этим для точной диагностики необходим целый ряд дополнительных исследований.
Жалобы на острую боль в животе, тошноту, рвоту дуоденальным содержимым, не приносящую облегчения, вздутие живота. Как правило, из-за интоксикации и рвоты наступает нарушение водно-электролитного баланса, обезвоживание, которое играет важную роль в патогенезе заболевания. Могут появляться геморрагические синюшные пятна на левой боковой стенке живота, иногда с желтоватым оттенком (симптом Грея Тернера). Возможно возникновение пятен у пупка (симптом Куллена).
Часто после перенесённого острого панкреатита образуются псевдокисты поджелудочной железы. Увеличиваясь в размерах и накапливая патологическую жидкость, псевдокиста за счёт сдавления окружающих органов может вызывать боли, нарушение движения пищи в желудке и двенадцатиперстной кишке. Возможно нагноение псевдокисты.
Иногда отёк или склероз в области головки поджелудочной железы приводят к клинической картине, напоминающей сдавление протоков жёлчных путей и протока поджелудочной железы (Вирсунгова протока). Подобная картина наблюдается при опухолях головки поджелудочной железы, поэтому такую форму панкреатита называют псевдотуморозной. Нарушение оттока жёлчи в таких случаях может вызывать механическую желтуху.
Наиболее частой причиной гибели больных острым панкреатитом в первые дни заболевания является эндогенная интоксикация, сопровождающаяся развитием циркуляторного гиповолемического шока, отёка головного мозга, острой почечной недостаточностью.
Осложнения
Возможны такие последствия:
- Панкреонекроз.
- Рак поджелудочной железы.
- Механическая желтуха.
- Панкреатическая кома.
- Кисты и псевдокисты поджелудочной железы.
- Абсцесс поджелудочной железы.
- Реактивный гепатит.
- Реактивный плеврит.
При осложнениях происходит изменение привычного характера заболевания: изменяется характер, локализация и интенсивность болей, она может стать постоянной. Развитие осложнений при хроническом панкреатите может произойти в любом периоде болезни и требует немедленного осмотра врача и госпитализации в хирургический стационар, так как многие осложнения представляют непосредственную угрозу жизни пациента.
Диагностика
Диагностика заключается в следующих процедурах:
- сборе анамнеза, визуальном обследовании больного путем пальпации области живота, выявления причин резкой боли;
- эндоскопическая ультрасонография (помимо оценки размеров и структуры поджелудочной железы, исследование изучает состояние ее протоков); ангиография (может подтвердить расстройства кровоснабжения воспаленной поджелудочной железы);
- УЗИ для выявления степени увеличения поджелудочной в размерах, установки этиологии болезни при наличии скопления газов или жидкости в петлях кишечника; подробнее о том, как проводится УЗИ поджелудочной железы →
- физикального исследования для определения точной визуализации ложной кисты либо абсцесса, дорожки некроза за пределами поджелудочной ближе к кишечнику;
- лапароскопия (осуществляет непосредственный визуальный осмотр органов, находящихся в брюшной полости, обнаруживая свидетельства острого панкреатита: области жирового некроза на брюшине и сальниках, излишнюю жидкость в животе, разные кровоизлияния, покраснение брюшины, отек сальников).
- КТ как более точного метода диагностики в отличие от УЗИ без помех путем введения контрастного вещества в полоть брюшины для выявления полной или локальной визуализации, степени увеличения железы в размерах и отечности, наличия очагов некроза и их локализации.
Дополнительно проводится дифференцированная диагностика на отделение острого панкреатита от холецистита, острого аппендицита, кишечной непроходимости, желудочно-кишечного кровотечения прободения язвы желудка, абдоминального ишемического синдрома.
Лечение острого панкреатита
При остром панкреатите лечение возможно только в условиях стационара, под наблюдением квалифицированных специалистов, это считается очень опасным состоянием. При подозрении на острый панкреатит следует срочно вызвать Скорую помощь и человека следует срочно госпитализировать.
Иногда несвоевременное оказание медицинской помощи может стоить человеку жизни. Первую помощь, которую можно оказать человеку с приступом панкреатита, симптомы которого очевидны, заключается в прикладывании холода на живот, приеме спазмолитика — На-шпа, Папаверин, а также отказ от приема любой пищи и постельный режим до приезда Скорой помощи.
В первые 3-5 суток, больному назначается диета 0, это означает – голод. Начиная со вторых суток необходимо питьё щелочной воды (Боржоми, Ессетуки №4) в больших количествах, примерно до 2 литров в сутки. На 3-5 день разрешаются лёгкие, жидкие каши (кроме пшеничной). На 5-6 сутки можно добавить в рацион лёгкие нежирные супы, кефир, чаи, нежирную рыбу и другие. Пища должна быть тёплой (не горячей или холодной), мелкоизмельчённой, полужидкой консистенции.
Медикаментозное лечение острого панкреатита
- Для улучшения микроциркуляции: применяется внутривенное введение растворов (Реополиглюкин, Гемодез и другие).
- Обезболивание: из-за выраженной боли введение только обезболивающих препаратов не позволяет её устранить, поэтому проводиться различные виды блокад (сакроспинальная новокаиновая блокада, паранефральная, эпидуральная анестезия с введением анестетика через катетер) с внутривенным введением обезболивающих препаратов (Трамадол, Баралгин и другие).
- Устранение признаков шока (низкого давления): проводится при помощи внутривенного введения растворов (Полиглюкина, Альбумина и другие).
- Коррекция дефицита воды и электролитов: проводится при помощи внутривенного введения растворов, содержащие соль (NaCl, KCl и другие).
- Предотвращение гнойных осложнений и перитонита: проводится при помощи применения антибиотиков широкого спектра действия (Ципрофлоксацин, Имипенем, Метронидазол и другие).
- Выведение избытка ферментов из организма: проводится при помощи форсированного диуреза, после внутривенного введения растворов назначается диуретик (Лазикс); плазмоферез.
- Снижение выработки ферментов поджелудочной железой: статины (Соматостатин), ингибиторы протеаз (Контрикал, Гордокс). Антисекреторные препараты (Квамател, Омепразол) применяются для нейтрализации желудочного содержимого, так как соляная кислота является мощным стимулятором секреции поджелудочной железы.
Примерно 10-15% больных, у которых острый панкреатит перешёл в стадию гнойных осложнений, нуждаются в хирургическом лечении. Проводится под общим наркозом с интубацией лёгких, удаляются из поджелудочной железы участки некроза (мертвая ткань).
Реабилитация в домашних условиях
Пациентам в период ремиссии рекомендуется придерживаться режима труда и отдыха. Запрещается курение и употребление алкоголя. Санаторно-курортное лечение – только при стойкой ремиссии и отсутствии симптомов. Показаны бальнеологические курорты с гидрокарбонатными водами малой и средней минерализации. Это Ессентуки, Трускавец, Моршин, Железноводск, Боржоми. Крайне осторожно надо относиться и к физиотерапевтическим процедурам, проводить их только при стойкой ремиссии.
При остром панкреатите временная нетрудоспособность нередко затягивается. Она зависит не столько от самочувствия больного, сколько от полного исчезновения патологических местных (пальпаторных, сонографических и др.) и лабораторных симптомов. В некоторых случаях требуется последующее временное или постоянное трудоустройство по линии ВКК. Противопоказана работа, связанная со значительным физическим напряжением, сотрясением тела, травматизацией области живота, контактом с ядами, и работа, препятствующая соблюдению диетического режима.
При тяжелой, затяжной, форме острого панкреатита без оперативного лечения возникает длительная нетрудоспособность, приводящая к инвалидности III или II группы.

Профилактика
Основная профилактика острого панкреатита заключается в соблюдении диеты, приеме пищи небольшими порциями до нескольких раз в сутки, отказе от острых, жирных и копченых блюд. Важно своевременно, не реже 1 раза в год, проходить плановую диагностику. Не отказываться от своевременного лечения гастрита, холецистита, вирусного гепатита, врожденных пороков в поджелудочной железе.
Посещать гастроэнтеролога не реже 2 раз в год и не откладывать поход к специалисту при подозрении на развитие острого панкреатита. Важно всегда помнить, что только полноценная и вовремя оказанная лечебная помощь позволит быстро устранить все неприятные признаки острого панкреатита, привести показатели анализов крови и мочи в норму.
Если же не удалось избежать заболевания, то сдача анализов должна стать периодической, а наблюдение у гастроэнтеролога — постоянным.
Источник


