Острая форма хронического панкреатита лечение
Общие сведения
Панкреатит — это название целой группы болезней и симптомов, при которых происходит воспалительный процесс поджелудочной железы. Если проявляется такой процесс, то ферменты, продуцируемые поджелудочной железой, не попадают в двенадцатиперстную кишку. Следовательно, они начинают активно действовать уже в поджелудочной железе, постепенно разрушая ее. Таким образом, происходит так называемый процесс самопереваривания. Такая патология чревата последующим поражением других органов, ведь при постепенном разрушении поджелудочной железы происходит выделение токсинов и ферментов. В свою очередь, они могут оказаться в кровотоке и повредить другие органы. Поэтому острый панкреатит необходимо лечить сразу же после установления диагноза. При таком состоянии лечение проводят в основном в стационаре.
У женщин панкреатит диагностируется чаще, чем у мужчин. Также панкреатиту более подвержены тучные и пожилые люди.
Как развивается панкреатит?
В протоках поджелудочной железы постепенно повышается давление, и ферменты, поступая в ткань железы, стимулируют процесс ее разрушения. Если панкреатит переходит в более тяжелую форму (в данном случае речь идет о панкреонекрозе), то для патологического процесса характерно омертвление значительной части ткани поджелудочной железы. Если при развитии такого процесса не производится адекватное лечение, то некроз может позже задеть также жировую клетчатку, которая окружает поджелудочную железу, затронуть ряд других органов, которые располагаются в забрюшинном пространстве. При попадании активных ферментов поджелудочной железы в брюшную полость у больного развивается панкреатогенный асептический перитонит. При таком состоянии отсутствие лечения приводит к летальному исходу.
Формы панкреатита
Панкреатит принято подразделять на несколько видов. В зависимости от того, какой характер течения недуга наблюдается, панкреатит может быть острым, острым рецидивирующим, хроническим, а также возможно обострение хронического панкреатита.
В свою очередь, острый панкреатит может развиваться в нескольких формах. При интерстициальном панкреатите возникает острый отек поджелудочной железы; при геморрагическом панкреатите в ткани железы происходит кровоизлияние; при остром панкреонекрозе железа уплотняется, и на ней появляются очаги распада. Если у больного панкреатит сочетается с острым холециститом, то в данном случае речь идет об остром холецистопанкреатите. Гнойный панкреатит диагностируется, если в железе есть очаги гнойного расплавления. Все эти формы панкреатита постепенно могут переходить из одной в иную.
При остром панкреатите у больного происходят постепенные воспалительные изменения тканей железы, а также появляются очаги некроза. Постепенно такое состояние сменяет фиброз, атрофия либо обызвествление железы. Однако в некоторых случаях острый панкреатит проявляется исключительно воспалительным процессом с отеками определенного отдела поджелудочной железы. В других случаях имеет место некроз, нагноение и возникновение множественных кровоизлияний в ткани и абсцессов. При таком развитии острого панкреатита состояние больного является крайне тяжелом и может закончиться летальным исходом, даже если лечение будет адекватным.
Хронический панкреатит – это форма болезни, при которой воспаление прогрессирует медленно, при этом функции поджелудочной железы постепенно нарушаются. В итоге может возникнуть фиброз ткани поджелудочной либо ее обызвествление. При хроническом панкреатите чередуются периоды ремиссий и обострений. Следствием хронического воспалительного процесса тканей поджелудочной железы может в итоге стать ослабленная функция переваривания пищи. У таких больных часто позже развивается сахарный диабет. При хроническом панкреатите воспалительный процесс может развиваться либо в железе в целом, либо в ее отдельных частях.
При хроническом панкреатите также принято различать несколько разных форм заболевания. Если у больного наблюдается бессимптомная форма болезни, то в таком случае его самочувствие остается нормальным длительный период времени. При болевой форме хронического панкреатита вверху живота постоянно проявляется боль, значительно возрастающая в период обострения. При хроническом рецидивирующем панкреатите боль проявляется только при рецидиве недуга. Реже всего встречается «псевдоопухолевая» форма болезни, при развитии которой происходит увеличение головки железы, разрастается фиброзная ткань, и размеры железы увеличиваются.
Выделяется также реактивный панкреатит, при котором острый панкреатит сочетается с обострением болезней двенадцатиперстной кишки, желудка, желчного пузыря, печени.
Причины панкреатита
Нормальную работу поджелудочной железы человека иногда нарушает употребление очень острой, жареной, жирной еды. Также развитию панкреатита способствует переедание, хроническое либо острое алкогольное отравление. Стимулировать резкое выделение панкреатического сока может также возбуждение нервно-психического характера.
Следовательно, более высокий риск развития панкреатита есть у тех людей, которые постоянно злоупотребляют спиртным. Также панкреатит чаще развивается у беременных женщин и у молодых мам в послеродовой период. Залогом предупреждения развития панкреатита является правильный подход к формированию рациона питания. Следовательно, болезнь часто диагностируется у тех, кто регулярно ест нездоровую пищу: фастфуд, однообразную еду, пищу с высоким содержанием красителей и других химических примесей.
Развитие у больного хронического панкреатита очень часто происходит после перенесенной острой формы недуга. Однако достаточно часто хронический панкреатит развивается и как последствие других болезней: холецистита, язвенной болезни, болезней кишечника, печени и др.
Чаще всего причиной развития панкреатита становится желчекаменная болезнь. Кроме того, панкреатит моет проявиться на фоне сильных отравлений, травм, вирусных болезней, проведения хирургических операций и эндоскопических манипуляций. Иногда хронический панкреатит обостряется вследствие получения слишком больших доз витаминов А и Е.
Симптомы панкреатита
При острой и хронической форме заболевания симптомы панкреатита проявляются по-разному. К тому же после того, как человек перенес острый панкреатит, у него могут образоваться псевдокисты поджелудочной железы, относящиеся к хроническому панкреатиту. С другой стороны при хронической форме болезни может развиться и острый панкреатит.
Если у больного развивается острый панкреатит, то его признаки напрямую зависят от того, какая форма и стадия болезни имеет место, а также от некоторых индивидуальных особенностей каждого человека. Наиболее выраженным и постоянным симптомом панкреатита острой формы является сильная боль в животе. Болевые ощущения постоянные, тупые либо режущие. Если заболевание прогрессирует, боль усиливается и даже иногда становится причиной шока. Место локализации боли – правое либо левое подреберье, под ложечкой. Если поражается вся поджелудочная железа, то боль носит опоясывающий характер. Кроме того, симптомами панкреатита острой формы является икота, сухость во рту, отрыжка, тошнота. Человек страдает от частой рвоты, в которой обнаруживается примесь желчи. Однако после рвоты облегчения больной не чувствует. Стул у человека, страдающего острым панкреатитом, кашицеобразный, в нем можно обнаружить части не переваренной пищи. Стул отличается неприятным запахом, пенистый.
Если заболевание прогрессирует, то общее состояние организма больного ухудшается очень быстро. Пульс учащается, температура тела возрастает, снижаются показатели артериального давления. Человека постоянно беспокоит одышка, на языке наблюдается обильный налет, на теле постоянно появляется липкий пот. Черты лица больного выглядят заостренными, кожа бледнеет и постепенно становится землисто-серой. Во время осмотра врач обнаруживает сильное вздутие живота, кишечник и желудок не сокращаются. В процессе пальпации болезненного живота длительное время не определяется напряжение мышц. Позже появляются симптомы раздражения брюшины.
У больных острым панкреатитом может со временем развиться ряд серьезных осложнений и со стороны органов брюшной полости, и со стороны органов за пределами брюшины. Наиболее распространенными осложнениями являются абсцессы и флегмоны сальниковой сумки, перитонит, язвы и эрозии ЖКТ, отек и абсцессы легких, экссудативный плеврит, пневмония. Очень часто острый панкреатит провоцирует развитие гепатита, также вследствие заболевания повышается содержание в крови сахара, кроме того, сахар обнаруживается и в моче больного.
Симптомы панкреатита хронической формы выражаются болевыми ощущениями под ложечкой в период обострения, болями в левом подреберье, отдающими в лопатку либо в грудную клетку. В некоторых случаях возможно проявление боли опоясывающего характера, которая варьируется от тупой до очень резкой. Такие ощущения напоминают боль при панкреатите острой формы. После употребления жирной еды больной может страдать от сильной рвоты. Кроме того, симптомами хронического панкреатита часто становится сильное похудение, сухость во рту, поносы, тошнота. Даже в период, когда обострения болезни не наблюдается, человека может тошнить, он страдает от запоров, тупой боли. Если в этот период наблюдаются поносы, то это свидетельствует о том, что способности поджелудочной железы переваривать нарушены очень сильно.
Диагностика панкреатита
Диагностировать это заболевание, как правило, несложно, так как его симптомы практически всегда ярко выражены. Но все же врач для назначения адекватного лечения должен обязательно определить форму заболевания. Для этого целесообразно проведение лапароскопии – метода, позволяющего осмотреть с помощью специального инструмента брюшную полость изнутри.
При подозрении на острый панкреатит проводятся некоторые лабораторные анализы. Это общее исследование крови, анализ мочи, биохимические исследования. Аналогичные анализы проводятся при подозрении на хронический панкреатит. Однако биохимические исследования важно проводить в период обострения заболевания. Проводится также специальное исследование кала.
Лечение панкреатита
Важно, чтобы лечение панкреатита острой формы проводилось обязательно в стационаре под контролем специалиста. Поэтому при подозрении на острый панкреатит больного следует сразу же госпитализировать. Но до того как человек будет доставлен в больницу, в домашних условиях следует сделать все для того, чтобы избежать болевого шока. Важно не принимать пищи, а врачи скорой помощи в некоторых случаях через зонд извлекают пищу, принятую ранее. На верхнюю часть живота прикладывается холод для замедления продукции пищеварительных ферментов поджелудочной железой. Чтобы снять спазм, рекомендуется под язык капнуть 1-2 капли Нитроглицерина либо ввести внутримышечно препарат, снимающий спазмы, например, но-шпу. Врачи скорой помощи обязательно вводят обезболивающее средство.
В стационаре для лечения панкреатита острой формы используются консервативные методы терапии. В частности, в кровоток вводятся разнообразные растворы – солевые растворы, белковые препараты, глюкоза, с помощью которых преодолевается интоксикация и болевой синдром. Также нормализуется кислотно-щелочное равновесие.
Чтобы облегчить боль и снять спазмы, применяются препараты-спазмолитики. А для поддержания нормальной деятельности сердца используют сердечные препараты. Кроме того, комплексное лечение предусматривает прием витаминов группы В, витамина С, мочегонных препаратов, которые предотвращают отек поджелудочной железы и способствуют выведению продуктов распада. В обязательном порядке в курс лечения входят препараты, подавляющие выработку ферментов поджелудочной кислоты.
Рекомендуется употребление минеральной воды без газа, а вот пищу больные с острым панкреатитом могут принимать только спустя 4-5 суток после острого начала заболевания. Изначально рекомендуется принимать простоквашу (по 100 г продукта каждые полчаса), а на следующий день до этого рациона добавляется 200 грамм творога. В следующие дни лечения пациент должен строго следовать специальной диете, так как правильное питание при панкреатите – важнейший фактор, способствующий излечению.
Если консервативное лечение неэффективно, то необходимо проводить хирургическое вмешательство. Как правило, операция проводится спустя 10-14 суток после того, как начинается острый панкреатит. Показанием для более быстрого проведения операции являются некоторые осложнения. Хирургическое вмешательство предполагает удаление части поджелудочной железы, которая подверглась некрозу, и проведение санации брюшной полости.
Если имеет место обострение хронического панкреатита, то лечение проводится по той же схеме, что и терапия острого панкреатита. Больные хроническим панкреатитом должны постоянно придерживаться диеты, а также регулярно принимать препараты, компенсирующие секреторную недостаточность и ощелачивающие препараты (например, альмагель). При проявлении боли показаны средства, снимающие спазм — папаверин, атропин, но-шпа, препараты с обезболивающим эффектом. Больным с хроническим панкреатитом следует периодически посещать специальные санатории и проходить там лечение.
Существует много проверенных народных средств, помогающих справиться с заболеванием. Трижды в день перед едой больным хроническим панкреатитом рекомендуется принимать по полстакана овсяного киселя. Чтоб его приготовить, нужно один стакан предварительно промытого овса залить 1 л воды и настаивать 12 часов. После этого кисель варится 30 минут и настаивается еще 12 часов. Перед употреблением его нужно разбавить водой до первоначального объема и процедить.
Полезно утром принимать смесь свежевыжатого сока картофеля и моркови: натощак нужно выпить 200 г такой смеси. Курс лечения продолжается неделю, после чего следует недельный перерыв.
Доктора
Лекарства
Диета, питание при панкреатите
Особое внимание больным панкреатитом следует обращать на питание. В остром периоде диета при панкреатите направлена на максимально щадящий режим для поджелудочной железы. Так, в первые дни острой формы болезни (как правило, на протяжении двух дней) рекомендуется полный отказ от пищи. В день можно употребить до шести стаканов минеральной воды, слабого чая либо отвара шиповника. После этого на протяжении недели диета при панкреатите очень строгая, с минимальным содержанием калорий. В эти дни можно употреблять протертый творог, постное мясо, картофель, кабачки.
Во время ремиссии такая диета становится уже более калорийной: дневной рацион содержит около 2500 килокалорий. При этом питание максимально полноценное, ведь соблюдение такой диеты продолжается много лет.
В день больной должен употребить не менее 120 граммов белка. При этом лучше отказаться от легкоусвояемых углеводов, которые содержатся в меде, сахаре, сладостях. Важно ограничить количество жира. Категорически запрещено употреблять ту пищу, которая раздражает слизистую оболочку. Нельзя есть жаренное: больные панкреатитом включают в рацион исключительно запеченные, вареные, тушеные блюда.
Так, больным, соблюдающим диету при панкреатите, можно включить в рацион следующие блюда и продукты: пшеничный хлеб вчерашней выпечки либо сухарики, вегетарианские супы со сметаной, нежирное мясо и рыбу, омлет, творог, кефир, разнообразные каши, сливочное и растительное масло, овощи с низким содержанием клетчатки, яблоки некислые, соки из фруктов и ягод без сахара. В то же время нельзя есть жирного мяса, крепких бульонов, колбасных изделий, консервов, жареных блюд, бобовых, копченостей. Запрещается кофе, шоколад, алкоголь, газированные напитки. Еда всегда должна быть немного подогретой, но не горячей. Оптимальный режим питания – 5-6 раз в день.
Профилактика панкреатита
Чтобы не допустить развития этого недуга, крайне важно питаться рационально и регулярно. Не следует употреблять спиртное, особенно если алкоголь при этом сочетается с жирной едой. Более часто панкреатит развивается у людей, хронически употребляющих алкоголь, однако болезнь может проявиться и после однократного обильного принятия спиртного. Важно бросить курить, вовремя лечить все болезни ЖКТ, способствующие развитию панкреатита, следить за состоянием желчного пузыря.
Список источников
- Маев В.И., Казюлин А.Н., Кучерявый Ю.А. Хронический панкреатит. М.: Москва, 2005;
- Губергриц Н.Б., Христич Т.Н. Клиническая панкреатология. Донецк: ООО «Лебедь», 2000;
- Краткое руководство по гастроэнтерологии / под. ред. Ивашкина В.Т., Комарова Ф.И., Рапопорта С.И. М.: М-Вести, 2001;
- Маев И.В., Кучерявый Ю.А. Болезни поджелудочной железы. М. : ГЭОТАР-Медиа 2009;
- Лысенко М.В., Девятов А.С., Урсов С.В. Острый панкреатит: дифференцированная лечебно-диагностическая тактика. — М.: Литтерра, 2010.
Источник
Острый панкреатит – это воспаление поджелудочной железы, развивающееся на фоне различных провоцирующих факторов, и требующее неотложного врачебного вмешательства.
По разным данным, смертность от острого панкреатита может достигать до 40%. Опасность заболевания заключается в быстром развитии тяжелых осложнений, вплоть до полного некроза поджелудочной железы. Однако своевременно и правильно проведенное лечение позволяет их избежать, и пациент полностью выздоравливает.
Что это такое?
Острый панкреатит — остро протекающее асептическое воспаление поджелудочной железы демаркационного типа, в основе которого лежат некробиоз панкреатоцитов и ферментная аутоагрессия с последующим некрозом и дистрофией железы и присоединением вторичной гнойной инфекции.
Летальность, несмотря на применение современных методик консервативного и оперативного лечения, высокая: общая 7—15 %, при деструктивных формах — 40—70 %.
Причины
Острый панкреатит фиксируется у взрослых людей 30—40 лет. Риску подвержено больше мужское население, чем женское. Частота возникновения формы выше у людей, злоупотребляющих алкогольными напитками и страдающих патологией желчных путей, таких как:
- дискинезия желчетока по гипертоническому типу;
- холецистит в хронической или острой форме;
- желчнокаменная болезнь.
Остальные причины возникновения панкреатита:
- гипертриглицеридемия;
- сбои в системе кровообращения железистой ткани;
- муковисцидоз;
- гемолитико-уремический синдром;
- гиперпаратиреоз;
- травмы живота;
- наследственность;
- аутоиммунные болезни;
- засор протоков поджелудочной или общего желтетока;
- повреждения каналов и железы при операции;
- неконтролируемое применение лекарств;
- последствия тяжелых ОРВИ, паротита, микоплазмоза, пневмонии, гепатитов;
- разные болезни ЖКТ.
Острый панкреатит может протекать в двух формах:
- легкая – органы и системы поражены слабо. Заболевание хорошо поддается лечению, выздоровление наступает быстро;
- тяжелая – в тканях и органах отмечаются ярко выраженные нарушения, не исключаются некрозы тканей, абсцессы и кисты.
Клиническая картина этого заболевания в тяжелой форме также может сопровождаться:
- внутри железы наблюдается скопление жидкости;
- инфицирование тканей и их некроз;
- ложная киста;
- в железе или же на близлежащих к ней тканях скапливается гной.
Механизм развития
Когда поджелудочная железа функционирует нормально, ферменты, которые она вырабатывает, выделяются в просвет двенадцатиперстной кишки и под влиянием определенных разрешающих факторов активируются. Таким образом протекает физиологический процесс пищеварения – расщепление белков, жиров и углеводов на более простые составляющие.
Однако по ряду причин, описанных выше, активация ферментов может начаться еще внутри самой железы. Происходит лизис ее тканей с последующим их отмиранием, отек и сдавление ткани железы межклеточной жидкостью, спазм сосудистой сети и нарушение кровообращения в органе. Большой панкреатический проток закупоривается. Панкреатический сок не находит привычного выхода, происходит его застой и возрастает агрессия пищеварительных ферментов против железистой ткани.
Поджелудочная железа увеличивается в размерах, в ней сначала развивается асептическое (неинфекционное) воспаление. Происходит выпот жидкости, насыщенной активными ферментами, в брюшную полость, раздражается висцеральная (покрывающая органы брюшной полости) и пристеночная брюшина. Сдавливаются нервные окончания и раздражаются болевые рецепторы, которыми брюшина богата. Сначала боль возникает непосредственно в проекции самой поджелудочной железы – левее от пупка с отдачей в поясницу. Затем болит уже весь живот, развивается перитонит.
Происходит всасывание избытка ферментов и продуктов некроза в сосудистое русло, развивается интоксикация, поднимается температура, учащается пульс, снижается артериальное давление. У пациента наблюдается токсико-болевой шок. По лимфатическим путям из кишечника в зону воспаления попадают микроорганизмы (кишечная палочка, клостридии, стафилококк, протей и др.). Перитонит приобретает гнойный характер и лечению поддается крайне тяжело, летальность на этой стадии достигает 70%.
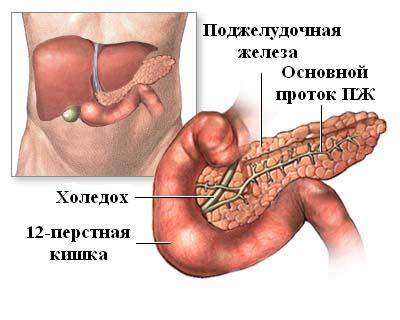
Симптомы острого панкреатита
Чёткой клинической картины симптомов при остром панкреатите нет. В связи с этим для точной диагностики необходим целый ряд дополнительных исследований.
Жалобы на острую боль в животе, тошноту, рвоту дуоденальным содержимым, не приносящую облегчения, вздутие живота. Как правило, из-за интоксикации и рвоты наступает нарушение водно-электролитного баланса, обезвоживание, которое играет важную роль в патогенезе заболевания. Могут появляться геморрагические синюшные пятна на левой боковой стенке живота, иногда с желтоватым оттенком (симптом Грея Тернера). Возможно возникновение пятен у пупка (симптом Куллена).
Часто после перенесённого острого панкреатита образуются псевдокисты поджелудочной железы. Увеличиваясь в размерах и накапливая патологическую жидкость, псевдокиста за счёт сдавления окружающих органов может вызывать боли, нарушение движения пищи в желудке и двенадцатиперстной кишке. Возможно нагноение псевдокисты.
Иногда отёк или склероз в области головки поджелудочной железы приводят к клинической картине, напоминающей сдавление протоков жёлчных путей и протока поджелудочной железы (Вирсунгова протока). Подобная картина наблюдается при опухолях головки поджелудочной железы, поэтому такую форму панкреатита называют псевдотуморозной. Нарушение оттока жёлчи в таких случаях может вызывать механическую желтуху.
Наиболее частой причиной гибели больных острым панкреатитом в первые дни заболевания является эндогенная интоксикация, сопровождающаяся развитием циркуляторного гиповолемического шока, отёка головного мозга, острой почечной недостаточностью.
Осложнения
Возможны такие последствия:
- Панкреонекроз.
- Рак поджелудочной железы.
- Механическая желтуха.
- Панкреатическая кома.
- Кисты и псевдокисты поджелудочной железы.
- Абсцесс поджелудочной железы.
- Реактивный гепатит.
- Реактивный плеврит.
При осложнениях происходит изменение привычного характера заболевания: изменяется характер, локализация и интенсивность болей, она может стать постоянной. Развитие осложнений при хроническом панкреатите может произойти в любом периоде болезни и требует немедленного осмотра врача и госпитализации в хирургический стационар, так как многие осложнения представляют непосредственную угрозу жизни пациента.
Диагностика
Диагностика заключается в следующих процедурах:
- сборе анамнеза, визуальном обследовании больного путем пальпации области живота, выявления причин резкой боли;
- эндоскопическая ультрасонография (помимо оценки размеров и структуры поджелудочной железы, исследование изучает состояние ее протоков); ангиография (может подтвердить расстройства кровоснабжения воспаленной поджелудочной железы);
- УЗИ для выявления степени увеличения поджелудочной в размерах, установки этиологии болезни при наличии скопления газов или жидкости в петлях кишечника; подробнее о том, как проводится УЗИ поджелудочной железы →
- физикального исследования для определения точной визуализации ложной кисты либо абсцесса, дорожки некроза за пределами поджелудочной ближе к кишечнику;
- лапароскопия (осуществляет непосредственный визуальный осмотр органов, находящихся в брюшной полости, обнаруживая свидетельства острого панкреатита: области жирового некроза на брюшине и сальниках, излишнюю жидкость в животе, разные кровоизлияния, покраснение брюшины, отек сальников).
- КТ как более точного метода диагностики в отличие от УЗИ без помех путем введения контрастного вещества в полоть брюшины для выявления полной или локальной визуализации, степени увеличения железы в размерах и отечности, наличия очагов некроза и их локализации.
Дополнительно проводится дифференцированная диагностика на отделение острого панкреатита от холецистита, острого аппендицита, кишечной непроходимости, желудочно-кишечного кровотечения прободения язвы желудка, абдоминального ишемического синдрома.
Лечение острого панкреатита
При остром панкреатите лечение возможно только в условиях стационара, под наблюдением квалифицированных специалистов, это считается очень опасным состоянием. При подозрении на острый панкреатит следует срочно вызвать Скорую помощь и человека следует срочно госпитализировать.
Иногда несвоевременное оказание медицинской помощи может стоить человеку жизни. Первую помощь, которую можно оказать человеку с приступом панкреатита, симптомы которого очевидны, заключается в прикладывании холода на живот, приеме спазмолитика — На-шпа, Папаверин, а также отказ от приема любой пищи и постельный режим до приезда Скорой помощи.
В первые 3-5 суток, больному назначается диета 0, это означает – голод. Начиная со вторых суток необходимо питьё щелочной воды (Боржоми, Ессетуки №4) в больших количествах, примерно до 2 литров в сутки. На 3-5 день разрешаются лёгкие, жидкие каши (кроме пшеничной). На 5-6 сутки можно добавить в рацион лёгкие нежирные супы, кефир, чаи, нежирную рыбу и другие. Пища должна быть тёплой (не горячей или холодной), мелкоизмельчённой, полужидкой консистенции.
Медикаментозное лечение острого панкреатита
- Для улучшения микроциркуляции: применяется внутривенное введение растворов (Реополиглюкин, Гемодез и другие).
- Обезболивание: из-за выраженной боли введение только обезболивающих препаратов не позволяет её устранить, поэтому проводиться различные виды блокад (сакроспинальная новокаиновая блокада, паранефральная, эпидуральная анестезия с введением анестетика через катетер) с внутривенным введением обезболивающих препаратов (Трамадол, Баралгин и другие).
- Устранение признаков шока (низкого давления): проводится при помощи внутривенного введения растворов (Полиглюкина, Альбумина и другие).
- Коррекция дефицита воды и электролитов: проводится при помощи внутривенного введения растворов, содержащие соль (NaCl, KCl и другие).
- Предотвращение гнойных осложнений и перитонита: проводится при помощи применения антибиотиков широкого спектра действия (Ципрофлоксацин, Имипенем, Метронидазол и другие).
- Выведение избытка ферментов из организма: проводится при помощи форсированного диуреза, после внутривенного введения растворов назначается диуретик (Лазикс); плазмоферез.
- Снижение выработки ферментов поджелудочной железой: статины (Соматостатин), ингибиторы протеаз (Контрикал, Гордокс). Антисекреторные препараты (Квамател, Омепразол) применяются для нейтрализации желудочного содержимого, так как соляная кислота является мощным стимулятором секреции поджелудочной железы.
Примерно 10-15% больных, у которых острый панкреатит перешёл в стадию гнойных осложнений, нуждаются в хирургическом лечении. Проводится под общим наркозом с интубацией лёгких, удаляются из поджелудочной железы участки некроза (мертвая ткань).
Реабилитация в домашних условиях
Пациентам в период ремиссии рекомендуется придерживаться режима труда и отдыха. Запрещается курение и употребление алкоголя. Санаторно-курортное лечение – только при стойкой ремиссии и отсутствии симптомов. Показаны бальнеологические курорты с гидрокарбонатными водами малой и средней минерализации. Это Ессентуки, Трускавец, Моршин, Железноводск, Боржоми. Крайне осторожно надо относиться и к физиотерапевтическим процедурам, проводить их только при стойкой ремиссии.
При остром панкреатите временная нетрудоспособность нередко затягивается. Она зависит не столько от самочувствия больного, сколько от полного исчезновения патологических местных (пальпаторных, сонографических и др.) и лабораторных симптомов. В некоторых случаях требуется последующее временное или постоянное трудоустройство по линии ВКК. Противопоказана работа, связанная со значительным физическим напряжением, сотрясением тела, травматизацией области живота, контактом с ядами, и работа, препятствующая соблюдению диетического режима.
При тяжелой, затяжной, форме острого панкреатита без оперативного лечения возникает длительная нетрудоспособность, приводящая к инвалидности III или II группы.

Профилактика
Основная профилактика острого панкреатита заключается в соблюдении диеты, приеме пищи небольшими порциями до нескольких раз в сутки, отказе от острых, жирных и копченых блюд. Важно своевременно, не реже 1 раза в год, проходить плановую диагностику. Не отказываться от своевременного лечения гастрита, холецистита, вирусного гепатита, врожденных пороков в поджелудочной железе.
Посещать гастроэнтеролога не реже 2 раз в год и не откладывать поход к специалисту при подозрении на развитие острого панкреатита. Важно всегда помнить, что только полноценная и вовремя оказанная лечебная помощь позволит быстро устранить все неприятные признаки острого панкреатита, привести показатели анализов крови и мочи в норму.
Если же не удалось избежать заболевания, то сдача анализов должна стать периодической, а наблюдение у гастроэнтеролога — постоянным.
Источник


