Особенности течения панкреатита у беременных
Панкреатит – это воспалительный процесс, поражающий поджелудочную железу. У женщин данная патология может оказывать неблагоприятное влияние как на течение, так и на исход беременности. Поэтому необходимо знать симптомы, методы диагностики, меры профилактики и способы лечения панкреатита у будущих матерей.

Панкреатит – это воспалительный процесс, поражающий поджелудочную железу. У женщин данная патология может оказывать неблагоприятное влияние как на течение, так и на исход беременности.
Особенности протекания болезни в зависимости от триместра
На разных сроках течения беременности патология может иметь различные особенности.
Первый
Обострение хронического панкреатита чаще всего случается на ранних сроках беременности. Симптоматика данного заболевания напоминает токсикоз, поэтому важно правильно провести дифференциальную диагностику этих состояний и оказать адекватную помощь беременной женщине.
В первом триместре больные панкреатитом чаще всего жалуются на тошноту и рвоту, отвращение к некоторым продуктам, снижение аппетита, дискомфортные ощущения в области желудка, возникающие преимущественно сразу после еды.
Тяжелый панкреатит в первом триместре может привести к самопроизвольному аборту или к преждевременным родам.

В первом триместре больные панкреатитом чаще всего жалуются на тошноту.
Второй
Ко второму триместру самочувствие беременной чаще всего улучшается. Тошнота и рвота не беспокоят либо появляются после употребления жирной и жареной пищи. Аппетит восстанавливается, женщина прибавляет в весе. Однако матка, увеличиваясь в размерах, может спровоцировать сдавление протока поджелудочной железы, что приведет к ее воспалению и развитию обострения болезни.
Читайте также: Спарекс
Вред хурмы при гастрите
Папаверин – читайте здесь.
Третий
При соблюдении рекомендаций врача панкреатит редко беспокоит пациентку на поздних сроках беременности. Однако нелеченный панкреатит в третьем триместре может привести к развитию ДВС-синдрома (нарушению свертываемости крови). В результате данной патологии возможна гибель как плода, так и женщины. В третьем триместре возможно присоединение холецистита, вследствие чего развивается холециститопанкреатит. Данная патология лечится хирургическим путем после родоразрешения женщины.

При соблюдении рекомендаций врача панкреатит редко беспокоит пациентку на поздних сроках беременности.
Причины
Причинами развития панкреатита у беременных женщин могут быть:
- Закупорка конкрементом, отек или воспаление сфинктера Одди, Фатерова сосочка.
- Стресс.
- Курение.
- Аутоиммунные заболевания.
- Врожденные аномалии поджелудочной железы.
- Снижение физической активности.
- Травмы живота в области поджелудочной железы.
- Различные заболевания пищеварительной системы.
- Прием некоторых лекарственных средств.
- Токсические воздействия в быту и на производстве.
- Неправильное питание: преобладание в рационе жирной, копченой, острой, жареной пищи, фастфуда.
- Злоупотребление алкогольными напитками.
- Наследственный фактор.
- Вирусные или бактериальные инфекционные заболевания.
- Паразитарные инвазии – болезни, вызванные паразитами (гельминтами, простейшими).
Кроме того, причиной обострения патологии может стать сам факт беременности. В организме будущей мамы происходит гормональная перестройка, наблюдаются изменения в иммунной системе, что осложняет течение болезни.
Симптомы
Беременные женщины, страдающие панкреатитом, наиболее часто предъявляют жалобы на следующие состояния:
- Тошноту, которая может приводить к многократной рвоте.
- Нарушения пищеварения, которые проявляются в виде неприятного запаха изо рта и отрыжки.
- Снижение аппетита.
- Метеоризм.
- Частый жидкий зловонный стул, чередующийся с запорами.
- Снижение массы тела, наблюдающееся во время длительной рвоты и диареи.
- Аллергические высыпания на кожных покровах.
- Снижение артериального давления, сопровождающееся слабостью и головокружением.
- Приступообразную боль, возникающую в эпигастрии, левом или правом подреберье. В тяжелых случаях боль имеет опоясывающий характер или распространяется на поясничную область

Беременные женщины, страдающие панкреатитом, наиболее часто предъявляют жалобы на снижение артериального давления.
Острый панкреатит характеризуется внезапным началом и резким ухудшением общего состояния женщины. При отсутствии медицинской помощи возникает интоксикация организма, отек головного мозга, сопровождающийся судорогами, печеночная недостаточность. Эти состояния являются крайне опасными для жизни беременной, поэтому при возникновении первых признаков заболевания необходимо срочно обратиться за медицинской помощью.
Диагностика
Важно распознать заболевание своевременно во избежание развития тяжелых осложнений. Диагностика начинается со сбора сведений о заболевании (анамнеза) и осмотра больной. В ходе опроса уточняется характер жалоб, их длительность, наличие сопутствующих патологий. Общий осмотр включает в себя пальпацию живота, осмотр кожных покровов и слизистых, измерение веса.
В диагностике данной патологии большое значение придается инструментальным методам исследования. Для обследования беременных женщин наиболее информативным и безопасным является УЗИ органов брюшной полости. При помощи ультразвука визуализируются все органы желудочно-кишечного тракта, в т. ч. и поджелудочная железа. При панкреатите она увеличена, имеет нечеткие и неровные контуры, измененную структуру.

Для обследования беременных женщин наиболее информативным и безопасным является УЗИ органов брюшной полости.
Необходимо знать, что беременным строго противопоказаны рентгенографические методы исследования, компьютерная томография.
Анализы
Для того чтобы распознать панкреатит, необходимо провести ряд лабораторных исследований:
- биохимический анализ крови, в котором определяется повышение уровня АСТ и АЛТ в 2 и более раз, билирубина, щелочной фосфатазы, холестерина, С-реактивного белка;
- общеклинический анализ крови, указывающий на наличие воспалительного процесса: повышение СОЭ, лейкоцитоз;
- анализ кала, с помощью которого удастся определить эффективность переваривания пищи и наличие патогенных кишечных бактерий.
[morkovin_vg video=”-M5rTB-cGfg;PY-jBJU1hj8″]
Лечение
Лечение беременных, страдающих панкреатитом, требует взаимодействия врачей разных специальностей: терапевтов, акушеров, гастроэнтерологов.
Терапия панкреатита в период вынашивания ребенка включает в себя использование лекарственных средств следующих групп:
- Спазмолитики. У беременных предпочтение отдается препарату Дюспаталин, который эффективно снимает болевой синдром.
- Ферментные препараты: Креон, Панкреатин.
- Антациды, которые применяют при изжоге: Ренни, Алмагель.
- Пробиотики – лакто- и бифидобактерии, улучшающие микрофлору кишечника.
- Пребиотики – компоненты пищи, являющиеся субстратом для роста полезных бактерий, обитающих в толстой кишке.
- Препараты урсодезоксихолевой кислоты – применяют при синдроме холестаза.
- Антибактериальные препараты – имеют ограниченное применение у беременных. Показаниями для назначения являются: активный воспалительный процесс, системные поражения, синдром избыточного бактериального роста в кишечнике, неэффективность предшествующей терапии. До 18 недель беременности применяют Амоксициллин, после 18 недель – Метронидазол.

Особенности наблюдения беременных с панкреатитом
Главной особенностью ведения беременных, больных панкреатитом, является минимальное использование лекарственных препаратов.
Часто применяемые при панкреатите блокаторы Н2- гистаминовых рецепторов и ингибиторы протонной помпы нельзя использовать у беременных. Назначение данных лекарственных средств оправдано лишь при тяжелом панкреатите, когда имеется угроза для жизни женщины.
Больная обязана поставить в известность акушера-гинеколога о наличии панкреатита. Ведение беременной осуществляется совместно с гастроэнтерологом.
В каких случаях назначают лекарства
Лечение показано при возникновении обострения.
Принимать препараты самостоятельно запрещено, оптимальную схему терапии может подобрать только врач. При бессимптомном течении панкреатита применение лекарственных средств сводится к минимуму.
Диета
При панкреатите рекомендуется принимать пищу маленькими порциями, 5-6 раз в сутки. Еда должна быть теплой. Полезно употребление белков, особенно животного происхождения, – не менее 150 г в сутки. Предпочтительные способы приготовления блюд: варка, запекание в духовке, тушение. Принимать пищу необходимо медленно, тщательно пережевывая куски для дополнительной стимуляции образования пищеварительного сока. Следует ограничить употребление свежей зелени, овощей и фруктов, соли.
Из рациона нужно полностью убрать:
- продукты с высоким содержанием жира: наваристые бульоны, жирные сорта рыбы, мяса, птицы;
- колбасы и копчености;
- маринады;
- фастфуд;
- консервы;
- грибы;
- бобовые;
- сладости;
- свежую выпечку.

При панкреатите рекомендуется принимать пищу маленькими порциями, 5-6 раз в сутки.
При остром панкреатите в первые 2-3 дня болезни рекомендуется голод. Можно употреблять чаи, воду. После снятия обострения вводят в рацион жидкие каши, овощные супы, нежирные сорта птицы и мяса, черствый хлеб, кисели и желе. Порции при лечебном питании должны быть небольшими, около 100 г пищи на один прием. Постепенно меню расширяется, в него включаются привычные продукты.
Осложнения
Панкреатит опасен своими осложнениями.
Для острого периода характерны бродильные процессы и рост патогенной флоры в кишечнике. Эти факторы становятся причиной развития дисбактериоза, который может привести к нейродермиту, авитаминозу, кандидозному вагиниту.
Обезвоживание, которое возникает при неукротимой рвоте и диарее, негативно влияет на развитие плода. В тяжелых случаях возможна даже его внутриутробная гибель.

При гибели клеток поджелудочной железы развивается сахарный диабет.
В запущенных формах возможно абсцедирование, образование свищей, возникновение перитонита и внутреннего кровотечения. При гибели клеток поджелудочной железы развивается сахарный диабет.
Профилактика
Для профилактики возникновения обострения заболевания в период ожидания и рождения ребенка необходимо придерживаться следующих правил:
- Полностью исключить из рациона алкоголь. Также запрещено пить вино и шампанское, которые позволяют себе употреблять многие беременные женщины.
- Нельзя курить.
- Необходимо следить за питанием, не включать в рацион продукты, способные спровоцировать обострение панкреатита при беременности.
- Надо вести здоровый образ жизни: осуществлять ежедневные прогулки на свежем воздухе, полноценно отдыхать, избегать стрессовых ситуаций.
Можно ли беременеть и рожать при панкреатите
Панкреатит не является противопоказанием к планированию беременности.
Важно встать на диспансерный учет и провести курс лечения панкреатита до зачатия. Следует наблюдаться у врача-гастроэнтеролога и выполнять все назначенные рекомендации. Беременность должна наступить в период ремиссии.
При панкреатите разрешены естественные роды. Кесарево сечение проводится только при тяжелом состоянии женщины.
Если пациентка добросовестно выполняет рекомендации врача, имеются высокие шансы на благоприятное течение беременности и рождение здорового ребенка.
Источник
Воспаление поджелудочной железы, которое называют панкреатитом, можно охарактеризовать как одно из самых грозных заболеваний ЖКТ. Лечение заболевания сложное и длительное. Оно заключается в приеме препаратов и строжайшей диете, иногда возникает потребность в хирургическом вмешательстве. Панкреатит может сильно осложнить течение беременности в первом триместре, а если у женщины будет диагностирована острая форма, то процесс вынашивания малыша может и вовсе прерваться. Чем грозит диагноз «панкреатит» женщине в особом положении, можно ли лечить панкреатит при беременности традиционными препаратами, какие могут быть осложнения?
Период беременности и панкреатит
Начнем с того, что же такое панкреатит. С медицинской точки зрения, под термином «панкреатит» подразумевается группа нарушений и симптомов, которые развиваются на фоне дисфункции поджелудочной железы воспалительной природы.
Механизм поражения органа заключается в следующем: поджелудочная железа все время синтезирует огромное количество пищеварительных ферментов, которые в норме направляются в двенадцатиперстную кишку и отвечают за переваривание пищи. Если в работе органа происходит сбой, ферменты вместо того, чтобы выполнять свои функции, остаются в железе и начинают ее разрушать (орган переваривает сам себя).
Однако кроме разрушения поджелудочной железы, происходит отравление всего организма токсинами, которые образуются в процессе неправильной деятельности ферментов. В итоге, полностью нарушается процесс пищеварения, происходит системное отравление мозга, печени, легких и почек. Поэтому очевидно, что панкреатит на ранних сроках гестации является крайне нежелательным и опасным процессом, который может привести к прерыванию беременности.
Также воспаление поджелудочной железы можно назвать развитие у женщины и малыша дефицита полезных веществ в результате неполноценного усвоения пищи и рвоты. Это приводит к замедлению внутриутробного развития, а в худшем случае — к внутриутробной гибели плода.
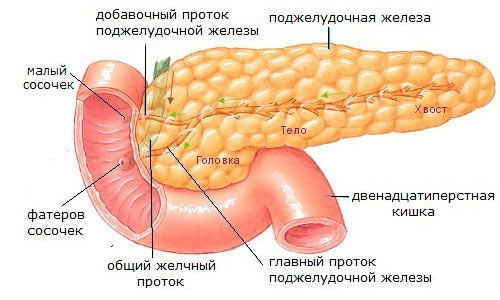
Формы панкреатита у беременных
Отдельное внимание следует уделить форме панкреатита. Если болезнь протекает остро, риски, связанные с панкреатитом значительно выше. Как правило, острое воспаление поджелудочной железы несовместимо с первыми неделями беременности. Что касается хронического панкреатита, то прогноз более благоприятный, поскольку существенного негативного влияния на малыша панкреатит не оказывает.
Острый панкреатит при беременности
Острое воспаление поджелудочной железы — редкое явление в гестационном периоде. Но при этом данное состояние крайне опасное и может значительно осложнить течение беременности.
Острая форма болезни заключается в нарушении проходимости протока органа с последующим разрывом стенок протока и стремительном разрушении клеток органа. На фоне таких процессов наблюдается полное нарушение пищеварения и дисфункция большинства систем организма.
Лидирующая причина такого состояния беременной женщины — патологии желчного пузыря. Ситуацию усугубляет резкое ухудшение самочувствия женщины и плода (в результате панкреатита ухудшается обеспечение плода полезными веществами).
Острый приступ панкреатита при беременности отличается стремительным развитием, поэтому трудностей с диагностикой не возникает. У женщины внезапно развивается сильный болевой синдром, локализирующийся в левом подреберье. Боль может растекаться по всему животу и спине. Кроме того, у женщины повышается температура тела и возникают диспепсические явления — рвота, понос, тошнота.
Тем не менее, неспецифичность симптомов может вводить в заблуждение, поэтому нередки случаи проведения лечения кишечной инфекции и других расстройств пищеварения вместо панкреатита. По этой причине тошнота и боли в животе должны побуждать женщину к обращению за медицинской помощью. Врачи на основании биохимических анализов смогут точно поставить диагноз и предотвратить осложнения.
Важно! Лечение острого панкреатита на ранних сроках беременности проводят только в хирургическом стационаре. Длительность лечения зависит от степени панкреатита и может составлять от 7 дней до трех недель.

Хронический панкреатит и беременность
Нередки случаи, когда острый панкреатит не был полноценно вылечен и перешел в хроническую форму. Порой больные даже не догадываются об этом.
Если у женщины на момент беременности протекает хронический панкреатит в скрытой форме, его обострение может вызвать множество факторов. Как правило, обострение панкреатита при беременности проявляется в первом триместре, но симптомы патологии часто воспринимают как признаки беременности. Это утренняя тошнота, отвращение к еде, дискомфорт в животе. Часто симптомы могут вовсе отсутствовать.
Тем временем панкреатит вызывает проблемы с усвоением витаминов, белков и жиров. У женщины вначале нарушается стул, снижается вес, учащаются приступы рвоты. Далее развивается дисбактериоз, гиповитаминоз, пищевая аллергия. Могут быть тупые боли опоясывающей локализации.
Особенно тяжело протекает беременность при панкреатите и холецистите (воспаление желчного пузыря). Если состояние обременено еще и наличием камней в желчном, состояние женщины постоянно ухудшается. В случае закупорки желчного протока может потребоваться экстренная операция. Без лечения и коррекции диеты женщина ослабевает, у нее снижается гемоглобин, появляются сонливость и апатия. Негативно сказывается панкреатит и на малыше: в условиях дефицита полезных веществ малыш начинает отставать в развитии и росте.

Почему развивается панкреатит во время беременности
Манифестирует панкреатит всегда в острой форме. Спровоцировать такой патологический процесс могут многие факторы, а именно:
- холецистит (основная причина);
- кишечная инфекция;
- медикаментозная интоксикация;
- длительное употребление алкоголя;
- оперативное вмешательство на внутренние органы в анамнезе.
К счастью, острый панкреатит при беременности встречается редко. Значительно чаще наблюдается панкреатит в хронической форме, который склонен к обострению. Стать причиной ухудшения состояния поджелудочной железы с хроническим панкреатитом при беременности может:
- несоблюдение рационального питания (много жирной пищи в меню, переедание или длительные голодовки);
- нехватка белковой пищи;
- дефицит витаминов;
- аллергические реакции;
- патологии ЖКТ;
- бактериально-вирусные заболевания:
- проблемы с обменом веществ.
Важно! Обострению хронического панкреатита при беременности способствует давление матки с плодом на внутренние органы и последующее нарушение пищеварения.
Панкреатит при беременности — симптомы
Панкреатит имеет определенные симптомы при беременности:
- Нарастающие приступы тошноты и рвоты, которые часто принимают за проявления токсикоза.
- Беспричинное повышение температуры до отметки 37,5⁰С.
- Тяжесть в верхнем сегменте живота и левом подреберье. Ноющая боль постепенно становится острой и пульсирующей.
- Учащение дефекации, стул чаще жидкий и блестящий за счет большого количества непереваренных жиров.
- В животе постоянно слышно урчание и бульканье.
- Присутствует отвращение к пище.
- Часто возникают проблемы со сном.

Методы диагностики панкреатита у беременных
Диагностикой панкреатита у беременных женщин занимается гастроэнтеролог. При первичном осмотре проводится пальпации внутренних органов, а потом врач составляет список необходимых лабораторных исследований. Это могут быть следующие анализы:
- Биохимия крови.
- ОАК, ОАМ.
- Копрологическое исследование.
Вспомогательный диагностический метод — УЗИ. Специалист визуально оценивает состояние тканей поджелудочной железы, желчного пузыря и печени. Проводят исследование натощак.
Панкреатит при беременности — лечение
Острый или хронический панкреатит в стадии обострения лечат в стационаре. Первые трое суток женщине показан голод. Далее, в тяжелых случаях, когда женщина не может самостоятельно принимать пищу, проводят парентеральное питание. После стабилизации состояния и улучшения аппетита, женщину переводят на диетическое пероральное питание. В дальнейшем тактику лечения выстраивают с учетом тяжести процесса.
Лечение панкреатита таблетками при беременности зависит от формы панкреатита и сопутствующих патологий.
Медикаментозная терапия:
- спазмолотики — Дротаверин, Новокаин; Папаверин;
- ингибиторы протонной помпы — Омез, Рабимак;
- антиферметные лекарства — Гордокс, Пантрипин.
- ферменты (назначают вне обострения) — Мезим, Панкреатин.
Важно! Режим дозирования и длительность приема любых препаратов от панкреатина подбирает только врач.
При образовании кист в поджелудочной проводят их хирургическое удаление. В период беременности операцию не проводят и откладывают вмешательство на послеродовой период.
Особых показаний к кесареву сечению при панкреатите у беременных женщин нет. Удовлетворительное состояние будущей роженицы позволяет малышу появится на свет естественным путем.
Панкреатит у беременных: диета
Рацион расширяют постепенно, добавляя легкие блюда с преобладанием белков и углеводов. При беременность диета при панкреатите предполагает:
- Шестиразовое питание маленькими порциями.
- Отказ от жирных и острых блюд.
- Увеличение продуктов с повышенным содержанием белков.
- Дополнительный прием поливитаминов.
- Ограничение сладких блюд.
- Употребление пищи и жидкости только в теплом виде.
- Приготовление продуктов щадящим методом (варка, запекание, тушение).
Питание при панкреатите проходит по диете №5.
Список разрешенных продуктов:
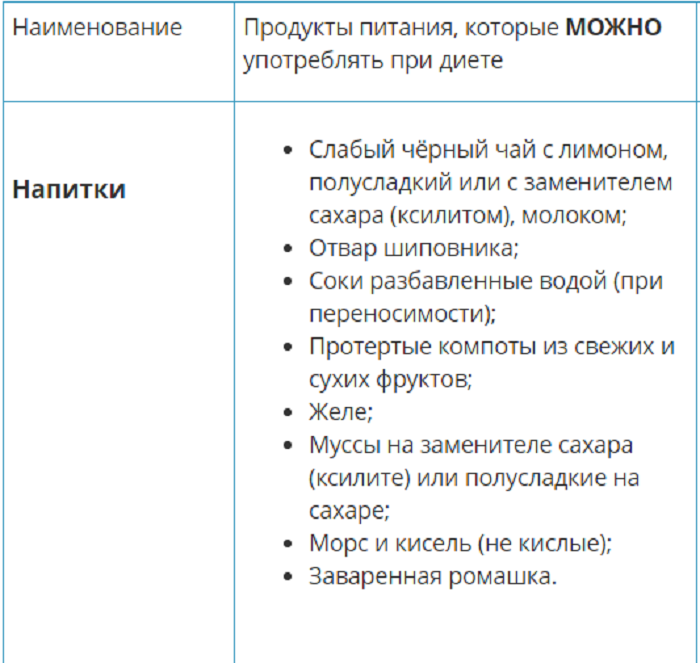








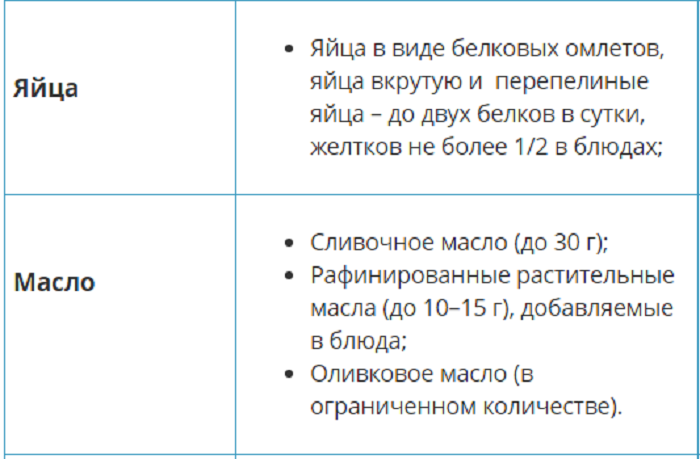



Панкреатит при беременности — осложнения
Панкреатит без лечения может вызывать необратимые изменения в поджелудочной железе и негативно влиять на общее здоровье женщины.
К числу вероятных осложнений относятся:
- Запоры, сменяющиеся диареей.
- Отвращение к пище.
- Тромбоз селезеночной вены.
- Сахарный диабет.
- Гепатоз.
- Кистозные новообразования в органе.
- Абсцесс поджелудочной железы.
- Усугубление токсикоза.
- Стремительное похудение до 7 кг в месяц.
На заметку! Во втором триместре панкреатит не оказывает никакого влияния на развитие малыша, поэтому не так опасен, как в 1 триместре.
Панкреатит при беременности — отзывы
Анна: «У меня панкреатит появился еще до беременности в результате камня в желчном пузыре. Врач сразу настроил на строгое соблюдение диеты во время беременности. Поначалу досаждала сильная тошнота, но может это и сама беременность вызвала. Если не нарушала диету, болей и рвоты не было. Правда, пару раз не удержалась и наелась жареной картошки, врач долго ругал. В общем, особых осложнений не было, родила вполне здорового малыша. Зря только страшилок в интернете начиталась и переживала всю беременность.»
Наталья: «Где-то на 14 неделе беременности попала в больницу с пищевым отравлением, но в итоге поставили панкреатит. Меня жутко тошнило и сильно болел желудок, чуть в обморок не падала. Две недели капельниц и строжайшей диеты. Сейчас чувствую себя хорошо, аппетит восстановился. Приходится пить ферменты и следить за режимом питания. Болезнь, конечно же, неприятная и омрачает беременность, но жить можно. Теперь пью витамины и стараюсь не нарушать диету.»
Видео: Панкреатит при беременности: что делать?
Источник


