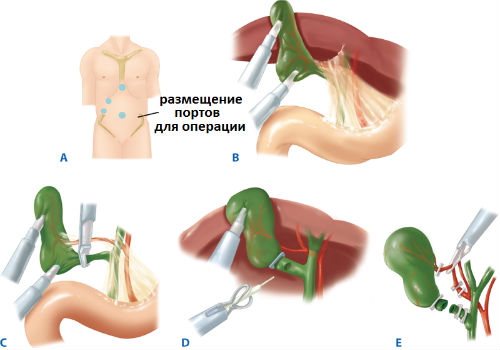
Оценка степени тяжести острого панкреатита
Объективная оценка тяжести ОП, включающая три основных этапа, должна быть проведена у всех больных в течение первых 2 сут госпитализации для правильного выбора лечебной тактики. Первичная (исходная) оценка тяжести ОП подразумевает определение по клиническим данным лёгкой и/или средней (отёчная форма заболевания) и тяжёлой (панкреонекроз) степени на основании выявления выраженности местной симптоматики со стороны органов брюшной полости и её соответствия системным органным нарушениям. Только клиническую опенку ситуации не считают перфектной, так как точность и прогностическая значимость в этом случае составляют всего 50%.
Таблица 4-7. Оценка тяжести состояния больного при остром панкреатите по шкале RANSON

Примечание: коэффициент пересчёта в СИ равен 0,357;** Коэффициент в СИ равен 0,25.
Таблица 4-8. Шкала GLASGOW оценки тяжести состояния больного острым панкреатитом

Таблица 4-9. Оценка тяжести состояния больного острым панкреатитом по APACHE II (Шкала экстренной оценки физиологических функций)

На втором этапе определение тяжести заболевания производят на основе клинико-лабораторных шкал оценки параметров физиологического состояния больного ОП, позволяющих повысить точность прогнозирования исхода заболевания и развития постнекротических осложнений до 70-80%. Наиболее распространённые системы интегральной оценки тяжести состояния больного и прогноза острого панкреатита — шкалы Ranson (1974), Glasgow (1984) (см. табл. 4-7, 4-8) и Apache II (см. табл. 4-9—4-12).
Таблица 4-10. Оценка тяжести состояния больного острым панкреатитом по APACHE II (шкапа нарушения сознания GLASGOW)

Анализ прогностических критериев Рэнсона включает (как следует из таблицы) 11 показателей, каждый из которых оценивают в 1 балл. Показатель Рэнсона 0—2 балла соответствует лёгкому ОП (летальность менее 5%), 3—5 баллов — среднетяжёлому (летальность 15—20%), 6-11 баллов — тяжёлому течению (смертность 50%). Модификация критериев Рэнсона — система Глазго, включающая оценку 9-ти показателей через 48 ч после приступа ОП. Анализ прогностических критериев по системе Глазго проводят по аналогии с критериями Рэнсона.
Таблица 4-11. Оценка тяжести состояния больного острым панкреатитом по APACHE II (шкала возраста)

Другая система динамической оценки тяжести состояния пациента — APACHE II (Acute Physiology and Chronic Health Evaluation), в которую входит частота сердечных сокращений, среднее артериальное давление, частота дыхания, температура тела; гематокрит, содержание лейкоцитов, уровень натрия, калия, креатинина, рН или НС03-, РО2
Смертность также прямо зависит от распространения некроза и инфицирования. Серологический признак некроза — выраженное повышение уровня С-реактивного белка. Система А РАСНЕII обладает высокой прогностической значимостью, однако её ограничения очевидны — параметры, необходимые для анализа, можно получить лишь в учреждениях, оборудованных новейшим оборудованием для диагностики и динамического мониторинга за больным.
Оценка по шкале АРАСНЕ II складывается из суммы баллов по шкалам экстренной оценки физиологических функций, возраста, хронической патологии.
Таблица 4-12. Оценка тяжести состояния больного острым панкреатитом по APACHE II (шкала хронической патологии)

Примечание: NYHA — Нью-Йоркская кардиологическая ассоциация.
При значениях шкалы APACHE II более 9-ти баллов развитие панкреатита носит преимущественно деструктивный характер, а динамическая ежедневная оценка тяжести состояния больного с использованием этой шкалы позволяет объективно и дифференцированно обосновать вид комплексного лечения пациентов и показания к операции.
В целом шкала APACHE II высокоспецифична (90%) в отношении прогноза благоприятного исхода, но менее чувствительна (50—70%) относительно прогноза летального исхода. Более того, эта система приемлема для прогноза исхода и сравнительного анализа состояния групп больных, а не отдельных пациентов. Именно поэтому считают, что шкала APACHE II не рекомендована для прогностической оценки у конкретного пациента и не может быть основой рутинного применения дтя принятия решения в клинической практике.
Существует вполне обоснованное мнение, что на современном уровне точного прогнозирования ОП и его осложнений целесообразно определение уровня экспрессии IL-6, IL-10 и других цитокинов, эластазы нейтрофилов, пептида активации трипсиногена, прокальциотонина крови как исходно, так и в динамике заболевания. Однако трудоёмкость и стоимость биохимических лабораторных методов ограничивает их внедрение в широкую клиническую практику.
На третьем этапе оценка тяжести заболевания основана на определении масштаба и характера поражения ПЖ, забрюшинного пространства и брюшной полости при диагностике панкреонекроза на основании результатов лапароскопии, динамики УЗИ и КТ с внутривенным контрастированием.
Маев И.В., Кучерявый Ю.А.
Источник
ШИФР МКБ-10
К85 Острый панкреатит
Острый панкреатит
(ОП) —
воспалительно-некротическое поражение
поджелудочной железы, обусловленное
ферментативным аутолизом, вызванными
различными причинами.
Классификация
(Волгоград, 2000 г.):
Отечный
(интерстициальный) панкреатитСтерильный
панкреонекроз (жировой, геморрагический,
смешанный)Инфицированный
панкреонекроз
Осложнения:
1. Парапанкреатический
инфильтрат
2. Перитонит
(ферментативный, бактериальный)
3. Панкреатогенный
абсцесс
4. Флегмона
забрюшинной клетчатки
5. Эррозивные
кровотечения
6. Псевдокисты
(стерильная, инфицированная)
7. Панкреатогенный
шок
8. Септический шок
9. Полиорганная
недостаточность
10. Механическая
желтуха
11. Внутренние и
наружные свищи желудочно-кишечного
тракта
Клиника:
Острые «опоясывающие»
боли; неукротимая рвота, не приносящая
облегчение; интоксикация. При панкреонекрозе
боли уменьшаются, тяжелое общее состояние,
повышение температуры тела, цианоз
кожных покровов, тахикардия, олигоурия.
Симптомы: Мондора,
Куллена, Кёрте, Гейнеке, Воскресенского,
Мейо-Робсона.
Диагностика:
Уровень амилазы,
ЛДГ кровиС-реактивный белок
(маркер панкреонекроза — > 6 мг/л.)Повышение АЛТ и
АСТ.Уровень
прокальцитонина (маркер системного
восполнения — > 2 нг/мл.)Рентгенография
органов брюшной полости в прямой
проекции.УЗИ и КТ с в/в
контрастированиемДиагностическая
лапароскопияТонкоигольная
аспирация под контролем КТ или УЗИ +
микробиологическое исследованиеМониторинг
внутрибрюшинного давления
Оценка тяжести острого панкреатита
Шкала Imrie
Критерии | Показатель |
Возраст | > 55 лет |
Лейкоцитоз | > |
Глюкоза крови | > 10 ммоль/л |
Мочевина крови | > 16 ммоль/л |
РаО, | < 60 мм рт. ст. |
Кальций | < 2 ммоль/л |
Лдг | > 600 Ш/л |
АсАТ/АлАТ | > 100 Ш/л |
Альбумин | 32 г/л |
Шкала Ranson
При поступлении | Через 48 часов |
Возраст > 55 лет | Снижениегематокрита |
Глюкоза | Содержание |
Лейкоцитоз | Дефицит оснований |
ЛДГ | Повышение |
АсАТ | Задержка жидкости |
Ра02 | |
Итоговая оценка
шкал Ranson
и Imrie
Наличие 3-х и более
баллов характерно для тяжелого панкреатита
Лечение:
Отечный
панкреатит/очаговый панкреонекроз
средней тяжести.
Немедикаментозное
1.Диетотерапия.
Голод на 3-7 сутки
(жидкости до 1,5 литров в сутки)
2. Нутритивная
терапия – дополнительное оральное,
энтеральное зондовое и парентеральное
питание (см. приложение).
В период ремиссии
– белковая диета (120-140 г/сутки.), пониженное
количество жиров. Общий калораж –
2500-2600 ккал/сутки.
Медикаментозное
1.Профилактика
стресс-язв
Ингибиторы
протонного насоса
Выбрать один из:
Рабепразол – 40
мг. ×1 раз в деньОмепразол – 20 мг.
×2 раз в день.Лансопразол – 30
мг. × 1-2 раз в день.Пантопразол – 40
мг. × 1-2 раз в день.Эзомепразол –
20 мг. × 1 раз в день.
2 . Адекватное
обезболивание
-При панкреонекрозе
предпочтительна продленная анальгезия
(эпидуральная анестезия) ропивакаином
-Ненаркотические
и наркотические анальгетики
Парацетамол –
1г (100мл) × 2-4 раза в день в/в кап
(максимальная суточная доза 4 г)Метамизол натрий-
50% — 2,0 × 3-4 раза в суткиТрамадол 0,1г в/в
(мак доза в сутки 0,4г)
3. Спазмолитики
Папаверина
гидрохлорид – 2% р-р в/м или в/в 2-4 раз в
день.Мебеверин – капс.
200 мг. – 1 капс. × 2 раз в день.Пинаверия
бромид таб. 50мг ×3 раза в сутки
4. Ферментные
препараты (не в острую фазу)
Панкреатин
10000ЕД-40000ЕД,
во время еды по 1 капс,
внутрь,
проглатывая целиком, запивая большим
количеством жидкости 3-5
раз в сутки
5. Сандостатин–
амп. 100-300 мкг 3-4 раза в день подкожно в
течение 5 дней
Инфузионная и
детоксикационная терапия –
(гидроксиэтилкрахмалы, реамберин 400мл
1 раз в день в/в кап, со скоростью 90
кап/мин,
солевые и глюкозосодержащие растворы)
не менее 1,5-2 л.Симптоматическая
терапия по показаниям:
Антациды: алюминия
фосфат – внутрь по 1-2 пакетика 2-3 раз
в сутки сразу после еды и на ночь илигидроксид алюминия
+ гидроксид магния – внутрь по 1 дозе 4
раз в сутки. через 1-1,5 ч. сразу после
еды и на ночь
Прокинетики
(метоклопрамид табл. 10мг × 4 раз в день;
домперидон табл. 10 мг. × 4 раз в день,
итоприда гидрохлорид 1таб (50мг) х3 раза
в день)
8. Назогастральный
зонд при рвоте/парезе кишечника.
9. Антибактериальная
терапия (не позднее 72 часов с момента
возникновения панкреонекроза:
Препараты
выбора:Карбапанемы:
Имипенем – 500 мг
× 4 раз в сутки в/в кап илиМеропенем – 500
-1000мг в/в × 3 раз в сутки в/в кап илиДорипенем – 0,5 г
× 3 раза в/в кап
Альтернативные
препараты
(все препараты сочетать с введением
метронидазола 0,5г х 3раза в/в кап, кроме
моксифлоксацина):
-Фторхинолоны:
Пефлоксацин 500
мг. × 2 раз/сутки. в/в, в/мЛевофлоксацин
0,5г х 2 раза в/вМоксифлоксацин
0,4г 1 раз в/в
— Цефалоспорины 3
поколения:
Цефоперазон
+ сульбактам- 2 г. × 4 раз/сутки в/в, в/м
-Цефалоспорины 4
поколения:
Цефепим – 2 г × 2
раз/сутки в/в, в/м
При MRSA
– ванкомицин 0,5г х 4раза в/в кап или
линезолид 0,6г х 2 раза в/в кап
Противогрибковая
терапия
Флуконазол 100мг
в/в кап 1 раз/сутки
10. Оперативно-дренирующие
операции, резекция ПЖ и т.д.
Соседние файлы в предмете [НЕСОРТИРОВАННОЕ]
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
Источник
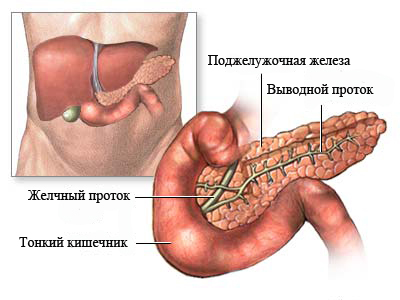
Хронический панкреатит (ХП) – длительное воспалительное заболевание поджелудочной железы, с проявлениями в виде необратимых измененийструктуры органа, которые вызывают боль и/или стойкое снижение его функции.
Поджелудочная железа осуществляет важные функции:
- секрецию большинства пищеварительных ферментов
- выработку инсулина (гормона, при недостаточности которого развивается сахарный диабет)
В мире наблюдается тенденция к увеличению заболеваемости острым и хроническим панкреатитом, за последние 30 лет — более чем в 2 раза.
Причины развития панкреатита
Наиблее часто встречающаяся причина развития хронического панкреатита — употребление алкоголя, причем качество и сырье, из которого сделан напиток, не имеют значения.
Другие причины
- Токсины и факторы метаболизма:
- злоупотребление алкоголем
- курение
- повышенное содержание кальция в крови (развивается у больных с опухолью паращитовидных желез)
- избыточное питание и употребление жирной пищи
- дефицит белков в пище
- действие медикаментов и токсинов
- хроническая почечная недостаточность
- Закупорка протока поджелудочной железы:
- камнями, находящимися в этом протоке
- вследствие нарушения работы сфинктера Одди
- перекрытие протока опухолью, кистами
- посттравматические рубцы панкреатических протоков (осложнение эндоскопических процедур: папиллосфинктеротомии, удаления камней и т.д.)
- Патология желчного пузыря и желчевыводящих путей.
- Патология двенадцатиперстной кишки.
- Последствие острого панкреатита.
- Аутоиммунные механизмы.
- Наследственность (мутации генов, дефицит 1-антитрипсина и т.д.).
- Гельминты.
- Недостаточное поступление в поджелудочную железу кислорода из-за атеросклероза сосудов, питающих кровью этот орган.
- Врожденные аномалии развития поджелудочной железы.
- Идиопатический хронический панкреатит (причину установить не удается).
Симптомы панкреатита
- боль в животе: обычно боль локализуется в эпигастрии и отдает в спину, усиливаясь после приема пищи и уменьшаясь в положении сидя или наклоне вперед
- тошнота, рвота
- диарея, стеаторея (жирный кал), увеличение объема каловых масс
- вздутие, урчание в животе
- потеря массы тела
- слабость, раздражительность, особенно «на голодный желудок», нарушение сна, снижение работоспособности
- симптом «красных капелек» — появление ярко-красных пятнышек на коже груди, спины и живота.
При появлении подобных симптомов рекомендуется пройти обследование для исключения хронического панкреатита.
Осложнения хронического панкреатита
При отстутствии лечения к возможным осложнениям хронического панкреатита относятся:
- сахарный диабет
- недостаточность витаминов (преимущественно А, Е, D)
- повышенная хрупкость костей
- холестаз (с желтухой и без желтухи)
- воспалительные осложнения (воспаление желчных протоков, абсцесс, киста и т.д.)
- подпеченочная портальная гипертензия (накопление жидкости в брюшной полости, увеличение селезенки, расширение вен передней брюшной стенки, пищевода, нарушение работы печени)
- выпотной плеврит (скопление жидкости в оболочках легких)
- сдавление двенадцатиперстной кишки с развитием кишечной непроходимости
- рак поджелудочной железы.
Степени тяжести хронического панкреатита
Различают три степени тяжести хронического панкреатита:
Легкая степень
- обострения редкие (1-2 раза в год), непродолжительные
- боль умеренная
- уменьшения массы тела нет
- нет диареи, жирного стула
- копрологические исследования кала в норме (нет нейтрального жира, жирных кислот, мылов)
При легкой степени тяжести хронического панкреатита обычно не требуется длительных курсов приема лекарственных препаратов, так как изменение образа жизни и отказ от вредных привычек зачастую предотвращают возникновение рецидивов.
Средняя степень
- обострения 3-4 раза в год, протекают с длительным болевым синдромом
- может появляться повышение амилазы, липазы в крови
- периодические послабления стула, жирный кал
- есть изменения в копрограмме
При средней степени тяжести хронического панкреатита, необходима строгая диета, более длительные курсы терапии, постоянное наблюдение лечащего врача.
Тяжелое состояние
- частые и длительные обострения с выраженным, длительным болевым синдромом
- частый жидкий стул, кал жирный
- падение массы тела, вплоть до истощения
- осложнения (сахарный диабет, псевдокисты и т.д.)
При тяжелом течении хронического панкреатита необходима постоянная поддерживающая терапия, более сильные лекарственные препараты и строжайшая диета. Зачастую пациенты нуждаются в тщательном наблюдении не только врача гастроэнтеролога, но и врачей других специальностей (эндокринолога, хирурга, диетолога). Возникающие обострения, а также осложнения заболевания несут угрозу жизни пациента и, как правило, являются показанием для госпитализации в стационар.
Наличие хронического панкреатита, вне зависимости от степени тяжести, требует немедленного обращения к врачу, так как без лечения и изменения образа жизни,
процесс будет неуклонно прогрессировать.
Диагностика панкреатита
В Клинике ЭКСПЕРТ существует алгоритм диагностики хронического панкреатита, который включает:
Лабораторные методы:
- выполняются клинический, биохимический анализ крови (особое значение имеет уровень ферментов поджелудочной железы в крови – амилазы, липазы)
- копрограмма — оценивается наличие в кале определенных веществ (жиры, мыла, жирные кислоты и т.д.). В норме они должны отсутствовать, а при хроническом панкреатите, из-за недостаточной выработки железой ферментов для расщепления этих веществ, остаются непереваренными и определяются в кале
- эластаза кала – фермент поджелудочной железы, уровень которого при недостаточной ее работе, снижается
- в определенных случаях важно определение маркеров рака
- При подозрении на наследственный генез заболевания, проводится генетическое обследование больного.
Инструментальные исследования
- УЗИ брюшной полости. Оцениваются признаки воспаления ткани поджелудочной железы, наличия камней в протоках, кальцинатов, кист, опухолей железы. Дополнительно определяются изменения со стороны других органов желудочно-кишечного тракта для исключения осложнений заболевания, а так же сопутствующей патологии.
- Эластография поджелудочной железы. Позволяет определить есть ли фиброз (уплотнение) поджелудочной железы, что является критерием тяжести структурных изменений органа.
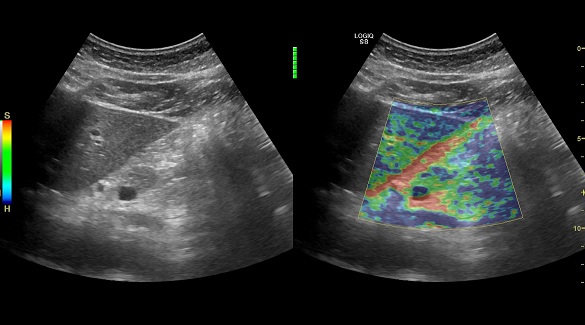
УЗИ с эластографией здоровой поджелудочной железы
- ФГДС. Визуализация двенадцатиперстной кишки необходима для оценки наличия воспаления в ней, а также косвенных признаков панкреатита. Требуется исключить воспаление и патологические образования (опухоль, дивертикул) области большого дуоденального соска (через него в двенадцатиперстную кишку поступает секрет поджелудочной железы, при его закупорке нарушается отток этого секрета, что ведет за собой воспаление тканей железы).
Визуализация желудка и пищевода нужна для исключения эрозий, язв, воспаления в них. Патологические изменения в этих органах часто сочетаются с хроническим панкреатитом, являясь взаимно отягчающими состояниями.
- Дополнительно могут быть назначены КТ и МРТ брюшной полости с холангиографией, РХГП. Необходимы для подтверждения диагноза, а также назначаются при подозрении на наличие патологических образований в поджелудочной железе, закупорке протоков железы камнем, опухолью или кистой.
Лечение панкреатита
Основным лечением хронического панкреатита является диета и отказ от вредных привычек, изменение образа жизни, а также лекарственные препараты:
- средства, снижающие выработку желудком соляной кислоты (ингибиторы протонной помпы)
- ферментные препараты
- спазмолитики
- при наличии боли – анальгетики, НПВС; если боль чрезвычайно сильная и не устраняется этими препаратами, назначаются наркотические анальгетики.
Необходимо выявление в ходе первичного обследования патологии других органов ЖКТ (желчно-каменная болезнь, хронический холецистит, гастрит, дуоденит, язвенная болезнь, гепатит, синдром избыточного бактериального роста, дисбиоз кишечника, болезни почек и др.), так как эти заболевания могут являться причиной и/или усугубляющими факторами хронического воспаления поджелудочной железы. В этом случае необходимо лечение других заболеваний желудочно-кишечного тракта. Решение о срочности и порядке лечение того или иного сопутствующего заболевания принимает лечащий врач.
Если лекарства, принимаемые больным по поводу других заболеваний, могут способствовать развитию болезни, решается вопрос о замене препаратов.
Все виды лекарственной терапии должен назначать и обязательно контролировать врач гастроэнтеролог.
При выявлении какого-либо механического препятствия оттоку желчи больному показано хирургическое лечение.
Прогноз
Хронический панкреатит представляет собой серьезное заболевание. Однако, при следовании рекомендациям врача-куратора по профилактике обострений (соблюдение диетических рекомендация, профилактические курс лечения и пр.) хронический панкреатит протекает «спокойно», без частых обострений и имеет благоприятный прогноз выживаемости.
При нарушении диеты, приеме алкоголя, табакокурении и неадекватном лечении прогрессируют дистрофические процессы в ткани железы и развиваются тяжелые осложнения, многие из которых требуют хирургического вмешательства и могут привести к летальному исходу.
Профилактика и рекомендации
Профилактика основана на устранении факторов риска, провоцирующих болезнь:
- своевременное лечение заболеваний, провоцирующих возникновения панкреатита
- устранение возможности хронических интоксикаций, способствующих развитию этого заболевания (производственных, а также алкоголизма)
- обеспечение рационального питания и режима дня.
Питание при хроническом панкреатите

При панкреатите все блюда делаются из нежирного мяса и рыбы – и то только в отварном варианте. Жареные продукты запрещены. Можно употреблять молочные продукты с минимальным процентом жирности. Из жидкости желательно пить только натуральные соки и компоты и чай.
Полностью исключить следует:
- все виды алкоголя, сладкие (виноградный сок) и газированные напитки, какао, кофе
- жареные блюда
- мясные, рыбные, грибные бульоны
- свинина, баранина, гусь, утка
- копчености, консервы, колбасные изделия
- соленья, маринады, пряности, грибы
- белокочанная капуста, щавель, шпинат, салат, редис, репа, лук, брюква, бобовые, сырые непротертые овощи и фрукты, клюква
- сдобные мучные, черный хлеб
- кондитерские изделия, шоколад, мороженое, варенье, кремы
- сало, кулинарные жиры
- холодные блюда и напитки
Продумать основы питания при хроническом панкреатите, составить диету и учесть пожелания и привычки пациента поможет квалифицированный врач диетолог.
Часто задаваемые вопросы
При хроническом панкреатите поджелудочная железа отмирает?
Хронический панкреатит представляет собой заболевание, характеризующееся воспалением и дистрофией с последующим развитием соединительной ткани в органе и нарушением пищеварительной и эндокринной функции. «Отмирание» железы называется панкреонекрозом и встречается при остром панкреатите, являясь смертельно опасным состоянием
Отчего развивается панкреатит, если я не пью?
Действительно, в большинстве случаев развитие панкреатита обусловлено действием алкоголя, но существуют и другие факторы: желчнокаменная болезнь, заболевания печени, характеризующиеся нарушением образования и оттока желчи, заболевания желудка и 12-перстной кишки, наследственность, сбой в иммунной системе, нарушение кровоснабжения органа, фоновые заболевания: вирусные гепатиты, гемохроматоз, муковисцидоз и пр.
Можно ли вылечить панкреатит?
Хронический панкреатит потому и называется хроническим, что полностью не вылечивается, но правильная врачебная тактика позволяет достичь многолетней ремиссии.
Может ли панкреатит привести к развитию сахарного диабета?
Да, длительное течение панкреатита может привести к развитию не только нарушению пищеварительной функции поджелудочной железы, но и изменению эндокринной с развитием сахарного диабета, особенно при наличии наследственной предрасположенности к сахарному диабету.
Важно ли соблюдать диету при панкреатите?
Соблюдение диеты является основополагающим фактором для достижения ремиссии.
Истории лечения
История №1
Пациентка Х., 52 года, обратилась в Клинику ЭКСПЕРТ с жалобами на опоясывающие боли после употребления жирной пищи и небольшого количества алкоголя, тошноту, послабление стула.
Из анамнеза известно, что дискомфорт в области над пупком с послаблением стула наблюдался в течение нескольких лет при пищевых погрешностях, но после соблюдения строгой диеты проходили бесследно. По этому поводу женщина не обследовалась. Настоящие жалобы возникли впервые. Кроме того, 20 лет назад в период беременности пациентке говорили о наличии густой желчи при УЗИ. В дальнейшем пациентка не обследовалась, так как ее ничего не беспокоило.
При проведении лабораторно-инструментального обследования были выявлены изменения в анализах крови: повышение СОЭ, активности панкреатической амилазы, а при УЗИ – множественные камни в желчном пузыре.
После купирования болевого синдрома пациентка была направлена на плановое оперативное лечение – удаление желчного пузыря. После успешно проведенной операции, пациентка продолжает наблюдение у гастроэнтеролога, соблюдает диетические рекомендации, жалоб не предъявляет, показатели нормализовались.
История №2
Пациент Б., 56 лет, обратился в Клинику ЭКСПЕРТ с жалобами на периодический интенсивный болевой синдром опоясывающего характера без видимых причин, сопровождающийся тошнотой и поносом. На предыдущем этапе обследования были выявлены диффузные изменения структуры поджелудочной железы, что было расценено как хронический панкреатит. Пациент при этом вел здоровый образ жизни, не употреблял алкоголь и жирную пищу. Назначенное лечение ферментными препаратами существенного эффекта не оказывало.
При попытке выяснить причину развития панкреатита врач гастроэнтеролог Клиники ЭКСПЕРТ исключил ряд заболеваний, способных привести к развитию хронического панкреатита (ЖКБ, язвенную болезнь, нарушение обмена железа и пр.) и обратил внимание на иммунологический сдвиг в лабораторных анализах. Это послужило основанием проведения углубленного иммунологического обследования, позволившего установить, что причиной поражения поджелудочной железы был сбой в работе иммунной системы – аутоиммунный панкреатит.
Было назначено патогенетическое лечение, влияющее на механизм развития заболевания – глюкокортикостероиды по схеме, на фоне которого при контрольном обследовании признаки иммунного воспаления были устранены. В настоящее время пациент получает длительную поддерживающую терапию под наблюдением врача-куратора, жалоб не предъявляет. При контрольном УЗИ органов брюшной полости признаки отека поджелудочной железы не определялись.
Источник