Можно ли пить соленую воду при панкреатите
Соль – незаменимый пищевой продукт, который широко используется в кулинарии, консервировании в пищевой промышленности и даже с лечебной целью в нетрадиционной медицине. Однако существует ряд заболеваний, когда ее присутствие в блюдах нуждается в строгом контроле.
Воспаление поджелудочной железы обязывает пациента внимательно относиться к своему питанию, особенно к использованию различных специй, в числе которых присутствует и соль. Следует подчеркнуть, соль при панкреатите при своем непомерном потреблении способна существенно осложнить протекание этого недуга.
Состав продукта и его виды
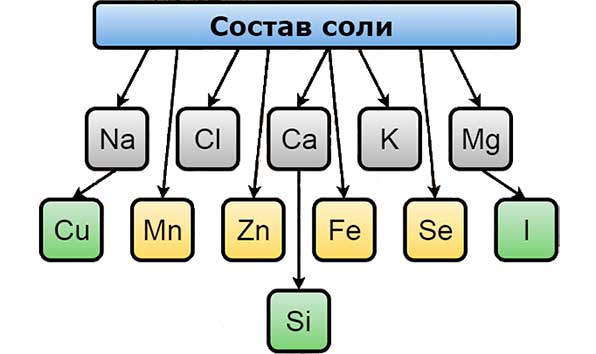
Хлорид натрия (в простонародье – соль) известен людям более десяти тысяч лет. Человек так привык к этому продукту на своем столе, что без него вся пища кажется безвкусной и пресной, поэтому не задумывается о том, как бездумно ее употребляет. Однако, несмотря на некоторую информацию о том, что эта пищевая добавка крайне вредна, совсем отказываться от нее нельзя. Дело в том, что присутствие хлора и натрия в других видах пищи совершенно недостаточно для полного обеспечения потребностей организма в этих веществах.
Соль богата на многие микроэлементы. Так, в ее составе присутствуют:
- Хлор.
- Натрий.
- Медь.
- Калий.
- Сера.
- Селен.
- Фтор.
- Железо.
- Марганец.
- Молибден.
- Кальций.
- Магний.
- Кобальт.
На сегодняшний день известно несколько ее видов, но самой популярной является:
Виды соли | Характерные особенности |
| Каменная | Необработанный осветленный природный продукт. |
| Поваренная | Очищенная промышленным методом. Менее полезна, чем каменная, так как во время очистки теряет какое-то количество важных микроэлементов. |
| Йодированная | Рекомендуется жителям экологически загрязненной местности и с патологиями щитовидной железы. Имеет ограниченный срок годности — не более 9 месяцев с даты изготовления. |
| Экстра | Самая агрессивная разновидность соли, так как в ее составе присутствует только один хлорид натрия. Остальные вещества полностью теряются во время выпаривания из нее жидкости и обработки содой. Имеет самую низкую полезность, помимо этого Экстра существенно тормозит вывод воды из организма. |
| Черная | Является неочищенным натуральным продуктом. В его составе присутствует повышенная концентрация йода, железа и калия. Проявляет мягкое послабляющее действие, совершенствует пищеварение. К сожалению, не имеет потребительского спроса из-за своего специфического вкуса и сравнительно большой стоимости. |
| Морская | Считается самым оптимальным вариантом, содержит значительное количество элементов. Желательно отдавать предпочтение неочищенной разновидности морской соли. Имеет бессрочный срок годности. |
| Диетическая | Отличается пониженным присутствием натрия, но зато содержит значительное количество калия и магния, что важно при сердечно-сосудистых заболеваниях. Несмотря на свое название «Диетическая», эта соль не предназначена для диет — ее рекомендуют при суставных проблемах, например, остеохондрозе. |
Помимо этого данный продукт быть как мелкого, так и крупного помола.
Какую пользу приносит соль нашему организму

К сожалению, организм человека не способен вырабатывать природную соль, поэтому кухонный хлорид натрия считается незаменимым продуктом в питании людей. Стоит отметить — для стабильного производства желудочного сока необходимо 20% соли от общего ее объема, которое получает организм.
При своем разумном применении соль:
- Участвует в нормализации водно-солевого равновесия.
- Способствует вырабатыванию желудочного сока.
- Нормализует показатель сахара в крови.
- Активно содействует росту мышц и костей.
- Регулирует показатель кислотности в клетках.
- Является непосредственно участником передачи нервных импульсов.
Ее дефицит способен привести к таким клиническим проявлениям:
- Общая слабость.
- Аритмия.
- Судороги в мышцах.
- Гипотония.
- Болезнь Альцгеймера.
Помимо этого из-за отсутствия соли либо ее нехватки, организм теряет больше воды, чем это нужно, что приводит к нарушению электролитного баланса. В итоге образуется дефицит необходимых элементов.
Хлорид натрия обладает некоторыми лечебными свойствами, поэтому используется при многих заболеваниях:
- При кожных проблемах (экзема, лишай, подагра и прочее).
- Для снятия зуда и отечности при укусах насекомых.
- При зубных недугах (пародонтоз).
- При ангине, простудных заболеваниях и кашле.
- Как средство с ранозаживляющими свойствами при ранах, порезах.
- При проявлении грибка на ногтях и стопах.
Когда продукт вреден и противопоказан

Любые продукты питания, в том числе и соль, будут полезны только при корректном своем использовании. Чрезмерное ее наличие в еде приведет к нарушению водного показателя в организме, что опасно развитием ярко выраженной отечности. Основным недостатком хлорида натрия является его характерная способность удерживать и мешать выходу избыточного скопления жидкости.
Излишек пищевой добавки способен спровоцировать:
- Интенсивную головную боль.
- Дополнительную нагрузку на сердечную мышцу.
- Сбой в работе почек, печени и легких.
Тщательный контроль над суточным ее потреблением должны соблюдать пациенты, у которых в анамнезе:
- Гипертония.
- Ожирение.
- Нарушение кровообращения.
- Почечная недостаточность.
- Ревматизм.
- Панкреатит.
- Патологии сердца и сосудов.
Влияние соли на течение панкреатического недуга

Насколько совместима соль и поджелудочная железа с воспаленной паренхимой? Стоит вспомнить, панкреатит – это воспаление ПЖ, а соль способна вызывать сильный отек тканей, что усугубляет воспалительный процесс в больном органе, тем самым препятствуя регенерации поврежденных клеток.
Почему нельзя соль при панкреатите? Соль, как и другие специи со специфическим вкусом крайне резко раздражает слизистые всей пищеварительной системы, а также повышает активность ферментов железы и секрецию желудка, что опасно рецидивом панкреатита.
При обострении воспалительного процесса
Можно ли при остром панкреатите соль? Гастроэнтерологи подчеркивают, при наличии острого воспалительного процесса показана строгая диета, поэтому соль на протяжении нескольких дней строжайше противопоказана. Помимо этого из питания также исключаются готовые продукты с ее содержанием, даже разрешенные, что позволяет предупредить образование отеков.
Категорический мораторий на употребление хлорида натрия обычно длится одну-две недели со дня рецидива.
Когда симптоматика острой фазы будет надежно купирована, а рабочие функции поджелудочной железы уверенно восстановятся, и пациент будет чувствовать себя лучше, разрешается легкое подсаливание пищи, но допустимая суточная доза соли составляет всего 5 грамм. При этом специалисты подчеркивают, если нет в ней острой необходимости, то лучше не употреблять.
Во избежание обострения болезни в дальнейшем, необходимо тщательно соблюдать врачебные предписания по питанию: не употреблять маринады, различные копчености и другие вредные продукты с повышенным соленым вкусом. Продолжительность диетического стола при острой паренхиме составляет 8-12 месяцев.
При хроническом течении панкреатита
Употребление соли при панкреатите хронической формы подразумевает ее использование в рационе больного человека. В данной ситуации суточная норма этого продукта не должна превышать 8-10 грамм, а лучшим вариантом является морская разновидность соли. При этом необходимо соблюдать такое правило – пищу нужно солить не в процессе приготовления, а непосредственно перед ее употреблением.
Если пациенту тяжело смирится с пресным вкусом еды, то соль добавляется в момент готовки блюд при условии их тщательной термической обработки. Однако врачи все же настаивают на соблюдении суточной дозировки этого продукта и не рекомендуют ее превышать. Дело в том, что во многих готовых продуктах, разрешенных при хронической патологии, уже содержится соль, поэтому ее добавление в готовящуюся пищу не всегда бывает актуальным.
Существенное снижение количества соли в рационе питания пациента с хроническим воспалением благотворно сказывается на состоянии больной железы, тем самым приближая момент выздоровления.
Продукты с повышенным присутствием соли

Известно, что при панкреатите нельзя употреблять соль в большом количестве, однако стоит обратить внимание на некоторые продукты, с повышенным ее присутствием (многие из них даже занесены в список запрещенных). Итак, к соленым продуктам относятся:
- Чипсы.
- Сухарики.
- Сосиски.
- Творог.
- Сыр.
- Хлеб.
- Маринады.
- Морепродукты.
- Соленые орешки.
- Любая выпечка.
- Хлопья на завтрак.
- Соленые овощи.
- Хлебобулочная продукция.
Самая высокая концентрация соли отмечается в таких продуктах:
- Квашеная капуста.
- Колбасы.
- Оливки.
- Брынза.
- Щелочная минеральная вода.
- Рыба (соленая и копченая).
При панкреатите подобные продукты крайне вредны, особенно в момент обострения заболевания, так как соль не только усугубляет течение болезни, а и уменьшает терапевтический эффект.
Эти продукты можно кушать только при длительной устойчивой ремиссии, при этом дополнительные блюда к ним подаются совершенно без соли.
Рецепты диетических блюд без соли
Во время обострения панкреатита пациент вынужден соблюдать бессолевой режим питания. Для того чтобы лечебный рацион принес максимальную пользу, необходимо знать как правильно приготовить такие блюда, чтобы они не только были питательными, но и вкусными.
Каша из овсянки с тыквой
 Такую кашу можно приготовить в острый период панкреатита. Для приготовления необходимо взять:
Такую кашу можно приготовить в острый период панкреатита. Для приготовления необходимо взять:
- Овсяные хлопья – 1 стакан.
- Тыква – 300 г.
- Вода – 2 стакана.
- Молоко – 1 стакан.
Тыкву очистить и нарезать кубиками, переложить в кастрюлю. Добавить немного воды и тушить 20 минут.
В другой посуде довести до кипения воду, влить молоко и еще раз закипятить, затем всыпать хлопья, варить на 5 минут дольше, чем это указано на упаковке.
Готовую тыкву и овсянку соединить и измельчить блендером.
Суп с овощами и гречкой
 По этому рецепту можно приготовить питательное первое блюдо, в котором полностью отсутствует соль. Однако его можно готовить не только в моменты рецидива болезни, но и на протяжении всей диеты, добавляя разрешенное количество соли.
По этому рецепту можно приготовить питательное первое блюдо, в котором полностью отсутствует соль. Однако его можно готовить не только в моменты рецидива болезни, но и на протяжении всей диеты, добавляя разрешенное количество соли.
Ингредиенты:
- Картофель – 1 шт.
- Морковь – 0,5 шт.
- Гречка – ¼ стакана.
- Вода – 0,5 л.
- Кабачок – ¼ шт.
Довести воду до кипения, положить в нее предварительно промытую гречку и проварить 10 минут.
Овощи очистить, промыть и нарезать кубиками, добавить к гречке и варить еще 15 минут. Когда суп будет готов, перебить его в пюре при помощи блендера.
Паровые котлеты из рыбы
 Это блюдо готовится довольно быстро и легко. Для фарша необходимо брать маложирные сорта рыбы, к примеру, филе минтая.
Это блюдо готовится довольно быстро и легко. Для фарша необходимо брать маложирные сорта рыбы, к примеру, филе минтая.
Продукты:
- Минтай – 300 г.
- Белый хлеб – 2 ломтика.
- Яйцо (белок) – 1 шт.
- Молоко – 30 мл.
Хлеб замочить в молоке до размягчения. Рыбу и подготовленный хлеб пропустить через мясорубку либо измельчить в блендере. К фаршу добавить белок, перемешать.
Руки смочить в воде и сформировать котлетки. Уложить в пароварку и готовить 20 минут.
Диетический омлет с добавлением цветной капусты
 Приготовленный по этому рецепту омлет станет идеальным решением для завтрака.
Приготовленный по этому рецепту омлет станет идеальным решением для завтрака.
Необходимые ингредиенты:
- Яйцо – 1 шт.
- Цветная капуста – 45 г.
- Молоко – 30 г.
Капусту отварить до мягкости, а затем мелко порубить. Отдельно взбить яйцо с молоком. В форму выложить сначала капусту, а сверху залить яично-молочной смесью.
Готовить в пароварке 15 минут.
Заключение
Здоровье человека с панкреатическим недугом во многом зависит от того, насколько тщательно соблюдаются ограничения в питании, в том числе и в отношении соли.
Пациент должен всегда помнить о том, что малейшее послабление в диете способно спровоцировать резкое ухудшение самочувствия и развитие воспалительного рецидива в поджелудочной железе.
При острой фазе болезни данная специя не рекомендована к употреблению, а в фазе ремиссии должна быть в рационе в ограниченном количестве до 10 грамм в сутки. Так же стоит отказаться от готовых солесодержащих продуктов питания и не использовать их для приготовления блюд.
Загрузка…
Источник
Соль – повседневная, привычная, незаметная, но при этом обязательная добавка к любому блюду. Ежедневно мы, не задумываясь, добавляем соль в приготавливаемую пищу и приобретаем продукты, в которые уже внесена соль. Без этой простой приправы вкус блюда меняется иногда до неузнаваемости, становясь пресным, невыразительным и непривычным. И, вопреки распространяющемуся в последние годы мнению о вреде соли, добавлять ее в пищу необходимо – в продуктах натрия и хлора содержится недостаточно для обеспечения разнообразных нормальных, жизненно важных процессов и реакций человеческого организма (от водно-солевого обмена до передачи нервных импульсов и выработки желудочного сока).
Однако употреблять соль следует разумно – избыток ее опасен даже для здоровых людей. А в случае панкреатита врачи рекомендуют на определенный период совсем отказаться от соли, а в дальнейшем ограничить ее употребление.
Почему опасна соль при панкреатите?
Главное нежелательное свойство соли – способность «притягивать» и удерживать в организме воду. В воспаленной поджелудочной железе соль усиливает отек тканей, приводит к затяжному воспалению и препятствует восстановлению клеток железы. Кроме того, чрезмерно соленые продукты обладают способностью стимулировать желудочную секрецию, вслед за которой активируется поджелудочная железа.
Соль при остром панкреатите
Во время острого панкреатита и тяжелых обострений хронического соль полностью устраняется из рациона больного. При этом запрещается не только солить приготавливаемую пищу, но и покупать готовые продукты питания (например, хлеб, печенье и др.), в составе которых есть поваренная соль.
Но полностью бессолевая диета назначается ненадолго – примерно на 1-2 недели. При стихании обострения разрешается вернуть в меню соль, но только в виде навесок на руки больному, то есть пища во время приготовления по-прежнему не солится. Соль выдается по 5 г в сутки, и ею можно в течение дня досаливать готовые блюда.
Соль при хроническом панкреатите
Во время ремиссии хронического панкреатита употребление соли также следует ограничивать – до 8-10 г в сутки. Рекомендуется готовить пищу без использования соли и досаливать ее из суточной навески уже при употреблении. Если больной не привыкает к бессолевому приготовлению блюд, то можно добавлять соль во время термической обработки. Но при этом необходимо, чтобы пациент или члены его семьи, ответственные за приготовление пищи, строго контролировали разрешенное количество соли, причем учитывается не только добавка соли в домашние блюда, но и соль из готовых продуктов питания.
При стойкой ремиссии, когда контроль над суточным количеством соли ослабевает, и больной принимает привычно посоленную пищу, для предупреждения переизбытка соли следует исключить продукты с высоким ее содержанием (консервы, маринады). Следует помнить, что некоторые разрешенные при панкреатите продукты могут содержать повышенное количество соли, поэтому при их употреблении желательно недосаливать другие блюда.
К продуктам с высоким содержанием соли относятся:
- колбасы и сосиски;
- сухие завтраки (овсяные, рисовые хлопья);
- фасованные очищенные орехи и семечки;
- сухарики;
- хлеб и хлебобулочные изделия;
- сыр;
- творог.
Источник
Многих больных интересует, сколько пить воды при панкреатите. При развитии этой болезни поражается поджелудочная железа, она начинает воспаляться, ее функции по выработке ферментов заметно ослабевают. В период обострения человек, страдающий панкреатитом, испытывает ноющие боли, тяжесть и постоянное вздутие живота. При каждом приеме пищи начинаются рези и боли в области желудка.

Каким бывает панкреатит
Панкреатит бывает двух форм: хронический и острый. Острая форма возникает неожиданно, обычно человек долго не подозревает об изменениях, которые происходят в его организме.
 Часто приступ острого панкреатита начинается неожиданно с острой и очень сильной боли в районе верхней части живота. Такая боль практически всегда сопровождается высокой температурой, поносом или рвотой. Если приступ начался, то необходимо срочно вызывать скорую помощь и везти человека в больницу. Важно помнить, что любое промедление в этом случае грозит летальным исходом. Это может произойти из-за того, что гной, накапливающийся в поджелудочной железе, под давлением других органов может начать вытекать, после этого может произойти заражение крови, и тогда спасти человека будет практически невозможно.
Часто приступ острого панкреатита начинается неожиданно с острой и очень сильной боли в районе верхней части живота. Такая боль практически всегда сопровождается высокой температурой, поносом или рвотой. Если приступ начался, то необходимо срочно вызывать скорую помощь и везти человека в больницу. Важно помнить, что любое промедление в этом случае грозит летальным исходом. Это может произойти из-за того, что гной, накапливающийся в поджелудочной железе, под давлением других органов может начать вытекать, после этого может произойти заражение крови, и тогда спасти человека будет практически невозможно.
При хронической форме панкреатита больной испытывает умеренные или слабые боли в области желудка после каждого приема пищи. Если пациент не соблюдает правильного режима питания, то боль сопровождается тошнотой, вздутием живота, нарушением пищеварения и опорожнения кишечника.
При хронической форме болезни человек нуждается в постоянном наблюдении специалиста, чтобы не пропустить фазы обострения заболевания и вовремя оказать медицинскую помощь.
Общие рекомендации при панкреатите
 Врачи рекомендуют при хронической форме панкреатита всегда соблюдать определенный режим питания. Необходимо исключить из рациона все жареное, острое, копченое и жирное. Лучше употреблять все в вареном, тушеном виде, желательно включить в диету каши на воде или с добавлением обезжиренного молока.
Врачи рекомендуют при хронической форме панкреатита всегда соблюдать определенный режим питания. Необходимо исключить из рациона все жареное, острое, копченое и жирное. Лучше употреблять все в вареном, тушеном виде, желательно включить в диету каши на воде или с добавлением обезжиренного молока.
Питаться лучше маленькими порциями 5 раз в день. Такое дробное питание поможет желудку лучше усваивать пищу и избежать неприятных последствий, сопровождающих панкреатит.
Фрукты также есть лучше в ограниченном количестве. Дело в том, что они вызывают процесс брожения в организме, при этом может возникнуть избыточное газообразование, а это нежелательно при панкреатите. Некоторые виды фруктов придется исключить навсегда. Это относится, прежде всего, к винограду, именно его потребление приводит к частому вздутию и нарушениям в работе кишечника.
Что касается алкоголя и сигарет, при хронической форме воспаления поджелудочной железы лучше навсегда от них отказаться. Вредные привычки только обостряют болезнь, при этом она может перейти в более тяжелую форму.
Читайте также:
Можно ли вылечить опухоль поджелудочной железы.
Роль воды в организме человека
 Вода играет важную роль в обменных процессах человеческого организма, способствует лучшему усваиванию. Поэтому врачи и специалисты по правильному питанию всегда рекомендуют пить воду в количестве 2 стаканов перед каждым приемом пищи.
Вода играет важную роль в обменных процессах человеческого организма, способствует лучшему усваиванию. Поэтому врачи и специалисты по правильному питанию всегда рекомендуют пить воду в количестве 2 стаканов перед каждым приемом пищи.
Слизь, выделяемая желудком при достаточном количестве воды, покрывает плотным слоем стенки органов, задействованных в процессе пищеварения. Это помогает избежать таких заболеваний, как эрозия пищевода, язва желудка, гастрит.
 Вода активизирует все процессы, происходящие в человеческом организме. Она помогает поджелудочной железе вырабатывать энзимы, которые нейтрализуют кислоту в желудке, превращая ее в соляной раствор.
Вода активизирует все процессы, происходящие в человеческом организме. Она помогает поджелудочной железе вырабатывать энзимы, которые нейтрализуют кислоту в желудке, превращая ее в соляной раствор.
Если вода попадает в организм в недостаточном количестве, то процесса нейтрализации кислоты не происходит и она проникает в кишечник. Отсюда возникает боль в животе и метеоризм.
Важно помнить, что недостаток воды в организме приводит не только к проблемам с пищеварительной системой, но и к общему обезвоживанию.
Не стоит полагать, что такие напитки, как чай, кофе, сок или квас, могут заменить воду.
Вода при панкреатите и как ее выбрать

Важно не просто пить воду, но и правильно ее выбирать. Так, при заболевании поджелудочной железы лучше всего подходит чистая лечебная минеральная вода (слабой минерализации).
Важно помнить, что вода обязательно должна быть комнатной температуры. Холодная вода провоцирует сокращение стенок желудка, при этом пища остается непереваренной. Поэтому холодную воду лучше не пить совсем, тем более в обостренной фазе болезни.
Пить газированную воду при панкреатите строго запрещено.
Как пить воду при панкреатите
Пить воду при этом заболевании можно до и во время еды. Это не принесет вреда организму и процессу пищеварения, наоборот, еда будет лучше усваиваться. Более того, вода помогает очищать организм от накопившихся шлаков и токсинов.
Специалисты рекомендуют выпивать при панкреатите за сутки приблизительно 1,5 л воды, можно чуть больше. Важно помнить, что чрезмерное употребление воды (более 3 л в день), может спровоцировать отеки, если у человека есть проблемы с почками. Рекомендуют выпивать 8 стаканов чистой негазированной воды.
Пить воду лучше всего за 20 минут до еды и через 40 минут после.
Это поможет желудку лучше усвоить пищу и выработать достаточное количество желудочного сока.
Важно помнить, что не стоит заменять каждый стакан чистой воды компотом или соком, т. к. это не принесет желаемого эффекта. В этих напитках высокое содержание сахара, что провоцирует в органах пищеварения процесс гниения и избыточное газообразование. Поэтому потребление компотов и соков при панкреатите лучше сократить до минимума и пить их только в маленьких количествах не чаще 1 раза в месяц.
Источник

