Может ли панкреатит привести к раку
То, что у больных, которые длительное время страдают хроническим панкреатитом, может развиться рак поджелудочной железы, научно доказанный факт. От 4 до 8% пациентов со стажем болезни свыше 20 лет заболевают этой онкопатологией. Это случается в 15 раз чаще, чем среди тех, у кого панкреатита нет.
Некоторые статистические данные
Среди опухолей системы пищеварения рак поджелудочной железы занимает третье место после рака желудка и рака толстой кишки. Среди причин смертности от онкозаболеваний у мужчин рак поджелудочной железы на четвертом месте, у женщин – на пятом. Заболеваемость у мужчин в 1,5 раза выше, чем у женщин. Заболеваемость в России составляет 8,6 на 100 000 населения. За последние 60 лет заболеваемость в Северной Америке и странах Европы выросла более чем вдвое. Все эти данные свидетельствуют о том, что рак поджелудочной железы – заболевание серьезное и для больных хроническим панкреатитом представляет нешуточную угрозу.
Какие факторы усугубляют риск развития опухоли при панкреатите
Это, безусловно, курение и употребление спиртного. Помимо того, что эти вредные привычки сами по себе не дают затихнуть воспалительному процессу в поджелудочной железе, они могут оказывать прямое канцерогенное действие.
Панкреатит с активной кальцификацией (отложением солей кальция в тканях железы) перерождается в рак чаще обычного панкреатита. Кроме этого, вторичный сахарный диабет при панкреатите также рассматривается как дополнительный риск.
Существует также генетический фактор, который имеет значение для всех пациентов, а не только для больных панкреатитом. Однако в сочетании с панкреатитом его активность усугубляется, и он в 95% случаев мутации гена p53 и онкогена K-ras обнаруживаются при аденокарциноме поджелудочной железы. Скорее всего, генетическое исследование панкреатического сока вскоре займет одно из приоритетных мест в ранней диагностике рака поджелудочной железы.
Механизм развития заболевания
В 80-90% случаев злокачественное поражение поджелудочной железы развивается из эпителия выводных протоков этого органа и представляет собой аденокарциному. При панкреатите хронический воспалительный процесс нарушает обмен веществ в ткани железы, что приводит к метаплазии (перерождению) ее клеток. Метастазирует опухоль чаще всего в забрюшинные лимфатические узлы, печень, легкие, почки, кости. Локализуется опухолевый процесс обычно в головке железы – примерно 80%, реже – в теле или хвосте, еще реже бывает тотальное поражение органа.
Как проявляется рак поджелудочной железы
Согласно статистическим наблюдениям, только около 15% случаев рака поджелудочной железы выявляется в резектабельной стадии, то есть, когда возможно провести хирургическое вмешательство и удалить опухоль. Остальная часть – а это от 85 до 90% больных, – диагностируется в запущенных случаях, когда опухоль прорастает за пределы органа или присоединяются метастазы.
Поэтому чаще всего главным симптомом является боль – постоянная, тупая, с тенденцией к нарастанию. Боль в эпигастрии, отдающая в спину, поясницу, нередко опоясывающая. Она обычно сопровождается неспецифическими симптомами – диспепсией, тяжестью в животе, слабостью, повышенной утомляемостью. Все это в комплексе очень напоминает картину панкреатита, а если у пациента этот диагноз уже имеется, то вся симптоматика чаще всего списывается на панкреатит.
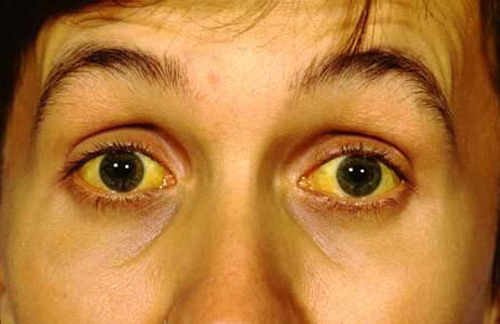 И только когда у больного внезапно развивается механическая желтуха без предшествующей приступообразной острой боли в животе, возникают подозрения на рак поджелудочной железы. К сожалению, к этому времени опухоль достигает значительных размеров и сдавливает 12-перстную кишку, нередко вызывая дуоденальную непроходимость. Присоединяется мучительный кожный зуд, сопровождающий желтуху.
И только когда у больного внезапно развивается механическая желтуха без предшествующей приступообразной острой боли в животе, возникают подозрения на рак поджелудочной железы. К сожалению, к этому времени опухоль достигает значительных размеров и сдавливает 12-перстную кишку, нередко вызывая дуоденальную непроходимость. Присоединяется мучительный кожный зуд, сопровождающий желтуху.
У 15-20% больных с распространенной формой рака поджелудочной железы проявляются симптомы сахарного диабета, которые впоследствии подтверждаются лабораторно.
Методы диагностики
Сам по себе хронический панкреатит рассматривается как предраковое заболевание, поэтому все больные должны регулярно наблюдаться у врача и своевременно проходить назначаемые им обследования, чтобы не пропустить начало развития опухоли. При дифференциальной диагностике с хроническим панкреатитом рекомендуется сдавать анализ крови на специфические онкомаркеры, например, антиген СА 494, этот метод считается высокоинформативным на ранней стадии болезни.
Также больным назначается УЗИ, КТ и МРТ поджелудочной железы, а при подозрении на опухоль производят тонкоигольную пункционную биопсию предполагаемого участка под контролем УЗИ или компьютерной томографии. Как правило, в 90-95% случаев диагноз рака поджелудочной железы подтверждается гистологически.
Источник
Воспаление поджелудочной железы — опасная патология, требующая динамического наблюдения часто в условиях хирургического стационара. Это связано с тем, что заболевание сопровождается отмиранием железистых клеток, внутри которых находятся ферменты, способные переваривать пищу. Они поражают и окружающие ткани. Таким образом, последствия панкреатита могут быть очень серьезными и требуют длительного периода восстановления.

Последствия панкреатита напрямую связаны с патогенетическими механизмами развития заболевания и его исходом
Основные функции поджелудочной железы
Поджелудочная железа является органом смешанной секреции. Она выделяет как экзогенный секрет – желудочный сок, так и эндогенный – гормоны.
Основные ферменты:
- липаза (расщепляющая жировые соединения);
- амилаза (воздействующая на крахмал и сложные углеводы);
- различные протеазы – трипсин, пепсин, эластаза и другие (расщепляющие белковые соединения).
Проток железы доставляет ферменты в двенадцатиперстную кишку, где и происходит переваривание пищи. Ферменты расщепляют сложные структуры до мелких, доступных всасыванию.
Клетки островка Лангерганса способны синтезировать гормон инсулин, который снижает уровень сахара в крови. Основное его действие основано на том, что он доставляет глюкозу из плазмы крови внутрь клетки, где она превращается в энергию.
Патогенез панкреатита
Основной причиной воспаления является нарушение в диете. Из-за этого усиливается нагрузка на железистую ткань, клетки не справляются с поставленной задачей и начинают разрушаться, приводя к патологическим изменениям. Разрушение клеток приводит к выходу ферментов наружу и преждевременной их активации, в результате чего возникает самопереваривание соседних тканей, вызывая цепную реакцию и усиливая воспаления.

Воспаление сопровождается интенсивными болевыми ощущениями опоясывающего характера. Они сопровождаются диспепсическими проявлениями, так как в желудочно-кишечный тракт не поступает достаточного количества ферментов. Болезнь протекает на фоне регулярной тошноты, рвоты, расстройства стула.
Постепенно участок патологических изменений отделяется от здоровых клеток соединительнотканной капсулой.
Исходов заболевания может быть несколько:
- Склероз пораженного участка — замещение функциональных клеток железы соединительной тканью.
- Образование кисты или абсцесса. Внутри соединительнотканной оболочки происходят процессы самопереваривания и лизирования (растворения) тканей с формированием жидкостного компонента.
- Онкологическое перерождение клеток.

Возможные последствия заболевания
Направления лечения
Основное лечение – голод. Это позволяет максимально разгрузить железу, уменьшив синтез ферментов и снизив их патологическое воздействие на сам орган и окружающие ткани. Пациент должен находиться в полном физическом и психическом покое, так как эмоциональное перенапряжение, стрессы стимулируют работу поджелудочной железы. На живот кладут холод (пузыри со льдом), при котором уменьшается воспаление и ускоряется склерозирование пораженных участков.
Также вводят ингибиторы протеолиза, останавливающие самопереваривание. Необходимы препараты, защищающие слизистую оболочку желудка, так как частым осложнением панкреатита является язвенная болезнь.
При патологии необходим динамический контроль глюкозы крови. Это связано с тем, что помимо железистых клеток, синтезирующих ферменты, поражаются и те, что продуцируют инсулин. Риск развития сахарного диабета повышается.
Последствия
В процессе заболевания человек часто значительно теряет в весе. В некоторых случаях даже проявляются признаки кахексии. Общая слабость сопровождается повышенной утомляемостью, сонливостью, упадком сил.

Разрешенные продукты после острого приступа панкреатита
Недостаточность питательных веществ приводит к тотальному нарушению работы организма. У таких людей чаще всего понижено артериальное давление, частый поверхностный пульс. Низкое содержание сахара в крови приводит к голоданию в первую очередь клеток головного мозга и формированию энцефалопатии.
Диета и дефицит переваривания сопровождаются витаминодефицитами. Чаще происходит недостаток именно жирорастворимых витаминов: А и Е. А также витаминов животного происхождения. Больше всего ощущается дефицит витамина K, который приводит к нарушению коагуляции крови и риску развития кровотечений.
Недостаточность поджелудочной железы часто сопровождается пищевыми аллергиями, так как не все продукты перевариваются, а трансформируются в аллергены для организма. Это приводит к еще большим запретам в диете.
Влияние на пищеварительную систему
Ферментативный дефицит приводит к дисбалансу всех пищеварительных структур. Компенсаторно усиливается работа печени, в результате чего параллельно развивается воспаление желчного пузыря, отложение в нем камней. Конкременты впоследствии могут закупоривать выводные протоки с формированием холестаза и гепатита (механической желтухи).

Воспаление сопровождается интенсивными болевыми ощущениями и повреждением соседних органов
Усиленное продуцирование желчи может привести к формированию поверхностных эрозий на слизистой желудка и тонкого кишечника (в основном двенадцатиперстной кишки). Риск развития язвенной болезни повышается.
При регулярных нарушениях в диете, некорректной терапии или несоблюдении предписаний врача панкреатит может перейти из острой фазы заболевания в хроническую форму. Хронизация процесса увеличивает риск развития панкреонекроза, чаще заканчивающегося неблагоприятно для пациента.
Кистозное преобразование воспаления может осложниться прорывом соединительнотканной оболочки с образованием панкреатита в результате выхода большого количества ферментов с переваренным, часто гнойным содержимым кисты. Перитонит смертельно опасен и требует немедленного хирургического вмешательства.
Формирование сахарного диабета
Риск развития инсулинозависимого сахарного диабета определяется количеством клеток островка Лангенганса, которые его выделяют. При панкреатите образования отмирают, следовательно, количество инсулина уменьшается. Это увеличивает риск формирования диабета.

У больных хронической формой заболевания необходимо регулярно контролировать уровень сахара. Недостаточность гормона возникает не сразу, а когда количество клеток, его продуцирующих, достигает критического минимума.
Панкреатит и онкология
Одним из самых страшных диагнозов, которые можно получить от врача — это злокачественная опухоль, или простым языком — рак.
Панкреатит и рак поджелудочной железы часто являются звеньями одного процесса. Воспаление приводит к повреждению генетического кода и появлению онкологических клеток, характеризующихся неконтролируемым делением.

Рак может появиться и вследствие резекции поджелудочной железы. При удалении части некротизированной ткани (при панкреонекрозе) регенераторные процессы запускают деление клеток и частичное восстановление. Однако продолжающееся воспаление нарушает эти процессы и увеличивает риск развития онкологии.
Если опухоль небольших размеров, удалить разрешается только ту часть, которая поражена. Если же рак распространился уже по всему органу и пустил метастазы, необходимо полностью убрать всю поджелудочное железу. Выполнить это возможно только хирургически. Для человека это не смертельно, но накладывает отпечаток на всю жизнь. Причем после такой операции пациент должен принимать липотропы, инсулин и другие препараты с наличием необходимых веществ и ферментов.
Об особенностях новой жизни после удаления поджелудочной железы читайте здесь…
Все вышесказанные осложнения и последствия, возникшие на фоне панкреатита, являются далеко не полным перечнем возможных патологий. В исключительных случаях могут быть задеты те ткани и органы, которые на первый взгляд не имеют никакого отношения к функционированию поджелудочной железы.
Понравился материал: оцени и поделись с друзьями
Источник
С каждым годом растет количество случаев заболеваемости раком поджелудочной железы. Врачи объясняют это тем, что питание и образ жизни современного человека имеют определенные особенности и влияние на развитие онкологии.
На самом деле настоящие причины возникновения злокачественных опухолей в человеческом организме до сих пор не установлены.
Ученым известны только лишь некоторые факторы, которые увеличивают риск образования рака поджелудочной железы. В данной статье эти факторы будут рассмотрены подробно.
Неправильное питание
 Вероятность возникновения онкологических заболеваний поджелудочной железы возрастает при употреблении большого количества мясной пищи, богатой животными жирами. Именно животные жиры оказывают сильное негативное влияние, так как заставляют железу работать в усиленном режиме.
Вероятность возникновения онкологических заболеваний поджелудочной железы возрастает при употреблении большого количества мясной пищи, богатой животными жирами. Именно животные жиры оказывают сильное негативное влияние, так как заставляют железу работать в усиленном режиме.
После употребления жирных продуктов у людей часто возникают болевые ощущения в поджелудочной области. Отрицательный эффект оказывает копченая, чрезмерно соленая или острая пища, а также продукты, прошедшие технологическую обработку, все эти причины и симптомы необходимо учитывать, и рассматривать.
Патологические изменения в клетках железы могут возникнуть при употреблении следующих продуктов:
- фаст-фуд;
- консервированная еда;
- алкоголь;
- газированные напитки;
- сладости.
Эти продукты содержат канцерогенные соединения, которые могут вызвать образование атипичных клеток, которые в дальнейшем преобразуются в злокачественные опухоли и рак.
Важно знать, что под действием алкоголя происходит усиление секреторной функции поджелудочной железы!
Вырабатывающиеся гормоны остаются внутри органа и участвуют в патологических процессах, происходящих в эпителии. Обычно при употреблении спиртных напитков развивается хронический панкреатит, но нужно помнить, что это состояние является предраковым, и следующий уровень его развития – рак.
Рациональное питание, большое количество фруктов и овощей уменьшает риск образования рака поджелудочной железы. Очень важную роль играет и режим питания. Если постоянно переедать и за один прием употреблять большой объем пищи, это создает большую нагрузку на железу, в то время как дробное питание создает оптимальный режим работы органа.
Положительно влияют на функцию поджелудочной железы ликопин и селен – это соединения, находящиеся в красных и желтых овощах
Курение
 У курильщиков с большим стажем риск развития рака поджелудочной железы намного выше. Вдыхаемый табачный дым содержит очень много канцерогенов, которые приводят к образованию атипичных клеток в человеческом организме.
У курильщиков с большим стажем риск развития рака поджелудочной железы намного выше. Вдыхаемый табачный дым содержит очень много канцерогенов, которые приводят к образованию атипичных клеток в человеческом организме.
Очень вредны для железы полициклические ароматические углеводороды (ПАУ). Они способны стимулировать опухолевые процессы во всех тканях организма. Курение также приводит к спазмам желчных протоков поджелудочной железы. Это вызывает патологические изменения в органе и в дальнейшем может спровоцировать предраковые заболевания, а затем и рак. Более подробно о том, к чему приводит курение при панкреатите, можно прочитать у нас на сайте.
Общеизвестно, что у курящих людей рак поджелудочной железы возникает примерно в три раза чаще, чем у некурящих. Но это влияние является обратимым и если несколько лет воздерживаться от курения, то ситуация стабилизируется.
Причины возникновения здесь лежат на поверхности, и если не предпринимать шагов по отказу от вредных привычек, то рак может стать логическим продолжением курения.
Наследственная предрасположенность
Примерно в 10% случаев заболеваний раком поджелудочной железы аналогичное заболевание имелось и у других членов семьи. Если такой диагноз был у ближайших родственников (родных братьев, сестер, родителей), то риск повышается еще больше.
Такую особенность в развитии злокачественных новообразований железы связывают с несколькими генами. Но до сих пор не найдет конкретный участок в их цепочке, отвечающий за этот процесс.
Сахарный диабет
Риск образования злокачественных опухолей существенно повышается при наличии сахарного диабета. Причины здесь давно известны — недостаточный синтез инсулина вызывает гипергликемию (стойкое увеличение концентрации глюкозы в крови), что нарушает работу всего организма в целом.
Как правило, между данными заболеваниями имеет двусторонняя связь. Так как выработка инсулина происходит именно в поджелудочной железе, дисфункция органа может вызвать обострение сахарного диабета.
Другие причины онкологии
Хронический панкреатит приводит к продолжительным воспалительным процессам в поджелудочной железе, что повышает вероятность аномальной трансформации структур клеток. Если заболевание своевременно не лечить или проводить неграмотную терапию, то рано или поздно возникнут осложнения, среди которых может быть и злокачественное новообразование.
Так как панкреатит приводит к устойчивому стенозу протоков поджелудочной железы, секрет, образуемый этим органом, начинает застаиваться. В жидкости могут находиться канцерогенные соединения, длительное влияние которых на эпителий органа может привести к образованию злокачественных клеток.
Большую опасность в плане перерождения в раковую опухоль несет аденома поджелудочной железы. Изначально она имеет доброкачественный характер, но иногда может наступить ее малигнизация (переход в злокачественную форму).
Существует и промежуточный тип опухолей, которые, по мнению некоторых ученых, являются раковыми образованиями низкой степени злокачественности. Если аденому железы своевременно удалить хирургическим путем, риск развития рака автоматически исключается.
Привести к злокачественным опухолям поджелудочной железы может и цирроз печени. При этом в печеночной ткани происходят патологические изменения и образуются токсические вещества, которые проникают в поджелудочную железу по желчным протокам.
Ожирение и гиподинамия
 Причины здесь в том, что существует дефицит движения и избыточная масса тела, они также могут приводить к образованию раковых опухолей. Обследование людей с повышенным индексом массы тела показало, что у них есть изменения в структуре поджелудочной железы, которые при определенных обстоятельствах могут вызвать рак.
Причины здесь в том, что существует дефицит движения и избыточная масса тела, они также могут приводить к образованию раковых опухолей. Обследование людей с повышенным индексом массы тела показало, что у них есть изменения в структуре поджелудочной железы, которые при определенных обстоятельствах могут вызвать рак.
При этом диагностика людей с нормальным весом, которые регулярно занимаются физическими упражнениями и ведут правильный образ жизни, показывает, что их поджелудочная железа находится в стабильном состоянии и не имеет никаких признаков развития заболеваний.
Прогноз при злокачественных опухолях поджелудочной железы определяется стадией заболевания, возрастом пациента и наличием сопутствующих болезней.
Влияние возраста и национальности
Риск образования рака поджелудочной железы с возрастом увеличивается. Обычно такой диагноз ставится людям старше 45 лет. Практически 90% больных с опухолями железы находятся в возрасте старше пятидесяти пяти лет. Но и молодой возраст не становится преградой для развития рака при наличии некоторых факторов риска.
Что касается национальной принадлежности больных, рак поджелудочной железы намного чаще выявляется у представителей темнокожих народов, чем у азиатов и белых людей.
Онкологические заболевания поджелудочной железы могут возникнуть при трудовой деятельности на вредных производствах, при постоянном контакте с токсическими веществами. Они образуются, например, в процессе переработки нефти или угольной смолы.
Важно знать, что факторы риска не являются прямыми причинами образования рака поджелудочной железы. У некоторых людей могут иметь место все факторы риска, но при этом они не заболеют раком. В то же время это заболевание может поражать других людей, даже если предпосылок к нему нет никаких.
Основные симптомы рака поджелудочной железы
Начальная стадия данного заболевания может демонстрировать различные симптомы. Как правило, симптомы и признаки рака поджелудочной железы при этом довольно расплывчаты и не имеют специфичности, поэтому человек может на них никак не реагировать и не подозревать о болезни.
 Рак поджелудочной железы может развиваться очень медленно, на протяжении нескольких лет, прежде чем начнут появляться конкретные симптомы, указывающие именно на данную патологию. По этой причине диагностирование заболевания, как для пациента, так и для врача достаточно затруднено.
Рак поджелудочной железы может развиваться очень медленно, на протяжении нескольких лет, прежде чем начнут появляться конкретные симптомы, указывающие именно на данную патологию. По этой причине диагностирование заболевания, как для пациента, так и для врача достаточно затруднено.
Существуют некоторые симптомы, которые можно связать с раком поджелудочной железы, но обычно они не имеют специфичности и чаще вызываются другими процессами. Основным симптомом является желтуха. Она возникает при блокировании желчного протока и поступлении желчи в кровоток.
У пациентов с желтухой моча окрашена в темный цвет, имеет место жидкий стул глиняного цвета, кожа темнеет, глаза становятся желтыми. За счет высокого билирубина может появиться кожный зуд.
Чаще всего желтуха возникает из-за желчнокаменной болезни, но иногда ее появление может вызвать и рак головки поджелудочной железы. Желтуха, связанная с образованием желчных камней обычно сопровождается острой болью. Для рака же поджелудочной железы характерна «безболезненная желтуха».
Кроме того, у больных раком поджелудочной железы, часто возникают проблемы с пищеварительной системой, и симптомы здесь следующие:
- тошнота;
- расстройство желудка;
- плохой аппетит;
- снижение массы тела;
- диарея.
Эти симптомы вызваны непосредственным образованием опухоли в пищеварительном тракте или инфильтрацией нервов. Если желудочно-кишечный тракт заблокирован опухолью, то у пациента возникает тошнота и боль, усиливающаяся после приема пищи.
Характерным признаком развития рака поджелудочной железы является скопление большого количества жидкости в брюшной полости. Это состояние носит название асцит. Его развитию способствуют две основные причины:
- Происходит блокировка слива крови из кишечника в печень при местном распространении заболевания. В результате чего жидкость протекает в брюшную полость.
- Распространение опухоли поджелудочной железы в брюшную полость.
Жидкость может скапливаться в очень больших объемах и даже оказывать влияние на дыхание, затрудняя его. В некоторых случаях процесс можно корректировать с помощью медикаментозной терапии (назначаются мочегонные средства). Иногда пациентам требуется парацентез (дренаж жидкости).
Прогноз для данного заболевания
Рак поджелудочной железы относится к одним из самых грозных видов онкологических заболеваний. Но, как считают многие специалисты, при вовремя поставленном диагнозе и грамотной терапии недуг вполне поддается лечению.
Источник