Могут ли желтеть глаза при панкреатите
Желтые склеры – тревожный признак, указывающий на дисфункцию внутренних органов. Может указывать на вирусный гепатит, поражения печени, инфекционные патологии, дисфункцию желчного пузыря и желчевыводящих протоков. Если пожелтели белки глаз рекомендовано воздерживаться от самолечения и обратиться за консультацией к врачу. Чтобы выяснить точную причину нарушений исследуют не только глаза, но внутренние органы, сдают общий анализ крови, задействуют инструментальную диагностику.
Почему желтеет склера
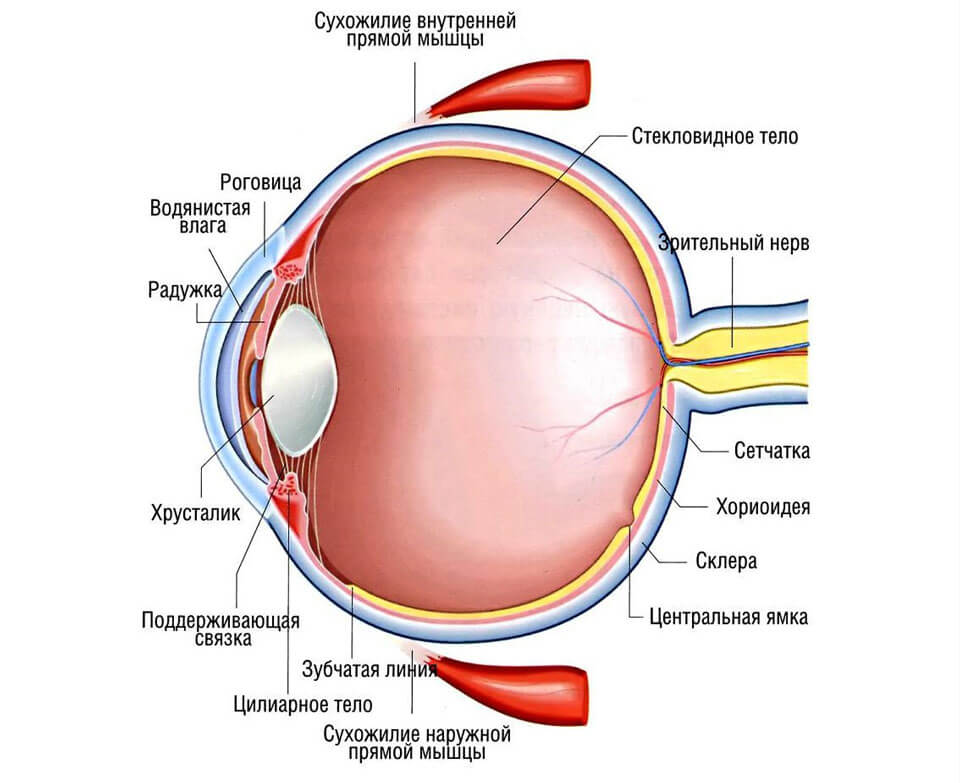
Глазное яблоко состоит из наружной, средней и внутренней оболочки. Внешний слой наиболее прочный, к нему крепятся мышцы, при помощи которых глаза двигаются. Если склера изменяют свой цвет на желтый – это указание не только на дисфункцию органов зрения, но и признак нарушений функционирования внутренних органов. Белки глаз могут желтеть постепенно, часто пациенты не уделяют симптому должного внимания и поздно обращаются к врачу за помощью.
Желтая окраска белков указывает на развитие и прогрессирование ряда серьезных патологий:
- любой формы панкреатита, при котором воспалительный процесс приводит к закупорке желчных протоков, в результате чего билирубин попадает в общий кровоток, а склеры глаз желтеют
- дисфункции печени: гепатита, цирроза
- болезней крови: малярии, интоксикации ядовитыми веществами, бабезиоза
- обменных нарушений белка, билирубина, микроэлементов. В результате развиваются гемохроматозы, амилоидозы
Желтые склеры могут указывать на желтуху, болезнь Боткина, повышение концентрации билирубина. Если обменные процессы в организме нарушены, печень и желчевыводящие протоки не выводят билирубин, вещество скапливается в организме, вызывая пожелтение кожи и белков глаз.
Причины
Среди основных причин, которые приводят к пожелтению склер глаз, относят воздействие:
- нарушений функционирования печени, при котором затруднен вывод билирубина
- вирусного гепатита: чаще всего выявляю желтуху (гепатит А). Одним из наиболее опасных является вирусный гепатит С
- определенных групп лекарств: фурагина
- жировиков – образуются в результате нарушений липидного обмена, приводят к разрастанию конъюнктивы
- паразитарных инфекций, при разрастании которых не только желтеют склеры глаз, но и нарушается функционирование желудочно-кишечного тракта
- желтухи новорожденных, которая развивается при повышении количественного содержания билирубина. Симптом самоустраняется на протяжении нескольких недель после рождения малыша
Белки глаз могут пожелтеть из-за наследственной предрасположенности, которая передается по наследству, переутомления, недосыпания, нерационального питания, плохого освещения.
Патологии печени
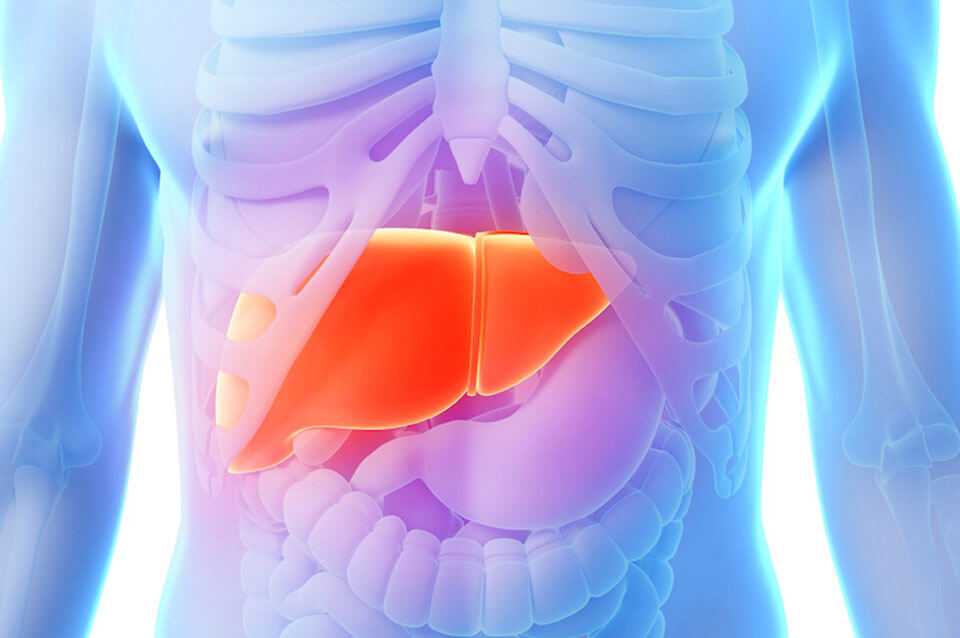
Пожелтение склер глаз часто связано с повышением концентрации билирубина в крови. Это ферментное вещество, которое состоит из эритроцитов. При распаде билирубина склеры и кожные покровы приобретают желтую окраску. Вещество синтезируется печенью, а желтизна белков глаз может указывать на дисфункцию органа. Печень – главный «фильтр» человеческого организма, в котором скапливаются метаболизмы, продукты распада медикаментов и продуктов питания. При дисфункции повышается вероятность общей интоксикации организма.
Пожелтение склер может быть обусловлено вирусным гепатитами: А, В, С, Д. Например, при желтухе (гепатите А) тканевые структуры окрашиваются при помощи билирубина. При его распаде выделяются не только красящий пигмент, вещество негативным образом сказывается на общем самочувствии пациента. Симптом также может возникнуть под воздействием описторхоза и эхинококкоза – паразитарного поражения печени.
Заболевания крови
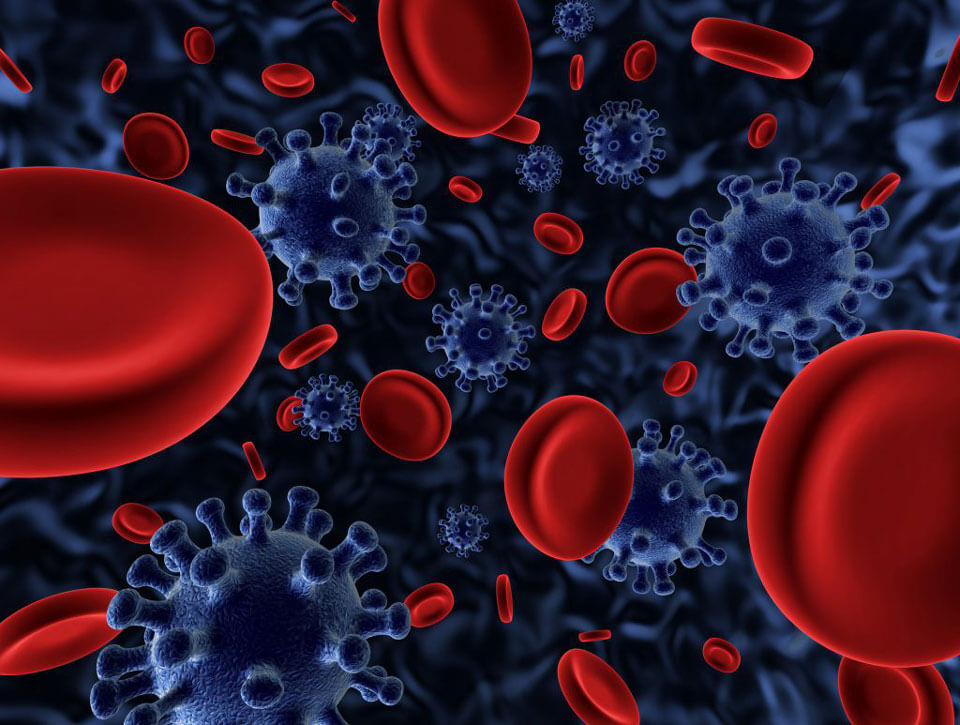
Эритроциты содержат большое количество гемоглобина, при разрушении которого образуется билирубин. Болезни крови сопровождаются массой гибелью эритроцитов, у пациента повышается непрямой билирубин. Это приводит к пожелтению глаз и кожи. Такой симптом может быть обусловлен воздействием:
- Аутоиммунной гемолитической анемии – патологии, при которой красные кровяные тельца уничтожает собственный организм пациента. Выделяется гемоглобин, из которого образуется билирубин. Вещество скапливается в склерах глаз и кожных покровах. Аутоиммунный процесс обусловлен генетическими нарушениями. В группу риска попадают пациенты с вирусными и бактериальными инфекциями, общей интоксикацией организма при воздействии радиоактивных веществ.
- Эритроцитарной мембранопатии – наследственной патологии, которая сопровождается врожденными дефектами генов. Костный мозг синтезирует неправильную форму эритроцитов, склонных к быстрому разрушению раньше времени.
- Бабезиоза – патологического процесса, развивающегося после укуса клеща. В группу риска попадают люди с ослабленной иммунной системой, который подвержены частому контакту с зараженным животными. У здоровых людей симптомы бабезиоза часто не проявляются. После того как микроорганизмы попадают в эритроциты наблюдается массовая гибель, в результате чего повышается билирубин и желтеют склеры глаз.
- Малярии, которая возникает при заражении плазмодиями. Заражение происходит через укус малярийных комаров, личинки которого, поражают печень и поражают эритроциты. После разрушения красных кровяных телец повышается непрямой билирубин, склеры глаз окрашиваются в желтый цвет.
- Эритроцитарной энзимопатии – наследственной болезни, при которой не синтезируются ферменты красных кровяных телец, принимающих участие в обменных процессах. Эритроцитам не хватает энергии, наблюдается их массовая гибель. Наблюдается повышение концентрации гемоглобина, нарушается функционирование печени.
Эритроциты могут разрушаться при отравлении ядовитыми веществами: змеиным, грибным, ягодным ядом, химическими соединениями (мышьяком, свинцом, бензолом). Эритроциты, пораженные ядом, начинают вырабатывать повышенное количество билирубина, что приводит к пожелтению склер глаз.
Нарушения обмена веществ
Пожелтение склер может быть обусловлено обменными нарушениями. При гемохроматозе, обусловленном врожденными нарушениями железа, макроэлемент начинает скапливаться в организме. Патология часто сопровождается циррозом печени. При синдроме Дабина-Джонсона билирубин накапливается в печеночных клетках, после чего попадает в общий кровоток.
При амилоидозе нарушается белковый обмен. Вещество скапливается в печени, может спровоцировать тяжелое нарушение функционирование органа. В плазме крови повышается непрямой билирубин, что приводит к окрашиванию белков глаз и кожных покровов. Возможны наследственные поражения: развитие синдрома Найяра-Криглера. Печень не синтезирует ферменты, принимающие участие в связывании непрямого билирубина. Вещество начинает скапливаться в тканях и органах, провоцируя изменения их окраски.
Патология Вильсона-Коновалова – хронический процесс, который сопровождается нарушением обмена минералов. Наблюдается скопление меди в печени, которая оказывает токсическое действие на орган. Дисфункция печени сопровождается развитием цирроза, пожелтением склер глаз.
Патологии желчевыводящих путей
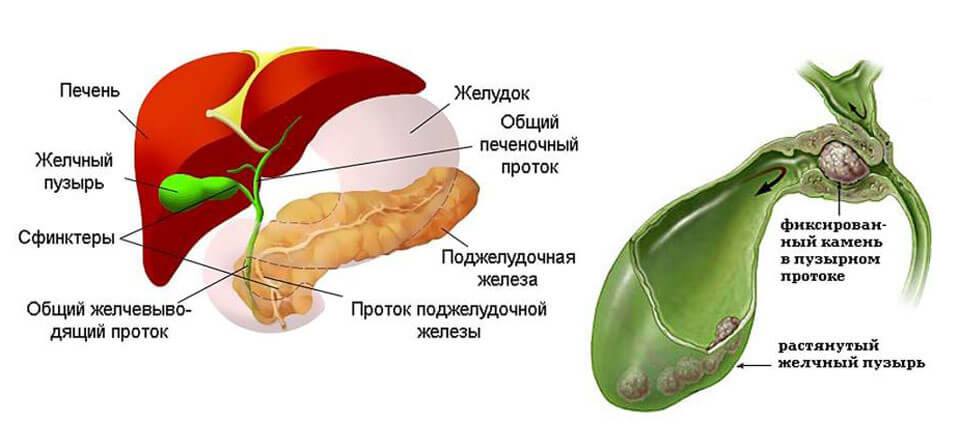
Желчь принимает участие в выведение избытка холестерина, тяжелых металлов, билирубина, стероидов из организма. Вещество проходит по желчевыводящим протокам, перед тем как попасть в область кишечника.
При нарушениях функционирования желчевыводящих путей наблюдается застой желчи с последующим развитием:
- Желчнокаменной болезни – патологического процесса, который сопровождается образованием конкрементов. Они препятствуют нормальному оттоку желчи, провоцируя желтуху. Болезнь обостряется под воздействием обменных нарушений, сахарного диабета, дискинезии, гемолитической анемии, в период вынашивания ребенка.
- Первичного склерозирующего холангита – болезни неясного происхождения, которая сопровождается воспалением желчевыводящих путей. Наблюдается развитие структурных изменений, поражающих желчные протоки, затрудняется отток желчи. Чем больше перекрыты желчные протоки, тем хуже прогноз для пациента. Желчь и билирубин попадает в системный кровоток, у пациента развивается желтуха.
- Описторхоза – паразитраной патологии. Заражение происходит в процессе употребления сырых, некачественных морепродуктов с недостаточной термической обработкой. Черви проникают в желчный пузырь и желчные протоки, начинают активно размножаться, поражая стенки органов. Протоки постепенно сужаются, что вызывает желтуху и изменение окраски склер глаз.
Склеры могут желтеть при опухолевых процессах, поражающих желчный пузырь, желчевыводящие протоки. Опухоли затрудняют отток желчи, вызывая механические повреждения и развитие желтухи.
Панкреатит острой или хронической стадии
Панкреатит проявляется в виде чувства болезненности в животе, расстройствами пищеварения. Развивается под воздействием опухолевых процессов, употребления спиртных напитков, паразитарных инфекций, общей интоксикации организма. Сопровождается воспалением поджелудочной железы, ее отеками и увеличением в размерах. В результате наблюдается застой желчи, которая проникает в кровь. Билирубин скапливается в кожных покровах и склерах глаз, провоцируя их пожелтение.
Глазные болезни

Пожелтение глаз может быть обусловлено пингвенкулами или перигулами.
- В первом случае наблюдается формирование жировиков в области глаз, окрашенных в желтый цвет. Патология развивается, если в организме нарушен липидный обмен. Консервативные методы терапии неэффективны, требуется оперативное вмешательство.
- Птеригиумы сопровождаются разрастанием конъюнктивы, границы которой начинают распространяться на роговицы. Склеры приобретают желтоватый оттенок, может ухудшиться зрение. Лечение заболевания – хирургическое вмешательство.
К пожелтению могут привести меланомы, поражающие конъюнктиву. Это новообразования злокачественного происхождения, которые сложно поддаются диагностике. Причины развития – меланозы и пигментные невусы. Группу риска составляют пациенты от 25 до 65 лет. Меланомы поражают конъюнктивы глазных яблок, быстро растут, отличаются гладкой, блестящей поверхностью. Также возможны субконъюнктивальные кровоизлияния.
Образ жизни
Злоупотребление спиртными напитками, курение, употребление некачественных продуктов также может провоцировать заболевания, сопровождающиеся пожелтением белков глаз. В группу риска попадают люди, которые не соблюдают режим труда и отдыха, употребляют жирную, острую, жаренную, копченую пищу, полуфабрикаты. Если в основе рациона – простые углеводы, рафинированный сахар и масла, пища, богатая глютеном, может возникнуть нарушение функционирования печени, поджелудочной железы, желчевыводящих протоков. При повышенной нагрузке на органы зрения склеральная оболочка глаз также может изменять цвет. Это может быть обусловлено хроническим недосыпом, ежедневным продолжительным пребыванием за компьютером, чтением лежа или в условиях недостаточного освещения.
При каких патологиях желтеет склера у детей

В детском возрасте пожелтение склер часто связано с желтухой новорожденных. Через несколько дней после рождения наблюдается повышение билирубина в крови, что приводит к изменению цвета кожных покровов и белков глаз. В процессе беременности плод перенасыщается эритроцитами. После рождения красные кровяные тельца разрушаются, что приводит к развитию симптома. Восстановление нормального цвета кожных покровов и склер в норме наблюдается спустя неделю. Если же пожелтение склер не самоустранилось, необходимо проконсультироваться с педиатром.
Возможные осложнения
Отсутствие качественной, своевременной помощи чреват осложнениями. Повышается вероятность развития сахарного диабета, общего истощения организма, абсцесса поджелудочной железы, легочных осложнений, общей интоксикации организма, гангрены и перфорации желчного пузыря. Общий перечень противопоказаний зависит от заболевания, спровоцировавшего пожелтение склер глаз.
К какому врачу обратиться

При первых признаках пожелтения склер глаз рекомендовано обратиться к офтальмологу. Врач проводит устный опрос, очный осмотр пациента, назначают лабораторную и инструментальную диагностику. В дальнейшем может потребоваться сопутствующая консультация гепатолога, гастроэнтеролога, гематолога, онколога.
Диагностика
Пожелтение склер глаз – размытый симптом, который может указывать на обширный перечень болезней. Для постановки точного диагноза осматривают пациента, собирают анамнез, в том числе, семейный.
- При подозрении на развитие болезней печени орган осматривают и пальпируют. Увеличение печени – тревожный признак, который требует лабораторной и инструментальной диагностики.
- Обращают внимание на сопутствующие симптомы в виде общей слабости, нарушений работоспособности, расстройств стула.
- Стремительное повышение температуры тела, интоксикация, дисфункция сердечно-сосудистой системы – тревожные признаки, требующие оказание срочной медицинской помощи.
Особое внимание уделяют лабораторным исследованиями: анализу мочи и кала. При болезнях печени снижаются эритроциты и гемоглобин, повышается билирубин и холестерин. На фоне сниженного гемоглобина дополнительно проверяют уровень сывороточного железа, феритин. Для выявления точной локализации патологического процесса задействуют компьютерную томографию и ультразвуковое исследование.
Инструментальная диагностика определяет степень распространения патологического или опухолевого процесса, возможное сдавливание желчевыводящих путей. В тяжелых случаях проводят биопсию – осуществляют забор пораженного участка органа, проводят дополнительные лабораторные исследования. Для диагностики меланом назначают ультразвуковое обследование, радиофосфорную диагностику, инцизионную биопсию. Диагноз ставят на основании очного осмотра, после того как проведена транслюминесценция.
Лечение
Лечение подбирают в зависимости от первопричинного фактора, спровоцировавшего пожелтение белков.
| Болезни печени | Консервативная терапия:
При злокачественны новообразованиях и эхинококкозах требуется хирургическое вмешательство. |
| Патологии желчевыводящей системы |
|
| Паразитарная инфекция |
|
| Меланомы |
|
| Нарушения обменных процессов |
|
| Острая и хроническая форма панкреатита |
|
| Дисфункция системы кровообразования |
|
| Жировики, пингвенкулы, перигулы |
|
Прогноз
Прогноз зависит от тяжести течения болезни, которая вызвала пожелтение склер. При своевременном обращении за оказанием квалифицированной медицинской помощи вероятность успешного излечения повышается. При меланомах прогноз неблагоприятный. Гематогенное метастазирование приводит к летальному исходу более, чем в 20% случаев. Все зависит от размеров опухоли, степени ее распространения. Прогноз для меланом в области лимбов более благоприятен.
Профилактика
Для профилактики пожелтения склер глаз своевременно обращаются за оказанием квалифицированной медицинской помощи, воздерживаются от самолечения. Превентивные меры, направленные на развитие патологических процессов:
- соблюдение режима труда и отдыха
- исключение «пищевого мусора», обогащение рациона растительной клетчаткой, цельными продуктами, сезонными свежими фруктами, овощами, ягодами, зеленью
- людям, которые длительно работают за компьютером необходимо делать перерывы, гимнастику глаз
Для профилактики офтальмологических патологий своевременно посещают офтальмолога, принимают препараты на основе лютеина, черники, голубики.
Пожелтение склер глаз – распространенный симптом, который может указывать на обширный перечень патологических состояний. Необходимо заботиться о состоянии иммунной системы, большая часть которой сосредоточена в лимфоидных тканях кишечника. Здоровый образ жизни, умеренная двигательная активность, закаливание, отказ от вредных привычек – базовые превентивные меры, предотвращающие болезни. В процессе терапии соблюдают все рекомендации врача. Медикаментозную и фитотерапию сочетают с физиолечением, проработкой психосоматических причин.
Видео: О чем говорят желтые склеры глаз
Источник

Панкреатит – это воспалительный процесс, возникающий в результате дегенеративных изменений в поджелудочной железе и характеризующийся значительным поражением и нарушением функционирования органа. Патология становится всё более распространённой среди городских жителей, так как основная причина дегенерации клеток поджелудочной железы – погрешности в пищевом рационе и пристрастие к алкогольной и табачной продукции.
Среди заболеваний пищеварительной системы панкреатит занимает третье место по количеству летальных исходов, поэтому важно знать симптомы острого панкреатита и принципы оказания неотложной помощи.
Как проявляется панкреатит?
Основная функция поджелудочной железы – производство (секреция) инсулина и пищеварительных ферментов, необходимых для нормального переваривания пищи и полноценного усвоения питательных элементов. При любых нарушениях в работе органа возможно снижение инсулина, что в подавляющем большинстве случаев заканчивается развитием сахарного диабета.
При панкреатите пищеварительные ферменты застаиваются в протоках поджелудочной железы или самой железе и вызывают воспалительные процессы, сопровождающиеся симптомами тяжёлой интоксикации.
Болевой синдром. Локализация боли при панкреатите зависит от места поражения поджелудочной. Она может возникать с правой или с левой стороны в районе подреберья. Болевые ощущения имеют выраженную интенсивность, поэтому важно своевременно оказать помощь пациенту (в противном случае велика вероятность развития болевого шока). Если поражена вся поджелудочная, боль носит опоясывающий характер и распространяется на весь живот и эпигастральную зону.
Бледность кожи. По мере усиления интоксикации кожные покровы меняют свой цвет. Больной начинает бледнеть, спустя какое-то время кожа приобретает земельный (сероватый) оттенок.
Пищеварительные расстройства. У больного может появляться рвота, содержащая примесь желчи, в некоторых случаях рвотные массы могут полностью состоять из желудочного содержимого. Икота, отрыжка с неприятным запахом появляются, как правило, в самом начале приступа. Сильно вздувшийся живот является результатом задержки газов (мышцы кишечника при приступе панкреатита не сокращают), вполне возможно напряжение брюшных мышц, которое определяется при пальпации.
Большое значение для диагностики имеет и характер стула. Как правило, он имеет водянистую (пенистую) консистенцию, зловонный запах. Цвет может варьироваться от желто-коричневого до зеленоватого оттенка, в содержимом кишечника определяется наличие непереваренной пищи. Дефекация частая (каждые 1-2 часа).
Внимание! В некоторых случаях при панкреатите у пациентов наблюдается полное отсутствие перистальтики, поэтому каловые массы не могут продвигаться по кишечнику и выходить наружу, у больного образуется запор. По этой причине необходимо обращать внимание на все признаки и симптомы в совокупности.
Другие симптомы острого панкреатита:
- высокая температура (в некоторых случаях столбик термометра может подниматься до 41 градуса);
- озноб или лихорадка;
- перепады давления;
- сухость слизистых оболочек полости рта;
- одышка;
- холодный липкий пот.
Как отличить панкреатит от отравления?
Первые симптомы панкреатита могут напомнить отравление, поэтому важно знать отличительные особенности заболевания и уметь отличать воспаление поджелудочной железы от других патологий пищеварительной системы.
При панкреатите практически во всех случаях наблюдается механическая желтуха, возникающая в результате перекрытия части желчного протока увеличившейся в размерах поджелудочной. Кожа больного приобретает жёлтый оттенок, глазные склеры желтеют, на языке появляется обильный жёлтый налёт.
Ещё одна отличительная особенность – наличие синих пятен на коже (в районе поясницы, копчика и пупочной зоны). Кожные покровы половых органов также могут менять свой цвет на синий или даже зеленоватый.
Как распознать панкреатит у ребёнка?
Панкреатит диагностируется примерно у 15-18 % детей с заболеваниями или функциональными нарушениями в работе органов ЖКТ. Патология достаточно тяжело поддаётся диагностике, так как протекает практически бессимптомно, особенно это касается детей младшего возраста (до 6-7 лет).
Родителей должны насторожить следующие признаки хронического воспаления поджелудочной железы у ребёнка:
- плохой аппетит;
- низкая масса тела или внезапное её снижение;
- изменение характера стула при условии стабильного состояния и привычного рациона;
- жалобы ребёнка на боли в области эпигастрии;
- общая слабость, вялость, сонливость, перепады настроения.
Если болезнь обостряется, у ребёнка поднимается температура, возникают проблемы с дефекацией, могут появляться рвота и тошнота (не всегда).
Панкреатит у детей старше 7 лет
Острый панкреатит у детей школьного возраста начинается с резких болей в области подреберья, которые могут отдавать в лопатку и нижние отделы спины. Ребёнок становится бледным, у него возникает приступообразная рвота, появляется изжога, отрыжка. Температура у детей (в отличие от взрослых пациентов) редко поднимается выше 37-37,3 градусов – исключение составляют случаи гнойного панкреатита и панкреонекроза (омертвения участка поджелудочной железы или всего органа).
Хроническая форма заболевания протекает менее выражено, в некоторых случаях напоминая другие пищеварительные патологии (гастрит, дуоденит и т.д.). В обязательном порядке необходимо показать ребёнка педиатру и детскому гастроэнтерологу, если наблюдаются следующие симптомы:
- недобор массы тела;
- отсутствие аппетита при достаточной активности ребёнка;
- изжога, тошнота;
- рвота;
- болевые приступы в эпигастрии, длящиеся не более 1-2 часов.
Важно! При детском панкреатите боль становится более выраженной после подвижных игр, нарушения пищевого поведения или пережитого стресса (душевного волнения).
Причины возникновения
Около 90 % случаев диагностированного панкреатита возникали по причине тяжёлых нарушений пищевого поведения и злоупотребления продукцией, содержащей этиловый спирт (этанол). Переедание (особенно если оно носит постоянный характер), обилие в рационе жирной и жареной пищи, вредные привычки – эти факторы способствуют не только развитию заболевания, но и его обострению.
Однако есть и другие причины, которые могут способствовать возникновению воспалительных процессов в поджелудочной железе. К ним относятся:
- вынужденный приём некоторых лекарств («Метронидазол», «Фуросемид», оральные контрацептивы, содержащие эстроген, и т.д.);
- бактериальные и вирусные инфекции (гепатит, ветряная оспа, тонзиллит);
- желчнокаменная болезнь;
- атеросклероз сосудов;
- сахарный диабет;
- отравления (пищевые, медикаментозные, алкогольные);
- раны и травмы живота.
Внимание! Во время беременности риск появления панкреатита увеличивается в несколько раз, поэтому будущим мамам следует особенно тщательно следить за питанием и не злоупотреблять вредными и жирными продуктами.
В чём опасность?
Панкреатит необходимо лечит сразу же, не допуская перехода заболевания в хроническую форму, так как патология чревата серьёзными осложнениями.
- Накопление жидкости в плевральной области способствует развитию серьёзнейших патологий органов дыхания, некоторые из которых смертельно опасны (бронхит, пневмония, плеврит и т.д.).
- Частым осложнением перенесённого панкреатита являются нервные патологии (психозы, нервозы и депрессии).
- Панкреатит может вызвать образование эрозий и кист не только на поджелудочной железе, но и других органах ЖКТ.
- Хронический панкреатит может перейти в гнойную форму, при которой необходима срочная резекция (удаление) гнойных очагов. В противном случае высок риск заражения крови и смерти больного.
- Недостаток инсулина при нарушении секреторной функции поджелудочной вызывает сахарный диабет.
- Около 12 % больных панкреатитом страдают кишечной непроходимостью, что также чревато смертельным исходом (при тяжёлой форме).
- Панкреатит при длительном течении болезни угнетает деятельность сердечной мышцы и влияет на функционирование кровеносных сосудов, которые становятся ломкими. Результатом становятся частые кровотечения и головные боли.
Важно! Панкреатит при отсутствии своевременного лечения увеличивает вероятность возникновения рака поджелудочной железы на 40 %.
Первая помощь при остром панкреатите
Оказать неотложную помощь необходимо правильно и быстро. Это существенно увеличивает шансы на успешное лечение и отсутствие серьёзных осложнений. Если в семье есть люди, страдающие заболеваниями органов пищеварительной системы, следует знать алгоритм оказания первой помощи при обострениях различных патологий. При приступе острого панкреатита следует вызвать «скорую помощь», а до её приезда выполнить следующие действия:
- уложить больного, голову чуть приподнять (чтобы пациент не захлебнулся рвотными массами в приступе болевого шока);
- на живот положить грелку со льдом (ни в коем случае не греть!);
- дать больному спазмолитический препарат («Но-Шпа», «Дротаверин» и т.д.); если больной не в состоянии проглотить таблетку, можно использовать препарата в форме ректальных свечей;
- не давать еду и питьё.
Важно! Формула успешного купирования приступа панкреатита: ГОЛОД + ХОЛОД + ПОКОЙ!
Можно ли полностью вылечить панкреатит?
Для начала стоит понять, что именно подразумевается под понятием «выздоровление». Это означает отсутствие рецидивов. Возможность жить полноценной жизнью без мучительных болей и стабильное, хорошее самочувствие. Важно понимать, что даже после наступления значительных улучшений, больной не сможет вернуться к старым привычкам и образу жизни, так как рецидив не заставит себя долго ждать.
Чтобы избежать возникновения новых приступов (а именно это и подразумевается под понятием «полного выздоровления»), важно придерживаться следующих правил:
- не употреблять алкоголь (в любых, даже самых минимальных количествах);
- избавиться от табачной зависимости;
- наладить режим питания (частые приёмы пищи, исключение из рациона жирных продуктов);
- строго выполнять все советы, назначения и рекомендации лечащего врача.
Для профилактики обострений можно периодически пить лечебные отвары (например, боярышник, укроп и т.д.), но делать это можно только с разрешения врача, так как любые растения имеют противопоказания для приёма.
Источник


