М холиноблокаторы при панкреатите
Лечение панкреатита медикаментами является наиболее распространенным, потому что обычно именно оно приносит определенные результаты. Перед началом употребления тех или иных лекарств очень важно проконсультироваться с врачом.
Панкреатит представляет собой одно из заболеваний поджелудочной железы. Это заболевание может появляться по разным причинам, например, вследствие перенесенных инфекционных заболеваний, язв, травм, алкоголизма, злоупотребления едой и т.д. Еще одним фактором является наследственность. Среди основных симптомов данного заболевания можно отметить отсутствие аппетита, подташнивание, дисбактериоз, жажду и пр.
Медикаментозное лечение
Надо посетить специалиста, пройти соответствующее обследование, на основании результатов которого врач сможет определить оптимальный набор лекарств для лечения.
Медикаментозное лечение панкреатита может предполагать использование разнообразных комбинаций ферментов. Надо подбирать дозы исключительно индивидуально. Данный тип лечения врач пересматривает практически каждый день, чтобы можно было вовремя внести туда необходимые корректировки.
Врачи могут прописывать больным капсульные ферменты, микрогранулированные формы, которые характеризуются более оперативным воздействием на организм.
Благодаря терапии с применением лекарственных препаратов можно устранять некоторые неприятные симптомы болезни, например, диарею. Она может возникать из-за воспаления железы и проблем с всасыванием жиров.
Медикаменты
При лечении панкреатита применяется комплексная терапия, которая включает антиферментные препараты, антибиотики, ферментные препараты, холинолитики и спазмолитики, антациды, H2-блокаторы.
Антиферментные препараты
Антиферментные лекарственные средства (гордокс, контрикал, антагозан, трасилол) применяются для инактивации протеолитических ферментов поджелудочной, приводящие к развитию воспалительных и некротических процессов.
Эта группа препаратов – вытяжка из паренхимы лёгких и поджелудочной крупного рогатого скота. Наиболее эффективно назначение антиферментных препаратов в первые сутки от начала заболевания.
Антибиотики
Антибактериальные препараты назначают, чтобы снизить воспаление поджелудочной железы, а также прилежащих тканях и других органах, которые повреждены её ферментами.
Благодаря назначению антибиотиков возможно предотвращение:
- панкреонекроза,
- абсцесса сальниковой сумки,
- перитонита,
- сепсисов забрюшинной флегмоны.
Используются антибактериальные средства широкого спектра действия. Это могут быть синтетические пенициллины, цефалоспорины, макролиды, фторхинолоны.
Ферментные препараты
Ферментные препараты (креон, панкреатин, панкурмен, энзистал, фестал, панзинорм и другие) содержат панкреатические ферменты – амилаза, липаза, протеаза.
Заместительное лечение данными препаратами:
- обеспечивают функциональный покой поджелудочной железы
- улучшают всасывание и переваривание углеводов, жиров и белков.
- нормализует процесс пищеварения,
- устраняет диспепсические симптомы.
Спазмолитики
Гладкомышечный спазм, вызванный дискинезией (гипермоторной) желчного протока и функциональные изменения в работе сфинктера Одди являются основным показанием к назначению спазмолитиков.
Они возникают вследствие недостаточного тонуса сфинктеров панкреатического протока, который вызывает затруднение с поступлением панкреатического сока из железы в кишечник (двенадцатиперстную кишку).
Чаще всего из спазмолитиков применяют:
- папаверин, мебеверин,
- дротаверин, Но-шпа,
- риабал, спазмомен,
- спазмол и др.
Холинолитики
Холинолитики — это препараты, основным свойством которых является способность предотвращать или ослаблять действие холиномиметических средств и ацетилхолина.
Различают: н-холинолитики (никотинолитики) и м-холинолитики (мускаринолитики). При хроническом панкреатите обычно используют селективные м-холиноблокаторы (гастрил, пирензепин, гастрозипин).
Холинолитики блокируют патологические импульсы в ганглиях и коре головного мозга, что приводит к торможению в системе мионевральных синапсов ЖКТ, нормализуя их ритм и усиливая моторно-эвакуаторную функцию.
К холинолитикам оносятся такие препараты, как:
- атропин, метацин,
- хлорозин, платифиллин,
- спазмолитин и др.
Все эти вещества в большинстве случаев используют как спазмолитики.
Антациды
Антациды — лекарственные препараты, которые назначают при кислотозависимых заболеваниях ЖКТ для нейтрализации соляной кислоты желудочного сока.
Повышенное выделение соляной кислоты стимулирует панкреатическую секрецию, поэтому при хроническом панкреатите используют препараты, снижающие желудочную секрецию. Это устранит агрессивное воздействие соляной кислоты.
Различают: невсасывающиеся и всасывающиеся антацидные препараты. Обычно назначают невсасывающиеся антациды (алюминий-магнийсодержащие): Альмагель, Алюмаг, Алтацид, Маалокс, Гастрацид, Маалукол, Палмагель.
Эти антациды имеют в составе магний и алюминий, обладают способностью адсорбировать фермент пепсин, желчные кислоты, лизолецитин, оказывая вспомогательное защитное действие. При панкреатите антациды не применяют без ингибиторов секреции.
Н2-блокаторы
В качестве антисекреторных препаратов применяются блокаторы H2-гистаминовых рецепторов – фамотидин, ранитидин, низатидин.
Антисекреторное лечение применяют для угнетения кислотообразующей функции желудка, поскольку соляная кислота является основным стимулятором образования секретина (регулирующего образование бикарбонатов и воды клетками эпителия протоков поджелудочной). Таким образом уменьшения ее объема и бикарбонатов позволяет достичь эффекта от лечения.
Условия лечения
Необходимо составлять программу лечения для каждого отдельного пациента в индивидуальном порядке. Можно добиться успеха только в этом случае. Нет никакой универсальной программы приема медикаментов.
Лечение в обязательном порядке должно сопровождаться:
- Постельным режимом
- Соблюдением особой диеты, как правило, с увеличенным содержанием белков. Обычно такую диету надо соблюдать на протяжении, по меньшей мере, трех недель.
- Если у человека намечается обострение, то лучше поголодать в течение нескольких дней.
При слишком серьезных патологических изменениях поджелудочной железы иногда невозможно обойтись без хирургического вмешательства. Лапароскопия представляет собой основной метод лечения болезни в таком случае.
Заместительная терапия может играть очень важную роль при лечении болезни. В данном случае лечение может предполагать употребление таких лекарств, как панкреатин. Обычно он употребляется на протяжении месяцев, когда человек каждый день по несколько раз употребляет лекарство.
При этом заболевании могут использоваться:
- желчегонные средства
- обволакивающие препараты
- разнообразные гормоны стероидного
- анаболического типа
Также могут употребляться такие препараты, как фестал, мезим-форте и некоторые другие.
Если возникает ярко выраженный болевой синдром, то специалисты обычно назначают специальные антиферментные препараты.
Использование анальгетиков, спазмолитиков также часто является частью терапии.
Грамотное сочетание препаратов обычно позволяет добиться неплохого результата. Но при этом лечение острого панкреатита должно производиться под наблюдением специалиста, который должен тщательно контролировать все нюансы и детали лечения.
Консервативные методы
При слабо выраженном болевом синдроме именно такой способ лечения является наиболее результативным и быстрым.
Иногда назначается специальная ферментоподавляющая терапия, чтобы можно было подавить боль. Для сокращения уровня давления в протоках, пациенту могут назначаться особенные панкреатические ферменты. Их употребление позволяет снять болевые симптомы.
Врачи
Лечением панкреатита занимаются такие специалисты, как гастроэнтеролог, эндокринолог. Особая роль в лечении данного заболевания отводится диетологу. Он способен разработать уникальную индивидуальную диету, при помощи которой можно будет сделать медикаментозное лечение более эффективным, а также успешным.
*Все статьи на сайте проходят проверку на корректность и актуальность у дипломированных медицинских сотрудников согласно нашей редакционной политике.
Внимание: ваш комментарий будет опубликован после его проверки модератором.
*Используя форму комментариев, вы соглашаетесь с условиями политики конфиденциальности нашего сайта. Ваши персональные данные надежно защиещены и не подлежат распространению.
Источник
Лечение панкреатита медикаментами напрямую зависит от степени тяжести недуга. Благодаря применению специальных лекарственных средств удается облегчить болевые ощущения, справиться с воспалением, наладить процесс пищеварения. Именно поэтому при первых же признаках поражения поджелудочной железы стоит обратиться к врачу.

Общие принципы терапии
Чтобы лечение панкреатита было успешным, следует провести целый ряд исследований. Благодаря тщательной диагностике удастся подобрать оптимальный набор лекарственных средств.
Медикаментозная терапия воспаления поджелудочной железы заключается в применении целого ряда ферментных препаратов. Их дозировку нужно подбирать в индивидуальном порядке. Данный вид лечения врач должен пересматривать практически ежедневно, чтобы внести в него нужные корректировки.
Специалисты могут выписывать пациентам капсульные ферменты. Также нередко применяют микрогранулированные формы, которые быстрее действуют на организм. За счет применения лекарств удается справиться с неприятными симптомами недуга – к примеру, с диареей. Она может быть обусловлена воспалением органа и нарушением всасывания жиров.

Эффективные лекарства
Чтобы справиться с недугом, применяют комплексную терапию. Обычно медикаментозное лечение панкреатита включает ферменты, антибактериальные средства, спазмолитики, антацидные вещества, холинолитики, H2-блокаторы.
Антиферментные препараты
В эту категорию входит целый ряд лекарственных средств, которые способствуют инактивации протеолитических ферментов органа. Именно эти вещества провоцируют появление воспаления и некротических процессов.
В данную группу входят такие средства:
- гордокс;
- трасисол;
- контрикал.
Такие средства представляют собой вытяжку из паренхимы легких и поджелудочной железы рогатого скота. Чаще всего антиферментные средства показано применять в самом начале развития болезни.

Ферментные препараты
В состав таких препаратов входят панкреатические ферменты – амилаза, протеаза, липаза. Благодаря их применению удается добиться целого ряда положительных результатов:
- обеспечить пораженному органу функциональный покой;
- улучшить усвоение белков, жиров и углеводов;
- восстановить процесс пищеварения;
- устранить диспепсические явления.
Чтобы решить перечисленные задачи, врач может выписать эффективный лекарственный препарат – панзинорм, креон, фестал и т.д.

Спазмолитические средства
Главным показанием к их использованию является спазм гладких мышц, который спровоцирован дискинезией желчного протока, а также функциональные поражения сфинктера Одди.
Данные проблемы являются результатом недостаточно высокого тонуса сфинктеров панкреатического протока. Он провоцирует сложности с попаданием панкреатического сока из пораженного органа в кишечник или двенадцатиперстную кишку.
Обычно врач назначает такие препараты:
- папаверин;
- но-шпа;
- спазмол.

Антибактериальные средства
Антибиотики применяются для снижения воспаления поджелудочной железы. Также они помогают уменьшить симптомы поражения прилегающих тканей и других органов, поврежденных ферментами.
За счет применения антибактериальных средств удается предотвратить развитие сепсиса забрюшинной флегмоны, перитонита, панкреонекроза, абсцесса сальниковой сумки.
Обычно врачи назначают антибиотики, которые имеют обширный спектр действия. К ним относят макролиды, пенициллины. Также могут применяться фторхинолоны и цефалоспорины.

Антациды
Благодаря применению таких средств удается нейтрализовать действие соляной кислоты желудочного сока. Избыточная выработка соляной кислоты приводит к стимуляции панкреатической секреции. Потому лечить хронический панкреатит помогают средства, способствующие снижению желудочной секреции. Это помогает позволяет с агрессивным эффектом соляной кислоты.
Существуют невсасывающиеся и всасывающиеся антациды. Как правило, панкреатита лечение осуществляется с помощью невсасывающихся средств. К ним относят альмагель, маалокс, палмагель.
В составе подобных веществ есть магний и алюминий. Данные компоненты имеют способность всасывать фермент пепсин, лизолецитин, желчные кислоты. Благодаря этому достигается вспомогательный защитный эффект. При развитии панкреатита запрещено использовать антацидные препараты без ингибиторов секреции.

Н2-блокаторы
К антисекреторным лекарствам относят блокаторы H2-гистаминовых рецепторов. К ним относят такие средства, как ранитидин, фамотидин, низатидин.
Данный вид терапии применяется для угнетения функции выработки желудком кислоты. Именно это вещество считается главным стимулятором формирования секретина. Оно отвечает за регуляцию выработки бикарбонатов и воды протоками поджелудочной железы.

Холинолитики
Под данным термином понимают препараты, которые помогают предотвращать или уменьшать эффект холиномиметических веществ и ацетилхолина. Существует несколько категорий таких лекарств – н-холинолитики и м-холинолитики. При панкреатите, который имеет хроническое течение, обычно применяют селективные м-холиноблокаторы. Врач может назначить гастрил, гастрозипин или пирензепин.
Благодаря применению холинолитиков блокируется передача аномальных импульсов в ганглиях и мозговой коре. Это провоцирует торможение в системе мионевральных синапсов пищеварительного тракта, что приводит к нормализации их ритма и усилению моторно-эвакуаторных функций.
В группу холинолитиков входят такие средства, как:
- атропин;
- спазмолитин;
- хлоразин.
Особенности терапии
При развитии панкреатита медикаментозное лечение подбирается индивидуально. В дополнение к применению лекарственных средств обязательно нужно придерживаться постельного режима и соблюдать диету. Она должна включать большое количество белковой пищи. Придерживаться такого рациона нужно не менее 3 недель. При обострении недуга пациенту назначают голодание.
Чтобы справиться с патологией, нередко требуется вспомогательное лечение. Для этого назначают:
- обволакивающие препараты;
- желчегонные средства;
- гормоны анаболического и стероидного вида.
Медикаментозная терапия панкреатита обязательно должна быть комплексной. Эффективное лекарство может подобрать только врач после проведения тщательной диагностики. При этом важно учитывать индивидуальные особенности организма и степень тяжести недуга.
Источник
Для купирования острого воспалительного процесса, предотвращения осложнений болезни гнойно-некротическими процессами необходимо подавить секреторную функцию поджелудочной железы. С этой целью при панкреатите назначаются антисекреторные препараты.
Главное правильно определить режим применения медикаментов, с учетом особенностей анамнеза, тяжести течения недуга.
Показания к назначению антисекреторных медикаментов
По своей природе антисекреторные медикаменты это препараты, которые уменьшают продуцирование соляной кислоты в ЖКТ. Активно воздействуя на париетальные клетки, они блокируют основные механизмы выработки кислотного вещества.
Антисекреторные средства показано применять при патологических состояниях, которые вызываются повышенной концентрацией соляной кислотой в организме, а именно:
- Остром, а также хроническом панкреатите.
- Пищеводе Барретта.
- Диспепсии.
- Язве желудка, вызванной медикаментозной терапией.
- Язвенном поражении 12-перстной кишки.
- Гастропатиях, обусловленных приемом нестероидных противовоспалительных средств.
- Медиагастральной и гастродуоденальной язве.
- Хроническом гастрите и дуодените.
- Синдромах Золлингера-Эллисона.
- Гастроэзофагеальной рефлюксной болезни.
- Эрадикации хеликобактерной инфекции.
Препараты могут назначаться как с целью лечения этих недугов, так и для предупреждения рецидивов их обострения.
В исключительных случаях эти медикаменты назначаются для лечения тяжелых форм изжоги и холецистита. Следует учитывать, что для лечения таких недугов препаратами первой линии являются антациды, которые уменьшают кислотность путем нейтрализации выработанной соляной кислоты. И только в том случае, если они не помогают, а также при тяжелом течении болезни, могут назначаться антисекреторные препараты.
Таким образом, антисекреторные средства предназначены для комплексного лечения кислотозависимых заболеваний пищеварительных органов.
Фармакологические свойства
Эти препараты оказывают следующее воздействие:
- Сводят к минимуму объёмы выделения соляной кислоты, благодаря чему снижается кислотность желудочного сока.
- Снижают уровень окисления проксимальной области тонкой кишки.
- Предупреждают появление новых повреждений стенок желудка и кишечника от воздействия соляной кислоты.
- Ускоряют процессы заживления поврежденных тканей.
- Снижают риски преждевременного разрушения медикаментозных ферментных средств под воздействием соляной кислоты.
Ранее вокруг этих препаратов было много дискуссий, касаемо рациональности их использования для лечения кислотозависимых заболеваний. Однако медицинские исследования показали, что медикаменты из этой группы эффективно снижают кислотность желудочного сока, а также уменьшают риски развития осложнений и рецидивов таких недугов.
Виды антисекреторных препаратов
Существуют следующие виды антисекреторных препаратов:
| Лекарство | Краткое писание действия | Представители |
| Н2-гистаминоблокаторы | Блокируют гистаминовые рецепторы слизистой оболочки желудка, тем самым снижая продуцирование кислот и ограничивая их попадание в просвет пищеварительного органа. | 1-е поколение: Циметидин 2-е поколение: Ранитидин 3-е поколение: Фамотидин 4-е поколение: Низатидин 5-е поколение: Роксатидин |
| Ингибиторы протонной помпы | На сегодня этот вид является самым эффективным в лечении кислотозависимых заболеваний. Оно считается пролекарством, поскольку в лекарственную форму превращается после поступления в органы пищеварения. Активный компонент медикамента вступает в контакт с ферментами париетальных клеток желудка и замедляет процессы выработки соляной кислоты. | Препараты на основе: — Омепразола (Омез, Ультоп). — Эзомепразола (Нексиум, Эманера). — Декслансопразола (Дексилант). — Лансопразола (Ланзап). — Рабепразола (Париет, Зульбекс). |
| М-холиноблокаторы | Эти препараты относятся к медикаментам старой группы. Ранее их активно использовали для снижения уровня кислотности путем блокирования активности М-холинорецепторов. Сейчас их используют очень редко, а предпочтение отдают средствам из первых двух групп. | Гастроцепин, лекарства, в основу которых входит хлорозил, метоциния йодид. |
Сегодня самыми эффективными антисекреторными средствами считаются ингибиторы протонной помпы. Они отличаются более сильным и продолжительным периодом действия.
Вместе с тем, их использование не всегда рационально, особенно при терапии панкреатита, сопровождающегося внешнесекреторной недостаточностью поджелудочной железы. Как показала медицинская практика, при данной клинической картине лучше себя показывают Н2-гистаминоблокаторы.
Побочные эффекты антисекреторной терапии
При антисекреторной терапии возможно развитие следующих побочных эффектов:
| Органы | Н-2 гистаминоблокаторы | Ингибиторы протонной помпы | М-холиноблокаторы |
| Органы пищеварения | Жидкий стул или запор, метеоризм, тошнота, повышение уровня трансаминазы, ухудшение выделительных способностей печени. | Понос, длительное отсутствие стула, повышенное газообразование и метеоризм, кандидоз слизистых оболочек, панкреатит, повышение активности трансамиазы, ухудшение аппетита, сухость во рту, раздражение кишечника, нарушение обмена веществ, увеличение массы тела. | Снижение тонуса кишечника, сухость во рту, затруднение глотания. |
| Опорно-двигательная система | Боли в мышцах, которые сопровождаются общей слабостью. | Боли в суставах и мышцах, судороги. | Нет данных. |
| Мочеполовые органы | Нефрит, импотенция, обратимая гинекомастия. | Нефрит, гинекомастия, возникновение болей в яичках, гематурия, глюкозурия. | Задержка выделения мочи. |
| Нервная система | Головная боль, депрессивное состояние, головокружение, нарушение сознания. | Головокружения, болевой дискомфорт в голове, чувство усталости, депрессивное состояние, бессонница, чрезмерное беспокойство или нервное возбуждение, галлюцинации, тремор и нарушение сознания. | Нет данных. |
| Кроветворение, кровоток | Тромбоцитопения. | Тромбоцитопения, лейкопения, панцитопения, лейкоцитоз, нейтропения. | Нет данных |
| Иммунный ответ | Аллергия: высыпания на коже, зуд, жжение кожных покровов. | Зуд, фотосенсибилизация, кожные высыпания (могут локализироваться на любом участке тела), ангионевротический отек, звон в ушах, нарушение зрительных функций. | Повышение температуры тела, кожная сыпь. |
| Органы дыхательной системы | Бронхоспазмы. | Спазмы в бронхах. | Нет данных. |
| Сердечно-сосудистая система | Нарушение сердечного ритма и проводимости сердца, снижение давления. | Ощущение сердцебиения, брадикардия, тахикардия, гипертония, болезненные ощущения в грудной клетке. | Тахикардия. |
| Другое | Аутоиммунный нефрит. | Звон в ушах, нарушение зрения. | Нарушение способности различать мелкие детали предметов. |
В случае проявления каких-либо симптомов побочных реакций необходимо сразу же обратиться к врачу для решения вопроса возможности дальнейшего проведения терапии.
В большинстве случаев риски развития побочек дозозависимые: чем больше доза и дольше принимается лекарство, тем выше риск развития негативных реакций.
Целесообразность антисекреторной терапии для лечения панкреатита
Антисекреторные средства при воспалении поджелудочной применяются как в острой стадии заболевания, так и для лечения хронического панкреатита.
Среди медиков долгое время шли дискуссии о рациональности использования этих медикаментов в терапии острого панкреатита. В результате более сотни исследований было установлено, что:
| Преимущества | Недостатки |
| Н2-гистаминоблокаторы и ингибиторы протонной помпы позволяют быстрее купировать воспалительный процесс и улучшить самочувствие пациента. | Антисекреторные препараты, даже в больших дозах, не способны прервать некротические процессы в поджелудочной железе. Также применение этих лекарств не оправдано при отечных формах панкреатита. |
Антисекреторная терапия панкреатита должна проводиться под строгим наблюдением врача. Ее суть состоит в том, чтобы подавить ферментную активность поджелудочной железы.
Установлено, что любое попадание воды и пищи в организм стимулирует выработку желудочного сока. Соляная кислота, которая является главной составляющей желудочного сока, стимулирует продуцирование поджелудочной пищеварительных ферментов. Таким образом, снижение концентрации соляной кислоты ведет к уменьшению секреторной функции поджелудочной.
Особенности подбора антисекреторных лекарств при панкреатите
Антисекреторные препараты при панкреатите назначаются только врачом. Наиболее часто используются лекарства из группы:
- Н2-гистаминоблокаторов.
- Ингибиторов протонной помпы.
М-холиноблокаторы сегодня практически не используют, так как их эффективность очень низка.
Н2-гистаминоблокаторы
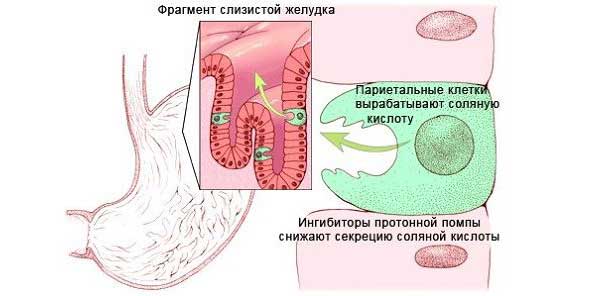
При панкреатите наиболее популярны такие представители этой лекарственной группы:
| Препарат | Краткое описание |
| Циметидин | Принимают по 200-400 мг трижды в день во время приема пищи и 400-800 мг перед сном. Максимальная дозировка в день – 2 грамма. Курс лечения: один-полтора месяца. |
| Фамотидин | Пьют единоразово по 40 мг в день на протяжении одного-двух месяцев. Максимальное количество – 80 мг в сутки. |
| Ранитидин | Применяют по 150 мг один-два раза в день сроком до двух недель |
| Роксатидин | Пьют по схеме: 75 мг дважды в день или 150 мг единоразово. Курс лечения определяет врач. |
Лекарства противопоказаны при:
- Личной непереносимости составляющих компонентов.
- Беременности.
- Грудном вскармливании.
- Не достижении пациентом 16 лет.
- Тяжелом нарушении функционирования почек и печени.
С осторожностью назначаются при:
- Циррозе печени.
- Заболевании кроветворных органов.
- Дисфункции почек.
Ингибиторы протонной помпы
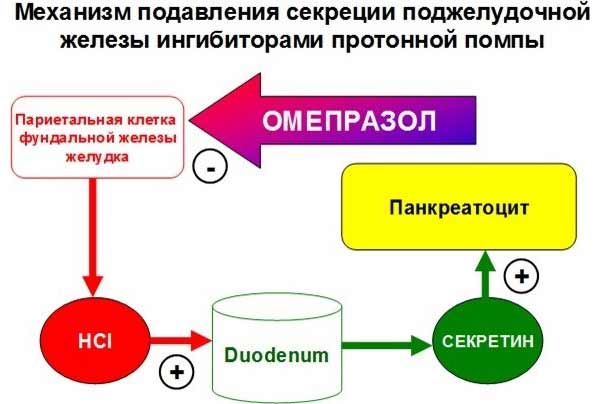
Сегодня эти препараты считаются наиболее эффективными в лечении кислотозависимого панкреатита. Однако следует учитывать, что по сравнению с предыдущей группой, у данных средств расширенный список побочных эффектов.
Особенно осторожно такие лекарства следует использовать в терапии хронического панкреатита, сопровождающегося внешнесекреторной недостаточностью.
| Препарат | Краткое описание приема | Особенности |
| Контрикал | Предназначен для лечения острого (в том числе и некротического) панкреатита. В день вводится 2-3 ампулы препарата. | При необходимости возможен прием после 12 недели беременности. |
| Нексиум | Принимают по 20 мг раз в день на протяжении 24 недель. | При беременности используют с осторожностью. В период лактации противопоказан. |
| Зульбекс | Принимают по 20-40 мг раз в сутки. | Не рекомендуется назначать в период беременности и лактации. Можно принимать с 12 лет. |
| Омез | 20-40 мг раз в сутки на протяжении одного-двух месяцев. | Перед началом и после терапии обязателен эндоскопический контроль. Разрешен к применению с 18 лет. |
Противопоказания к применению ингибиторов протонной помпы:
- Непереносимость составляющих компонентов.
- Лактация.
- Детский возраст.
- Одновременный прием атазанавира или нелфинавира.
При тяжелой почечной недостаточности использование таких средств ограничено. Также следует отметить, что ингибиторы особенно эффективны в лечении панкреатита, вызванного бактериями хеликобактер пилори.
Загрузка…
Источник