Лечение препараты при остром панкреатите
Панкреатит — это воспаление поджелудочной железы. Он может быть острым или хроническим. Это зависит от того, насколько активно воспаление и как долго оно длится. Воспаленные участки со временем перерождаются в рубцовую ткань — фиброзируются, поэтому рано или поздно панкреатит нарушает нормальную работу поджелудочной железы, снижая выработку пищеварительных ферментов.
Средства для лечения панкреатита в зависимости от формы заболевания
Острый панкреатит чаще всего возникает из-за алкогольно-пищевых злоупотреблений[1], когда излишек алкоголя и тяжелой жирной пищи заставляет поджелудочную железу работать в усиленном режиме — да так, что она начинает переваривать собственные ткани. На долю таких случаев, на языке статистики именуемых алкогольно-алиментарным панкреатитом, приходится 55% всех пациентов. Вторым по частоте становится острый билиарный панкреатит, спровоцированный проблемами в желчевыводящих путях и желчном пузыре, что связано с анатомической связью между желчным и панкреатическим протоками. Дело в том, что желчевыводящий проток перед открытием в двенадцатиперстную кишку сливается с протоком из поджелудочной железы. Распространенность острого билиарного панкреатита составляет от 26% до 60% от всех случаев острого панкреатита, частота хронизации — до 43% случаев. Ведущей причиной билиарного панкреатита служит возникновение заброса содержимого желчевыводящих путей в панкреатический проток с нарастанием внутрипротокового давления и нарушением оттока ферментов из поджелудочной железы, что приводит к ее самоперевариванию. Либо, если камень закупоривает желчные протоки, желчь под давлением начинает проникать в поджелудочную. Такое встречается в 35% случаев острого панкреатита. Остальные случаи — это травмы, инфекции, аутоиммунные процессы и подобные редкие ситуации.
Но какова бы ни была причина острого панкреатита, это состояние смертельно опасно. Поэтому чаще всего больных с жалобами на очень сильную, ничем не снимающуюся, опоясывающую боль в верхней половине живота, сопровождающуюся рвотой, не приносящей облегчения, госпитализируют в хирургический стационар, где и занимаются лечением. Проблема в том, что примерно в пятой части случаев острый панкреатит переходит в панкреонекроз. Из-за воспаления нарушается нормальный отток пищеварительных ферментов, и вместо просвета кишечника, где они и должны быть, ферменты попадают в ткани самой железы и в прямом смысле переваривают ее. Возникают участки омертвения — некроза, которые нужно как можно быстрее удалить. Кроме того, продукты распада тканей попадают в кровь и отравляют организм.
Легкую же степень панкреатита традиционно лечат по классической формуле «холод, голод и покой»:
- к животу прикладывают пузырь со льдом;
- из желудка зондом удаляют содержимое и далее запрещают есть до стихания острого воспаления (пить можно);
- назначают постельный режим.
Кроме того, в стационаре при остром панкреатите легкой степени назначают анальгетики, спазмолитики и инфузионную терапию, в просторечии капельницу, чтобы вывести из организма продукты распада тканей, попавшие в кровь.
Важно!
Если после затянувшихся праздничных застолий появилась острая, невыносимая опоясывающая боль, рвота, а живот в верхней половине становится твердым и крайне болезненным — не пытайтесь лечиться сами, срочно обращайтесь к врачу!
Боль характерна и для обострения хронического панкреатита, но интенсивность ее не настолько высока, как при остром. На ранних этапах развития болезни эпизоды боли появляются раз в полгода–год или даже реже и длятся до десяти дней. При запущенном процессе боль возникает каждые один–два месяца.
Хронический панкреатит может появиться не только на фоне постоянной алкогольной интоксикации, несмотря на то, что это одна из основных причин. Его могут вызвать аутоиммунные процессы, хронические патологии желчевыводящих путей, приводящие к сужению панкреатического протока и нарушению нормального оттока ферментов, хроническая почечная недостаточность и другие хронические интоксикации, наследственные факторы.
При обострении хронического панкреатита холод, голод и покой тоже могут рекомендовать, но буквально на день–два. Чтобы снять умеренную боль, используют обезболивающие препараты, которые выбирает врач. При сильных приступах могут назначить опиоидные наркотические анальгетики.
Чтобы, с одной стороны, обеспечить покой поджелудочной железе, а с другой — компенсировать нарушения ее функции, назначают препараты ферментов поджелудочной железы, но предпочтительно в форме микроформ. Такие препараты способствуют облегчению болей[2].
Питание должно быть частым и дробным, с большим количеством белка. Резко ограничивать жиры разумно, только если у больного появляется частый жидкий стул из-за нарушения их переваривания даже при назначенной ферментной терапии. Категорически запрещается алкоголь в любом виде. Рекомендуется прекратить курение.
Медикаментозное лечение панкреатита: группы препаратов
Как уже упоминалось выше, острый панкреатит должен лечить врач в хирургическом стационаре. Он может назначить такие группы препаратов[3]:
- Анальгетики (обезболивающие): в зависимости от интенсивности боли это могут быть и наркотические анальгетики, и мощные синтетические ненаркотические обезболивающие, которые есть в стационарах.
- Спазмолитики: расширяют протоки и улучшают отток секрета поджелудочной железы. Кроме того, обладают обезболивающим действием, поскольку снимают спазм гладких мышц внутренних органов.
- Препараты, тормозящие секрецию поджелудочной железы, чтобы ее ферменты перестали разрушать собственные ткани. Для этого используют несколько групп препаратов:
- синтетические аналоги соматостатина — гормона, который, помимо основных функций (регуляции синтеза гормона роста), тормозит работу всего желудочно-кишечного тракта, в том числе и выработку ферментов;
- цитостатики — также тормозят работу ЖКТ и опухолевые процессы;
- препараты для подавления желудочной секреции: Н2-блокаторы и ингибиторы протонной помпы.
- Обильное введение жидкости внутривенно для уменьшения интоксикации и восстановления микроциркуляции.
- Препараты для парентерального питания: поскольку есть нельзя, а энергозатраты организма при панкреатите требуют не менее 3500 ккал в сутки[4], приходится «кормить» пациента внутривенно — аминокислотами с минералами и витаминами в виде инфузий (капельниц).
- В зависимости от общего состояния пациента врач может назначить средства, снижающие свертываемость крови, препараты для поддержания нормальной работы сердечно-сосудистой системы, легких, других органов; антибиотики при появлении гнойных осложнений и так далее.
При лечении хронического панкреатита препараты назначают длительными курсами, как в фазу обострения, так и вне ее. Прежде всего назначают препараты, устраняющие причины, спровоцировавшие процесс: регуляторы оттока желчи, если болезнь спровоцирована хронической патологией желчевыводящих путей; гормоны, уменьшающие активность иммунных процессов при аутоиммунном панкреатите, и так далее. Рекомендуется полный отказ от алкоголя и курения.
Помимо этого, врач может назначить такие группы лекарственных средств, как:
- Обезболивающие препараты (анальгетики). Это могут быть как средства, для покупки которых необходим рецепт, так и безрецептурные анальгетики. Курс их применения может продолжаться до трех месяцев.
- Антидепрессанты и легкие транквилизаторы. При панкреатите их назначают не для коррекции эмоционального состояния, а для усиления действия обезболивающих средств. Они снижают повышенную чувствительность к боли, которая появляется, когда что-то болит сильно и долго (говоря медицинским языком, антидепрессанты восстанавливают функции антиноцицептивной системы организма), что позволяет уменьшить и дозировку анальгетиков.
- Спазмолитические препараты. Нормализуют отток секрета поджелудочной железы, уменьшают давление внутри протоков и таким образом способствуют уменьшению болевых ощущений.
- Ферменты поджелудочной железы в микрогранулах — они нужны не столько для того, чтобы корректировать нарушенную функцию органа (недостаток ферментов проявляется, лишь когда разрушается более 90% поджелудочной железы[5]), сколько для того, чтобы дать ей отдохнуть. Так как по механизму обратной связи введенные извне ферменты тормозят выработку собственных ферментов, отчего снижается давление в протоках железы, а значит, и боль.
- Препараты, снижающие кислотность желудочного сока, преимущественно ингибиторы протонной помпы. Нейтрализуют относительный излишек кислоты в желудочном соке. В щелочной среде создаются оптимальные условия для действия панкреатических и кишечных ферментов. Однако при хроническом панкреатите в поджелудочной железе вырабатывается меньше щелочного секрета. И поступающее желудочное содержимое сдвигает pH среды в кишечнике от щелочной (выше 7 pH) в кислую сторону (ниже 7 pH), что может стать причиной серьезных нарушений полостного пищеварения. При этом желчь не может эмульгировать (превратить в мельчайшие частицы) жир, что нарушает его переваривание. Снижается и активность самих пищеварительных ферментов. Подавляя выработку кислоты желудочного сока, препараты восстанавливают щелочную среду в кишечнике.
Ферменты поджелудочной железы назначают на постоянной основе, если функция органа нарушена настолько, что прекращается нормальное усвоение пищи. Человек начинает худеть, после еды у него появляются позывы на дефекацию, так как непереваренный жир раздражает стенки кишечника, стул становится обильным, зловонным, приобретает жирный блеск.
К сведению
Выбирая ферментный препарат, следует обращать внимание на лекарственные средства, в которых ферменты находятся в гранулах размером до 2 мм — только тогда препарат способен покидать желудок одновременно с пищей[6].
При постоянном вздутии живота и метеоризме назначают препараты, уменьшающие газообразование: сорбенты, диметикон.
Если из-за хронического воспаления и гибели клеток железы нарушается выработка инсулина, необходимы инъекции этого гормона.
Итак, как острый, так и хронический панкреатит — это тяжелое заболевание, которое чревато серьезными осложнениями и требует долгого и кропотливого лечения. Поэтому не надо искать схемы терапии в интернете, это может быть просто опасно. Необходимо вовремя обратиться к врачу и строго следовать его рекомендациям.
Источник
Острый панкреатит представляет собой очень тяжелое заболевание, которое проявляется выраженным болевым приступом, дополняющимся рвотой, нарушением стула, учащенным сердцебиением, побледнением кожных покровов и прочими неприятными симптомами. При его возникновении больного срочно госпитализируют, так как в любую минуту могут возникнуть осложнения, несущие серьезную угрозу для жизни пациента. Все лекарства при обострении панкреатита применяются строго под врачебным контролем!
Особенности терапии
Как уже было сказано, при приступе панкреатита больного сразу же госпитализируют. Если болезнь протекает в осложненной форме, лечение осуществляется с применением антибактериальных препаратов, если же осложнений не наблюдается, пациенту прописывается голодная диета и контроль за его состоянием.
При остром панкреатите категорически запрещается употреблять какую-либо пищу, так как она провоцирует мощный выброс пищеварительных ферментов поджелудочной. А так как при воспалении в ее протоках возникают спазмы, отток пищеварительных ферментов нарушается, они скапливаются внутри органа, активизируя в нем процессы самопереваривания.
Поэтому при обостренном панкреатите поджелудочной железы назначается голодная диета, которой придется придерживаться на протяжении нескольких суток. В это время допускается употребление воды, но только в небольшом количестве, пить ее следует через равные промежутки времени.
Для того чтобы уменьшить болевой синдром, на верхний отдел живота прикладывают ледовую грелку. Прогревать поджелудочную в данном случае нельзя, так как это может усилить воспалительные процессы и спровоцировать присоединение бактериальной инфекции.
Если состояние больного не улучшается, врачи прибегают к помощи медикаментов. И говоря о том, какие препараты применяются для лечения острого панкреатита, то следует отметить, что при возникновении болевого приступа используются только спазмолитические средства, которые обеспечивают снятие спазмов в протоках железы и улучшение оттока из нее панкреатического сока.

При возникновении острого панкреатита требуется срочная госпитализация больного
Для снятия болезненных ощущений используются анальгетики. И в данном случае довольно часто приходится прибегать к помощи наркотических препаратов, но только не к Морфину. Дело все в том, что это средство способствует усилению спазмов в сфинктере поджелудочной, что становится причиной нарастания болезни. Лечение аптечными медикаментами производится только после выписки больного. Прописываются они строго в индивидуальном порядке, так же, как и их дозировка.
Важно! Если не лечить острое воспаление поджелудочной железы, спустя 3-4 месяца происходит развитие хронического панкреатита, который может протекать в осложненной форме и обостряться при первой же «возможности».
Но-шпа
Принимать какие-либо таблетки при остром воспалении поджелудочной железы категорически запрещается. Поэтому все препараты, использующиеся для купирования болевого синдрома, вводятся либо внутривенно, либо внутримышечно. К таким средствам относится и Но-шпа. Это препарат спазмолитического действия, который обеспечивает снятие спазмов в желудке и кишечнике, тем самым облегчая состояние больного.
В условиях стационара это средство вводится внутримышечно по 2-4 мг 2-3 раза в сутки. Если же у пациента отмечается облитерирующий эндартериит, то вводится этот препарат в артерию. После купирования болевого синдрома Но-шпа принимается в таблетках по 0,04-0,08 г несколько раз в день.
Однако несмотря на то что Но-шпа обладает выраженным спазмолитическим действием и способствует быстрому облегчению состояния пациента, у этого препарата имеются побочные эффекты. Чаще всего при его приеме от пациентов поступают такие жалобы:
- головокружение;
- тошнота;
- приливы жара;
- повышенное потоотделение;
- учащенное сердцебиение;
- запоры;
- обострение аллергического дерматита.

Но-шпа для лечения острого панкреатита
При появлении побочных эффектов производится отмена Но-шпы и назначается другое спазмолитическое средство.
Папаверин
Данное лекарственное средство относится к разряду миотропных спазмолитических препаратов. Оно эффективно устраняет спазмы гладкой мускулатуры и способствует замедлению внутрисердечной проводимости. Основными показаниями к применению Папаверина являются следующие состояния:
- эндартерит;
- пилорозспазм;
- спазмы в сосудах головного мозга.
При остром протекании панкреатита это средство применяется в тех случаях, когда имеются противопоказания к Но-шпе или ее использование не дает положительных результатов. На первых стадиях острого воспалительного процесса его также вводят внутривенно. Для этого используется 2% раствор Папаверина. Его вводят до 4-х раз в сутки. Когда состояние больного улучшается, назначают Папаверин в таблетках, который принимается до 5 раз в день. Дозировка определяется индивидуально для каждого больного.
В тех случаях, когда у пациента на фоне острого воспаления поджелудочной железы возникают спазмы в коронарных сосудах и спазмы гладкой мускулатуры пищеварительного тракта, лечащим врачом может быть назначено внутривенное введение препарата. Вводится он очень медленно, в количестве не более 1 миллиграмма.
Чтобы снять симптомы панкреатита, нередко специалисты назначают прием данного препарата в комплексе с другими медикаментозными средствами, например, с Фенобарбиталом, который также эффективно борется со спазмами и способствует снятию болевого синдрома.

Спазмолитическое средство Папаверин
Как и другие лекарственные средства, Папаверин обладает побочными действиями. Его неправильное применение может стать причиной возникновения атриовентрикулярной блокады или желудочковой экстрасистолии. При внутривенном введении препарата у большинства пациентов наблюдается резкое снижение артериального давления и нарушение стула.
Трасилол
Это лекарственное средство животного происхождения активно используется в терапии различных заболеваний в условиях стационара, в том числе и острого панкреатита. В составе Трисилола находятся вещества, которые после попадания в организм замедляют выработку ферментов в поджелудочной железе, тем самым снижая нагрузку на орган и уменьшая воспалительные процессы, происходящие в нем.
Наибольшей эффективностью этот препарат обладает в лечении отечной фазы панкреатита или при развитии панкреонекроза. Одновременно с Трасилолом больным назначается прием антибактериальных препаратов, которые способствуют профилактике присоединения бактериальной инфекции и обеспечивают устранение гнойных процессов.
Дозировка Трасилола подбирается в индивидуальном порядке. В его составе находятся вещества, которые могут спровоцировать развитие аллергических реакций, поэтому перед его введением всегда определяется уровень чувствительности организма пациента к его действующим веществам.
Как правило, вводится данный препарат внутривенно по 0,2 мл 2-3 раза в сутки. Если состояние пациента после введенного препарата не ухудшается, постепенно дозировку повышают. Введение Трасилола должно осуществляться очень медленно, так как если вводить его быстро, это может привести к открытию у пациента сильной рвоты.

Раствор Трасилола для внутривенного введения
Важно! Трасилол считается одним из самых эффективных препаратов для лечения острого панкреатита. Однако он имеет много противопоказаний, поэтому без назначения врача использовать его нельзя.
Циклофосфан
Это цитостатическое средство, которое обладает высокой эффективностью в лечении различных опухолевых заболеваний. При его приеме отмечается угнетение кроветворения, что обеспечивает снижение рисков возникновения внутренних кровотечений. Поэтому Циклофосфан активно применяется не только в педиатрии, но и хирургии при проведении различных операций.
При остром панкреатите данное лекарственное средство назначается в тех ситуациях, когда основное заболевание сопровождается множественной миеломой, лимфолейкозом или лимфосаркомой. Вводится препарат несколькими способами:
- внутримышечно,
- внутривенно,
- внутриплеврально.
Если применение лекарства осуществляется путем внутримышечного введения, его дозировка не должна превышать 0,2 г в сутки. При тяжелых состояниях дозу увеличивают до 0,4 г в сутки. В тех случаях, когда при проведении терапии Циклофосфаном отмечается ухудшение состояния крови, то разовую дозировку препарата уменьшают в 2 раза.
Учитывая то, что Циклофосфан негативным образом отражается на кровоснабжении, при его применении осуществляется постоянный контроль качества крови. Если назначенная дозировка оказывается слишком высокой для пациента, у него может развиться алопеция, лейкопения и тромбоцитопения. При низких дозировках препарат не отражается на качестве крови, но и не дает положительного результата. Поэтому количестве вводимого препарата должно обязательно подбираться под врачебным контролем.

Циклофосфан для лечения острого панкреатита
Циклофосфан обладает многочисленными побочными эффектами. И чаще всего, когда им проводятся лечебные мероприятия, от больных поступают жалобы на возникновение:
- болей в костях и мышцах;
- тошноты и рвоты;
- головных болей;
- цистита.
В редких случаях его применение становится причиной развития токсического гепатита. Основными противопоказаниями к применению Циклофасфана являются такие почечные и печеночные заболевания, как сердечная недостаточность, тромбоцитопения, лейкопения и кахексия.
Антибиотики
При осложненном течении острого панкреатита применяются антибактериальные препараты. Основными показаниями к применению антибактериальной терапии являются следующие патологические состояния:
- некроз;
- абсцесс;
- перитонит;
- кисты поджелудочной железы и 12-перстной кишки;
- септические осложнения.
Применение антибактериальных препаратов, как и вышеописанных медикаментов, должно осуществляться только в условиях стационара и под строгим наблюдением врача. Их дозировка всегда рассчитывается индивидуально в зависимости от общего состояния пациента, его веса и тяжести протекания воспалительных процессов в поджелудочной.

Эффективные антибиотики для лечения осложненного острого панкреатита
При осложненном остром панкреатите используются антибактериальные препараты из разряда фтопхинолонов, макролидов и цефалоспоринов. Как и все остальные лекарственные средства, при возникновении острого приступа вводят их внутривенно. В некоторых случаях для лечения острого воспаления поджелудочной железы применяется сразу несколько антибиотиков, относящихся к различным фармакологическим группам.
Ферментные препараты
Как только болевой приступ полностью купируется и пациенту разрешается употреблять пищу, назначаются ферментные препараты, которые способствуют улучшению процессов пищеварения и усвоения питательных веществ. Главным действующим веществом таких препаратов является панкреатин, который обеспечивает нормальное расщепление и усвоение белков, жиров и углеводов.
Ферментные препараты снимают нагрузку на поджелудочную железу, так как они обеспечивают повышение уровня пищеварительных ферментов в крови, тем самым обеспечивая ей полный покой. Среди ферментных препаратов наиболее распространенными в педиатрии являются:
- Мезим,
- Панкреатин,
- Креон.
Принимаются такие препараты на протяжении длительного времени (около 3-4 месяцев после снятия болевого приступа). Как правило, пьют их по 1-2 таблетки во время еды или после употребления пищи до 4 раз в сутки. Дозировка в каждом конкретном случае подбирается индивидуально. При правильном приеме таких препаратов побочные эффекты наблюдаются очень редко. Лишь в единичных случаях от пациентов поступают жалобы на нарушение стула и появление тошноты.
Что важно знать о медикаментозном лечении?
Что принимать при остром воспалении поджелудочной железы, решает только врач. Самодеятельность в данном случае не приветствуется, так как она может привести к еще большему нарушению функций органа и спровоцировать ухудшение самочувствия пациента.
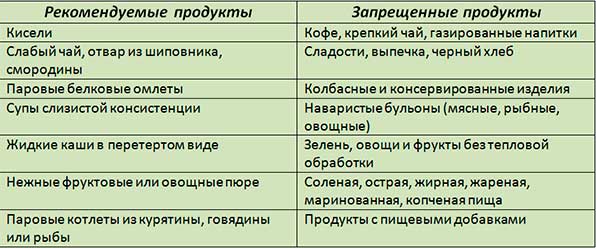
Все препараты, которые назначаются врачом, должны приниматься строго по выписанной схеме, соблюдая все дозировки и длительность приема. При этом они обязательно должны дополняться лечебной диетой, которая исключает из рациона больного все продукты питания, оказывающие раздражающее действие на железу (жареные, копченые, соленые, жирные блюда, алкоголь, сдобная выпечка и т.д.).
Если не соблюдать диету, никакие препараты не помогут восстановить функциональность поджелудочной железы, даже если принимать их постоянно. Поэтому врачи делают большой акцент именно на питании пациента, так как он него зависит все.
Источник