Лечение хронического панкреатита и колита
Опубликовано: 15 октября 2014 в 10:28
 Колитом называют воспаление слизистой оболочки толстой кишки. В хронической форме он вызывает изменения в слизистой, что приводит к нарушениям моторных и секреторных функций толстой кишки. Это распространенное заболевание пищеварительной системы может сочетаться с воспалением желудка и тонкой кишки.
Колитом называют воспаление слизистой оболочки толстой кишки. В хронической форме он вызывает изменения в слизистой, что приводит к нарушениям моторных и секреторных функций толстой кишки. Это распространенное заболевание пищеварительной системы может сочетаться с воспалением желудка и тонкой кишки.
Может ли возникнуть колит при панкреатите? Как известно, при панкреатите – воспалении поджелудочной железы, она начинает переваривать собственные ткани. И такое заболевание может стать причиной хронического колита.
Вследствие длительного грубого нарушения режима здорового питания возникают сопутствующие колиты, сопровождающие такие заболевания, как ахилический гастрит, хронический энтерит и панкреатит с внешнесекреторной недостаточностью. Это происходит потому, что при этих заболеваниях пища переваривается недостаточно, и слизистая оболочка толстой кишки постоянно раздражается ее остатками.
Основные симптомы – тупые, ноющие, схваткообразные боли. Если при воспалении поджелудочной железы боль сосредоточена в верхней части живота и может быть опоясывающей, то при воспалении слизистой оболочки толстой кишки боль возникает попеременно в разных областях живота, без четкой локализации. Она усиливается после еды и ослабевает после опорожнения кишечника и отхождения газов. Наблюдается вздутие живота, урчание в животе, неустойчивый стул, возникает чувство, что кишечник опорожнен не полностью, в кале содержится примесь слизи и кровяных сгустков. При прощупывании живота боль чувствуется по ходу толстого кишечника.
Диета при колите и панкреатите
 Колит, как и воспаление поджелудочной железы, чаще всего возникает из-за неправильного питания, поэтому для профилактики этих заболеваний необходимо наладить свой режим. При его лечении, равно как и при панкреатите, первые несколько дней проводится голодание, а затем больной питается по специальной щадящей диете. В ней преобладают блюда, которые не раздражают слизистую – протертые супы, паровые котлеты, овощные и картофельные пюре. Пища должна содержать белки (100 г в сутки) и легкоусвояемые жиры – растительное и сливочное масло (100 г), а также углеводы (до 500 г в сутки).
Колит, как и воспаление поджелудочной железы, чаще всего возникает из-за неправильного питания, поэтому для профилактики этих заболеваний необходимо наладить свой режим. При его лечении, равно как и при панкреатите, первые несколько дней проводится голодание, а затем больной питается по специальной щадящей диете. В ней преобладают блюда, которые не раздражают слизистую – протертые супы, паровые котлеты, овощные и картофельные пюре. Пища должна содержать белки (100 г в сутки) и легкоусвояемые жиры – растительное и сливочное масло (100 г), а также углеводы (до 500 г в сутки).
При панкреатите нельзя нагружать поджелудочную железу перевариванием грубой клетчатки, так как для нее требуется усиленное выделение ферментов. При колите также требуется кулинарная обработка свежих овощей и фруктов – варка на пару, протирание через сито, чтобы грубая пища не раздражала слизистую толстой кишки.
Панкреатит и энтероколит
 Классический симбиоз панкреатита и энтероколита – явление довольно распространенное и связано с одинаковыми причинами развития данных заболеваний. На начальных стадиях клинические картины болезней очень похожи, и выявить истинный характер недомогания пациента можно лишь при помощи специального медицинского оборудования и качественного исследования результатов анализов.
Классический симбиоз панкреатита и энтероколита – явление довольно распространенное и связано с одинаковыми причинами развития данных заболеваний. На начальных стадиях клинические картины болезней очень похожи, и выявить истинный характер недомогания пациента можно лишь при помощи специального медицинского оборудования и качественного исследования результатов анализов.
Эти заболевания при правильном и своевременном лечении, устраняются в самые кратчайшие сроки. Однако в запущенных случаях их сочетание может привести к крайне тяжелым последствиям, способным спровоцировать развитие раковых опухолей. Энтероколит, по степени опасности, стоит на ступеньку выше панкреатита, так как является стремительно прогрессирующим заболеванием, сопровождающимся всевозможными осложнениями: гепатитом нефритом, циститом и т.п.
Появления энтероколита, как впрочем, и панкреатита, можно избежать, если вовремя обратиться за помощью к опытному гастроэнтерологу. Оба заболевания довольно специфичны, поэтому требуют тщательной диагностики организма и соответствующего лечения в стационарных условиях.
Источник

Тревожные симптомы панкреатита
Во всем мире растет число пациентов с диагнозом такой опасной болезни, как панкреатит. Что это за заболевание и чем оно вызвано? Это нарушение функций поджелудочной железы, происходящее на фоне воспалительных процессов. Чаще всего причины болезни связаны со злоупотреблением спиртных напитков и в неправильном питании. Но существуют и другие обстоятельства, способные вызвать панкреатит. Заболевание может носить как острый, так и хронический характер.
Причины заболевания
Суть заболевания заключается в том, что, при определенных условиях, процесс пищеварения сопровождается прекращением оттока желудочной кислоты с содержащимися ферментами в тонкий кишечник. Желудочный сок обладает огромной разрушительной силой, и при ее чрезмерном скоплении, начинает фактически переваривать саму поджелудочную железу. При отсутствии лечения, разрушительному воздействию подвергаются и другие, находящиеся рядом органы.
То, от чего бывает панкреатит, отлично иллюстрирует медицинская статистика. Общей и самой частой причиной как хронического, так и острого панкреатита является злоупотребление алкоголем. Около 70% случаев острого панкреатита у мужчин 20-50 лет развивается именно по такой причине. Хронический панкреатит прогрессирует медленно, однако привести к болезни способны пусть и небольшие, но регулярно употребляемые дозы алкоголя.
От чего еще возникает острый панкреатит
Достаточно часто к рассматриваемой патологии приводит желчекаменная болезнь, примерно в 23% процентах случаев. У женщин такая причина встречается чаще, чем у мужчин. Наличие желчекаменной болезни является частой причиной развития острой формы панкреатита. Другими причинами острого панкреатита являются:
- операции на органах ЖКТ;
- вирусные инфекции;
- химические отравления;
- травмы живота;
- аллергические реакции;
- врожденные патологии органа.
Причины хронического панкреатита

Панкреатит
Помимо алкоголя, к возникновению хронической формы приводит и другая пагубная привычка – курение. Многолетняя привязанность к сигарете способна нарушить нормальную работу поджелудочной. Кроме того заболевание может вызвать:
- дисфункция сфинктера одди;
- дефицит в организме необходимых микроэлементов;
- систематическое применение некоторых медицинских препаратов;
- атеросклероз сосудов поджелудочной железы;
- высокое содержание липидов в крови;
- генетические заболевания (муковисцидоз, гемохроматоз).
Часто встречается и так называемая старческая форма заболевания. Такие случаи характерны присутствием кальцинатов в поджелудочной железе и наличием у пациента сахарного диабета. При этом болевые симптомы отмечаются достаточно редко.
Стадии и классификация панкреатита
Различается 4 вида острой формы заболевания.
- Интерстициальный (отечный). Протекает достаточно легко, сопровождается незначительной болью и рвотой. Отмечается скопление жидкости в районе поджелудочной железы. Осложнения возникают редко.
- Некротический. Протекает особенно остро и характерен яркой симптоматикой. В органе происходит омертвление тканей, на фоне возникновения отечности и застоя жидкости в забрюшинной клетчатке.
- Гнойно-некротический панкреатит. Некротические процессы в тканях сопровождаются гнойной инфекцией.
- Инфильтративно-некротический. Появление крупных очагов некроза тканей органа, секвестрация и расплавление которых происходит в асептических условиях. Поражению подвергается забрюшинная клетчатка и другие соседние органы.
Виды хронического панкреатита
- Кальцифицирующий вид характерен неоднородным поражением участков поджелудочной и нерегулярным фиброзом (разрастанием соединительной ткани).
- Обструктивный тип сопровождается патологическим расширением панкреатических потоков в сочетании с рубцами или опухолью.
- При воспалительной форме происходит активное развитие фиброза, при одновременном разрушении экзокринной паренхимы.
Признаки заболевания
Общим симптомом каждой из форм панкреатита являются острые боли в области желудка.
Симптомы острого панкреатита
Признаки болезни проявляются острой болью под обоими подреберьями и центральной части живота выше пупка. Колика часто иррадиирует выше, вплоть до ключиц. У женщин болевые ощущения могут возникать в районе малого таза. Отличительной особенностью боли при панкреатите является ее заметное усиление при положении пациента лежа на спине. Существуют также и дополнительные признаки заболевания.
- Тошнота и интенсивная рвота, не проходящая даже при пустом желудке, является еще одой характерной особенностью панкреатита.
- Температура тела повышается до 39 градусов, и только при сравнительно тяжелой форме течения болезни. Проявляется как реакция организма на некротические процессы в поджелудочной железе или наличии гнойных абсцессов.
- Повышение пульса является результатом интоксикации организма. Проявляется на поздних стадиях.
- Отсутствие аппетита проявляется как результат дефицита необходимых ферментов в тонкой кишке.
- Изменение цвета кожи. На фоне общей желтизны кожного покрова, могут наблюдаться локальные синеватые пятна, появляющиеся по причине нарушений микроциркуляции крови.
- Сухость во рту и белый налет на языке.
Понос при панкреатите и реже – запоры, также характерны для его острой формы. Отмечается вздутие живота и метеоризм, обусловленный недостатком ферментов и замедлением моторики пищеварительной системы.
Симптомы хронического панкреатита
Признаки идентичны острой форме течения, но не имеют столь же яркого проявления и возникают, как правило, после еды. Болевые ощущения и тошнота с возможной рвотой часто вызывает жирная пища или алкоголь. Пациент также страдает от отрыжки и нарушений стула. При хронической форме панкреатита, кал приобретает характерный блеск, что обусловлено неполным перевариванием пищи и активизацией микробов в кишечнике. Также отмечаются:
- горький привкус во рту;
- отсутствие аппетита;
- отвращение к мясной пище;
- снижение веса.
Боли при панкреатите и другие симптомы на ранних стадиях остаются фактически незамеченными, пока не последует первое обострение.
Острый панкреатит: клинические рекомендации при лечении
Пациент с приступом острого панкреатита помещается в хирургическое отделение, но действия врачей зависят от его состояния. Вначале применяется лекарственная терапия, которая включает в себя прием антиферментных и панкреатических препаратов. Также назначаются средства для нормализации пищеварения, улучшения кислотно-щелочного баланса, и витаминный комплекс. Не последнее место в этом списке занимает и правильная диета. Но, если состояние пациента начинает резко ухудшаться, то применяется хирургическое вмешательство.
При остром панкреатите, или обострении после ремиссии хронической формы, пациент может испытывать сильнейшую боль. Поэтому, во время приступа, больному нужно дать покой. До приезда «скорой» лучше всего уложить его в кровать и поджать к груди колени, в таком положении боль уменьшится. К животу нужно приложить холодный предмет, например, грелку или бутылку с холодной водой. Ни в коем случае не принимать никакую пищу, допускается лишь употребление обычной воды без всяких добавок.
Чем снять боль при симптомах приступа панкреатита
Некротические процессы в поджелудочной железе невозможно остановить сразу, поэтому интенсивные боли могут продолжаться более суток. Для облегчения страданий больного, обезболивающие средства принимаются перорально и вводятся внутривенно. Основные из них представлены в таблице.
| Вид | Препараты |
| Анестетики | Новокаин, Баралгин, Трамадол |
| Спазмолитики | Дротаверин, Платифиллин, Папаверин, Максиган. |
Совместное использование анестетиков и спазмолитиков значительно повышает обезболивающий эффект. Это позволит также расширить сосуды поджелудочной железы, а снятие спазма необходимо для оттока панкреатического сока. При особо сильных болях применяются инъекции Промедола, а также эпидуральная анестезия. Часто назначается проведение двусторонней паранефральной блокады.
Такие процедуры способны не только избавить пациента от боли, но и снизить секреторную активность поджелудочной железы.
 При данном заболевании ни в коем случае нельзя применять морфин, поскольку этот препарат усиливает спазм сфинктера Одди и приводит к усугублению болезни.
При данном заболевании ни в коем случае нельзя применять морфин, поскольку этот препарат усиливает спазм сфинктера Одди и приводит к усугублению болезни.
Таблетки от панкреатита поджелудочной железы, список лучших препаратов
Для снижения ферментной активности при лечении необходим прием блокаторов H2 рецепторов. К ним относятся следующие препараты:
- Ранитидин;
- Ульфамид;
- Фамотидин;
- Квамател;
- Зоран.
Прием антиферментных препаратов начинаются сразу после постановки диагноза, и продолжается вплоть до стабилизации состояния больного. Лекарства этой группы применяются внутривенно через капельницу. Могут применяться:
- Гордокс;
- Цалол;
- Трасилол;
- Контрикал.
Ферментные препараты назначаются и в форме таблеток:
- Креон;
- Фестал;
- Панкреатин;
- Мезим.
Ферментная терапия способствует более эффективному и быстрому расщеплению питательных веществ, за счет чего устраняются такие неприятные симптомы, как вздутие, рези и метеоризм в желудке.
Если нарушен отток желчи, назначается прием желчегонных препаратов. Их использование позволяет снизить нагрузку на пораженный орган и улучшить переваривание пищи.
- Аллохол.
- Хофитол.
Если заболевание развивается на фоне размножения патогенной микрофлоры, то лечение сопровождается приемом антибиотиков. Данные препараты могут иметь множественные противопоказания, поэтому их выбор для каждого пациента остается за лечащим врачом.
- Абактал. Синтетический препарат из группы фторхинолонов.
- Азитромицин. Относится к группе макролидов и обладает широким спектром действия.
- Амоксиклав. Основное действующее вещество – амоксициллин.
В случае неэффективности медикаментозной терапии, или при наличии серьезных осложнений, решается вопрос о хирургическом вмешательстве. Поджелудочная железа, в зависимости от ситуации, может быть удалена полностью или частично. Поскольку орган выполняет важнейшие функции, после его удаления пациент вынужден пожизненно принимать заместительные ферментные препараты.
Как восстановить поджелудочную железу при хроническом панкреатите
Одним из важнейших условий успешного лечения хронической формы панкреатита является изменение образа жизни. Поскольку самой частой причиной возникновения панкреатита является чрезмерный прием алкоголя, необходимо, прежде всего, устранить этот пагубный фактор. При диагнозе «хронический панкреатит» больному рекомендуется полностью исключить употребление спорного, не говоря уже о недопустимости употребления в больших дозах.
И снова о курении. Компоненты табачного дыма оказывают крайне отрицательное влияние как на весь пищеварительный тракт, так и на поджелудочную железу. Курение при панкреатите вызывает дополнительное воспаление органа и повышает опасность тяжелого обострения.
Лечение хронической формы панкреатита во время ремиссии включает в себя лишь отказ от вредных привычек и соблюдение определенной диеты. Для лечения хронической формы панкреатита достаточно лишь соблюдать определенную диету и внести изменения в образ жизни. Лекарства при панкреатите поджелудочной железы принимаются при обострении. Терапия проводится ферментными, антисекреторными и обезболивающими препаратами.
Что можно кушать при панкреатите. Список продуктов
Питаться пациентам с рассматриваемым диагнозом рекомендуется дробно, по 5 или 6 раз в день, но при этом порции должны быть небольшие. Такая схема питания позволяет снять нежелательную нагрузку с поджелудочной железы. Для полноценного, но безопасного питания рекомендуется принимать следующие продукты:
- телятина и мясо кур;
- нежирная рыба;
- обезжиренные молочные продукты;
- гречневая и овсяная каша с добавлением тыквы;
- салаты из свежих овощей без добавления сырого лука, редиса и чеснока;
- салаты и винегреты из вареных овощей;
- сладкие яблоки;
- компоты.
Хлеб рекомендуется употреблять в слегка черством виде. В яйцах желательно использовать только белки, особенно в период обострения. Запрету при панкреатите подлежат следующие виды продуктов.
- Все консервы и маринады.
- Копчености.
- Жирные блюда.
- Алкогольные напитки.
- Бобовые.
- Сдобная выпечка.
- Слишком кислые фрукты и ягоды.
На вопрос, можно ли хурму при панкреатите поджелудочной железы, однозначного ответа нет, это зависит от картины заболевания. При острой форме или обострении хронической нежелательными оказываются очень многие ягоды и фрукты, в том числе и хурма. Однако, в период ремиссии, этот плод можно употреблять, но перед этим желательно снять кожицу. Если обострения заболевание миновало, то употребление хурмы принесет только пользу, поскольку этот фрукт содержит в себе множество полезных веществ.
Прогноз
Смертность от острого панкреатита при тяжелом течении, согласно статистике, наступает в 30% случаев. Если пациент получил своевременную и качественную помощь, примерно в 15% случаев поджелудочная железа полностью восстанавливается, у остальных патология повторяется с различным исходом.
В отличие от острой формы, при хроническом панкреатите важна не оперативность, а длительное соблюдение предписанных медицинских правил. При их соблюдении, пациент имеет высокие шансы прожить столько же, сколько и при здоровой поджелудочной железе. В противном случае возможны обострения или опасные для жизни осложнения.
Источник
Хронический колит – это воспалительный процесс, затрагивающий толстую кишку. Он протекает длительно и волнообразно, становясь при этом причиной нарушения функций кишечника. Результатом процесса являются воспалительные и дистрофические изменения в слизистой оболочке.
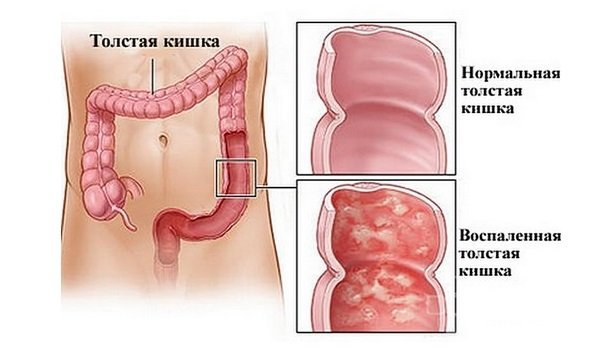
Согласно статистике, хронический колит наблюдается как минимум у 50% пациентов с заболеваниями желудочно-кишечного тракта. Болезнь наиболее распространена в странах Северной Америки и Европы, при этом термин «хронический колит» там не используется.
Чаще всего к врачу с хроническим колитом обращаются мужчины старше 40 лет и женщины в возрасте от 20 до 60 лет.
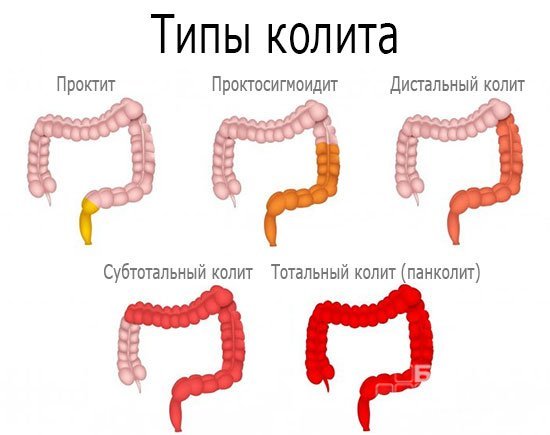
Виды хронического колита
Различают несколько классификаций хронического колита.
По месту локализации:
- проктит – воспалительный процесс в прямой кишке;
- трансверзит – поражение поперечной ободочной кишки;
- тифлит – воспалительный процесс затрагивает червеобразный отросток и слепую кишку;
- сигмоидит – поражается сигмовидная кишка;
- панколит – развивается тотальный воспалительный процесс.
По причине развития:
- инфекционный;
- паразитарный;
- алиментарный;
- ишемический;
- медикаментозный;
- аллергический;
- механический;
- радиационный;
- интоксикационный;
- смешанный;
- криптогенный.
В зависимости от нарушения структуры слизистой оболочки кишечника:
- атрофический;
- язвенный;
- катаральный;
- эрозивный;
- смешанный.
В зависимости от наличия нарушений моторной функции:
- с диспепсией;
- с моторной дисфункцией.
Причины хронического колита
Чаще всего болезнь возникает в результате поражения слизистой оболочки толстой кишки следующими патогенными микроорганизмами:
- бактерии – шигелла, сальмонелла, иерсиния, клостридия, кампилобактер, стафилококк, протей;
- простейшие – лямблии, амебы, балантидии;
- вирусы – ротавирусы, энтеровирусы, аденовирусы;
- грибы;
- гельминты.
К другим причинам хронического колита относится:
- активация условно-патогенных микроорганизмов. На слизистой оболочке кишечника могут жить микроорганизмы, которые при нарушении работы иммунной системы начинают активно размножаться, вызывая неприятные симптомы;
- хронические заболевания органов мочеполовой системы (почечная недостаточность);
- болезни пищеварительной системы (панкреатит, гастрит, геморрой);
- аномалии кишечника;
- длительное воздействие на организм ионизирующего излучения;
- грубые нарушения режима питания, употребление в пищу большого количества красителей, консервантов, острых приправ и специй;
- эндокринные заболевания (сахарный диабет, болезнь Аддисона, тиреоидит);
- отравление спиртосодержащими напитками, солями тяжелых металлов, щелочами, пестицидами;
- длительная пищевая аллергия;
- употребление лекарственных средств, которые могут негативно воздействовать на слизистую оболочку толстой кишки (нестероидные противовоспалительные препараты, салицилаты, слабительные препараты).
В большинстве случаев хронический колит возникает из-за совокупности разных факторов, которые усиливают действие друг друга. Часто причиной колита становится инфицирование в сочетании с неправильным питанием и самолечением.
Прогноз благоприятный в случае правильного и своевременного лечения. Если пациент соблюдает все рекомендации врача и правильно питается, возможны длительные периоды ремиссии.
Иногда выяснить первопричину заболевания не удается. В этом случае диагностируют криптогенный колит.
К факторам, которые влияют на развитие заболевания, относятся:
- неправильное питание;
- ожирение;
- тяжелые хронические заболевания;
- нарушение иннервации кишечной стенки;
- иммунодефицитные состояния;
- производственный или бытовой контакт с ядовитыми веществами;
- алкоголизм;
- наличие в анамнезе острых инфекционных заболеваний органов пищеварения;
- спайки и полипы в кишечнике, затрудняющие продвижение содержимого по толстой кишке;
- уменьшение кровоснабжения в результате ослабления притока артериальной крови (ишемия слизистой оболочки кишечника);
- бесконтрольное применение слабительных средств на растительной или химической основе;
- злоупотребление клизмами.
Стадии хронического колита
В зависимости от тяжести заболевания, различают несколько стадий хронического колита:
- Легкая.
- Среднетяжелая.
- Тяжелая, с постоянными рецидивами.

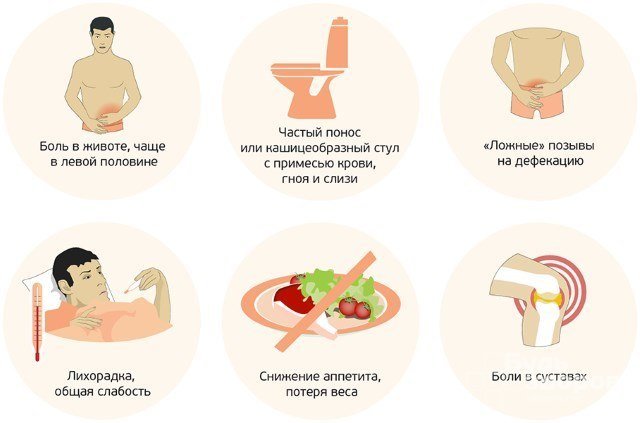
Симптомы хронического колита
На заболевание могут указывать как местные, так и общие симптомы хронического колита. Они зависят от стадии заболевания. В период ремиссии признаки болезни отсутствуют или становятся настолько невыраженными, что пациент не обращает на них внимание. При обострении колита они усиливаются.
Нарушения стула
При правостороннем колите и вовлечении в процесс нижнего отдела тонкой кишки обычно наблюдается диарея. Частота позывов зависит от тяжести заболевания и может составлять от 4 до 15 раз в сутки.
При левостороннем колите, когда возникает спазм дистального отдела ободочной, сигмовидной или прямой кишки, у пациента могут наблюдаться запоры. Вследствие застоя каловых масс несколько раз в день может выделяться небольшое количество кала с кровью.
Позывы к опорожнению (в том числе ложные) могут возникать после смены положения тела, в утренние часы, при стрессе или после еды.
Стул при хроническом колите обладает неприятным кислым запахом. В нем может содержаться большое количество углекислого газа, слизь и гной. При сопутствующем панкреатите в каловые массы попадают непереваренные кусочки пищи.
В некоторых случаях у пациентов с хроническим колитом наблюдаются кишечные кризы. Для них характерно наличие нескольких серий позывов к дефекации. В начале процесса выделяются каловые массы нормальной консистенции, а в дальнейшем они становятся жидкими, с примесью слизи.
Процесс их выделения сопровождается сильными схваткообразными болями в животе, которые утихают после выхода кала из кишечника.
Боли
У пациентов с хроническим колитом наблюдаются ноющие боли в животе, иногда они сменяются резкими, схваткообразными. Болевой синдром усиливается после употребления жареных, жирных и острых блюд, кисломолочных продуктов, газированных напитков или алкоголя. После акта дефекации или отхождения газов боль уменьшается.
Болевые ощущения могут наблюдаться перед актом дефекации, в некоторых случаях они продолжаются на протяжении двух часов после него.
К другим местным симптомам хронического колита относится:
- тошнота с периодическими повторяющимися эпизодами рвоты;
- метеоризм;
- ощущение неполного опорожнения кишечника;
- неприятный привкус во рту;
- частая отрыжка;
- снижение массы тела;
- слизь в каловых массах.
Хронический колит также сопровождается общими симптомами, к которым относится:
- быстрая утомляемость даже при незначительных физических нагрузках;
- нарушения сна (в дневные часы человек может испытывать сонливость, а ночью – страдать от бессонницы);
- снижение работоспособности;
- общее ухудшение самочувствия;
- раздражительность и апатия.
Читайте также:
1. О чем говорят боли в области желудка
2. Здоровый образ питания
3. Домашние коктейли для похудения
Диагностика
Диагностирует заболевание врач гастроэнтеролог, изначально он проводит пальпацию, выявляя болезненность по ходу толстой кишки.
В большинстве случаев хронический колит возникает из-за совокупности разных факторов, которые усиливают действие друг друга. Часто причиной колита становится инфицирование в сочетании с неправильным питанием и самолечением.
К лабораторным методам исследования относится:
- Общий анализ крови. При этом может быть обнаружено повышенное количество лейкоцитов и ускорение СОЭ (в стадии обострения хронического колита).
- Исследования кала. В нем могут обнаруживаться лейкоциты, эритроциты, гной, кровь, слизь, аммиак, яйца паразитов.
Инструментальные методы исследования при хроническом колите:
- Ирригоскопия. Это рентгенологическое исследование, которое проводят при заполненной кислородом и бария сульфатом толстой кишке. Позволяет оценить рельеф слизистой оболочки и форму.
- Ректороманоскопия. С помощью специального прибора (ректороманоскопа) проводят визуальный осмотр слизистой оболочки прямой кишки и дистальных отделов сигмовидной. Позволяет обнаружить язвы, эрозии, покраснения слизистой оболочки, гной, наслоения слизи, отек.
- Ультразвуковое исследование органов брюшной полости. Помогает уточнить наличие утолщения стенок кишечника, выявить новообразования и оценить эффективность терапии.
Дифференциальную диагностику хронических колитов проводят со следующими патологиями:
- дискинезия толстого кишечника;
- энтерит;
- панкреатит;
- новообразования в кишечнике.
Лечение хронического колита
Для лечения заболевания используют лекарственные препараты, которые относятся к следующим фармакологическим группам:
- Противомикробные средства. Применяются в остром периоде заболевания, вызванного патогенными бактериями.
- Сорбенты. Используются для купирования интоксикации и диареи.
- Средства, угнетающие перистальтику кишечника. Применяются в том случае, если хронический колит сопровождается диареей.
- Слабительные препараты. Применяются при запоре. Предпочтение отдается препаратам, увеличивающим объем каловых масс и размягчающим их.
- Ветрогонные средства. Показаны при метеоризме.
- Ферментные препараты. Улучшают процесс пищеварения.
- Прокинетики. Нормализуют сокращение мышц пищевода и желудка.
- Спазмолитики. Уменьшают болевые ощущения.
Лечение хронического колита должно быть комплексным. В период обострения заболевания пациенту назначают постельный режим. Это дает возможность уменьшить энергетические затраты и сократить количество употребляемой пищи, что позволяет разгрузить кишечник. При тяжелых формах заболевания назначают голодание в течение суток. В этот период можно пить только воду (1,5–2 литра в сутки) или чай без сахара маленькими порциями.
Диета при хроническом колите играет важную роль. Ее определяют в зависимости от преобладания гнилостной или бродильной диспепсии. Предпочтение должно отдаваться блюдам, не вызывающим раздражение кишечника и увеличивающим его перистальтику. К ним относится:
- рисовая или овсяная каша, приготовленная на воде;
- бульон из нежирных сортов мяса (телятины, индейки);
- паровые котлеты или фрикадели;
- супы на овощном бульоне;
- творог с минимальной жирностью;
- отварная рыба или мясо;
- кисели;
- сухари;
- овощные пюре;
- запеченные яблоки.
Из рациона пациента при обострении хронического колита исключают:
- жирные сорта мяса и рыбы;
- бобовые;
- цельное молоко;
- сырые овощи и фрукты;
- газированные напитки;
- алкоголь.
При ремиссии хронического колита также нужно следить за питанием – не переедать, исключить из рациона острые и жирные блюда, копчености и соленья.
В некоторых случаях у пациентов с хроническим колитом наблюдаются кишечные кризы. Для них характерно наличие нескольких серий позывов к дефекации.
При наличии дискинетического запора рекомендуется употреблять в пищу богатые клетчаткой продукты, свежие фрукты и овощи, чернослив. Эффективно проведение разгрузочных дней. В зависимости от функционального состояния кишечника можно пить минеральные воды.

Осложнения
Если вовремя не начать лечение хронического колита, возможно развитие следующих осложнений:
- Копростаз (застой каловых масс).
- Дисбактериоз.
- Солярный синдром (заболевание солнечного сплетения).
- Мезаденит (воспаление лимфатических узлов, расположенных в зоне брыжейки кишечника).
Прогноз
Прогноз благоприятный в случае правильного и своевременного лечения. Если пациент соблюдает все рекомендации врача и правильно питается, возможны длительные периоды ремиссии.
Профилактические меры
Для того чтобы предотвратить развитие хронического колита, необходимо выполнять следующие рекомендации:
- Правильно питаться.
- Вовремя лечить инфекционные заболевания (до того, как они переходят в хроническую форму).
- Отказаться от курения и употребления алкоголя.
- Не злоупотреблять лекарственными препаратами.
- Использовать средства защиты при контакте с ядовитыми веществами.
При выявлении симптомов заболевания необходимо обратиться за консультацией к гастроэнтерологу.
Видео с YouTube по теме статьи:
Источник

