Классификация острого панкреатита по стадиям
Классификации и виды панкреатитов — общепринятые виды и подформы недуга, которые используют в медицинской практике для постановки диагноза. Панкреатит — это заболевание воспалительного характера, при котором поражается поджелудочная железа. В медицинской практике чаще всего обнаруживается, что заболевание формируется под воздействием злоупотребления вредными привычками и плохого питания.
Клиницисты выделяют формы развития панкреатита, которыми пользуются на практике:
- острый;
- хронический.
Каждый тип имеет свои симптомы, показатели и принципы лечения.
В рамках первой Международной конференции в Марселе участники определили 5 основных разновидностей патологии. При составлении классификации учёные опирались на степень поражения органа. В результате были выведены такие разновидности:
- острый;
- рецидивирующий острый;
- хронический;
- обструктивный;
- кальцифицирующий.
Через несколько лет к этим видам добавились ещё два подвида хронической формы патологии — обструктивный и необструктивный панкреатиты. И уже в 1988 году на конгрессе в Риме доктора определили современный вид классификации:
- кальцифицирующий — часто диагностируется, формируется из-за излишнего употребления алкоголя;
- обструктивный — характеризуется полным или частичным поражением главного протока;
- воспалённый — диагностируется довольно редко, может привести к серьёзным осложнениям, например, инфаркт селезёнки, тромбофлебиты, флеботромбозы;
- фиброз поджелудочной — патология грозит аномальным сгущением панкреатического секрета.
Классификация острого панкреатита имеет несколько разновидностей. Клиницисты разделяют заболевание по определённым характеристикам.
По тяжести патологии выделяют:
- лёгкую форму;
- тяжёлую.

Классификация острого панкреатита
По масштабу и характеру поражения железы определено 5 видов панкреатита:
- отёчный;
- стерильный панкреонекроз;
- инфицированный;
- панкреатогенный абсцесс;
- псевдокиста.
Также для определения точного заболевания медики вывели причинную классификацию. Острый панкреатит при этом разделяется на пищевой, билиарный, гастрогенный, ишемический, инфекционный, токсико-аллергический, врождённый и травматический.
Для быстрого определения степени тяжести острого типа патологии, доктора выделяют клинические формы заболевания:
- интерстициальная — отёк поджелудочной и клетчатки;
- некротическая — серьёзное воспаление с осложнениями.
Хронический тип заболевания встречается намного чаще. Он характеризуется специфическими симптомами, которые могут угасать и снова проявляться. Клиницисты выделяют несколько разновидностей недуга по разным критериям. Классификация хронического панкреатита по морфологическому признаку:
- интерстициальный;
- индуративный;
- паренхиматозный;
- кистозный;
- псевдотуморозный.
Хроническое заболевание разделяется на 2 стадии — обострение и ремиссия. Опираясь на частоту повторных воспалений, клиницисты определили виды хронического панкреатита:
- редкие рецидивы;
- частые рецидивы;
- персистирующий (постоянные симптомы).
Хронический панкреатит характеризуется на практике разными симптомами, под влиянием которых создана ещё одна систематизация видов. В зависимости от доминирующего признака выделяют такие недуги:
- болевой;
- гипосекреторный;
- ипохондрический;
- латентный;
- сочетанный.
Острый панкреатит и хронический имеют определённые причины, которые формируют заболевание. Поэтому по этиологическому фактору классификация этих двух видов недуга немного похожа:
- билиарнозависимый;
- алкогольный;
- дисметаболический;
- инфекционный;
- лекарственный;
- идиопатический.
Классификация хронических панкреатитов также составлена по форме осложнений. По этому принципу медики выделяют 5 форм заболевания:
- инфекционный — развивается абсцесс, холангит;
- воспалительный — прогрессирует почечная недостаточность, киста, кровотечение из ЖКТ;
- портальная гипертензия — сдавление воротной вены;
- эндокринный — формируется сахарный диабет, гипогликемия;
- сбой в оттоке желчи.
В результате развития недуга и проявления новых причин заболевания виды панкреатитов, которые выделены учёным Ивашкиным, считаются устаревшими по признаку этиологии. Доктор предложил полную классификацию недуга, которая разделялась по многим факторам и позволяла медикам составить точный диагноз.
Форма развития недуга бывает разная. В связи с этим доктор выделил отдельный раздел классификации под разновидности панкреатита по строению:
- интерстициально-отёчный;
- паренхиматозный;
- индуративный;
- гиперпластический;
- кистозный.

Классификация панкреатита по Ивашкину
По признакам недуга выделили:
- болевой вариант;
- гипосекреторный;
- астено-невротический или ипохондрический;
- латентный;
- сочетанный.
По силе протекания недуга:
- редкие повторы воспалений;
- частые повторы;
- персистирующий.
По причине проявления патологии:
- билиарнозависимый;
- алкогольный;
- дисметаболический;
- инфекционный;
- лекарственный;
- идиопатический.
Разновидности патологии, связанные с осложнениями:
- нарушения оттока желчи;
- портальная гипертензия;
- инфекционные болезни;
- воспалительные нарушения;
- эндокринные недуги.
По этиологическому признаку доктор Циммерман выделил два типа заболевания — первичный и вторичный, в которых определены более точные причины формирования патологии:
Первичные причины:
- алкоголь;
- наследственность;
- лекарства;
- ишемический;
- идиопатический;
Вторичные причины:
- холепанкреатит;
- хронический гепатит и цирроз печени;
- дуоденальный недуг;
- паразитарная инвазия;
- гиперпаратиреоидизм;
- муковисцидоз;
- гемохроматоз;
- эпидемический паротит;
- болезнь Крона и неспецифический язвенный колит;
- аллергии.
Хронический и острый панкреатит имеет особенные показатели в клиническом проявлении, поэтому медик выделил такие разновидности:
Болевой вариант:
- с временной болью;
- с постоянной болью;
По морфологическому показателю:
- кальцифицирующий;
- обструктивный;
- инфильтративно-фиброзный;
- индуративный.
Функциональность органа также повлияла на классификацию. Поэтому выделены такие виды:
- гиперсекреторный тип;
- гипосекреторный тип;
- обтурационный тип;
- дуктулярный тип;
- гиперинсулинизм;
- гипофункция инсулярного аппарата.
Болезнь может протекать в трёх разных стадиях:
- лёгкой;
- средней тяжести;
- тяжёлой.
Заболевание характеризуется определёнными осложнениями, которые также послужили причиной для формирования классификации:
- ранние: желтуха, гипертензия, кровотечения в кишечнике, ретенционные кисты и псевдокисты;
- поздние: стеаторея, дуоденальный стеноз, энцефалопатия, анемия, локальные инфекции, артериопатия нижних конечностей, остеомаляция.
В работе клиницисты используют только несколько наиболее распространённых классификаций недуга.
Источник
Острый
панкреатит.
Острый
панкреатит –
острое
асептическое воспаление поджелудочной
железы, основу которого составляют
процессы аутоферментативного некробиоза
и некроза органа.
Заболеваемость
острым панкреатитом в последние годы
неуклонно растёт. Больные с этой
патологией составляют около 15-20% в
структуре хирургического стационара.
Острый панкреатит носит тяжёлый
деструктивный характер. Результаты
лечения неутешительны – смертность
составляет 2,0 на 1000 населения.
Острый
панкреатит – полиэтиологическое
заболевание.
Выделяют
4 взаимосвязанные группы причин острого
панкреатита: механические, нейрогуморальные,
токсико-аллергические, алиментарные.
Механические
– все виды виды окклюзии главного
панкреатического протока – вколоченные
камни, рубцовые стриктуры, опухоли,
дуодено-панкреатический рефлюкс.Нейрогуморальные
– нарушения жирового обмена, системные
заболевания сосудов, нарушения
кровообращения.Токсикоаллергические
– инфекционные.Алиментарные
– в т.ч. алкогольные.
Классификация
острого панкреатита по Савельеву с
учётом Атлантской.
По
форме:
1.
Отёчный (интерстициальный) острый
панкреатит.
2.
Панкреонекроз (стерильный).
По
характеру поражения панкреонекроз
бывает:
1.
Геморрагический.
2.
Жировой.
3.
Смешанный.
По
масштабу поражения:
1.
Мелкоочаговый.
2.
Крупноочаговый.
3.
Субтотальный.
4.
Тотальный.
По
течению:
1.
Абортивный.
2.
Прогрессирующий.
3.
Молниеносный.
Периоды
болезни:
1.
Период гемодинамических нарушений
(коллапс, шок) 1-3 суток.
2.
Период недостаточности паренхиматозного
органа 5-7 суток.
3.
Период гнойных осложнений.
Осложнения
острого панкреатита.
1.
Перипанкреатический инфильтрат.
2.
Инфицированный панкреонекроз.
3.
Панкреатогенный абсцесс.
4.
Псевдокисты (инфицированные, стеариновые).
5.
Перитонит – ферментативный, бактериальный.
6.
Септическая флегмона забрюшинной
клетчатки.
7.
Механическая желтуха.
8.
Аррозивные кровотечения.
Патогенез
острого панкреатита.
Под
действием этиологического фактора из
клеток выделяется:
цитокиназа
→ трипсиноген
→ трипсин
→каллекринин
→ кининоген
→ кинин
(брадикинин)
→ нарушениекровоснабжения
→ ишемия
→ выпотеваниежидкостнойчастикровииформенныхэлементов
(геморрагическийпанкреонекроз)
→трипсиноваяфаза.
Из
разрушенных клеток выделяется липаза,
которая активируется желчными кислотами
и воздействует на нейтральные жиры с
образованием жирных кислот, которые
объединяются с Са2+ образуя участки
стеатонекроза (жировой панкреонекроз).
Если выражены оба звена – смешанный
панкреонекроз.
Клиническая
картина.
Основные
симптомы острого панкреатита – боль,
рвота и метеоризм (триада Мондора).
Боль
интенсивная, постоянная, с локализацией
в эпигастрии, иногда в левом подреберье.
Часто она носит опоясывающий характер
(чувство давящего обруча).
Одновременно
с болями развивается многократная,
мучительная, не приносящая облегчения
рвота провоцируемая приёмом пищи или
воды – при этом рвотные массы никогда
не носят застойного характера. Характерна
гипертермия до умеренных цифр, цианоз
лица и конечностей. Цианоз в виде
фиолетовых пятен на лице – симптом
Мондора, пятна цианоза на боковых стенках
живота – симптом Грея Тёрнера, цианоз
околопупочной области – симптом
Грюнвальда.
При
осмотре живота отмечается его вздутие,
пальпация болезненна. Пальпация в
поясничной области- особенно в левом
рёберно-позвоночном углу – симптом
Мейо-Робсона.При пальпации определяется
ригидность мышц передней брюшной стенки,
вплоть до мышечного дефанса при
перитоните. Болезненная резистентность
передней брюшной стенки в проекции ПЖЖ
– симптом Керте.
Симптом
Воскресенского – невозможность
определить пульсацию брюшного отдела
аорты вследствие увеличения ПЖЖ и отёка
забрюшинной клетчатки. Нередко положителен
симптом Щёткина-Блюмберга.
Лабораторная
диагностика:
Строится
на определении уровня α-амилазыкрови,
липазы крови, диастазы мочи. В ОАК
характерен умеренный лейкоцитоз.
Инструментальная
диагностика:
Информативно
УЗИ, КТ, РХПГ, лапароскопия, до сих пор
не утратило актуальности рентгенисследование.
Консервативная
терапия направлена на:
—
подавление секреции поджелудочной
железы, желудка и двенадцатиперстной
кишки;
—
снижение ферментной токсинемии;
—
ликвидация гиповолемии, водно-электролитных
и метаболических расстройств;
—
устранение гипертензии в желчевыводящих
и панкреатических путях;
—
улучшение реологических свойств крови
и минимизация реологических расстройств;
—
борьба с гипоксемией;
—
лечение пареза ЖКТ;
—
купирование болевого синдрома.
Хирургическое
лечение.
При
остром панкреатите показано при развитии
перитонита или других осложнений. В
случае интерстициального панкреатита
или стерильного панкреонекроза
осложнённых ферментативным перитонитом
– показана лапароскопическая санация
и дренирование брюшной полости. Резекцию
ПЖЖ при панкреонекрозе выполняют в
случае полного некроза в области хвоста
или тела ПЖЖ на фоне стабильного состояния
больного (отсутствие признаков шока).
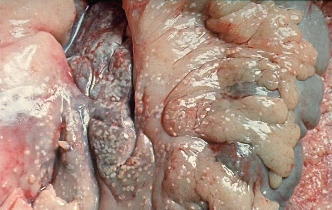
Патологическая
анатомия поджелудочной железы (жировой
панкреонекроз).
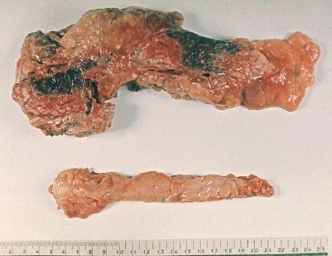
Патологическая
анатомия поджелудочной железы
(гемморагический панкреонекроз).
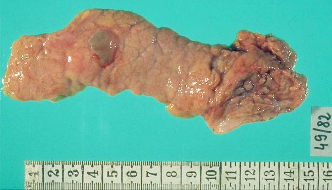
Патологическая
анатомия поджелудочной железы (киста).
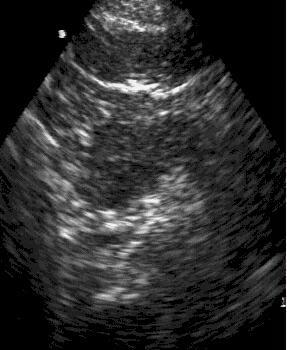
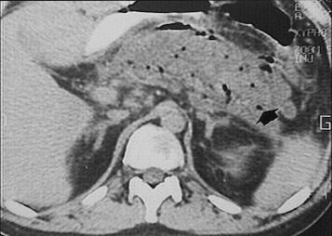
Визуализация
поджелудочной железы при остром
панкреатите. УЗИ.
Компьютерная
томография. Микроабсцессы
поджелудочной железы.
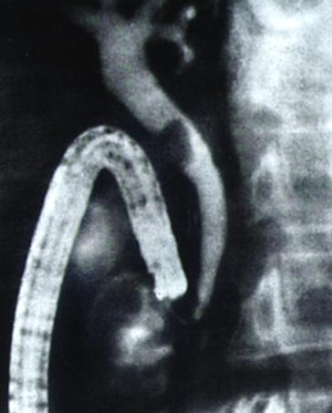
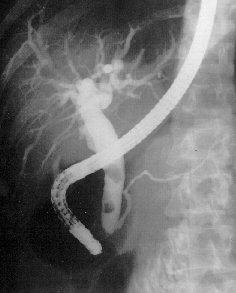
Диагностика
острого панкреатита. ЭРХПГ.
Соседние файлы в предмете [НЕСОРТИРОВАННОЕ]
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
Источник
Панкреатит – серьезное воспаление поджелудочной железы, которое может принимать несколько форм в зависимости от типа поражения, длительности его протекания и скорости прогрессирования.
Классификация острого панкреатита важна, поскольку от правильно поставленного диагноза будет зависеть вид и план будущего лечения, а значит и возможности выздоровления пациента.

Простая классификация
Панкреатит как заболевание воспалительной природы можно разделить на следующие виды:
- острый;
- острый с возможными рецидивами;
- хронический.
В свою очередь, каждый из видов может иметь собственные формы прогрессирования. Так, острый и рецидивирующий может протекать с восстановлением работы органа. Хронический может сопровождаться сопутствующими проблемами, такими как кальцификация, появление опухолей, невозможность полного восстановления работы органа.
Острый панкреатит и его классификация
Существует несколько вариантов классификации острого панкреатита. Они важны для правильного их определения и дальнейшего назначения терапии.

По стадии прогрессирования и степени тяжести
В настоящее время есть характеристики для трех степеней:
- легкая (не предполагает серьезных изменений, соблюдение диеты и рекомендации могут сделать многие негативные процессы обратимыми);
- средняя (возможны осложнения и быстрый переход в тяжелую стадию прогрессирования при отсутствии лечения);
- тяжелая (предполагает серьезные осложнения, некоторые из них могут привести к некрозу и летальному исходу).
В любой степени острый панкреатит опасен и требует немедленной госпитализации, поскольку он способен быстро развиваться и приводить к осложнениям.
По формам
Назначаемое лечение и рекомендации могут зависеть не только он выявленной стадии прогрессирования болезни, но и от ее форм. Часто у них различается симптоматика, несколько различными могут быть и показания УЗИ и других исследований.
В настоящее время выделяют следующие формы патологии:
- Отечная. Считается наиболее легкой и не предполагает серьезных изменений в тканях поджелудочной железы. Уровень фибрина в этом случае повышен, больной ощущает стойкую боль в области левого подреберья. При правильно подобранном лечении прогноз, как правило, бывает положительным.
- Органический панкреонекроз. Серьезные негативные изменения наблюдаются в тканях одной из областей органа. Возникшая в левом боку боль постепенно усиливается, развивается тошнота и нарушение стула, метеоризм. Нередко уровень глюкозы в крови повышается и снижается объем кровяных телец, возникает желтуха.
- Диффузный панкреонекроз. Опасная форма протекания воспаления, при которой очаг поражения быстро расширяется, общие симптомы некротических изменений усиливаются, появляется интоксикация, нарушение мочеиспускания, лихорадка, возможны желудочные кровотечения. При отсутствии лечения патология может привести к летальному исходу.
- Тотальный панкреонекроз можно считать наиболее опасной формой, поскольку она покрывает почти всю площадь поджелудочной железы. На фоне этого может развиться почечная, легочная и сердечная недостаточность, интоксикация, шок. Все это без экстренной помощи также может привести к смерти.
Форму можно определить по признакам и симптомам, а также при комплексном медицинском обследовании.
По причине
Причинами возникновения острых воспалительных процессов в поджелудочной железе могут быть болезни внутренних систем и органов, некачественное питание и многие другие проблемы. По ним также проводится классификация острого и хронического панкреатита:
- Алиментарный (пищевой). Возникает вследствие употребления в пищу наиболее вредной еды и острых приправ, а также алкоголя. Может развиться как после единовременной практики такого питания, так и по истечении некоторого времени.
- Билиарный. Сопровождается развитием патологий желчного пузыря и печени.
- Гастрогенный. Возникает при заболеваниях желудка.
- Ишемический. Причиной патологии является плохое кровоснабжение органа.
- Аллергический. Может развиться вследствие попадания токсичный веществ и лекарственных препаратов, вызывающих аллергию.
- Инфекционный. Возникает как следствие развития инфекций.
- Травматический. Причина – механическое повреждение, травма поджелудочной железы.

Выделяют также врожденный вид острого панкреатита, когда поджелудочная железа поражается вследствие каких-либо наследственных заболеваний и нарушений в организме.
Методы диагностики
Существует несколько методов диагностики заболевания. Но чаще всего лучшие результаты получаются при их комбинации.
Осмотр
Первичный осмотр пациента является наиболее важным методом постановки диагноза. С его помощью определяется возможная бледность и синюшность кожных покровов и конечностей, а также желтуха в тяжелых случаях. Также могут быть выявлены кровянистые пятна и пупка, на лице и с боков живота. Они обычно говорят о нарушениях кровоснабжения тканей.

Ощупывание в таких случаях может выявить следующие симптомы:
- напряженность живота (симптом панкреонекроза);
- болезненность в левом подреберье.
Немаловажным фактором также является опрос и изучение истории болезни пациента.
Лабораторные процедуры
Определить острый панкреатит и форму болезни помогут следующие анализы:
- общий анализ крови (выявляет признаки воспаления и обезвоживания);
- биохимический анализ мочи (определяет уровень электролитов и повышение уровня амилаз и С-активного белка как признака воспаления);
- анализ крови на глюкозу (при панкреатите ее уровень часто повышен).

Применение приборов и инструментов
Опроса, осмотра и анализов часто бывает недостаточно для точной постановки диагноза выявления причины болезни. Также в диагностике важно применение следующих методов:
- ультразвуковое исследование;
- рентгенография;
- холецистопанкреография;
- томография (компьютерная и магнитно-резонансная);
- лапароскопия.
Данные методики позволяют визуализировать поджелудочную железу, протоки и желчный пузырь, определить их размеры и отклонения от нормы, а также выявить плотность и наличие новообразований. На основании данных исследований можно определить диагноз довольно точно, поэтому перед началом медицинского осмотра больной должен выполнить некоторые рекомендации по режиму дня и питания.
Заключение
Существует несколько различных классификаций острого панкреатита, составленных по разным критериям. При помощи их можно соотнести клиническую картину пациента с признаками развития болезни, а также выявить и устранить причины патологии, а также составить план лечения и основные терапевтические рекомендации.
Источник


