Классификация острого панкреатита 2009
Острый
панкреатит.
Острый
панкреатит –
острое
асептическое воспаление поджелудочной
железы, основу которого составляют
процессы аутоферментативного некробиоза
и некроза органа.
Заболеваемость
острым панкреатитом в последние годы
неуклонно растёт. Больные с этой
патологией составляют около 15-20% в
структуре хирургического стационара.
Острый панкреатит носит тяжёлый
деструктивный характер. Результаты
лечения неутешительны – смертность
составляет 2,0 на 1000 населения.
Острый
панкреатит – полиэтиологическое
заболевание.
Выделяют
4 взаимосвязанные группы причин острого
панкреатита: механические, нейрогуморальные,
токсико-аллергические, алиментарные.
Механические
– все виды виды окклюзии главного
панкреатического протока – вколоченные
камни, рубцовые стриктуры, опухоли,
дуодено-панкреатический рефлюкс.Нейрогуморальные
– нарушения жирового обмена, системные
заболевания сосудов, нарушения
кровообращения.Токсикоаллергические
– инфекционные.Алиментарные
– в т.ч. алкогольные.
Классификация
острого панкреатита по Савельеву с
учётом Атлантской.
По
форме:
1.
Отёчный (интерстициальный) острый
панкреатит.
2.
Панкреонекроз (стерильный).
По
характеру поражения панкреонекроз
бывает:
1.
Геморрагический.
2.
Жировой.
3.
Смешанный.
По
масштабу поражения:
1.
Мелкоочаговый.
2.
Крупноочаговый.
3.
Субтотальный.
4.
Тотальный.
По
течению:
1.
Абортивный.
2.
Прогрессирующий.
3.
Молниеносный.
Периоды
болезни:
1.
Период гемодинамических нарушений
(коллапс, шок) 1-3 суток.
2.
Период недостаточности паренхиматозного
органа 5-7 суток.
3.
Период гнойных осложнений.
Осложнения
острого панкреатита.
1.
Перипанкреатический инфильтрат.
2.
Инфицированный панкреонекроз.
3.
Панкреатогенный абсцесс.
4.
Псевдокисты (инфицированные, стеариновые).
5.
Перитонит – ферментативный, бактериальный.
6.
Септическая флегмона забрюшинной
клетчатки.
7.
Механическая желтуха.
8.
Аррозивные кровотечения.
Патогенез
острого панкреатита.
Под
действием этиологического фактора из
клеток выделяется:
цитокиназа
→ трипсиноген
→ трипсин
→каллекринин
→ кининоген
→ кинин
(брадикинин)
→ нарушениекровоснабжения
→ ишемия
→ выпотеваниежидкостнойчастикровииформенныхэлементов
(геморрагическийпанкреонекроз)
→трипсиноваяфаза.
Из
разрушенных клеток выделяется липаза,
которая активируется желчными кислотами
и воздействует на нейтральные жиры с
образованием жирных кислот, которые
объединяются с Са2+ образуя участки
стеатонекроза (жировой панкреонекроз).
Если выражены оба звена – смешанный
панкреонекроз.
Клиническая
картина.
Основные
симптомы острого панкреатита – боль,
рвота и метеоризм (триада Мондора).
Боль
интенсивная, постоянная, с локализацией
в эпигастрии, иногда в левом подреберье.
Часто она носит опоясывающий характер
(чувство давящего обруча).
Одновременно
с болями развивается многократная,
мучительная, не приносящая облегчения
рвота провоцируемая приёмом пищи или
воды – при этом рвотные массы никогда
не носят застойного характера. Характерна
гипертермия до умеренных цифр, цианоз
лица и конечностей. Цианоз в виде
фиолетовых пятен на лице – симптом
Мондора, пятна цианоза на боковых стенках
живота – симптом Грея Тёрнера, цианоз
околопупочной области – симптом
Грюнвальда.
При
осмотре живота отмечается его вздутие,
пальпация болезненна. Пальпация в
поясничной области- особенно в левом
рёберно-позвоночном углу – симптом
Мейо-Робсона.При пальпации определяется
ригидность мышц передней брюшной стенки,
вплоть до мышечного дефанса при
перитоните. Болезненная резистентность
передней брюшной стенки в проекции ПЖЖ
– симптом Керте.
Симптом
Воскресенского – невозможность
определить пульсацию брюшного отдела
аорты вследствие увеличения ПЖЖ и отёка
забрюшинной клетчатки. Нередко положителен
симптом Щёткина-Блюмберга.
Лабораторная
диагностика:
Строится
на определении уровня α-амилазыкрови,
липазы крови, диастазы мочи. В ОАК
характерен умеренный лейкоцитоз.
Инструментальная
диагностика:
Информативно
УЗИ, КТ, РХПГ, лапароскопия, до сих пор
не утратило актуальности рентгенисследование.
Консервативная
терапия направлена на:
—
подавление секреции поджелудочной
железы, желудка и двенадцатиперстной
кишки;
—
снижение ферментной токсинемии;
—
ликвидация гиповолемии, водно-электролитных
и метаболических расстройств;
—
устранение гипертензии в желчевыводящих
и панкреатических путях;
—
улучшение реологических свойств крови
и минимизация реологических расстройств;
—
борьба с гипоксемией;
—
лечение пареза ЖКТ;
—
купирование болевого синдрома.
Хирургическое
лечение.
При
остром панкреатите показано при развитии
перитонита или других осложнений. В
случае интерстициального панкреатита
или стерильного панкреонекроза
осложнённых ферментативным перитонитом
– показана лапароскопическая санация
и дренирование брюшной полости. Резекцию
ПЖЖ при панкреонекрозе выполняют в
случае полного некроза в области хвоста
или тела ПЖЖ на фоне стабильного состояния
больного (отсутствие признаков шока).
Патологическая
анатомия поджелудочной железы (жировой
панкреонекроз).
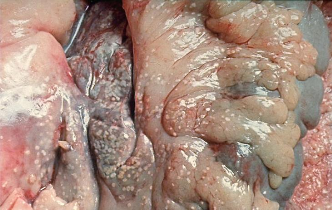
Патологическая
анатомия поджелудочной железы
(гемморагический панкреонекроз).
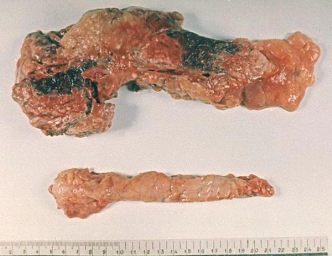
Патологическая
анатомия поджелудочной железы (киста).
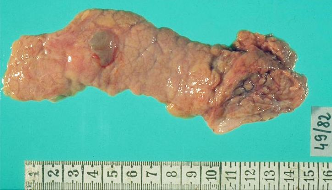
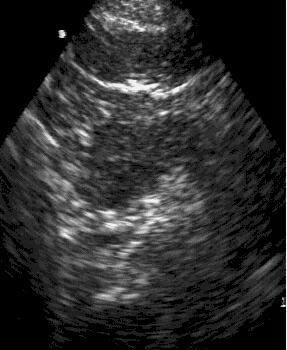
Визуализация
поджелудочной железы при остром
панкреатите. УЗИ.
Компьютерная
томография. Микроабсцессы
поджелудочной железы.
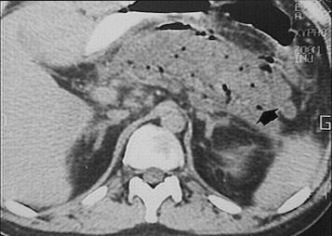
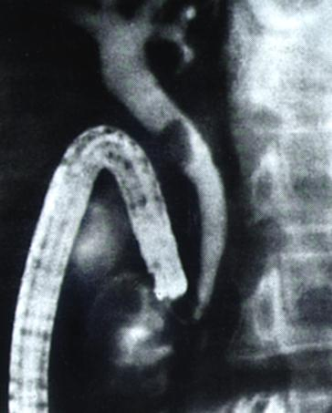
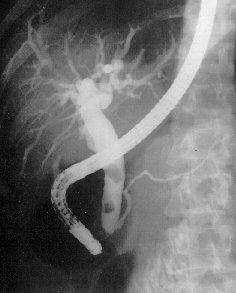
Диагностика
острого панкреатита. ЭРХПГ.
Соседние файлы в предмете [НЕСОРТИРОВАННОЕ]
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
Источник
В.Е. ВОЛКОВ, Л. И. ЧЕРКЕСОВ,
С.В. ВОЛКОВ, Н.Н. ЧЕСНОКОВА
ОСТРЫЙ ПАНКРЕАТИТ: СОВРЕМЕННАЯ КЛАССИФИКАЦИЯ
И ОБЩИЕ ПРИНЦИПЫ ЛЕЧЕНИЯ
Чувашский государственный университет имени И.Н. Ульянова, Чебоксары
Представлен ретроспективный анализ лечения 461 больного острым панкреатитом за 2009-2013 гг. Отечная (интерстициальная) форма острого панкреатита установлена у 378 (82%) пациентов, некротическая форма – у 83 (18%) пациентов. Дана оценка клинических исследований по идентификации локальных жидкостных скополений с учетом международной классификации острого панкреатита (2012). Общая летальность больных острым панкреатитом составила 6, 1%, при некротической форме панкреатита – 32, 1%.
Ключевые слова: острый панкреатит, классификация, диагностика, локальные перипанкреатические жидкостные скопления, лечение.
Острый панкреатит ‒ одно из наиболее распространенных заболеваний органов брюшной полости, объединяемых термином «острый живот». В последние десятилетия отмечается рост заболеваемости острым панкреатитом, как в Российской Федерации, так и в странах Европы и США. Этот факт, вероятно, связан с улучшением ранней диагностики данного заболевания за счет усовершенствования лабораторно-инструментальных методов исследования [1, 2, 4].
Актуальность проблемы диагностики и лечения острого панкреатита обусловлена достаточно высокой летальностью, которая при некротической форме составляет 35-40% [2, 3]. Развитие различных осложнений, утяжеляет течение и ухудшает прогноз. У 20-30% пациентов острый панкреатит, неуклонно прогрессируя, приводит к развитию некроза ткани поджелудочной железы. При этом в 40-70% случаев уже через 3 недели с момента заболевания происходит инфицирование очагов некроза, что является ведущей причиной смерти больных острым панкреатитом. Необходимо отметить, что острым панкреатитом в большинстве случаев заболевают лица трудоспособного возраста. Высокие экономические затраты на лечение госпитализированных больных свидетельствуют о практической значимости данной проблемы.
Цель: уточнить практическую значимость новой международной классификации острого панкреатита и представить критерии ранней диагностики локальных перипанкреатических жидкостных скоплений.
Материалы и методы исследования. Проведен ретроспективный анализ лечения 461 больного острым панкреатитом, находящихся на стационарном лечении в хирургическом отделении БУ «Больница скорой медицинской помощи» Минздрава Чувашии за 2009-2013 гг. Из 461 больного отечная форма острого панкреатита отмечена у 378 (82%) пациентов, некротическая форма – у 83 (18%) пациентов.
Результаты и их обсуждение. Острый панкреатит ‒ системное полиэтиологическое заболевание, которое возникает в результате воздействия активированных ферментов на ткань поджелудочной железы с развитием отека или ограниченного, или обширного некроза. Основными этиологическими факторами заболевания являются злоупотребление алкоголем и его суррогатами, а также желчекаменная болезнь. При этом в последние годы острый панкреатит, развивающийся вследствие употребления алкоголя, наблюдается в среднем в 50-70% случаев, тогда как панкреатит билиарного происхождения ‒ в 40% случаев. Другими причинами заболевания являются открытые и закрытые травмы поджелудочной железы, в том числе связанные с операциями, а также с инструментальными исследованиями. Сравнительно редко этиологическими факторами являются эндокринные заболевания, прием некоторых лекарственных средств и т.д.
Основными звеньями патогенеза острого панкреатита являются обструкция панкреатического протока с развитием внутрипротоковой гипертензии, а также активизация ферментов поджелудочной железы на фоне усиленной панкреатической секреции. Блокада большого дуоденального сосочка желчными конкрементами является фактором механической обструкции, что препятствует нормальному оттоку секрета поджелудочной железы. Употребление алкоголя приводит к спазму сфинктера Одди, отеку слизистой оболочки и усилению внешнесекреторной функции железы за счет повышенной секреции соляной кислоты. Внутрипротоковая гипертензия приводит к повреждению клеточных и субклеточных мембран, гиперсекреции и активации протеолитических ферментов, в первую очередь, трипсина, с выходом их в интерстициальное пространство и развитием аутолиза ткани поджелудочной железы. Указанные патогенетические факторы приводят, в конечном итоге, к отеку и некрозу поджелудочной железы. Необходимо отметить, что при развитии острого панкреатита протеолитические ферменты, биологически активные полипептиды, продукты тканевого распада обладают вазоактивным действием и при попадании в системный кровоток оказывают генерализованное воздействие на органы и ткани, приводя к развитию критического состояния вследствие полиорганной недостаточности.
- На основании морфологических признаков повреждения поджелудочной железы и клинических особенностей течения заболевания Рабочей Группой специалистов по изучению острого панкреатита в 2012 г. была предложена новая международная классификация острого панкреатита [5], которая включает следующие формы:
- Отечная форма (интерстициальный панкреатит).
- Асептический панкреонекроз.
- Инфицированный панкреонекроз.
- Фазы развития панкреонекроза:
- Доинфекционная;
- Инфекционная.
- Стадии панкреонекроза:
- Ранняя;
- Поздняя.
- Степень тяжести острого панкреатита:
- Легкая степень;
- Средняя степень;
- Тяжелая степень.
- Виды локальных осложнений острого панкреатита:
- Острое перипанкреатическое жидкостное скопление;
- Панкреатическая псевдокиста;
- Острое некротическое скопление;
- Отграниченный некроз.
Интерстициальный панкреатит характеризуются воспалительным отеком ткани поджелудочной железы вследствие попадания в интерстиций небольшого количества активных ферментов, тогда как при панкреонекрозе возникают очаги деструкции ткани с развитием множественных кровоизлияний. Инфицирование зон некроза приводит к развитию инфицированного панкреонекроза и возникновению инфекционных осложнений.
Острый панкреатит легкой степени тяжести характеризуется отсутствием органной недостаточности, локальных и системных осложнений.
Острый панкреатит средней тяжести характеризуется наличием транзиторной (преходящей) органной недостаточности с длительностью течения менее 48 ч или возникновением локальных и системных осложнений.
Тяжелая форма острого панкреатита характеризуется наличием персистирующей органной недостаточности с длительностью течения более 48 ч.
Локальные осложнения острого панкреатита могут возникать как в доинфекционную, так и в инфекционную фазу развития заболевания и, как правило, утяжеляют его течение.
Острое перипанкреатическое жидкостное скопление в большинстве случаев наблюдается в первые четыре недели от начала развития острого панкреатита и обычно состоит из того или иного количества экссудата без наличия некротических масс, образующегося вследствие воспалительного отека паренхимы поджелудочной железы, выхода панкреатического сока через сеть концевых панкреатических протоков. Чаще всего данный тип скопления остается стерильным и рассасывается самостоятельно на фоне проводимого лечения. Согласно нашим исследованиям, чаще всего жидкостное скопление образуется в полости сальниковой сумки, забрюшинной клетчатке, в области левого поддиафрагмального пространства, нередко сочетаясь с образованием левостороннего плеврита.
Длительность существования острого перипанкреатического жидкостного скопления (более четырех недель) и отграничение его от окружающих тканей грануляционной или фиброзной тканью завершается образованием другого локального осложнения острого панкреатита ‒ псевдокисты.
Острое некротическое скопление чаще всего возникает на фоне деструктивного процесса в поджелудочной железе. В отличие от указанных выше жидкостных образований данный тип скопления характеризуется наличием жидкости и некротического детрита. При отграничении острого некротического скопления от окружающих тканей появляется возможность формирования отграниченного некроза.
Оценивая в целом новую международную классификацию острого панкреатита (2012), следует отметить отсутствие в ней нередко встречающихся локальных гнойно-септических осложнений этого заболевания, многие из которых таят опасность развития таких опасных осложнений, как распространенный гнойный перитонит, гнойный плеврит, сепсис и септический шок, острая полиорганная недостаточность. С учетом этих данных мы различаем следующие локальные гнойно-септические осложнения острого некротического панкреатита:<> – Панкреатический гнойный инфильтрат;
– Абсцесс сальниковой сумки;
– Гнойно-некротическая секвестрация поджелудочной железы и забрюшинной клетчатки;
– Инфицированная псевдокиста;
– Острое перипанкреатическое скопление жидкости;
– Сочетанные гнойно-септические осложнения.
Необходимо отметить, что более чем в 50% случаев отмечается сочетание локальных и распространенных гнойно-септических осложнений, утяжеляющих течение отсрого некротического панкреатита.
- Раннее распознавание острого панкреатита является залогом его эффективного лечения и благоприятного исхода. Согласно Международным рекомендациям 2012 г., диагностическими критериями острого панкреатита является триада признаков:
- Интенсивная абдоминальная боль опоясывающего характера с локализацией преимущественно в эпигастральной области;
- Увеличение уровня амилазы или липазы в 2-3 раза по сравнению с нормой;
- Характерные признаки поражения поджелудочной железы по данным УЗИ, КТ, МРТ.
Основными лабораторными признаками, свидетельствующими о вторичном инфицировании зон панкреатического некроза, являются нейтрофильный лейкоцитоз со сдвигом лейкоформулы влево, увеличение концентрации С-реактивного белка, прокальцитонина. На современном этапе целесообразно определение концентрации провоспалительных цитокинов ‒ ИЛ-1, ИЛ-6, TNF-альфа, трипсиноген-активированного белка, эластазы полиморфно-ядерных нейтрофилов, повышенный уровень которых свидетельствует о тяжелом течении острого панкреатита.
Наиболее информативными инструментальными методами диагностики острого панкреатита являются УЗИ, КТ, МРТ органов брюшной полости. УЗИ остается одним из наиболее доступных и информативных методов исследования. Эта безопасная неинвазивная методика позволяет выявить этиологический фактор острого панкреонекроза (конкременты желчевыводящих путей), отек и участки некроза поджелудочной железы, позволяет дифференцировать жидкостные образования. Но «золотым стандартом» диагностики на современном этапе является компьютерная томография органов брюшной полости. Данная методика позволяет четко визуализировать увеличение поджелудочной железы, очаги некроза, а также наличие осложнений, с высокой достоверностью разграничивать жидкостное скопление от плотных некротических масс. Наличие пузырьков газа в зоне деструкции, определяемое при КТ-исследовании, свидетельствует об инфицировании данного очага.
В настоящее время применяется дифференцированный подход к выбору лечебной тактики при остром панкреатите: от различных вариантов консервативного лечения в ранние сроки заболевания до разнообразных хирургических вмешательств при распространенных инфицированных формах панкреонекроза [1, 4].
Основными принципами консервативного лечения больных с острым панкреатитом являются:
‒ снижение панкреатической секреции, что достигается проведением тотального парентерального питания в течение первых 2-4 суток, декомпрессия желудка в течение 1-2 суток с помощью назогастрального зонда, назначение блокаторов Н2-рецепторов гистамина или ингибиторов протонной помпы, 5-фторурацила, соматостатина;
‒ инфузионная и дезинтоксикационная терапия с помощью введения коллоидных и кристаллоидных растворов внутривенно: от 3 до 5 литров и более в течение 3-7 дней;
‒ улучшение реологических свойств крови введением гепарина, реополиглюкина и т.д.;
‒ антибиотикотерапия с использованием препаратов широкого спектра действия (препараты выбора ‒ карбапенемы, цефалоспорины III-IV поколений или фторхинолоны II-III поколений в сочетании с метронидазолом). Показаниями к хирургическому лечению панкреонекроза являются наличие инфекционных осложнений, а также стойкая или прогрессирующая полиорганная недостаточность, сохраняющиеся симптомы системной воспалительной реакции независимо от факта инфицирования при проведении базисной консервативной терапии.
Использование консервативного и оперативного метода лечения позволило получить общую летальность у анализируемой группы больных панкреатитом в среднем 6, 1%, а при осложненных некротических формах ‒ 32, 1%.
- Литература
- Багненко С.Ф. Острый панкреатит современное состояние проблемы и нерешенные вопросы / С.Ф. Багненко, В.Р. Гольцов // Альманах института хирургии им. А.В. Вишневского, 2008. Т. 3 ‒ № 3 . ‒ С. 104-112.
- Волков В.Е. Острый некротический панкреатит / В.Е. Волков, С.В. Волков // Изд-во Чуваш. ун-та. 2009. ‒ 240 с.
- Волков В.Е. Ранняя диагностика и лечение локальных гнойно-септических осложнений у больных острым некротическим панкреатитом: учебное пособие / В.Е. Волков, Н.Н. Чеснокова, С.В. Волков // Чебоксары: Изд-во Чуваш. ун-та, 2015. – 60 с.
- Савельев В.С. Панкреонекрозы / В.С. Савельев, М.И. Филимонов, С.З. Бурневич // М.: Мед. Информ. Агенство, 2008. – 264 с.
- Banks P.A. Classification of acute pancreatitis – 2012 : Revision of the Atlanta classification and definitions by international consensus / P. Banks, T.L. Bollen, C. Dervenis et al. // Gut. – 2013. ‒ № 62 (1), P. 102-111.
СВЕДЕНИЯ ОБ АВТОРАХ:
Волков Владимир Егорович
заведующий кафедрой хирургических болезней ФГБОУ ВО «Чувашский государственный университет им. И.Н. Ульянова», доктор медицинских наук, профессор
Черкесов Леонид Ильич
профессор кафедры хирургических болезней ФГБОУ ВО «Чувашский государственный университет им. И.Н. Ульянова», кандидат медицинских наук
Волков Сергей Владимирович
профессор кафедры хирургических болезней ФГБОУ ВО «Чувашский государственный университет им. И.Н. Ульянова», доктор медицинских наук
Чеснокова Наталия Николаевна
аспирант кафедры хирургических болезней ФГБОУ ВО «Чувашский государственный университет им. И.Н. Ульянова»
Источник


