Как выглядит поджелудочная железа при гнойном панкреатите
 Абсцесс поджелудочной железы является опаснейшим заболеванием, развивающимся на фоне острого воспаления данного органа и скопления гнойного содержимого в образующихся полостях в тканевых структурах железы. В большинстве случаев, начинает развиваться после приступа острой формы панкреатита, образовавшегося на фоне алкогольной интоксикации организма. Несвоевременное лечение данной патологии, в большинстве случаев, вызывает летальный исход у пациента. В данной статье рассмотрим подробнее причины развития патологии, его симптоматические признаки проявления, методы диагностики и способы ее устранения.
Абсцесс поджелудочной железы является опаснейшим заболеванием, развивающимся на фоне острого воспаления данного органа и скопления гнойного содержимого в образующихся полостях в тканевых структурах железы. В большинстве случаев, начинает развиваться после приступа острой формы панкреатита, образовавшегося на фоне алкогольной интоксикации организма. Несвоевременное лечение данной патологии, в большинстве случаев, вызывает летальный исход у пациента. В данной статье рассмотрим подробнее причины развития патологии, его симптоматические признаки проявления, методы диагностики и способы ее устранения.
Факторы, вызывающие развитие абсцесса
Гнойный панкреатит поджелудочной железы, или по-другому абсцесс может сформироваться под воздействием целого списка провоцирующих факторов. Основными являются аномальные процессы в поджелудочной железе, развивающиеся с самого рождения и прогрессирование воспаления в области органов из системы ЖКТ. Более того, нагноение в области железы может спровоцировать следующие явления:
- чрезмерное употребление алкоголесодержащей продукции, прогрессирующая стадия алкоголизма, встречаемая чаще у мужчин, нежели у женщин,
- процессы общей интоксикации всего организма человека,
- прогрессирование вирусных инфекционных заболеваний,
- нарушение функциональности желчевыводящих протоков и желчного пузыря,
- патологические нарушения в системе органов ЖКТ, а также в печени,
- проведение различных операционных манипуляций на паренхиматозный орган,
- продолжительное употребление некоторых разновидностей медикаментозных средств.
Также к развитию абсцесса может привести развитие воспалительного процесса в области аппендикса.
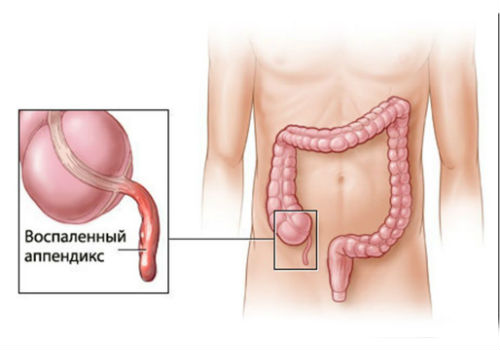
Развитие на фоне активности панкреатических ферментов
Некоторые медицинские исследования показали, что абсцесс поджелудочной железы может развиться на фоне интенсивной активности панкреатических ферментов, вырабатываемых самой железой.
Это объясняется тем, что основная функция рассматриваемого органа заключается в секреции гормонального вещества — инсулина и панкреатических ферментов, принимающих активное участие в процессах пищеварительного тракта. Эти ферменты, попав в полость кишечника, начинают активироваться и расщеплять белки, жиры и углеводы, помогая организму полноценно усваивать данные компоненты. До того, как ферменты окажутся в кишечнике, они являются неактивными и безвредными.
Но, острый панкреатит, или же обострение хронического воспаления, ведет к сбою всех процессов в поджелудочной, что и вызывает преждевременную активацию панкреатических ферментов, когда они находятся еще в самой железе.
Все это становится провокатором развития процессов по самоперевариванию паренхиматозного органа. В результате воспаляются тканевые структуры органа, появляется серьезная отечность, нарушается их целостность и формируется абсцесс, ведущий к смертельному исходу.
Влияние инфекций
Развитие гнойно-некротических процессов в полости паренхиматозного органа на фоне инфекционных либо вирусных заболеваний, происходит из-за проникновения возбудителей вовнутрь данного органа, посредством желчевыводящих протоков, что и способствует воспалению его тканевых структур.
Инфицирование железы может способствовать развитию гнойных очагов, которые с течением времени становятся все больше и, в конце концов, могут лопнуть. Такое явление обеспечит мгновенное распространение гнойных масс на близлежащие органы и ткани, обеспечивая развитие общего интоксикационного процесса.
В таких ситуациях, вероятность смертельного исхода приравнивается 100 процентам.
Диффузные гнойно-некротические процессы в паренхиматозном органе, носят название флегмоны поджелудочной железы. Развивается флегмона также под воздействием инфекционных возбудителей, на фоне некротических процессов, развивающихся после активации активности панкреатических ферментов. Все это может привести к необратимому нарушению функциональности и других внутренних органов, что без соответствующего лечения непременно приведет пациента к смертельному исходу. Поэтому очень важно обращать внимание на все проявляющиеся признаки нарушения функциональности паренхиматозного органа.
Основная симптоматика при гнойном панкреатите
Развитие абсцесса может способствовать проявлению множества симптоматических признаков, таких как:
- постоянное чувство тошноты,
- регулярная интенсивная рвота, не приносящая облегчения общего состояния,
- снижение аппетита, вплоть до полной его потери,
- вздутие полости живота.

Важно отметить, что развитие данного патологического нарушения работоспособности железы, способствует интенсивному снижению веса на фоне нарушения функциональности и других органов пищеварительного тракта.
Более того, симптомы абсцесса поджелудочной железы могут проявляться следующими явлениями:
- появление болезненных приступов в области эпигастрия,
- учащение ритмичности пульса,
- ощущения озноба на фоне повышенной температуры тела пациента,
- тяжелое дыхание,
- уменьшение уровня АД,
- нарушения стула с развитием диареи либо запором,
- усугубление общего самочувствия больного.
При панкреатите гнойной формы течения, пациент постоянно ощущает дискомфорт, даже в моменты полного отсутствия болезненности в области эпигастрия. Данная патология вытягивает всю энергию и силы больного. При любом резком движении тела, или при кашле может появиться нестерпимая острая болезненность.
Медицинские ученые, на основании проведенных исследований, утверждают, что формирование абсцесса, в большинстве случаев, начинается на 2-3 неделе, после обостренного приступа панкреатического заболевания железы.
А первым симптоматическим проявлением гнойной формы панкреатической болезни, является возникновение острой боли в эпигастральной области с отдачей в лопаточную зону спины. Болезненность может иметь настолько интенсивный характер проявления, что пациенты часто не выдерживаю его и теряют сознание на фоне образования болевого шока.
Прогрессирующая стадия абсцесса характеризуется появлением на кожных покровах в пупочной области и зоне живота темных либо бордовых пятен. В более редких случаях, такие проявления могут возникать на боковых сторонах живота.
Методы диагностики
Выявление развития абсцесса возможно после проведения целого ряда диагностических процедур. Первым делом назначается сдача анализов крови на общее клиническое и развернутое исследование, а также сдача анализом мочи и процедура рентгенографии всех органов, находящихся в полости брюшины.
В некоторых случаях, для подтверждения диагноза, могут понадобиться и дополнительные методы исследований. В таких случаях, пациента отправляют на УЗИ, после проведения которого, врач может с точностью определить место гнойного поражения либо локализацию кистозных образований.
Кроме всего прочего, может применяться и лапараскопический метод обследования, позволяющий выявить стадию развития, разновидность и степень тяжести патологии, не используя хирургического вмешательства.
Бывают случаи, когда диагностика абсцесса становится очень трудной, по причине позднего обращения больного за медицинской помощью. На начальных этапах развития патологии, полную ее диагностику можно провести в обычных стационарных условиях.
В тяжелом случае, диагностирование гнойного панкреатита проводится в гастроэнтерологическом либо реанимационном отделении, что позволит спасти пациента от смертельного исхода.
Методы лечения
Терапевтические методы лечения панкреатита с абсцессом проводятся только после госпитализации пациента в стационар, под четким контролем квалифицированных и компетентных специалистов. Принцип лечения заключается в применении голода, холода и покоя. Эти составляющих способны снять воспаление и нормализовать работоспособность поджелудочной железы.
Лечение абсцесса заключается в проведении процедур по очищению полости желудка с применением холодной воды, а также в полном покое.
Для снятия некоторых симптоматических признаков патологии и снятия воспалительного процесса, пациентам рекомендуется наложение холода на область расположения поджелудочной. Более того, рекомендуется раздельное щелочное питье, в качестве которого можно использовать минеральную воду без газов, а также соблюдение строгого диетического рациона питания.
Легкая форма гнойного заболевания лечится посредством постановки капельниц с обезболивающими и мочегонными препаратами, необходимыми для снятия отечности. Наиболее эффективными обезболивающими средствами считаются Гепарин и Новокаин, а среди препаратов, обеспечивающих снижение секреторной функциональности железы, наилучшей эффективностью обладает Алмагель, Трасилол и Ринисан.
Тяжелые формы абсцесса, сопровождающиеся кровоизлияниями и формированием многоочагового поражения поджелудочной, требуют неотложного проведения операции. Противопоказанием к подобному методу лечения может быть только крайне тяжелое состояние человека и высокая вероятность смертельного исхода до окончания оперативного вмешательства.
Одним из самых современных способов проведения операции на поджелудочную железу, является лапаратомическое вмешательство, которое посредством проделывания маленького отверстия в брюшной полости, позволяет достичь очага поражения и ликвидировать его, не разрезая брюшную полость. Ход данного оперативного вмешательства контролируется при помощи специального аппарата, который одновременно ведет полное сканирование оперируемого органа.
Развитие гнойного панкреатита является весьма серьезной патологией, так как его осложнения являются не совместимыми с жизнью человека. Поэтому только своевременная диагностика и квалифицированное лечение помогут избежать осложнений и сохранить жизнь пациенту.
Тест: на определение риска сахарного диабета 2 типа

Источник
Гнойный панкреатит представляет собой воспаление поджелудочной железы при котором развиваются макро и микроабсцессы. Это одна из самых неблагоприятных форм течения заболевания. Традиционно она сопровождается сильнейшими болевыми ощущениями, изжогой, подташниванием, рвотными позывами и другими недомоганиями со стороны ЖКТ. При постановке диагноза прибегают к ряду манипуляций, начиная с осмотра, ретроградной холангиопанкреатографии, ультразвуковой диагностики, заканчивая лапароскопией. Восстановительная терапия подразумевает прием лекарств спазмолитической и анальгезирующей направленности, ингибиторов протеазы и др. препаратов. Если запустить заболевание, наблюдается полиорганная недостаточность.
Причины и факторы
Диффузное гнойное воспаление поджелудочной – заболевание, локализующееся в тканях органа, требующее незамедлительного хирургического вмешательства. По статистике, у 10 из 100 пациентов развивается острая гнойная форма панкреатита. Представители сильного пола – в группе риска. Опасность таится в большом проценте осложнений и даже летальном исходе, если диагноз будет поставлен неверно или с запозданием.
Медики доказали, что гнойная форма панкреатической болезни образуется не только из-за проникновения инфекции, а если говорить точнее – этого недостаточно. Подобное вызывается совокупностью сразу нескольких неблагоприятных факторов, на фоне которых попадание инфекции оборачивается столь серьезным нарушением и гнойным очагом.
К числу сопутствующих недомоганий, которые приводят к гнойному воспалению относят:
Вредные привычки, в частности злоупотребление алкоголем и курением.
Несбалансированный рацион, отсутствие регулярного режима приема пищи.
Сильнодействующие лекарственные средства. Как говорится, оно лечат, другое калечат.
Повреждение железы и кисты поджелудочной.
К наиболее значимым патологиям также причисляют заболевания системы организма, отвечающей за образование и вывод желчи: опухоль протоков, стенозы, холангиты, холелитиаз и др.
Несвоевременный синтез пищевых ферментов и сбой в работе сосудов играют ведущую роль в инфицировании органа. Ферменты буквально разъедают ткани, то есть порождают асептический воспалительный процесс. Аррозия малых сосудов провоцирует частые кровоизлияния. Когда имеется очаг с инфекцией в хроническом проявлении, например, холангит, аппендицит, вирусная болезнь, холецистит и пр., то с кровью бактерии разносятся по желчным путям и лимфатическим сосудам, таким образом попадая в железу и заражая ее.
В отличии от абсцесса железы, гнойному панкреатиту свойственен диффузный характер поражения органа и множество воспалительных очагов. Происходит формирование большого числа микроабсцессов, которые со временем перерастают в полости с гноем, вскрытие которых – риск попадания гноя в брюшину и кровоток, что неминуемо обернется увеличением площади поражения, затрагивая уже смежные системы и органы. Происходит отравление организма, сбои в функциональности витальных процессов и, как следствие, полиорганная недостаточность.
Своевременное распознавание болезни – залог успешности восстановления. При запущенной форме, в том числе при совокупной недостаточности систем, возможен летальный исход.
Симптоматика гнойного панкреатита
Коварность данной формы воспаления поджелудочной железы заключается в том, что нет фиксированных значений, сколько дней занимает стадия от начала болезни до проявления ярко выраженных симптомов. Эта величина строго индивидуальна. У кого-то этот промежуток времени будет сродни нескольким дням, в то время как у других на это могут уйти недели.
Один из первых признаков, выдающих неполадку, является острая боль опоясывающего характера, отдающая вверх живота – так называемая, панкреатическая колика.
Также болевой синдром может поражать лопатки, область за грудной клеткой и спину.
При гнойном воспалении, как правило, ощущения крайне интенсивны и сильны, вплоть до обморока и болевого шока.
Рвотные позывы, провоцируемые даже водой, и тошнота, после которой не наступает желаемое облегчение. Более того, по причине повышения давления внутри брюшины происходит выброс панкреатических соков. Раздраженная поджелудочная мгновенно реагирует усилением болевого синдрома и новыми рвотными приступами.
Немного заглушить боль помогает поза в которой больной ложится на бок, и прижимает колени к груди.
Сопровождается гнойное воспаление метеоризмом, расстройством стула, отрыжкой.
В кале жидкой консистенции можно обнаружить непереваренные фрагменты пищи. Стул имеет жирный отблеск.
Совокупность недомоганий в ряде случаев порождает нервозность, возбудимость и даже психоз.
При усугублении ситуации образуется кишечная непроходимость, постоянные запоры, вздутие живота.
Для раннего этапа характерна субфебрильная температура тела, а после появления осложнений и инфицирования она значительно повышается. У многих пациентов наблюдается анемия, вызванная интоксикацией, при которой ферменты негативно воздействуют на костный мозг и порождают тромбоцитопению.
Нередко образование свищей по причине разъедания слизистых и тканей, а также плеврит и перитонит. Не исключены сепсис, тромбофлебиты и тромбозы. Диагностируются тахикардия, миокардит, гипотензия, нехватка воздуха. Поражается сердечно-сосудистая система и легкие.
Полноценная диагностика
То, когда именно больной обратился ко врачу, влияет не только на способность оказания помощи, но и на место, где будет проведена диагностика.
В условиях стационара – при признаках недомогания легкой степени.
В гастроэнтерологическом отделении – при средней степени гнойного воспаления.
В условиях реанимации – при тяжелой степени и запущенной стадии панкреатической болезни.
Визуальный осмотр уже может отчасти прояснить картину. Так, например, на кожных покровах передней брюшной стенки нередко проявляются цианотичные пятна, а в зоне поясницы видна отечность жировой клетчатки. Пальпация верхней части живота с высокой вероятностью вызовет боль – верный признак раздражения брюшинной области.
Если накануне пациент употреблял алкогольную продукцию или позволил себе острое, копченное или жареное в избытке, то его в срочном порядке направляют на обзорный рентген брюшины. Не лишним будет провести МРТ поджелудочной, а также ультрасонографию желчных путей и самой железы.
Итогом вышеописанных манипуляций будет понимание, что присутствует выпот в сальниковой сумке, увеличения органа в размерах, отечности и наличия гнойных очагов внутри полости.
РХПГ или ретроградную холангиопанкреатографию проводят крайне осторожно, в связи с риском омертвения поджелудочной всецело или частично из-за самопереваривания. Не обойтись без исследований на уровень ферментов в моче и сыворотке крови. Если доктор заподозрит панкреонекроз, гипертензию желчных путей или усугубление панкреатической болезни, больной будет отправлен на лапароскопию.
К таким сложным диагностическим методам, как эзофагогастродуоденоскопия и мультиспиральная компьютерная томография органов брюшной полости, прибегают с целью, если затруднительна постановка диагноза. Гнойный панкреатит схож с прободной язвой желудка или язвой двенадцатиперстной кишки, холециститом, кишечной непроходимостью, аппендицитом, тромбоэмболией мезентеральных сосудов и пр. Если у врача остаются какие-то сомнения, МСКТ и ЭГДС окончательно расставят все точки над «i».
Лечение гнойного панкреатита
Рекомендовано проходить терапию в реанимации или хотя бы хирургическом отделении, где за больным будет установлен контроль, а в случае ухудшения будет оказана неотложная помощь.
Всем известный девиз «Холод. Голод. Покой» уместен не только для пациентов с воспалением железы, но и для тех, у кого болезнь перешла в гнойную стадию. Этот нехитрый принцип обеспечивает затихание болевых ощущений и повышает шансы на выздоровление. Так называемое спасительное голодание купирует боли и снижает выработку ферментов, подавляя их активность. Советуют также прикладывать наверх живота пузырь со льдом – тот самый холод. За покой отвечает постельный режим, соблюдать который требуется неукоснительно. Только такой подход показан при сильнейшей интоксикации, которую испытывает организм при гнойном течении заболевания.
Уменьшить отек слизистой, вывести токсины и понизить интенсивность выработки ферментов призван форсированный диурез и инфузионная терапия, включающая:
Контрикал и Гордокс – препараты-ингибиторы протеолитических ферментов.
Концентрированные растворы сахаров, при деструкции ткани и падения показателей глюкозы в сыворотке крови.
Растворы магния, кальция и Рингера, которые скорректируют водно-электролитный баланс.
Анальгетики и спазмолитики требуются для обезболивания, так как из-за отека происходит сдавливание железы капсулой, что вместе с самоперевариванием тканей вызывает сильнейшие боли.
Без антибиотиков лечение панкреатита с очагами гноя невозможно. Полиорганная недостаточность нуждается в приеме глюкокортикоидов и кардиотропных лекарственных средств, налаживающих функциональность жизненно важных систем организма.
Диффузный характер воспаления заставляет ложиться на хирургический стол. Эндоскопист подскажет верную стратегию и подход. Это может быть лапароскопическая холецистэктомия, дренирование абсцессов путем рассечение капсулы железы или некрэктомия поджелудочной и дренирование брюшины.
В целом прогноз не самый благоприятный, так как крайне высока вероятность осложнений. После лечения пожизненно показано регулярное наблюдение у гастроэнтеролога. А сам процесс выздоровления займет длительный период времени. Профилактической мерой гнойного панкреатита выступает абсолютный отказ от курения табака и употребления алкоголя, сбалансированное питание и трепетное отношение к своему здоровью. Любые хронические недуги не должны оставаться без внимания, чтобы не стать спусковым механизмом осложнений и новых витков заболевания.
Источник


