Как сбалансировать питание при хроническом панкреатите
Те, кто злоупотребляет алкогольными напитками, сладкой и жирной пищей, рискуют стать жертвами панкреатита. Заболевание представляет собой искажение нормальной работы поджелудочной железы вследствие развивающегося воспаления. В результате этого двенадцатиперстная кишка перестает получать необходимый пищеварительный сок, создаются проблемы с расщеплением пищи, ее усвоением. Постепенно человек начинает чувствовать боли после еды, а впоследствии болевой синдром становится постоянным спутником.
Панкреатит требует комплексного лечения. Важным элементом в данном контексте выступает сбалансированная диета. Не исключено, что для сохранения нормального самочувствия при хронической форме болезни придется соблюдать диету на постоянной основе.
Общие правила диеты

Важно понимать, что диета при панкреатите – это не врачебная блажь, а важный момент на пути к выздоровлению. Без ее соблюдения достичь реального результата в борьбе с заболеванием невозможно. Следовательно, как минимум, до снятия острой симптоматики придется определенным образом контролировать рацион. При несоблюдении врачебных рекомендаций велик риск развития у пациента сопутствующего заболевания – сахарного диабета.
Для больных панкреатитом в острой форме предусмотрен пятый диетический стол (по Певзнеру) и диета 5П. Если речь идет о запущенных формах болезни, когда имеет место воспаление желудка и желчного пузыря, то более подходящим вариантом считается диета 5А.
Ключевые рекомендации для среднестатистического взрослого пациента следующие:
- контролировать потребление жиров и углеводов верхним пределом в 80 г и 350 г соответственно;
- исключить жареное и копченое, острое и соленое (на первых порах лечения – полностью);
- принимать пищу не реже, чем раз в 3 часа;
- обеспечивать умеренный размер порций;
- обращать внимание на формат приема пищи: стараться тщательно жевать, не спешить во время трапезы;
- отказаться от запивания еды жидкостью — между приемом пищи и питьем должно пройти 20-30 минут;
- при употреблении горячей пищи отдавать предпочтение измельченным, а лучше протертым вариантам приготовления;
- ориентироваться на диетические рецепты.
Разрешенные и запрещенные продукты

Как и любая другая медицинская диета, 5П и 5А строится на рекомендациях и запретах. Еда при панкреатите должна приносить минимум дискомфорта поджелудочной, а также кишечнику.
«Белый список» продуктов
Допустимые продукты при панкреатите достаточно разнообразны. Если подходить к питанию с интересом и творческим подходом, то диета не покажется ограничением. Разрешено употреблять в пищу следующие виды продуктов питания:
- супы и крем-супы на основе овощей — некоторые предпочитают также овощной борщ;
- отварное мясо (за исключением свинины), паровая или вареная рыба, в идеале лучше предпочесть отварную курицу;
- молочная продукция с минимальным процентом жирности (до 5%), особенно полезны молочные кисели, домашние йогурты;
- яичные белки (за исключением приготовленных в виде жареной яичницы);
- растительные масла;
- вареные либо запаренные крупы (в особенности овсянка, гречка, пшенка), можно употреблять каши на молоке;
- вареные овощи в виде салатов, добавления к кашам из крупы, очень вкусно и полезно готовить овощные пюре, при этом важно контролировать набор разрешенных овощей – свекла, морковь и тыква, картофель, кабачок, фасоль (молодая), сельдерей (после снятия острой симптоматики);
- некислые фрукты (лучше яблоко в протертом виде), а также любые фрукты, сухофрукты или ягоды в форме компотов;
- подсушенный хлеб, сухарики.
«Черный список» продуктов
Чтобы обеспечить поджелудочной железе некоторый отдых и расслабление, важно полностью исключить определенные категории пищи. Под строгим запретом в идеале должны оказаться следующие пункты:
- копчености, все виды колбасы;
- жареная или жирная еда, а также наваристые мясные бульоны;
- сало, свиное мясо, утка/гусь, субпродукты в любом исполнении;
- жирная рыба;
- консервированные или маринованные продукты;
- яйца вкрутую;
- любые виды алкогольной продукции;
- соусы, приправы с ярко выраженным вкусом;
- все бобовые за исключением молодой фасоли;
- свежая капуста, баклажаны, редька, редиска, сладкий перец, а также лук, чеснок;
- щавель, кинза, руккола, шпинат;
- грибы в любом виде;
- некоторые виды фруктов: инжир, виноград, финик, клюква, банан, гранат, клюква;
- сладости, сдоба, свежая выпечка, включая хлеб;
- сахар, а также продукты, содержащие его в большом количестве;
- газированные воды, кофе, а также какао — пить лучше несладкий чай или компот из сухофруктов.
Диета №5

С точки зрения медиков, питание при панкреатите должно быть ориентировано, прежде всего, на поддержание баланса между микронутриентами. Диета номер 5 предписана при панкреатите как универсальный способ сделать рацион безопасным для здоровья.
Согласно стандартным нормативам, больному необходимо примерно 130 г белка в сутки. Из них не менее 90 г нужно получать из животных продуктов (соответственно, отказываться от мяса и молочного категорически запрещено). Что касается жиров, то здесь не менее 80% от общего объема должно также поступать из продукции животного происхождения. Максимальная суточная норма углеводов составляет для больных панкреатитом 350 г.
Чтобы пищеварение стало стабильным, стоит уделить внимание работе с рецептами из компонентов со слабительными свойствами. Это, прежде всего, сухофрукты.
При хронической форме
Если заболевание уже приобрело постоянный характер, важно не допускать его обострений за счет постоянного поддержания адекватного рациона. Для этого нужно отказаться от продуктов, приводящих к образованию кислоты в желудке и желчном пузыре.
Диета при обострении симптомов хронического панкреатита достаточно строгая, но питание при хроническом течении, как правило, не доставляет неудобств. Речь идет о доминировании легких паровых и вареных блюд, исключении копченого, жареного, острого и маринадов. Если же запрещенные продукты попадают в пищу, то количество их должно быть минимальным. Еще одна рекомендация – отказ от слишком горячих, равно как и от слишком холодных блюд.
Полезно также запастись выписанными врачом препаратами для улучшения пищеварения. Это своего рода экстренная помощь для ситуаций, когда внезапно проявит себя приступ заболевания.
Описанная схема питания не кажется сложной, поэтому придерживаться ее можно на постоянной основе.
При острой форме

Основная задача – разгрузить поджелудочную железу. С этой целью очень полезно пить первые 2-3 дня после приступа отвар шиповника, минеральную воду типа «Боржоми» или черный чай. Питание при панкреатите в период сильного обострения, при сильных болях можно вовсе исключить, ограничившись в первый день лишь употреблением жидкости.
Затем еще 2 дня рекомендуют питание при помощи капельницы. На 3-4 день можно постепенно разбавлять капельницы перетертой малокалорийной пищей. Ее нужно принимать небольшими порциями.
Лишь со второй недели рацион может становиться более-менее похожим на обычное питание. В него добавляются овощные супы, кисели, соки, каши, приготовленные на воде. Постепенно также допускается мягкая вареная курица, свежие фрукты.
В среднем, полностью устранить признаки приступа можно за 2-3 недели.
Меню на неделю

Разработка конкретного меню при панкреатите – процесс творческий. Зная набор разрешенных и запрещенных продуктов, вкусное меню на всю неделю при панкреатите можно составить без труда самостоятельно.
Разнообразие остается важным условием при создании плана питания. Не стоит принимать за основу какой-то один вариант меню, следуя ему годами. Лучше производить замены продуктов, в редких случаях даже незначительно отступая от норм.
Приведем пример оптимального сбалансированного питания при панкреатите поджелудочной железы. Для каждого приема пищи блюдо можно выбрать из списка по своему усмотрению.
Завтрак
- Свежий нежирный творог + отвар из шиповника
- Салат из вареной свеклы + компот
- Овсяная каша + кисель
- Паровой омлет + печенье галетного + чай
- Каша с тыквой + узвар
- Галеты или хлебцы + маложирный сыр + настой из шиповника
- Гречневая каша + чай
Первый перекус
- Отварной рис + изюм
- Салат из тертой моркови и яблока
- Печеное яблоко + изюм/курага
- Яблочное либо морковное пюре
- Тертая вареная свекла
- Яичные белки на пару
- Кисель
Обед
- Овощной суп, суп-пюре, борщ
- Отварной рис + вареная рыба
- Вареная говядина + хлеб ржаной
- Паровые котлеты кнели
- Запеканка из творога
- Макароны с тушеным фаршем
- Соте из печеных овощей
Второй перекус
- Желе из фруктов
- Кисель
- Овощи на пару
- Пудинг на основе фруктов
- Печеный картофель
- Бутерброд на подсушенном хлебе со сливочным маслом
- Вареная молодая фасоль
Ужин
- Йогурт + яблочное пюре
- Вареный рис + курага
- Классический винегрет + мацони
- Печеная цветная капуста либо брокколи + простокваша
- Икра из кабачков + кефир
- Пудинг из риса + натуральный йогурт
- Паровой омлет + ряженка
При необходимости между перечисленными приемами пищи могут внедряться дополнительные. Что же касается потребления жидкости, то оно и вовсе не имеет значительных ограничений в течение дня.
Источник
Диета при хроническом панкреатите в реабилитационный период после приезда из больницы в значительной степени увеличивает вероятность исцеления либо стабилизации состояния больного. Она становится основополагающим фактором в процессе лечения этой болезни.
Чаще дома происходит нарушение основ диеты, вместо необходимого строгого соблюдения основных принципов лечебного питания. Установленная диета включает дешевые продукты, не требующие долгого и тяжёлого приготовления. Главное правило: еда должна быть мелко порезана, перетёрта либо перемолота, приготовлена методом отваривания или паровой обработки.
Основные принципы питания больного
Необходимо употреблять побольше белковой пищи и одновременно исключить жирные и углеводные продукты. В первую очередь совет касается сахара, жареных, состоящих из грубой клетчатки продуктов. По возможности, начните приём витаминных препаратов. Кушать положено небольшими порциями, не реже 5-6 раз в сутки.
Общая характеристика употребляемых продуктов
Питание, которое назначают на этапе угасания, заключается в том, что употребление белков повышается до уровня, необходимого для полноценного функционирования организма пациента. Липиды и углеводные вещества представлены в виде всевозможных круп. Из меню исключаются сложные сахара, медовое, кондитерские изделия, снижается потребление соли.
Питание при хроническом панкреатите предусматривает абсолютное исключение из рациона пищи, раздражающей стенки пищевода. Сюда относят: спиртные напитки, уксусную, лимонную кислоту и прочие приправы.
Основы употребления и состав порций
Еду приготавливают посредством отваривания, тушения, запекания, отпаривания. Желательно питаться продуктами, предварительно измельчёнными в блендере либо протёртыми через кулинарное сито. Питание осуществляют в равные промежутки времени, через 3-4 часа. Еда предлагается тёплой, недопустимо поедание чересчур горячей пищи. Позиции основного дневного меню должны включать: общее количество протеинов – 120 г, липидной массы – 90 г, углеводных веществ – 350 г, и иметь энергетическую ценность не более 2700 Ккал.
Сущность диетического потребления продуктов питания
При панкреатите поджелудочной железы в момент затихания заболевания количество килокалорий, входящих в суточное количество съестного, равняется дневной загруженности организма. Кушать при панкреатите необходимо по шесть раз в день, включая в рацион продукты с послабляющими способностями.
Белки в диетическом питании
Особое значение имеет контроль за ежедневным числом поедаемого протеина, незаменимого для регенерации организма. Дневное количество потребляемого белка установлено не ниже 130 граммов, причём 70 % обязано иметь животное начало.
В рацион пациента, страдающего от хронического панкреатита, включаются говяжьи, телячьи, кроличьи, куриные, индюшачьи белки. Запрещены к потреблению: бараньи, свиные, гусиные, утиные и протеины дичи. Если пациент постоянно ощущает болезненность в эпигастрии, кушанья из мяса необходимо порубить и отварить либо приготовить в пароварке. Категорически запрещается употреблять печёное, тушёное, жареное мясо или рыбу. Учитывайте требование, что мясное и рыбное должно быть постным, показано употреблять домашний творог. Выполнение рекомендаций помогает функционировать печени пациента на нормальном уровне, предотвращает видоизменение органа на фоне заболевания панкреатитом.
Из-за плохой переносимости больными воспалением поджелудочной железы не рекомендуется применять молоко в виде самостоятельного блюда. Лучше вводить продукт в состав круп, супов, киселей. Если человек не представляет жизни без кружки молока, пить напиток нужно мелкими глоточками по полстакана в день.
Благоприятными свойствами при панкреатите обладают кефир и сыворотка. Сыр противопоказан, либо в минимальной дозе при улучшении самочувствия.
Запрещено употреблять яйца целиком, исключительно в виде добавок и паровых омлетов из белка. Протеины поступают в организм пациента с рисовой крупой, манкой, овсяной и гречневой кашами, макаронами, черствым хлебом, сухариками. Бобовые при панкреатите воспрещены.
Жиры в питании больного панкреатитом
Диетический режим, назначенный больному воспалением поджелудочной железы, должен ежедневно включать 71 г жиров, 20% из которых – жиры растительного происхождения. Употреблять в пищу в виде добавки либо дополнением к другим продуктам.
Масло добавляют в уже приготовленную пищу, а постное масло лучше не использовать. Недопустимо применять при приготовлении маргарины, смалец, прочие кулинарные жиры.
Углеводы при диетическом питании
Максимальное количество потребляемых в день углеводов не должно превышать 350 г. В пределах указанной нормы допустимо использовать: сахар, мёд, варенье, сироп. Разрешено кушать: сухарики, манную, овсяную, гречневую, перловую, рисовую кашки, макароны. Больным разрешается применение в пищу картошки, морковки, свёклы, тыквы, кабачков, патиссонов. Овощи необходимо готовить паровым способом либо отваривать. Желательно впоследствии протереть, смешав с крупами.
Пациентам, соблюдающим диету, не разрешаются сырые фрукты. Дозволено поглощать запечённые, протёртые через сито плоды, готовить компоты и кисели. Большую пользу при данном заболевании приносят сухофрукты, сваренные в виде компотов.
Блюда, разрешенные при панкреатите
К первым блюдам, разрешенным при панкреатите, относят:
- супы с добавлением гречихи, риса, пшена, перловки;
- супы на овощном отваре;
- каши с молоком;
- бульоны из постного мяса и рыбы;
- сладкие фруктовые супы.
Ко вторым:
- отварная говядина, птица, рыба;
- яичница в качестве парового омлета.
В список злаковых попадают: всевозможные каши, макаронные изделия, хлеб, подсолнечное масло. Из молочного разрешено: молоко, творожные блюда, кефир, сыворотка, йогурт, масло. В ограниченном количестве допускается употребление конфитюра, изделий из мёда, сахара и сахарозаменителей. Позволено принимать в пищу запечённые и протёртые ягодки, фрукты, отварную морковь и свёклу. К разрешенным напиткам относят: чай с добавлением молока, соки из фруктов и овощей.
От употребления какой пищи необходимо полностью отказаться
Категорически запрещены варианты жареных блюд.
Забудьте о применении в пищу перечня продуктов:
- Алкоголь, газировка, квас, растворимый и молотый кофейный напиток, какао, соки из винограда.
- Мясо свиньи, шпик, бекон, сало, семга, лосось, сельдь.
- Копченые, острые или жареные продукты, пища быстрого приготовления, фаст-фуд.
- Фасоль, горох, бобы, любые виды грибов, зелень шпината, щавеля, все сорта лука.
- Хлебобулочные, кондитерские изделия из сдобы, слоёного теста.
- Кондитерские изделия из шоколада, кремов, сладкую консервацию, замороженные десерты.
- Фрукты, содержащие много сахаров из семейства фиговых, виноградных, банановых, финиковых.
- Куриные яйца в любом виде, пряности и приправы.
Примерное меню при панкреатите
Примером питания при воспалительном процессе в поджелудочной железе послужат подобные варианты.
Пример №1
Завтрак: вареное говяжье мясо, молочная овсянка, чай с молоком.
Второй завтрак: омлет из белков двух яиц, яблоко, запечённое с мёдом и орехами, настой из шиповника.
Обед: суп, паштет из говядины, спагетти, компот из сушёных яблок.
Полдник: творожная запеканка и чай.
Ужин: отварная рыба, чай.
Пример №2
Завтрак: картофельное пюре, вареная курица, чай или кисель.
Второй завтрак: творожок и банановое суфле.
Обед: молочный суп, макароны с паровыми котлетами, кисель.
Полдник: рисовая молочная каша, компот из сухофруктов.
Ужин: манник и напиток из шиповника.
Пример №3
Завтрак: каша из риса или гречки, паровой омлет, чай.
Второй завтрак: запечённое яблоко, компот с галетным печеньем.
Обед: мясной суп-пюре, сухарики, отварная рыба, протёртая свёкла.
Полдник: овсянка с ягодами, йогурт.
Ужин: паштет из отваренной рыбы, картофельное пюре, кефир.
Пример №4
Завтрак: пшеничная каша, паровая котлета, морс.
Второй завтрак: отварное куриное мясо, пюре из овощей, чай.
Обед: суп из кабачков и тыквы, домашняя колбаса на пару, картофельное пюре, напиток из шиповника или сухофруктов.
Полдник: паровые котлеты, макароны, обезжиренный творог, компот.
Ужин: запечённый кролик в сметанном соусе, овсяная каша без соли, отварная свёкла с орехами, кисель.
Помните о вреде переедания. Есть необходимо часто и понемногу. При условии соблюдения принципов правильного питания при панкреатите ощутимо улучшается эффективность лечения заболевания.
Источник
Заболевания желудочно-кишечного тракта требуют особого подхода к питанию. Очень важна диета при панкреатите, поскольку справиться с нарушением функционирования поджелудочной железы с помощью одних лишь медикаментов может оказаться сложной задачей, зачастую просто невозможной.
Особенности проявления панкреатита
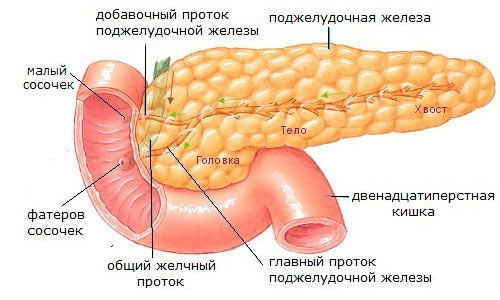
Без поджелудочной железы невозможно было бы нормальное усвоение питательных веществ. Благодаря специальному секрету, выделяемому железой, происходит расщепление основных составляющих любого продукта – белка, жиров, углеводов. Простые соединения, образовавшиеся в результате воздействия ферментов в данном секторе ЖКТ, способны легко всасываться в общий кровеносный поток через слизистую оболочку кишечника. Благодаря этому все полезные вещества, необходимые для организма человека, могут добраться до соответствующих органов и обеспечить их нормальную жизнедеятельность.
Очень важна диета при панкреатите, поскольку справиться с нарушением функционирования поджелудочной железы с помощью одних лишь медикаментов может оказаться сложной задачей, зачастую просто невозможной.
Помимо питательной функции, поджелудочная железа участвует в регуляции углеводного обмена путем выделения в кровь гормонов инсулина и глюкагона. При возникновении каких-либо отклонений в работе этого органа возможно снижение или прекращение выработки инсулина. В этом случае очень вероятно развитие такого заболевания, как сахарный диабет.
Лечение недуга обычно успешно проводится медикаментозными средствами, на более серьезных стадиях требуется постоянное искусственное введение необходимых доз инсулина.
Нередкой для современного человека проблемой становится панкреатит – целая группа болезней и определенных синдромов, характеризующихся воспалительным процессом в железе. Находясь в таком состоянии, поджелудочная не способна нормально работать и переправлять выделяемые ферменты по назначению – в двенадцатиперстную кишку. Происходит накопление этих ферментов в самой железе с последующим ее разрушением в результате «самопереваривания». Токсичные вещества и ферменты, образующиеся в ходе данного процесса, зачастую проникают в общий кровоток, устремляются к остальным органам и могут нанести им значительный вред. Возникает это заболевание в основном по причине незнания или игнорирования вопросов рациона: как питаться правильно, сколько раз в день, какая еда разрешена и какие меры принять для профилактики недуга.
К возникновению панкреатита может привести элементарное несоблюдение общепринятых рекомендаций по организации питания: злоупотребление жирными продуктами, копченостями, тяжелой пищей, увлечение алкоголем, приготовление блюд, рецепты которых содержат специфические компоненты. Заболевание может протекать в двух формах – острой и хронической. Последняя, как правило, развивается после острого периода, особенно при пренебрежении рекомендациями лечащего врача. В этом случае лечебная диета может стать суровой необходимостью на длительный промежуток времени.
Независимо от того, в какой форме протекает панкреатит, подход к его лечению включает в себя три аспекта:
- медикаментозное воздействие специализированными препаратами;
- оперативное вмешательство (при наличии показаний);
- жесткое соблюдение диеты для больных панкреатитом.
Даже при успешном лечении в условиях стационара и исчезновении болезненных симптомов потребуется продолжительный период реабилитации, во время которого диета для больных имеет большое значение и не допускает излишеств.
Питание при обострении заболевания
Если приступ болезни застал внезапно и носит острый характер, необходимо вызвать скорую помощь. В ожидании специалистов лучше не принимать самостоятельных мер по устранению симптомов заболевания. Можно сделать прохладный компресс на болезненном участке. Из напитков полезной может оказаться негазированная минеральная вода типа “Нарзана”. В случае нормального мочевыделения можно выпивать 5-6 стаканов жидкости в сутки – это поможет снизить болезненность и вывести токсины.
В первые 2 дня при остром панкреатите диета выражается в полном отсутствии пищи – полезно голодание. Чтобы восполнить потребность организма в питательных веществах и необходимой жидкости, можно пить минеральную воду либо отвар шиповника. Только на третьи сутки разрешается еда, однако рацион должен состоять из низкокалорийных продуктов. В такой период диета при панкреатите особенно важна, поскольку соблюдение режима поможет избежать нежелательного обострения недуга.
После успешной терапии по устранению симптомов острого панкреатита потребуется еще в течение 6-12 месяцев соблюдать рекомендуемое питание при панкреатите поджелудочной железы. Основная цель такой диеты – снизить механическое и биохимическое воздействие на слизистую оболочку кишечника. В это время рецепты, используемые для приготовления блюд, должны соответствовать определенным требованиям:
- должен учитываться нормальный уровень содержания в продуктах белков, углеводов, липидов;
- приветствуются рецепты, содержащие компоненты с обилием жирорастворимых и водорастворимых витаминов;
- абсолютно исключаются раздражающие элементы, особенно специи и приправы.
Основной способ обработки, которому должна подвергаться еда, – приготовление пищи на пару. Независимо от того, какой способ нарезки продуктов предусматривают понравившиеся рецепты, компоненты необходимо тщательно измельчать и протирать. При условии отсутствия дискомфорта после употребления пищи можно есть продукты, нарезанные маленькими кусочками.
Когда симптомы острой формы панкреатита стихнут, для больных панкреатитом можно приготовить вегетарианский суп. Допускается в этот период употребление нежирных сортов рыбы и мяса только в отварном виде. Полезной будет такая еда, как творог (нежирный и только в свежем виде), различные крупы, свежие овощи, фруктовый некислый сок, мед, варенье. Незадолго до сна можно выпить кефир или простоквашу.
Чтобы излечиться от панкреатита или хотя бы снизить частоту обострений заболевания, важно не только знать, как питаться правильно и какая диета наиболее подходит, но и четко соблюдать рекомендованный лечащим врачом распорядок дня и следить за рационом. Любое отклонение и потакание собственным слабостям чревато рецидивом заболевания с непредсказуемыми последствиями.
Что можно есть при хронической форме болезни
Очень часто люди игнорируют симптомы заболевания, которые иногда выражены не столь ярко. В результате вялотекущее заболевание приобретает хроническую форму, перемежаясь стадиями обострений и ремиссий. Хроническая форма панкреатита, как правило, следует за острым заболеванием. Но может быть связанной с наличием болезней, поражающих иные органы: печень, желчный пузырь, желудок. Часто хронический панкреатит наблюдается при циррозе печени, гепатите, на фоне атеросклероза, аллергий, злоупотребления алкоголем.
При приготовлении мясо нужно сначала порубить, а затем отварить или приготовить на пару.
Ключевое значение в подобных случаях имеет еда – свойства продуктов, способы их приготовления, кратность потребления пищи. Именно питание при заболевании поджелудочной железы в хронической форме является определяющим фактором снижения вероятности обострений.
Особое внимание нужно уделять содержанию калорий в потребляемых продуктах. В состоянии ремиссии калорийность должна отвечать потребностям организма при соответствующих физических нагрузках. Особенно необходим белок, ведь он участвует в восстановительных процессах организма. Приблизительная суточная потребность в белке – около 130 г – включает в себя как растительные, так и животные белки. Поэтому не стоит отказываться от мясных и молочных продуктов. Рекомендуемое количество растительных компонентов не должно превышать 30%.
Можно приготовить полезные и вкусные блюда из говядины, телятины, птицы (курица, индейка), крольчатины и даже нежирной свинины. Благо рецепты в этом плане достаточно разнообразны. При приготовлении мясо нужно сначала порубить, а затем отварить или приготовить на пару. Вредны при панкреатите запекание, жарка или тушение.
Из молочных продуктов предпочтение лучше отдать кисломолочным нежирным видам. Свежее молоко может доставить неприятные ощущения страдающему панкреатитом, поэтому использовать его лучше для приготовления каш или киселей, и то в небольших количествах.
Восполнить потребность в растительном белке лучше при помощи риса, макаронных изделий, овсянки. Такая еда, как горох, фасоль и другие бобовые, при панкреатите запрещается.
Необходимое количество жиров – 70 г в сутки – лучше поглощать в составе продуктов. Использование в кулинарной обработке маргарина, говяжьего и свиного жира категорически запрещается. Допускается растительное масло только при отсутствии негативной реакции организма.
https://youtu.be/75tumoQL9l4
Самая многочисленная группа – углеводы в суточной потребности 350 г – может поставляться в организм с сахаром, медом, вареньями. Разрешается при панкреатите диета, включающая овощи в виде картофеля, моркови, свеклы, кабачков, тыквы. Основной способ приготовления овощей – варка и протирание. Некислые яблоки лучше всего употреблять запеченными, протертыми, полезны сухофрукты.
Как спланировать меню на день
Среди огромного разнообразия блюд, которые предлагают многочисленные рецепты, иногда можно растеряться. Главное при составлении рациона – учитывать потребности и пожелания организма. Не стоит есть продукт, который неприятен, только потому, что он полезен, – еда даже при диете должна приносить удовольствие.
Ничего сложного рецепты для ежедневного приготовления пищи при панкреатите собой не представляют. Например, к завтраку можно подать отварную говядину, овсяную кашу и не очень крепкий чай. Через пару часов полезным будет омлет, яблоко в запеченном виде, отвар шиповника. Обед должен содержать максимальное количество калорий, поэтому оптимальным вариантом будет суп из овощей, отварное нежирное мясо (к примеру, говядина) с гарниром из макарон, из напитков – компот, на десерт подойдет фруктовое или ягодное желе. Нежирный творог и чай будут вполне уместны для полдника. На ужин диета при панкреатите предусматривает легкие продукты, можно приготовить суфле из рыбы и некрепкий чай.
Категорически противопоказано
Абсолютно противопоказаны жиры в любой форме, соль, а также блюда, приготовленные из продуктов, стимулирующих выделение желудочного сока и приводящих к повышенному газообразованию в кишечнике. Категорически противопоказаны копчености, маринады, острые блюда и продукты с большим содержанием соли.
Какими бы привлекательными ни были рецепты блюд, включающие мясо утки, дичи или гусятину, диета при панкреатите предусматривает полный отказ от таких продуктов. Даже если мясо подвергается обработке методами варки или пропаривания. Под запретом также блюда из баранины и жирной свинины. Однако не нужно думать, что мясо следует вовсе исключить из рациона. Меню обязательно должно быть разнообразным.
Естественно, даже после полного устранения проявлений недуга диета при панкреатите предусматривает полный отказ от жирных продуктов, любой рыбы в жареном виде, свежего, соленого и жареного сала, солений, копченостей, сметаны, лука и чеснока в любых видах, алкоголя. Категорически не рекомендуется редька.
Соблюдение рекомендаций врачей по поводу того, как правильно питаться при панкреатите, какая еда полезна, а от какой лучше отказаться, поможет быстро вернуть работоспособность и продолжать вести полноценную жизнь.
Источник