Как избежать приступа панкреатита
Приступ панкреатита заключается в воспалении поджелудочной железы, вследствие чего нарушается ее функционирование – дефицит ферментов. Болезнь может проявляться только во время приступов, вызывая сильную боль и прочие негативные эффекты. Лечение заболевания проводится в условиях стационара, однако можно попробовать купировать приступ и в домашних условиях путем оказания первой помощи.
Симптомы приступа
Врачами выявлено много признаков панкреатита у взрослых, на основании которых врачи делают первые выводы о клинической картине и ставят диагноз. Острый панкреатит весьма опасен, так как способен нарушить работу не только поджелудочной железы, но и других органов и систем. При приступе панкреатита наблюдается:
- опоясывающая боль в спине;
- пониженное давление;
- полное отсутствие аппетита;
- тахикардия;
- головные боли;
- рвота и тошнота.
Также вместе с этими симптомами иногда проявляется диарея, вздутие кишечника и сильная боль в правом подреберье. Эти признаки часто путают с симптомами других заболеваний, которые не имеют ничего общего с панкреатитом, например, инфаркт, почечная колика, холецистит, язва желудка.

В особо тяжелых случаях бывают дополнительные признаки, которые несут еще большую опасность для здоровья человека:
- скопление жидкости в брюшной полости;
- тромбоз;
- патологии мозга.
Бывает это достаточно редко, обычно в тех случаях, когда болезнь сильно запущена, а пациент имеет осложнения и факторы, которые отягчают протекание приступа панкреатита у женщин и других больных, и отягчает его лечение, например, рак поджелудочной железы. Также стоит обратить внимание на повышение температуры при панкреатите до 39 градусов.
Важно! Следует различать острый и хронический панкреатит. При остром болевые ощущения более, все симптомы очень ярки, однако проходят сравнительно быстро. При хронической форме боль не такая сильная, да и другие признаки менее заметны, однако продолжается это гораздо дольше.
Причины возникновения
В большинстве случаев люди сами виноваты в возникновении приступов. Главная причина – неправильное питание, а именно:
- переедание;
- слишком большое количество жирной пищи в рационе (особенно у болевших гастритом);
- злоупотребление алкоголем.

Однако эти причины являются одними из целого комплекса обстоятельств, которые способствуют развитию болезни. К ним относится:
- болезни желчного пузыря и их неудачное лечение;
- гиперлипидемия (высокий уровень холестерина);
- перенесенные операции на желудок и поджелудочную железу;
- посттравматический синдром;
- ранее сделанная биопсия;
- онкологическое заболевание «поджелудки».
Наложение этих факторов на, например, нарушение режима питания практически неизбежно приводит к обострению панкреатита у женщин и других категорий пациентов и началу приступа. Есть дополнительные обстоятельства, которые могут спровоцировать приступ, но на практике такое встречается достаточно редко:
- реакция на некоторые лекарства;
- инфекционные заболевания (в том числе СПИД, паразиты);
- аллергия на некоторые продукты, а также укусы насекомых и змей.
Существует также понятие идиопатического панкреатита, то есть болезнь, причину возникновения которой выявить не удается. Встречается такое редко, а лечение – сложное.
Действия при развитии приступа
Помните, что приступ панкреатита является опасным заболеванием, которое может привести к летальному исходу. Дома должна оказываться только первая помощь. Действовать нужно незамедлительно, в противном случае возможна трагедия. Первые признаки приступа появляются примерно через полчаса после приема пищи. Значит, в это время нужно особенно внимательно следить за состоянием человека. При начале приступа следует:
- обеспечить больному полный покой;
- оградить его от приема воды и пищи (это может сильно ухудшить его состояние);
- вызвать скорую помощь.

Лечение приступа должно проводиться в условиях стационара, причем происходит это в несколько этапов. Деятельность дома – лишь облегчающая и уменьшающая боль. Важно устранить не только симптомы, но и причины развития болезни. Кроме того, панкреатит – мощный воспалительный процесс, так что пациента нужно попутно избавить от заражения.
Что делают в больнице?
Главное – на время исключить поджелудочную железу из процесса пищеварения – это главная первая помощь. Для этого больному назначают «лечебное голодание». Срок его может варьироваться от 3 суток до недели, это зависит от протекания болезни, состояние пациента и степени нарушения функционирования пораженного органа. По истечение этого срока рацион начинает расширяется, проводится диетотерапия.
После подавления основного приступа врачи приступают к очищению организма. Воспаление «поджелудки» дает сильную интоксикацию, возможно начало развития гнойных процессов, плеврита, а также повышением в крови уровня ферментов до недопустимых показателей. Одновременно с этим ликвидируются последствия обезвоживания организма, восполняются потерянные микроэлементы и прочих жизненно важных веществ. Также на этом этапе врачи осторожно дают больному ферменты поджелудочной железы: креон, панкреатин.
Обычно все мероприятия длятся около 14 дней, а перед выпиской врач разъясняет пациенту дальнейшее поведение:
- особенности диеты;
- режим дня;
- чего следует избегать.
Также дополнительно разъясняется, какая первая помощь может быть оказана при повторном обострении. Если человек выполнит эти рекомендации, а также будет стабильно обследоваться в больнице, то повторных приступов если и не получится избежать, то снизить их интенсивность удастся точно.
Если вы попали в больницу с приступом панкреатита, не отказывайтесь от дополнительного обследования организма. Причины обострения обширны, есть вероятность обнаружить еще какой-нибудь заболевание, о котором ранее не было известно.
Можно ли помочь дома?
Лечить приступ панкреатита дома нельзя. Все, что можно сделать в домашних условиях – облегчить состояние больного до приезда бригады врачей.
- Человеку нельзя делать резких движений. Не разрешайте ему ходить, для облегчения симптомов и уменьшения рисков он должен сесть, наклонив вперед туловище, а еще лучше – лечь в «позу эмбриона».
- Ни в коем случае не давайте заболевшему еды. Это может спровоцировать раздражение поджелудочной железы и активное выделение ферментов – боль усилится и остановить ее будет тяжело.
- Панкреатит всегда вызывает обезвоживание. Чтобы предотвратить это, больному нужно давать четверть стакана воды через каждые 30 минут. Никакого сока, чая и прочих напитков, только вода!
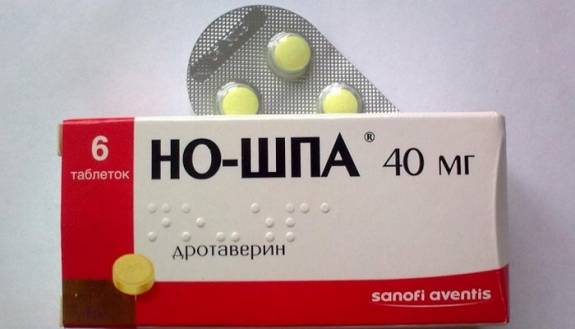
- Нужно дать обезболивающие средства. Оптимальный выбор – Но-Шпа. Также можно сделать инъекцию дротаверина гидрохлорида.
- На живот, особенно на область расположения поджелудочной железы, нужно наложить лед. Впрочем, подойдет любой замороженный продукт из холодильника. Это не только немного уменьшит боль, но и замедлит развитие приступа.
Если принято решение пока оставить больного дома, то все указанные выше мер актуальны минимум в течение трех суток. Если улучшений нет, то обращайтесь к врачу. Несмотря на этот совет, купирование приступа панкреатина на дому крайне не рекомендуется и все эти меры – ременные, обращении в стационар все равно не избежать.
Важно! Не давайте больному Креон и Панзинорм. Это может спровоцировать выброс ферментов поджелудочной железы, что приведет к ухудшению состояния и нестерпимой боли. Такие препараты можно применять только под контролем медика.
Режим питания после приступа
Диета после приступа панкреатита постепенно изменяется с учетом времени, прошедшего после обострения болезни.
- В первый день есть нельзя совсем. Ничего страшного в этом нет, так как больной, скорее всего, сам откажется от причины пищи – аппетита-то нет. Для питания организма можно добавить в капельницу глюкозу и витамины.
- На третий день можно есть белковую и углеводсодержащую пищу. Подойдут овощные супы, крупы, каши. Никакого мяса, еда должна быть несоленой. Также нельзя добавлять приправы.
- Четвертый день ничем не отличается, но если есть явные улучшения самочувствия, то можно добавить в диету нежирный творог и кефир. Также допустимо употребление белой рыбы, приготовленной на пару
- После шестого дня допускается употребление говядины и курицы. Обратите внимание, что есть их можно только на обед. На завтрак и ужин лучше обойтись творожными продуктами.
- С десятого дня можно возвращаться к прежнему режиму питания, но без жирной и острой пищи. Также следует соблюдать дробность приема пищи – каждый 25 минут небольшими порциями.
Окончательно диета завершается на 14 день после приступа, однако перед возвращением к прежнему режиму питания нужно проконсультироваться с врачом Он оценит состояние пораженного органа и даст соответствующие рекомендации.
Профилактические меры
Предотвратить развитие болезни гораздо проще, чем обезболить приступ. Обострение панкреатита у взрослых сопряжено с характерными факторами:
- курение;
- частый прием алкоголя;
- неправильное питание.
Если отказаться от вредных привычек, и наладить режим питания, приступы могут стать очень и очень редкими. Однако есть еще одно обстоятельно – люди не соблюдают правила здорового образа жизни. Кстати, это весьма распространенная причина панкреатита у женщин, так как представительницы слабого пола чаще, чем мужчины, имеют сидячую профессию, а, значит, у них нет физических нагрузок, да и на свежем воздухе дамы бывают мало. Вывод – женщины в группе риска. Итак, правила, которые помогут избежать новых приступов или хотя бы снизить их интенсивность:
- полный отказ от вредных привычек. Не можете сами – обратитесь к специалисту, лучше потратить время и деньги, чем безвременно умереть;
- в рацион следует добавить максимум овощей, фруктов, зелени и круп. Жирного, соленого и острого есть по минимуму. Также стоит отказаться от продуктов с консервантами и красителями;
- Нужно почаще гулять на свежем воздухе и заниматься физическими упражнениями (только не во время приступа, нагрузки в это время противопоказаны).
Рассматриваемая болезнь весьма серьезна, она может принести ряд тяжелых осложнений. Например, обострение панкреатита у женщин может отрицательно повлиять на детородную функцию. Для предотвращения этих последствий нужно лечиться только под наблюдением врача, а также нормализовать свой режим жизни!
Источник
Панкреатит – это заболевание поджелудочной железы, характеризующееся хроническим течением с периодами ремиссии и обострения. Последние, при серьезном отношении больного к собственному здоровью, возникают редко. Но при малейшем отклонении от режима жизни очень вероятно осложнение в виде острого приступа. Поэтому важно быть в курсе, как снять приступ панкреатита в домашних условиях
Приступ в острой форме возникает не только у хронически больных, но и у прежде не болевших панкреатитом людей. Но однажды проявившись, болезнь оставляет изменения в железе, и поэтому чаще всего переходит в хроническое течение.
Из этого следует, что от острого приступа не застрахован никто: редкий индивид задумывается об организации абсолютно правильного образа жизни, если чувствует себя здоровым.

Симптомы приступа
Проявления обострения начинаются неожиданно и резко. Основные симптомы приступа трудно не распознать:
- острейшая боль – настолько сильная, что может спровоцировать болевой шок, локализуется в эпигастрии (верхней части брюшной полости), с обеих сторон подреберной зоны, в зависимости от расположения очага воспаления в железе, иногда чувствуется как опоясывающая;
- диспепсические расстройства – изжога, отрыжка, тошнота и рвота, не облегчающая состояние;
- нарушения стула – запор или диарея (понос), вздутие живота, метеоризм;
- напряжение брюшной стенки – присутствует не всегда, но говорит о далеко зашедшем воспалении;
- слабость, побледнение кожных покровов, иногда испарина, дрожание рук, головокружение;
- возможно повышение температуры.
Характерна поза больного во время приступа: он лежит на боку, подтянув колени к груди. Иногда в горизонтальном положении боли усиливаются, тогда больной сидит, подняв колени к груди.
Важно! При обострении панкреатита лечение в домашних условиях не предусмотрено – это чревато серьезнейшими осложнениями! До приезда кареты скорой помощи можно лишь уменьшить боль и частично устранить причины приступа.

Важно!
 Это средство спасает от панкреатита за 2 недели! Достаточно ежедневно выпивать один стакан натурального…
Это средство спасает от панкреатита за 2 недели! Достаточно ежедневно выпивать один стакан натурального…
Читать далее
Как снять приступ в домашних условиях
Первое к выполнению действие – немедленный вызов неотложной помощи.
Приступ может застать человека где угодно. Поэтому иногда медицинскую помощь ждут не 15 минут, а несколько часов. В это время в домашних условиях предпринимают некоторые действия, которые будут способствовать облегчению состояния больного:
- немедленно начать режим голодания – в ближайшие 3 дня отсутствие поступления пищи является главным методом лечения;
- избавиться от остатков пищи в желудке – вызвать рвоту, после вывода пищевых масс из желудка прополоскать водой и вызвать рвоту – прекращение поступления питательных веществ в желудок и кишечник снизит активность ферментов поджелудочной железы, предотвратит аутоагрессию;
- наложить холодный компресс на область эпигастрии (в зоне болезненности) – это дезактивирует поджелудочную железу;
- принять спазмолитик (но-шпа, дротаверин, папаверин, спазмалгон) с целью устранения сужения протоков (желчных, поджелудочных, общих), что поможет выведению остатков пищевых масс через кишечник, уменьшит болевой синдром.
После всех проведенных в домашних условиях мероприятий рекомендуется предоставить больному полный покой: уложить в постель или усадить удобно, успокоить, по просьбе давать питье в небольшом количестве (четверть стакана через полчаса) в виде чистой негазированной воды. При стихании болей можно предложить вместо воды отвар шиповника.
Важно! Холодный компресс можно организовать, поместив лед или замороженный продукт из морозильной камеры в водонепроницаемый пакет и завернув в ткань. Прикладывать можно со стороны живота и со спины. Для исключения переохлаждения положение компресса чередуют. Рекомендуется всегда держать грелку с замороженной водой в холодильнике.
Дальнейшее лечение проводится в стационаре до стихания симптомов.

Категорически запрещенные меры
Некоторые действия категорически противопоказаны во время организации помощи в домашних условиях при подозрении на приступ острого панкреатита:
- тепло на область живота и спины – поджелудочная железа обязательно ответит на такое воздействие не просто ухудшением состояния больного, но и тяжелейшими разрушениями внутри органа – в тепле включаются механизмы расщепления ферментами собственных тканей железы, это явление необратимо;
- принятие пищи – даже минимальное количество неизбежно усугубит болезненность и продлит период обострения, затруднит оказание неотложной помощи медицинскими работниками;
- прием медикаментов (кроме спазмолитиков) – форму панкреатита может определить только врач, самостоятельный прием лекарств (даже прописанных при хроническом панкреатите) может спровоцировать дальнейшее обострение с самыми печальными последствиями – во время острого приступа показаны не все назначенные ранее медикаменты.
Из поведенческих ограничений на первый план выступает курение: каждая затяжка провоцирует спазм сосудов и протоков, и без того малоактивных во время приступа. Это снижает эффективность спазмолитических препаратов, принятых для нормализации перемещения ферментативных жидкостей в кишечник.
Не стоит также больному проявлять физическую активность: чем менее активен обмен веществ, тем скорее нормализуется состояние.
Эти меры первой помощи при остром приступе панкреатита в домашних условиях и в стационаре, у медиков выражаются формулой: голод, холод и покой.

Как не допускать обострений панкреатита
Поскольку при проявлении острых симптомов панкреатита лечение в домашних условиях не предполагается, особое внимание обращают на меры предотвращения подобных ситуаций. Чтобы избежать приступов острого панкреатита в дальнейшем, придерживаются известных каждому больному правил:
- из ограничений острого периода выходить постепенно – расширять рацион и увеличивать нагрузки медленно, с закреплением результата в течение нескольких дней;
- вне обострения питаться правильно – при полноценном составе пищи уменьшить количество жиров (особенно животных) и углеводов (особенно простых), избегать жареных, соленых, копченых, острых блюд, консервов, промышленных полуфабрикатов и фастфуда, какао и шоколада;
- исключить из рациона алкоголь;
- отказаться от курения и употребления запрещенных препаратов – это снимет много проблем не только с поджелудочной железой;
- увеличить физическую активность – малоподвижный образ жизни провоцирует застой секреторных жидкостей, что вызывает обострение;
- избегать тяжелых физических нагрузок и травм (даже незначительных) в области живота – не поднимать грузы и снаряды весом более 3 (женщины) – 5 (мужчины) кг, не заниматься командными контактными видами спорта, тренироваться не до изнеможения, а до первых признаков усталости;
- избегать нервозности – длительные стрессовые ситуации вызывают спазм сосудов и протоков, создают застой ферментов в органах ЖКТ;
- создать общий повышенный тонус и настрой жизни – смотреть в будущее с оптимизмом и надеяться на лучшее.
При ремиссии панкреатита (в отличие от периода обострения) можно и нужно проводить медикаментозное лечение, прописанное доктором, в домашних условиях без отклонений от рекомендаций.
Прогноз и перспективы
От организации помощи в первые минуты и часы от начала приступа панкреатита зависит дальнейшее развитие болезни. А от профилактического лечения в период ремиссии – общий прогноз. Каждый приступ неизбежно ухудшает состояние органа. Некоторое время поджелудочная железа компенсирует работу поврежденных участков, и при отсутствии обострений вполне справляется с обеспечением организма как ферментами для пищеварения, так и гормонами (инсулин).
Но при повторяющихся приступах обострения компенсаторные возможности железы истощаются даже при адекватном лечении. Кроме того, аутоагрессия (расщепление ферментами плоти железы) разрушает орган изнутри. Поэтому для поддержания здоровья, а часто и сохранения жизни, требуется оперативное лечение.
Сегодня с успехом проводятся хирургические вмешательства по резекции отмерших (некротизированных) участков, что в недавнем прошлом было невозможно. Более того, сейчас удаляют и всю железу, а пациентов переводят на пожизненную гормонозаместительную терапию.

Сохранить функционирование поджелудочной железы в возможно большем объеме вполне возможно и, безусловно, должно стать целью. Для этого следует придерживаться схем лечения и всеми способами предотвращать обострения, а при их возникновении снижать риски и уменьшать время приступа. В данном случае медицинский принцип «Не навреди» актуален как никогда не только для медиков, но и для их пациентов и для тех, кто оказывает помощь в домашних условиях.
Интересное видео: Приступ панкреатита — как предотвратить
Важно!
 Вы думаете, у вас панкреатит? Не спешите с выводами, в 93% случаев это оказываются паразиты! Срочно начинайте пить антипаразитарный…
Вы думаете, у вас панкреатит? Не спешите с выводами, в 93% случаев это оказываются паразиты! Срочно начинайте пить антипаразитарный…
Читать далее
Источник

