К острому панкреатиту предрасполагает
При остром панкреатите больному требуется неотложная медицинская помощь. Смертность от обострения патологии достигает 40%. Основная опасность острого панкреатита в том, что он в короткий промежуток времени провоцирует развитие серьезных осложнений – некроз органов ЖКТ и т. д. Своевременно проведенные терапевтические мероприятия позволяют избежать последствий патологии.
Что такое острый панкреатит
Острый панкреатит представляет собой прогрессирующее воспаление поджелудочной железы. Проблема появляется из-за нарушения функционирования органов ЖКТ, при нерациональном питании, после полученных травм брюшной полости. При патологии погибают клетки органа, которые продуцируют ферменты.
Характерная особенность острого панкреатита – стремительное течение и неутешительные прогнозы на выздоровление. Несмотря на новейшие медикаментозные препараты, смертность от заболевания остается высокой. Диагностика недуга и его терапия осуществляются в стационарных условиях.
Предрасполагающие факторы
Заболеванию в большей степени подвержены лица мужского пола старше 40 лет. В группу риска по развитию острого панкреатита также относят людей, чрезмерно потребляющих алкоголь и страдающих от патологий желчевыводящих путей – желчнокаменной болезни, хронического холецистита, дискинезии желчетока.
Среди предрасполагающих к недугу факторов отмечают:
- наследственность;
- аутоиммунные нарушения в организме;
- закупорку протоков поджелудочной железы или желчетока;
- повреждение органов пищеварения при оперативном вмешательстве;
- проблемы в системе кровообращения;
- муковисцидоз;
- бесконтрольный прием медикаментозных средств;
- вирусные и инфекционные заболевания, протекающие с осложнениями;
- хронические патологии органов пищеварения.
Классификация
Классификацию острого панкреатита проводят по морфологическим признакам. Согласно этому критерию, выделяют:
- Отечную форму панкреатита с геморрагическими, серозными или комбинированными компонентами. Эта форма патологии встречается в большинстве случаев (80% от общего числа заболевших).
- Некротическую форму с жировым или геморрагическим компонентом. Этот вид недуга подразделяется на очаговый, субатрофический и тотальный панкреатит. В последнем случае происходит поражение всей поверхности органа, в результате чего поджелудочная железа превращается в распадающуюся структуру. Тотальное поражение органа пищеварения заканчивается летальным исходом
- Фазу расплавления органа с образованием гнойных инфильтратов. Заболевание на этой стадии проходит как в гнойно-некротической, так и в инфильтративной форме.
По периоду течения острый панкреатит классифицируется на несколько стадий:
- первичный панкреатогенный шок, протекающий на фоне гемодинамических изменений;
- период нарушения функционирования органов ЖКТ;
- стадия гнойных осложнений.
Симптомы
Первые симптомы острого панкреатита выражаются опоясывающими болями в верхней части живота. Признаку может предшествовать дискомфорт в брюшной полости, кратковременные нечеткие спазмы, нарушение дефекации, диарея. Симптоматическая картина проблемы проявляется отчетливее, если человек принимает лежачее положение. С течением времени признаки патологии могут снижаться из-за гибели нервных окончаний органа.
Помимо боли, острый панкреатит проявляется:
- Нарушением аппетита. Состояние возникает из-за недостаточного продуцирования ферментов в кишечник.
- Тошнотой и рвотой после приема пищи. Это следствие недостатка ферментов в организме, требующихся для нормального переваривания пищи. В рвотных массах могут присутствовать частицы содержимого желудка или желчи. Опустошение желудка не приносит облегчения больному.
- Признаками интоксикации организма. Возникают из-за инфильтратов в тканях поджелудочной железы. Состояние интоксикации проявляется: подъемом температуры до 38 градусов; ознобом; учащение пульса; нарушением дыхания; похолоданием кожных покровов.
- Шоковым состоянием. Шок развивается из-за болевых симптомов и нарушения водно-солевого баланса в организме.
- Нарушением стула. При остром панкреатите больные отмечают у себя диарею.
- Изменением оттенка кожи. Симптомы синюшности покровов развиваются из-за резкого нарушения объема циркулирующей в организме крови.
При заболевании возникает сильная интоксикация организма, что в итоге отражается на работоспособности всех систем и органов.
Диагностика
Для успешной борьбы с патологией важна точная и своевременная постановка диагноза. Выявление острого панкреатита происходит поэтапно.
Вначале специалист осуществляет внешний осмотр больного. Наряду с характерными симптомами проблемы, наблюдается изменение цвета кожи: он становится синеватым или серым. В тяжелых случаях поверхность эпидермиса окрашивается в желтый цвет, что свидетельствует о повышении уровня билирубина в организме.
При пальпации верхней зоны живота пациент чувствует острые боли, которые могут иррадиировать в спину. В большинстве случаев при остром панкреатите живот больного остается мягким, и только при развившемся панкреонекрозе чувствуется напряжение в этой области.
После осмотра пациенту назначают лабораторные исследования, включающие:
- ОАК. Повышение лейкоцитов, СОЭ в биологическом материале свидетельствует о начавшемся в организме воспалении. О признаках обезвоживания можно судить по увеличению гемоглобина в крови (свыше 160 г/л) и повышению гематокрита (свыше 50%).
- ОАМ. Основной маркер, по которому судят о развитии острого панкреатита – завышенный показатель амилаза (более 650 Ед/л).
- Анализ крови на биохимию. О патологическом состоянии сигнализирует повышенный уровень амилаза, трипсина. Внимание обращают и на показатели электролитов в крови. Значение кальция менее 2 ммоль/л говорит о патологии, протекающей в тяжелой форме. При осложненном течении острого панкреатита также выявляется повышенный показатель билирубина в крови – более 171 ммоль/л.
- Анализ крови на сахар. При остром панкреатите показатель сахара в биологическом материале превышает 5,5 ммоль/л, а значение глюкозы – 10 ммоль/л.
Среди инструментальных методик выявления недуга следует отметить:
- УЗИ. Исследование считается основным методом обнаружения панкреатита. При заболевании визуализируется отек органа пищеварительной системы, наличие в нем аномальных образований (это камни, кисты, псевдокисты). При тяжелом течении недуг по УЗИ врач видит участки распада мягких тканей.
- Рентгенографию. При помощи рентгена оценивается степень вовлечения в патологический процесс других органов пищеварения – кишечника, печени и т. д.
- Ретроградную холецистопанкреатографию. Исследование проводится при помощи рентгеноконстрастного вещества. Во время процедуры определяется проходимость желчных протоков, обнаруживается наличие камней в них.
- КТ и МРТ. Считаются наиболее точными методами диагностики острого панкреатита.
- Диагностическую лапароскопию.
Лечение
Лечение острого панкреатита проводится в медицинском учреждении, где больному назначают комплекс терапевтических мероприятий. Лечение осуществляется по строгому алгоритму:
- Установка зонда в желудок. Мероприятие проводится при тяжелой форме заболевания. Основная цель установки – снижение давления на стенки органов пищеварения. Зонд позволяет выводить остатки непереваренной пищи, облегчая тем самым признаки патологии. При переходе заболевания в стадию ремиссии зонд извлекают из желудка, а больного переводят на диетическое питание.
- Восстановление водно-щелочного баланса в организме. При заболевании человек теряет жидкость, которая из тканей и органов уходит в брюшную полость. Больным рекомендуется пить большое количество воды. При легком или среднем течении недуга объем потребляемой кипяченой воды должен составлять 1,5–2 литра в сутки. Около 2-3 литров жидкости больным вводят внутривенно в виде инъекций. Общий суточный объем водной нагрузки составляет не менее 3,5 литров.
- Обезболивание. При недуге болевые симптомы настолько сильные, что пациентам трудно выдерживать их без специальных медикаментов. При выраженных признаках проблемы назначаются наркотические препараты – Морфин, Трамадол.
- Антибактериальная терапия. При панкреатите антибиотики принимают только в крайних случаях, когда имеется риск инфекционных осложнений. Патология, протекающая в острой форме, в течение короткого промежутка времени дает осложнения. Поэтому в данном случае антибиотики назначают больным в момент поступления в стационар. Оптимальная комбинация противомикробных средств в начале терапии: цефалоспорины + метронидазол + фторхинолоны. Дальнейшая схема лечения зависит от особенностей заболевания
- Подавление секреторной функции железы. Применяют Октрайд, Сандостатин. Лекарства уменьшают выработку соляной кислоты в желудке и нормализуют моторику органов ЖКТ.
- Поддержание иммунной системы.
При обнаружении гнойников и кист в тканях органа пищеварения больным назначают хирургическое вмешательство. Цель операции – установка дренажа в область аномальных образований. По нему некротические массы и лишняя жидкость выводятся из брюшной полости.
Особенности диеты
В первые дни лечение острого панкреатита включает в себя полный отказ от еды. После исчезновения неприятных признаков пациентам разрешается потреблять жидкость. Рекомендованное количество жидкости (включая чаи) – 200 мл через 5 часов. Постепенно в рацион вводят новые продукты.
На 5 день лечения в меню разрешается вводить нежирные кисломолочные продукты и бульоны из мяса птицы. В случае лечения острого панкреатита у детей количество потребляемой пищи также сводят к минимуму. На 3 день лечения ребенку можно давать перетертые пюре.
Осложнения
Осложнения при остром панкреатите подразделяются на ранние и поздние. К первой группе последствий относят:
- ферментный перитонит;
- кровотечения из органов пищеварения;
- болевой шок;
- тромбоз сосудов;
- желтуху;
- пневмонию.
Поздние осложнения проявляются при инфицировании тканей пораженного органа. К ним относят:
- заражение крови;
- воспаление почек;
- гнойный панкреатит.
Острый панкреатит не может остаться незамеченным, поскольку сопровождается ярко выраженной клинической картиной. Лечение патологии проводится только в стационарных условиях. В противном случае заболевание приводит к опасным осложнениям, в том числе смертельному исходу. В своем развитии заболевание проходит 3 стадии – отечную некротическую и фазу распада тканей.
Патология, в зависимости от применяемых методик терапии и особенностей течения, может пройти все 3 стадии или завершиться на начальном периоде.
Источник
Лекция
по хирургии
Острый
панкреатит – это своеобразный
патологический процесс, который
сопровождается отеком, воспалением,
геморрагическим пропитыванием и некрозом
ткани поджелудочной железы.
В
последние годы и десятилетия заболеваемость
острым панкреатитом неуклонно
увеличивается. Преимущественно поражаются
лица от 40 до 60 лет, причем женщины страдают
несколько чаще.
Этиология.
Большую
роль в развитии острого панкреатита
играют ферменты поджелудочной железы,
особенно протеолитические.
Хирурги
выделяют предрасполагающие и производящие
факторы, способствующие развитию острого
панкреатита.
К
предрасполагающим
факторам относятся: особенности
анатомического строения, переедание,
злоупотребление спиртными напитками,
болезни соседних органов, операции на
органах брюшной полости.
К
производящим
относятся факторы, способствующие
повышению гидростатического давления
в протоках поджелудочной железы (рвота,
травма органа, инфекция).
Большое
значение имеет «забрасывание» желчи в
панкреатические протоки.
Патогенез.
Патогенез
острого панкреатита складывается из
повреждения протоков или паренхимы
поджелудочной железы, активизации
ферментов внутри поджелудочной железы
и их разрушающего действия на ткани
железы и соседние органы.
Поджелудочная
железа является второй по величине
железой пищеварительного тракта
смешанной (внешней и внутренней) секреции.
Внешняя
секреция выражается в выработке
панкреатического сока (около 2 литров
в сутки), который содержит 3 группы
ферментов: протеолитические
или протеазы (трипсиноген, химотрипсиноген,
пептидаза, эластаза, коллагеназа,
дезоксирибонуклеаза), липолитические
или липазы (липаза, фосфолипаза А) и
амилазы
(α-амилаза и β-амилаза).
Внутрисекреторная
функция осуществляется за счет гормонов,
вырабатываемых островками Лангерганса:
β-клетки вырабатывают гормон инсулин,
α-клетки – гормон глюкагон
(антагонист инсулина). Наряду с этим
железа вырабатывает еще 2 гормона:
липокаин
(влияет на жировой обмен в печени) и
калликреин
(обладает сосудорасширяющим эффектом).
Повышенное
давление в панкреатических протоках
приводит к повреждению эпителиальных
клеток и выделению цитокиназы,
превращающей трипсиноген и химотрипсиноген
в активные формы: трипсин и химотрипсин.
При
наличии дуодено-панкреатического
рефлюкса эти ферменты активизируются
кишечной энтерокиназой.
Попадающие
в вирсунгов проток желчь и желчные
кислоты активизируют липазу.
Указанные
процессы идут по типу аутокаталитической
реакции, в результате которой наступает
омертвение ткани поджелудочной железы,
ее самопереваривание (аутолиз),
причем активизация ферментов наиболее
выражена в момент функциональной
нагрузки органа.
Одновременно
ферменты поджелудочной железы поступают
в кровь (уклонение
ферментов),
что приводит к развитию ферментативной
токсемии.
Под
влиянием активизированных ферментов
в поджелудочной железе развивается
интерстициальный отек, кровоизлияния
и некроз.
Отек
распространяется далеко по забрюшинному
пространству и приводит к развитию
паралитической кишечной непроходимости.
В
брюшную полость пропотевает отечная
жидкость – развивается ферментативный
асцит
и в последующем ферментативный
перитонит.
Инфильтрация
ферментами окружающих железу тканей,
богатых нервными элементами, сопровождается
появлением сильных болей.
Под
влиянием протеолитических ферментов
в железе разрушаются стенки мелких
сосудов, появляются обширные пропитывания
железы кровью. Эти изменения трактуются
как острый геморрагический
панкреатит
(гематома при этом может распространяться
далеко по забрюшинному пространству).
Изменения
в тканях дополняет липаза, которая
расщепляет жиры на глицерин и жирные
кислоты. Последние, соединяясь с солями
кальция, образуют мыла или жировые
некрозы,
которые имеют вид стеариновых пятен и
обнаруживаются на поджелудочной железе,
брюшине, сальнике и брыжейке.
Особенно
тяжело панкреонекрозы протекают при
присоединении инфекции. При этом они
нередко осложняются перитонитом.
Ограниченное
омертвение железы часто осложняется
формированием ложной
кисты,
а при наличии инфекции – абсцесса.
Разрушение
инсулярного аппарата осложняется
(сахарным) диабетом.
При
быстром развитии болезни может рано
наступить смерть от шока. Смерть в более
поздние сроки обусловлена интоксикацией,
перитонитом, сепсисом, необратимыми
изменениями в жизненно важных органах.
Острый панкреатит иногда дает тяжелое
осложнение в виде массивных аррозионных
кровотечений.
*
Классификация
панкреатитов.
Острый
панкреатит.
Острый
отек поджелудочной железы.Острый
геморрагический панкреатит (геморрагический
некроз).Гнойный
панкреатит.Некротический
панкреатит.
Осложнения
острого панкреатита.
Панкреонекроз
(тотальный).Абсцесс
и флегмона поджелудочной железы.Ложная
киста поджелудочной железы.Холецистит
(холецистопанкреатит).Панкреатогенный
перитонит.Диабет
(сахарный).
Хронический
панкреатит.
Первичный
хронический панкреатит.Резидуальный
панкреатит.Хронический
рецидивирующий панкреатит.
Клиника.
Соседние файлы в папке Хирбол
- #
- #
- #
- #
- #
- #
- #
Источник
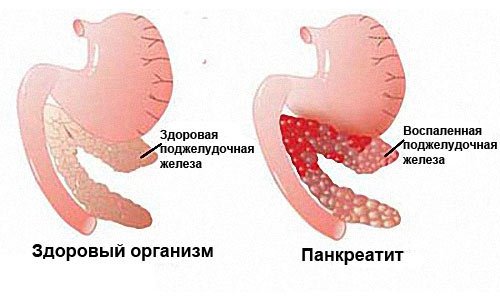
Панкреатит — воспаление поджелудочной железы, при котором орган разрушается собственными ферментами. Они попадают в кровоток и оказывают повреждающее действие на сердце, почки, печень и другие органы.
Различают несколько форм заболевания. Острый панкреатит характеризуется стремительным протеканием воспалительного процесса и некрозом тканей. Он опасен осложнениями: нарушением функции жизненно важных органов из-за воздействия ферментов, кровотечением и нагноением. Хронический панкреатит — это поражение поджелудочной железы, которое продолжается длительное время.
Различают отёчную (лёгкую) и некротическую (тяжёлую) формы заболевания. В первом случае наблюдается увеличение поджелудочной железы из-за отёка и пропитывания тканей органа. Острый панкреатит в тяжёлой форме — панкреонекроз — сопровождается осложнениями и опасен для жизни.
Чтобы избежать нарушений в работе поджелудочной железы, запишитесь в медицинский центр «МедЭлит». Специалисты нашей клиники занимаются диагностикой и лечением острого панкреатита.
Причины острого панкреатита
Факторы, повреждающие клетки поджелудочной железы, одинаковы для острого и хронического панкреатита. Для развития острого разрушения железы достаточно даже одного из них:
 Среди основных причин возникновения острого панкреатита выделяют:
Среди основных причин возникновения острого панкреатита выделяют:
- употребление алкоголя. Влияние этанола на поджелудочную железу является дозозависимым: чем больше употребление, тем тяжелее повреждение клеток;нарушение в питании: избыток белков и жиров, переедание;
- заболевание жёлчевыводящих протоков, жёлчнокаменная болезнь с продвижением камня по протокам;
- курение в любой форме. Повреждающее воздействие никотина также является дозозависимым;
- травмы, приведшие к повреждению протоков поджелудочной железы и образованию в них рубцов.
К другим факторам, предрасполагающим к развитию панкреатита в любой форме, относятся:
- нарушение обмена жиров (холестерина) — дислипидемия;
- наследственные факторы: семейный панкреатит, наличие специфических генетических мутаций;
- деформация и заболевания двенадцатипёрстной кишки;
- аномалии строения и формы поджелудочной железы;
- аутоиммунный панкреатит, нередко сочетающийся с другими аутоиммунными заболеваниями;
- нарушение функции паращитовидных желёз и обмена кальция;
- хроническая болезнь почек;
- прием лекарственных и токсических веществ.
Симптомы острого панкреатита
Главный признак заболевания — сильная боль. Чаще всего она локализуется в верхних отделах живота, в некоторых случаях пациент испытывает неприятные ощущения в правом или левом подреберье. Панкреонекроз — наиболее тяжёлая форма панкреатита — характеризуется болевым шоком и резким падением артериального давления. Заболевание сопровождается выделением холодного пота, бледностью кожных покровов.
Острый панкреатит в отёчной форме характеризуется резкой болью, реже она носит умеренный или незначительный характер. Перед приёмом пищи нередко возникает обильная многократная рвота. Больной находится в тяжёлом состоянии, у него может начаться лихорадка. Из-за рефлекторного пареза кишечника может возникнуть вздутие живота.
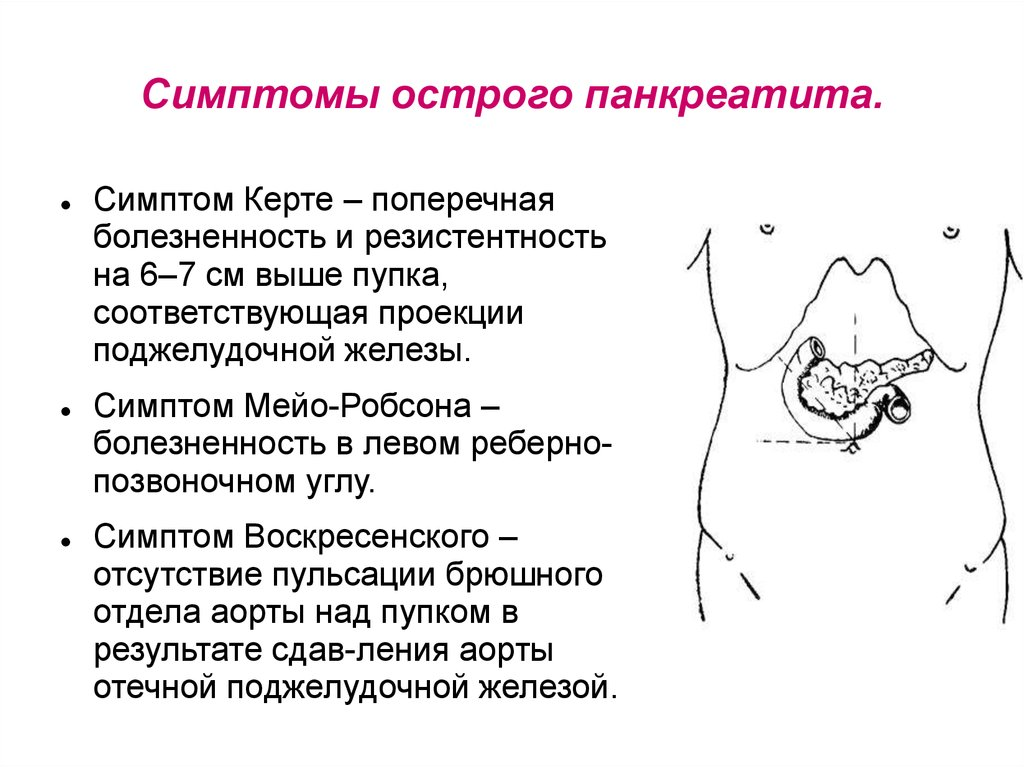
Другими симптомами являются:
- высокая температура тела, вызванная интоксикацией организма;
- учащение пульса (свыше 90 ударов в минуту);
- общая слабость и снижение артериального давления;
- нарушения в работе пищеварительного тракта (диарея, запор, рвота, отрыжка, сухость во рту, вздутие кишечника);
- полное отсутствие аппетита;
- мраморная бледность кожи, пигментация кожных покровов на животе.
По мере отмирания тканей поджелудочной железы симптомы острого панкреатита становятся всё более явными. При их обнаружении следует наложить лёд на живот и вызвать скорую помощь. Без госпитализации может возникнуть перитонит или обширное внутрибрюшное кровотечение. Без своевременного лечения в клинике острый панкреатит может стать причиной летального исхода.
Услуги медицинского центра «МедЭлит»
Поджелудочная железа — невосполнимый орган, и любую форму панкреатита, в том числе и острую, проще предупредить, чем проходить долгое и сложное лечение. К основным профилактическим действиям относят соблюдение принципов правильного питания, здоровый образ жизни, своевременную консультацию врача, а также исключение факторов, провоцирующих сбои в работе пищеварительной системы.
Цены на консультацию врача гастроэнтеролога-гепатолога
Наименование услуги | Цена, руб. |
|---|---|
| Консультация первичная КМН Главный врач гастроэнтеролог-гепатолог | 4 000 руб. |
| Консультация повторная КМН Главный врач гастроэнтеролог-гепатолог | 3 000 руб. |
| Консультация первичная КМН врач гастроэнтеролог-гепатолог | 2 500 руб. |
| Консультация повторная КМН врач гастроэнтеролог-гепатолог | 2 000 руб. |
| Консультация первичная Врач высшей категории гастроэнтеролог-гепатолог | 2 000 руб. |
| Консультация повторная Врач высшей категории гастроэнтеролог-гепатолог | 1 800 руб. |
Клиника «МедЭлит» в Москве предлагает наиболее современные, точные и чувствительные методы диагностики и лечения острого панкреатита. Обследование играет огромную роль как при появлении первых симптомов, так и в послеоперационном периоде. Для оценки состояния поджелудочной железы мы применяем лабораторные и инструментальные методы диагностики. Биохимический и клинический анализ крови, анализ кала позволяют выявить нарушение функции поджелудочной железы. С помощью ультразвукового исследования органов брюшной полости в «МедЭлит» оценивают размеры и структуру органа, выявляют признаки острого и хронического панкреатита, что необходимо врачу для назначения правильного лечения.
Квалифицированные гастроэнтерологи не допустят ухудшения вашего самочувствия. Поэтому рекомендуем как можно скорее записаться на приём. Чтобы получить более подробную консультацию по условиям лечения острой формы панкреатита, свяжитесь с администратором клиники «МедЭлит» по номеру 8 (499) 116-50-35 в Москве.
Звоните по телефону 495 646-07-47 или заполните форму
Запишитесь на прием ежедневно с 9 до 21: 8 495 646-07-47
Или оставьте ваш номер телефона, мы вам перезвоним в удобное для вас время
Врачи клиники МедЭлит

Руководитель клиники,
врач гепатолог-гастроэнтеролог
Опыт работы с 1986
Доцент, кандидат медицинских наук,
врач гепатолог-гастроэнтеролог
Опыт работы с 1971
Профессор, доктор медицинских наук, врач-гепатолог, гастроэнтеролог
Опыт работы с 1990
Кандидат медицинских наук, врач-гепатолог, гастроэнтеролог
Опыт работы с 1999
Врач терапевт, гастроэнтеролог.
Опыт работы с 2011
Кандидат медицинских наук.
Опыт работы с 2007
Мы также предлагаем:
Источник


