Этиология острого панкреатита у детей
-воспалительное
заболевание поджелудочной железы(ПЖ).
Этиология:
-неправильное
питание; некоторые лекартсва; употребление
продуктов с раздражающим действием
(чипсы, кола, фастфуд); врожденные
нарушения (аномалии развития протоков
ПЖ, желчевыделительной системы,
невосприимчивость к молоку); травмы
живота; муковисцидоз и тд
Клиника
(чем младше, тем менее выражены симптомы):
1.Острый
панкреатит
—
боль
– у детей старшего возраста боль
возникает в верхней половине живота
или же разлита по всему животу, отдает
в спину. Дети младшего возраста чувствуют
боль по всему животу или вокруг пупка.
Новорожденные дети и груднички выражают
боль плачем и беспокойством; тошнота и
многократная рвота; повышение температуры
тела – как правило, не выше 37°С;
многократный понос; сухость во рту,
белый налет на языке; раздражительность,
плаксивость, отказ от игр и т.д.
2.Хронический
пакреатит (вне обострений не проявляется)
—
боль –
у
детей младшего возраста разлита по
всему животу или вокруг пупка, у детей
старшего возраста возникает в верхней
части живота и отдает в спину. Боль
обычно возникает после грубого нарушения
диеты или после падения; снижение
аппетита, потеря массы тела, тошнота,
рвота, хронический понос или хронический
запор; аллергические высыпания на коже;
утомляемость, сонливость, плаксивость,
отказ от игр.
3.Реактивный
панкреатит (схож с острым)
Диагностика:
-острого
панкреатита: биохимический анализ
(повышение уровня пищеварительных
ферментов поджелудочной железы: амилаза,
липаза, эластаза-1 и др); УЗИ органов
брюшной полости (увеличение размеров
поджелудочной
железы из-за отека)
-хронического
панкреатита: биохимический анализ крови
(повышается количество ферментов
поджелудочной железы (а именно, амилазы,
липазы, трипсина и др.)); УЗИ органов
брюшной полости (плотные участки
поджелудочной железы, замещенные
соединительной тканью); анализ кала
(повышенное количества жира (стеаторея),
непереваренного крахмала, белковых
волокон).
Лечение:
Ребенка
с острым панкреатитом (или обострением
хронического панкреатита), как правило,
немедленно госпитализируют; лечение
консервативно. Основными принципами
лечения панкреатитов у детей являются:
обеспечение «покоя»
поджелудочной
железе (с помощью диеты и некоторых
лекарств), устранение причин развития
панкреатита, а также симптоматическое
лечение, направленное на устранение
боли, рвоты и т.д. Диета при остром и
хроническом панкреатите у детей.
При
остром панкреатите: в первые несколько
дней обильное питье и
небольшие
количества протертой легкоусвояемой
пищи. Из рациона питания исключают
жирные сорта мяса и рыбы, бульоны,
копчености, консервы, газированные
напитки, крепкий чай, а также капусту,
редис, бобовые. Рекомендуется готовить
ребенку каши, протертые овощи (картофель,
морковь, свеклу), отварное нежирное мясо
(кролик, курица), омлеты, диетический
творог. Кормление осуществляют не менее
6 раз в день маленькими порциями.
Лекарственные
средства (октреотид с соматостатином
(соматостатин тормозит работу поджелудочной
железы, предоставляя ей покой и время
для восстановления); пирензепин (или
другие препараты группы холинолитиков)
– снижает секрецию желудочного сока,
что в свою очередь снижает работу
поджелудочной железы; панкреатин
(Фестал, Мезим) – содержит те вещества,
которые вырабатывает поджелудочная
железа. Наличие этих веществ тормозит
работу поджелудочной железы улучшает
пищеварение и снижает боль; дюспаталин
– снимает спазм (длительное сокращение
мышц), который является одной из причин
боли, а также улучшает отток сока
поджелудочной железы, снижая воспаление
в окружающих тканях; антибиотики,
кортикостероиды, препараты, улучшающие
микроциркуляцию в сосудах поджелудочной
железы.
В
целях профилактики панкреатита у детей
рекомендуется правильное планирование
питания ребенка, своевременное лечение
острых инфекционных заболеваний,
грамотное использование лекарств.
Соседние файлы в предмете Педиатрия
- #
- #
- #
- #
- #
- #
- #
- #
Источник
Что такое Острый панкреатит у детей —
Острый панкреатит у детей – острое поражение поджелудочной железы воспалительно-деструктивного характера, которое связано с активацией панкреатических ферментов внутри самой железы и ферментативной токсемией. У детей эта форма панкреатита встречается не настолько часто, как у взрослых. Тем не менее, клинические случаи есть по всему миру.
Виды острого панкреатита:
- интерстициальный
- деструктивный
Последний вид известен также как панкреонекроз.
Что провоцирует / Причины Острого панкреатита у детей:
Среди наиболее частых причин, вызывающих рассматриваемую болезнь, выделяют:
- инфекции,
- обструкцию и повышение давления в панкреатических протоках,
- тупую травму поджелудочной железы,
- гиперкальциемию,
- гепатобилиарную патологию
- медикаментозные и токсические поражения
Острый панктеатит у детей могут вызвать такие инфекции как вирусный гепатит, эпидемический паротит, Коксаки В, энтеровирус, герпес, ветряная оспа, псевдотуберкулез, грипп, сальмонеллез, дизентерия, сепсис и пр. Тупую травму ребенок может получить вследствие удара в живот большой силы.
Повышение давления и обструкцию в панкреатических протоках вызывают такие болезни:
- холедохолитиаз
- папиллит
- дуоденостаз с дуоденопанкреатическим рефлюксом
- киста или стриктура холедоха
- описторхоз
- закупорка дуоденального соска аскаридами
- клонорхоз
- фасциолез
Что касается гепатобилиарной патологии, сюда относят хронический холецистит и желчнокаменную болезнь. Гиперкальциемия возникает в результате гипервитаминоза D или гиперпаратиреоза у ребенка. Токсические поражения – это отравления свинцом, мышьяком, ртутью, фосфором. А медикаментозные поражения поджелудочной возникают от приема препаратов:
- гипотиазид,
- азатиоприн,
- метронидазол,
- фуросемид,
- сульфаниламиды,
- тетрациклины,
- глюкокортикоиды в высоких дозах
Дополнительный фактор, влияющий на проявления заболевания, это потребление жирной и/или жаренной пищи в больших количествах. Примерно у четверти детей с острым панкреатитом не удается выявить причину начала болезни.
Патогенез (что происходит?) во время Острого панкреатита у детей:
Повреждение ткани поджелудочной железы приводит к развитию воспалительного процесса. Высвобождаются лизосомальные ферменты, которые осуществляют интрапанкреатическую активацию ферментов (трипсиногена), повреждающих железу. В крови повышается уровень биологически активных веществ, что приводит к общим волемическим и микроциркуляторным расстройствам, вероятен коллапс.
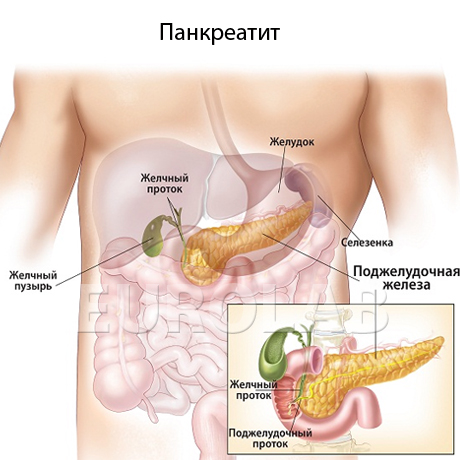
Симптомы Острого панкреатита у детей:
Для детей характерен в большинстве случаев интерстициальная форма острого панкреатита. Основным симптомом являются боли в животе такой характеристики:
- ощущаются в эпигастрии или области пупка
- пронизывающие, интенсивные
- сопровождаются чувством тяжести, метеоризмом и отрыжкой
- «отдают» чаще в левое подреберье, левую поясничную область
Может быть и такой симптом как рвота, возможно – повторная. Температура в норме или субфебрильная. Осмотр врача дает возможность зафиксировать такие симптомы:
- небольшое вздутие живота
- нарастание болей после пальпации живота
- иногда – резистентность мышц в эпигастрии
- тахикардия, тенденция к артериальной гипотензии
- положительные симптомы Френкеля, Мейо-Робсона, Бергмана и Калька
- бледность или гиперемия лица
- устойчивая болезненность при глубокой пальпации в зоне Шоффара
Лабораторный анализ крови показывает небольшой лейкоцитоз, нейтрофилез, может быть также повышение АЛТ, гипогликемия. При интерстициальном панкреатите умеренно повышены уровни липазы, амилазы и трипсина, но только непродолжительное время.
Деструктивный острый панкреатиту детей бывает гораздо реже. Для него типичны такие симптомы:
- неукротимая рвота
- очень интенсивная постоянная упорная боль в левом боку
- возможен жировой некроз подкожно-жировой клетчатки на животе, реже на лице и конечностях
- гемодинамические расстройства: шок, коллапс
- вероятны экхимозы, геморрагическая сыпь, желтуха
- субфебрильная или фебрильная температура тела
Осмотр показывает:
- частый слабо наполненный пульс
- артериальную гипотензию
- напряжение и вздутие живота
- утрудненность пальпации из-за напряжения передней брюшной стенки
Анализ крови показывает выраженный нейтрофильный лейкоцитоз, тромбоцитопению, СОЭ выше нормы. Наблюдается выраженная и стойкая гиперферментемия. Панкреонекроз может проходить с осложнениями: ранними и поздники. К ранним относят печеночную недостаточность, шок, ДВС, почечную недостаточность, сахарный диабет, кровотечения. К поздним относят абсцессы и флегмону поджелудочной железы, псевдокисты поджелудочной железы, перитонит, свищи.
При тяжелых формах острого панкреатита у детей может быть летальный исход (смерть). Он наступает в результате кровотечения, шока, гнойного перитонита.
Диагностика Острого панкреатита у детей:
Диагностируют острый панкреатит у детей на основе анамнеза и проявляющихся симптомов. Берут во внимание повышение уровня ферментов поджелудочной железы в крови и моче: амилазы, липазы и трипсина. Как метод диагностики применяют УЗИ и компьютерную томографию. При остром панкреатите отмечают диффузное увеличение поджелудочной железы в размерах, снижение эхогенности ткани, нечеткую визуализацию контуров.
Острый панкреатит у детей в диагностике отличают от болезней, при которых также есть интенсивные боли в животе:
- острый холецистит
- острый аппендицит
- острая кишечная непроходимость
- перфорация язвы
- желчные колики
Лечение Острого панкреатита у детей:
Острую форму заболевания лечат в стационаре. Ребенку нужен как физический, так и психический покой. Для этого нужно придерживаться постельного режима. Что касается пищевого режима, поджелудочной нужен покой. Соблюдают принципы механического и химического щажения пищеварительного тракта. Для этого 1-2 дня ребенок должен полностью голодать. В эти дни ему дают только щелочную минеральную воду типа «Боржоми» без газа, теплую. Доза составляет 5 мл на 1 кг, приниматьб 5-6 раз в сутки. На третий или второй день можно вводить щадящее питание. Необходима индивидуальная диета на 10–15 дней.
В первый день ребенку парентерально вводят глюкозу. Если есть показания, также плазму и белковые препараты. Со 2-го дня можно протертую гречневую или овсяную каши, чай без сахара с сухарями, паровой омлет. С 4-х суток дают несвежий белый хлеб, протертую кашу, творог, молочный кисель. С пятых суток дают овощные пюре, протертые овощные супы.
С 8-10 дня можно давать ребенку паровые котлеты, фарш из отварного мяса, рыбы. С 14-го дня в рацион вводятся печеные яблоки, фруктовые кисели. Еще через несколько суток можно свежие фрукты и овощи в ограниченном количестве. Когда проведена пищевая адаптация, назначают диету №5п с калорийностью 2500–2700 ккал. В ней соблюдается принцип увеличения белка на 30%, уменьшения жиров и углеводов на 20%.
Ребенок обязательно должен кушать 5–6 раз в сутки маленькими порциями только вареные и тушеные блюда. Категорически запрещено давать больному блюда с выраженными холеретическим, сокогонным, холекинетическим эффектами, сырые овощи и фрукты, мясные и рыбные бульоны, копчености, шоколад, маринады.
Медикаментозное лечение острого панкреатита у детей проводится при помощи спазмалитиков: но-шпы, платифиллина и т.д. Одновременно с ними дают болеутоляющие средства в дозировке согласно возрасту. Один их ключевых моментов лечения – дезинтоксикационная терапия путем внутривенного введения 5-10%-ного раствора глюкозы, плазмы. В зависимости от тяжести и формы заболевания назначаются кортикостероидные препараты короткими курсами.
Если есть показания, врачи дают ребенку препараты кальция, антигистаминные препараты, рутин, аскорбиновую кислоту и пр. В тяжелых случаях применяют для лечения острого панкреатита у детей ингибиторы протеаз: контрикал (трасилол), гордокс. В связи с недостаточностью поджелудочной железы ребенка назначаются ферментные препараты, наиболее популярным является панкреатин. При выраженном холестазе применяются легкие желчегонные препараты, отвары трав: кукурузные рыльца, цветки ромашки.
Профилактика Острого панкреатита у детей:
Профилактика первичного и рецидивирующего острого панкреатита начинается с соблюдения режима питания. Запрещено за 1 раз употреблять большие объемы пищи. Спиртное категорически запрещено. Необходимо родителям следить за здоровьем ребенка и своевременно лечить появляющиеся у него заболевания пищеварительной системы.
При остром и хроническом калькулезном холецистите, холедохолитиазе, непроходимости билиопанкреатических протоков оперативное лечение должно проводиться как можно раньше. Предотвратить рецидив острого панкреатита или переход его в хронический панкреатит можно благодаря раннему и правильному лечению первичных форм острого панкреатита. Лечение больных в стационаре должно проводиться до ликвидации острых изменений в поджелудочной железе. Способствуют профилактике острого панкреатита систематическое диспансерное наблюдение за больными гастроэнтерологического профиля, их лечение в амбулатории и поликлинике.
К каким докторам следует обращаться если у Вас Острый панкреатит у детей:
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Острого панкреатита у детей, ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору – клиника Eurolab всегда к Вашим услугам! Лучшие врачи осмотрят Вас, изучат внешние признаки и помогут определить болезнь по симптомам, проконсультируют Вас и окажут необходимую помощь и поставят диагноз. Вы также можете вызвать врача на дом. Клиника Eurolab открыта для Вас круглосуточно.
Как обратиться в клинику:
Телефон нашей клиники в Киеве: (+38 044) 206-20-00 (многоканальный). Секретарь клиники подберет Вам удобный день и час визита к врачу. Наши координаты и схема проезда указаны здесь. Посмотрите детальнее о всех услугах клиники на ее персональной странице.
Если Вами ранее были выполнены какие-либо исследования, обязательно возьмите их результаты на консультацию к врачу.
Если исследования выполнены не были, мы сделаем все необходимое в нашей клинике или у наших коллег в других клиниках.
У Вас ? Необходимо очень тщательно подходить к состоянию Вашего здоровья в целом. Люди уделяют недостаточно внимания симптомам заболеваний и не осознают, что эти болезни могут быть жизненно опасными. Есть много болезней, которые по началу никак не проявляют себя в нашем организме, но в итоге оказывается, что, к сожалению, их уже лечить слишком поздно. Каждое заболевание имеет свои определенные признаки, характерные внешние проявления – так называемые симптомы болезни. Определение симптомов – первый шаг в диагностике заболеваний в целом. Для этого просто необходимо по несколько раз в год проходить обследование у врача, чтобы не только предотвратить страшную болезнь, но и поддерживать здоровый дух в теле и организме в целом.
Если Вы хотите задать вопрос врачу – воспользуйтесь разделом онлайн консультации, возможно Вы найдете там ответы на свои вопросы и прочитаете советы по уходу за собой. Если Вас интересуют отзывы о клиниках и врачах – попробуйте найти нужную Вам информацию в разделе Вся медицина. Также зарегистрируйтесь на медицинском портале Eurolab, чтобы быть постоянно в курсе последних новостей и обновлений информации на сайте, которые будут автоматически высылаться Вам на почту.
Другие заболевания из группы Болезни ребенка (педиатрия):
Если Вас интересуют еще какие-нибудь виды болезней и группы заболеваний человека или у Вас есть какие-либо другие вопросы и предложения – напишите нам, мы обязательно постараемся Вам помочь.
Источник
Воспалительно-дегенеративное
поражение поджелудочной железы. Бывает
острым и хроническим.
Панкреатит
острый. Острое
воспаление поджелудочной железы.
Подразделяется на острый интерстициальный
панкреатит, или отек поджелудочной
железы, острый геморрагический панкреатит
— панкреонекроз и острый гнойный
панкреатит.
Этиология
и патогенез.
Этиология полиморфна. Причинами острого
панкреатита могут быть закрытая травма
живота, обструкция панкреатобили-арного
тракта (кисты, сужение дистального
отдела общего желчного и панкреатического
протоков, стеноз и воспаление сфинктера
Одди, закупорка панкреатического протока
аскаридой и др.); вирусные и бактериальные
инфекции (эпидемический паротит, грипп,
ОРВИ, кишечные инфекции), аллергические
и али-ментарные факторы. Встречаются
также «лекарственные» панкреатиты (при
приеме цитостатиков, корти-костероидов
и др.).
В
основе патогенеза лежат процессы
«самопереваривания» железы под влиянием
активации панкреатических ферментов
вследствие воздействия той или иной
причины. «Самоперевариванию» способствуют
также факторы задержки оттока
панкреатического сока, высокая секреторная
активность и нарушение кровотока в
паренхиме железы. Активированные
панкреатические ферменты проникают в
интерстициальную ткань железы, повышается
порозность сосудистой стенки, вследствие
чего возникают отек и гиперемия органа.
При прогрессировании процесса могут
развиться тромбозы мелких вен железы,
ишемия органа и как следствие — некроз.
Клиническая
картина.
Выделяют простую и деструктивную формы
процесса. При остром
отеке железы отмечается
типичная симптоматика: боль различной
интенсивности и продолжительности в
верхней половине живота (в левом
подреберье, эпигастральной области,
вокруг пупка). Боль иногда носит
опоясывающий характер, иррадиирует в
спину, левую лопатку, левую руку и
сочетается с тошнотой, рвотой,
слюнотечением, диареей; наблюдается
умеренное вздутие живота. При пальпации
живота отмечается резкая болезненность
в области пупка. Ребенок принимает
вынужденное положение, чаще коленно-локтевое.
Отмечается тахикардия, иногда гипотония,
в крови — умеренный лейкоцитоз без
значительного изменения формулы крови,
гипергликемия. Активность амилазы в
сыворотке крови и в моче повышена.
Геморрагический
панкреатит является
переходной стадией отека железы. Дети
младшего возраста очень беспокойны,
кричат от боли. Постепенно двигательное
беспокойство сменяется адинамией. Дети
старшего возраста жалуются на боли в
верхней половине живота; могут отмечаться
симптомы раздражения брюшины, болезненная
резистентность поперечной полосы на
3-5 см выше пупка (симптом Керте), кожная
гиперестезия, многократная рвота. При
тяжелых формах состояние тяжелое:
выражен токсикоз, бледность, цианоз,
геморрагическая сыпь, увеличение печени.
Состояние прогрессивно ухудшается.
Нарастает бледность кожных покровов с
цианотичным оттенком, полисерозиты
(симптом «песка в глазах», учащенное
мочеиспускание, боли в суставах).
Развиваются эксикоз, токсикоз,
геморрагический синдром, пульс слабого
наполнения, снижается артериальное
давление, нарастают асцит, явления
коллапса.
Диагноз.
В диагностике острого панкреатита
большое значение придается исследованию
панкреатических ферментов в крови и
моче. Отмечается повышение уровня
амилазы и липазы в сыворотке крови и в
моче, клиренса ot-амилазы, панкреатической
амилазы, эластазы в крови, а также ЛДГ-3.
При ультразвуковом исследовании —
увеличение и отек паренхимы поджелудочной
железы.
Дифференциальный
диагноз
необходимо проводить с острым аппендицитом,
кишечной непроходимостью, перфорацией
полых органов.
Прогноз.
При простой (отечной) форме острого
панкреатита комплексная терапия приводит
к полному выздоровлению. При деструктивной
форме прогноз серьезный.
Лечение.
Терапия острого панкреатита должна
быть комплексной и в основном
консервативной. Назначают строгий
постельный режим, холод на живот, голод
на 1—3 сут или малокалорийную диету на
фоне инфузионной дезинтоксикационной
терапии. Диета должна быть механически
и химически щадящей, исключаются
сокогонные продукты (соки, фрукты, овощи,
легкорастворимые углеводы); прием пищи
дробный — 4—6 раз в день. Показано
парентеральное введение жидкостей
(солевые растворы, 5—10 % растворы глюкозы
с инсулином) до 1—3 л, препаратов калия,
кальция, низкомолекулярных плазмозаменителей
(ге-модез, реополиглюкин), белковых
препаратов (плазма, 10 %, 20 % растворы
альбумина), введение антиферментных
препаратов (трасилол, контрикал, гордокс),
доза которых зависит от тяжести процесса
(20 000— 50 000 ЕД и более). Назначают
холинолитические, спазмолитические и
ганглиоблокирующие препараты, купирующие
болевой синдром и спазм сфинктера Одди
(но-шпа, папаверин, платифиллин, атропин,
метацин, ганглерон; дозы см. Язвенная
болезнь), анальгетические
средства (анальгин, баралгин), показана
паранефральная блокада. При упорной
рвоте применяют назогаст-ральный зонд
с постоянным откачиванием желудочного
содержимого и введением щелочных вод
(боржом), растворов бикарбоната натрия.
Назначают противовоспалительные
(антибиотики), антигистаминные (пипольфен,
димедрол, супрастин, тавегил и др.) и
мочегонные (диамокс, фуросемид и др.)
препараты. При необходимости проводят
дегидратационную терапию. Отсутствие
эффекта от консервативного лечения в
случаях развития деструктивной формы
и наличие симптомов перитонита являются
показаниями к оперативному лечению.
Панкреатит
хронический.
В возникновении заболевания имеют
значение те же факторы, что и при остром
панкреатите. Он может быть исходом
острого или развиться на фоне хронических
заболеваний органов пищеварения
(дуоденит, холецистит, язвенная болезнь,
желчекаменная болезнь, гепатит, цирроз
печени). Выделяют панкреатит рецидивирующий
и с постоянным болевым синдромом; может
наблюдаться латентное течение хронического
панкреатита. Кроме того, хронический
панкреатит может сопровождать хронические
заболевания других органов и систем,
например хронический гломерулонефрит.
Клиническая
картина.
Характерно наличие болевого и
диспепсического синдромов. Боли
локализуются в верхней половине живота,
иногда иррадиируют в левую лопатку,
спину, плечо, часто сопровождаются
рвотой, тошнотой, неустойчивым стулом
(поносы, запоры), резким снижением
аппетита и потерей массы тела. Боли
могут носить приступообразный характер,
длиться от нескольких часов до 2—5 дней
или быть постоянными. Характерны болевые
ощущения в левом подреберье и эпигастральной
области, в зонах Мейо—Робсона, Шоффара;
отмечаются кожная гиперестезия в области
левого подреберья (симптом Кача),
положительный симптом «поворота»
(исчезновение или уменьшение болезненности
при пальпации в области проекции
поджелудочной железы в положении на
левом боку). Иногда выражены левосторонний
френикус-симптом, признак Гротта
(уменьшение кожной складки на животе
слева от пупка). Частыми симптомами
болезни являются астеновегетативные
жалобы.
Диагноз.
Основывается на клинических и
па-раклинических проявлениях заболевания
(исследование ферментов поджелудочной
железы в крови, моче и дуоденальном
содержимом). Уровень ос-амилазы и
панкреатической амилазы в крови и моче
во время обострения хронического
панкреатита обычно повышен. При стихании
процесса происходят нормализация уровня
а-амилазы и снижение панкреатической
амилазы. Внешнесекреторная функция
поджелудочной железы характеризуется
повышенным, либо нормальным объемом
секреции и бикарбонатной щелочности и
повышением ферментов в дуоденальном
соке в ответ на стимуляцию секретином
и панкреозимином (гиперсекреторный тип
секреции), либо снижением уровня
панкреатических ферментов при нормальном
объеме секреции и бикарбонатов
(гипосекреторный тип). Отмечается и
нормальный тип секреции. Определенное
значение имеют прозериновый,
гликоамилолитический и солянокислый
тесты, а также гликемические кривые с
2 нагрузками (диабетическая, или плоская,
кривая). Рентгенологическое исследование
— дуоденография с искусственной
гипотонией — позволяет выявить изменения
в постбульбарной части кишки (расширение
и смещение петли двенадцатиперстной
кишки, явления папиллита, дуоденит,
дискинезия и дуоденостаз). Ду-оденофиброскопия
выявляет состояние фатерова соска и
двенадцатиперстной кишки. Ангиография
и панкре-атохолангиография показаны
для выявления локальных поражений
поджелудочной железы (киста, опухоль,
аномалия развития). Эхографические
признаки хронического панкреатита
зависят от формы и фазы процесса. При
обострении определяют увеличение и
отек паренхимы железы, при стихании
процесса и ремиссии — нормальные размеры
железы, множественные очаги уплотнения.
Радиоизотопное исследование детям не
проводится! Копрологическое исследование
выявляет стеаторею (нейтральный жир),
креаторею (непереваренные мышечные
волокна), непереваренный крахмал.
Дифференциальный
диагноз
необходимо проводить с заболеваниями
желудка, двенадцатиперстной кишки,
«реактивным» панкреатитом, диспанкреатизмом.
Лечение.
Должно быть комплексным. В период
обострения заболевания назначают
постельный режим. Диета с повышенным
содержанием белка, химически и механически
щадящая, длительностью не менее 3 нед
(см. Острый
панкреатит). Больным
с тяжелым обострением заболевания
рекомендуется голод в течение 1—3 дней
с постепенным расширением диеты. Показано
применение холинолитических,
спазмолитических, анальгетических,
противовоспалительных и антигиста-минных
препаратов (см. Острый
панкреатит). Большое
значение придается заместительной
терапии; на длительный период назначают
панкреатин по 1 г 4 раза в сутки в течение
6 мес или мезим-форте, полизим, фестал,
панзинорм по 1 г 1—3 раза в день во время
или после еды, курсами по 3—2 нед с
3—4-недельным перерывом, всего 4—5 курсов
в год. Применяют также желчегонные
средства (бессмертник, желчегонный чай,
сорбит, ксилит), препараты кальция,
метаболитный комплекс (см. Язвенная
болезнь), седативные
и обволакивающие препараты, (алмагель),
анаболические и сте-роидные гормоны
(неробол — 0,0025—0,005 г 1 раз в день под
язык в течение 3 нед; ретаболил — 25—50
мг 1 раз в 10 дней, всего 3—4 инъекции;
преднизолон коротким курсом), а также
стимулирующую терапию (нативная плазма).
Большое значение придается назначению
пентоксила, который обладает
противопро-теолитическим и
противовоспалительным свойствами, дают
по 0,05—ОД г 3 раза в день после еды в
течение 3—4 нед под контролем анализа
крови. По показаниям при резко выраженном
болевом синдроме применяют антиферментные
препараты. В период ремиссии заболевания
необходимо назначать противорецидивное
лечение: диета № 5 в течение 6—12 нед,
исключение физической нагрузки,
ферментные препараты в течение не менее
6 мес после приступа и далее курсами по
2 мес после небольших обострений;
желчегонные препараты по 2 нед каждого
месяца, курсы антибактериальной терапии
2—3 раза в год. Физиотерапия при обострении
заболевания противопоказана, при
стихании процесса и ремиссии возможно
лечение ультразвуком и ДМВ.
Санаторно-курортное лечение показано
только при стойкой ремиссии (без
назначения тепловых физиопроцедур).
Источник


