Эндопротезирование при язве желудка
Эндопротезами называют искусственно произведенные приспособления, предназначенные для замены определенных внутренних органов человека и полноценно выполняющие их функцию. Так протезы тазобедренных суставов позволяют пациентам, перенесшим операцию, выполнять весь тот комплекс движений, который выполняют люди без патологий в этой области. Кроме того, протезирование избавляет от болей и дискомфорта, благодаря чему становиться возможным возвращение к полноценной активной жизни.
Такой вид вмешательства может быть показан во многих случаях: при заболеваниях опорно-двигательного аппарата или после перелома шейки бедра, если его двигательная функция была частично или полностью утрачена.
Несмотря на все результаты, которых достигают при помощи операции, назначают ее не всегда. Дело в том, что она имеет множество противопоказаний и факторов риска.
Основные (абсолютные) противопоказания
Абсолютными противопоказаниями считаются те, наличие которых однозначно препятствует проведению операции. В данных ситуациях она либо бесполезна, либо существует высокая вероятность усугубления уже имеющихся патологий.
К таким случаям относят:
- Клинические состояния, при которых пациент не имеет способности самостоятельно передвигаться, но причина этого не связана с дефектом тазобедренного сустава. Проводить процедуру нецелесообразно, так как возобновить двигательную активность человека она не поможет.
- Хронические заболевания в стадии декомпенсации (этап, при котором приспособительные механизмы какого-либо органа исчерпали свои возможности, и он больше не может функционировать нормально из-за присутствующего дефекта). Препятствием к хирургическому вмешательству может быть наличие:
- сердечной недостаточности (3-я ступень);
- тяжелых пороков сердца с выраженным нарушением ритма;
- трехпучковой или предсердно-желудочковой блокады 3-ей степени (патология проводимости);
- расстройств мозгового кровообращения на фоне неврологического дефицита;
- болезней мочевыделительной системы, при которых, в том числе, нарушена азотовыделительная функция почек;
- почечной недостаточности 2-ой или 3-ей степени;
- печеночной недостаточности 2-ой или 3-ей степени;
- патологии органов эндокринной системы (щитовидная железа, надпочечники и др.), не поддающихся лечению (например, сахарный диабет);
- хронических заболеваний легких, при которых ярко выражена дыхательная недостаточность (астмы, эмфиземы, пневмосклероза, бронхоэктатической болезни и т.д.);
- воспалительных процессов в области пораженного тазобедренного сустава (кости, кожа или мягкие ткани);
- инфекции в прилегающей к суставу зоне в активной или латентной фазе (давность до трех месяцев);
- очагов хронических инфекций в организме, требующих санации (гайморит, отит, кариес, кожное заболевание, тонзиллит и др.);
- ВИЧ-инфекции;
- септических реакций и состояний (связано с высоким риском возникновения нагноения в районе эндопротеза);
- пареза или паралича конечности;
- выраженного остеопороза на фоне недостаточной прочности костей или незрелости скелета (операция по эндопротезированию не сможет уберечь таких пациентов от опасности переломов);
- полиаллергии (перекрестных аллергических реакций на различные лекарственные препараты);
- дефекта бедренной кости, связанного с отсутствием в ней мозгового канала;
- тромбофлебита или тромбоэмболии нижних конечностей в острой форме;
- психических или нейромышечных расстройств;
- технической невозможности установки протеза.
Относительные
Относительными противопоказаниями считаются факторы, которые не препятствуют установке протеза, но являются поводом проведения для более детальных исследований и рассмотрения возможности операции в индивидуальном порядке.
К таким показаниям принято относить случаи:
- онкологических заболеваний;
- хронических соматических патологий (иногда);
- печеночной недостаточности легкой формы;
- гормональной остеопатии;
- некоторых технических трудностей установки протеза;
- ожирения 3-ей степени.
Современные разработки в области медицины и ортопедии позволяют проводить уникальные операции даже при наличии этих факторов. Со временем многие особенности и вовсе перестают причислять к противопоказаниям.
Реализация индивидуального подхода
Сейчас каждый медицинский работник понимает, что все случаи заболеваний или травм имеют свои особенности и требуют индивидуального рассмотрения. Если раньше относительные противопоказания являлись причиной для однозначного отказа в проведении эндопротезирования, то сегодня шанс вернуться к полноценной жизни есть у гораздо большего числа пациентов. При общении с больными специалисты выясняют, какой образ жизни вел человек до обращения за медицинской помощью, имеет ли он какие-либо генетические особенности и предрасположенности и т.д.
Особого внимания заслуживают ситуации, когда протез желает установить пациент, страдающий 3-ей степенью ожирения.
Дело в том, что послеоперационный период у таких людей ничем не отличается от аналогичного периода у тех, кто проблем с лишним весом не имеет. Но повышенная механическая нагрузка на имплантат может привести к его быстрому повреждению; а расшатывание является поводом для повторного вмешательства и замены устройства.
Эндопротезирование колен в Чехии: гарантии, цены, реабилитация, отзывы и статистика.
Узнать подробнее
Малоинвазивное эндопротезирование в Чехии: врачи, реабилитация, сроки и цены.
Узнать подробнее
Важно понимать, что иногда люди хотят избавиться от лишних килограммов, но не могут этого сделать в силу каких-либо особенностей организма. Нередко причиной набора веса является именно тот дефект, который требует протезирования, ведь для похудения необходима двигательная активность. Поэтому таких пациентов сейчас тоже оперируют, если других причин для отказа нет.
После хирургического вмешательства люди, безуспешно борющиеся с лишним весом долгие годы, начинают худеть. Сама процедура является мощнейшим стрессом для организма, препараты для облегчения болевого синдрома тоже этому способствуют, как и постепенное увеличение физических нагрузок в период реабилитации. А нагрузку на имплантат помогают снизить костыли.
Технические трудности (искривленные и очень узкие костномозговые каналы бедренных костей или тонкие кости таза) тоже препятствуют проведению эндопротезирования все реже. Эти особенности сегодня учитывают практически все известные производители устройств, компенсирующих врожденные и приобретенные дефекты строения суставов.
Главное, что определяет возможность протезирования – соотношение риска и пользы. Если патология исключает возможность нормального передвижения, а риск минимален – операция, вероятнее всего, будет проведена. При этом обо всех возможных последствиях пациента и его близких родственников предупреждают заранее, так их решение тоже имеет очень большое значение, и оно должно быть осознанным и обдуманным.
Источник
У любого метода лечения заболеваний позвоночника и сустава есть широкий перечень противопоказаний. Поэтому на подготовительном этапе проводится ряд лабораторных и инструментальных исследований для оценки общего состояния здоровья пациента. При обнаружении гастрита больному может быть отказано в проведении операции.
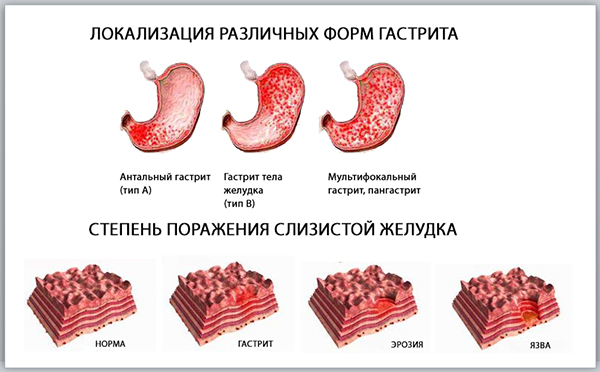
Гастрит и хирургическое лечение опорно-двигательного аппарата
Показания к эндопротезированию суставов, артропластике, спондилодезу, устранению межпозвоночной грыжи бывают относительные и абсолютные. В последнем случае хирургическое лечение не проводится из-за высокого риска развития постоперационных осложнений. Они являются прямой угрозой не только для здоровья пациента, но и для его жизни.
Гастрит — относительное противопоказание к хирургическому вмешательству. Это означает, что оно может быть выполнено после проведения лечения желудочной патологии. Целью терапии становится выздоровление больного или достижение устойчивой ремиссии, для которой характерно полное отсутствие симптомов.
Не при всех формах гастрита пациенту может быть отказано в оперировании суставов и позвоночника. Решение о допуске принимает не гастроэнтеролог, а хирург-ортопед и анестезиолог. Они учитывают вид гастрита, его стадию и причину развития, интенсивность симптомов. Важное значение имеет реакция организма больного на фармакологические препараты, используемые для анестезии.
Инфекционный гастрит
Так называется воспаление слизистой желудка, возникшее в результате ее поражения патогенными микроорганизмами. Патология может быть как острой, так и хронической вялотекущей. Ее характерные симптомы — отрыжка, тошнота, рвота, метеоризм, понос, острые боли, жжение и тяжесть в подложечной области. Такая форма гастрита не внесена в список противопоказаний к хирургическим вмешательствам на опорно-двигательном аппарате. Но в нем присутствуют такие ограничения:
- инфекции в прилегающем к суставу или отделу позвоночника участке в активной или латентной фазе;
- воспалительные процессы в области пораженного сустава или позвоночного сегмента;
- очаги хронических инфекций в организме, требующих санации.
А причинами развития инфекционного гастрита являются не только спиралевидные бактерии Helicobacter pylori, паразитирующие в желудке. Слизистая поражается и стафилококками, стрептококками, протеем, кишечной палочкой, цитомегаловирусами, возбудителями грибковых заболеваний. Гастрит может возникнуть на фоне гриппа, кори, дифтерии, туберкулеза, вторичного сифилиса. Спровоцировать его развитие способны сальмонеллы, шигеллы, клебсиеллы, иерсинии, проникающие в желудок с продуктами питания.
Опасность патологии заключается в высокой вероятности распространения инфекционных агентов по всему организму с формированием вторичных воспалительных очагов. Любое хирургическое вмешательство становится своеобразным стрессом для всех систем жизнедеятельности человека и может сопровождаться снижением иммунитета. Существует риск проникновения активизировавшихся микроорганизмов в прооперированную область. При развитии острого воспалительного процесса возникнут тяжелые осложнения, вплоть до отторжения установленного искусственного сустава.
Эрозивный гастрит
Это острое или хроническое воспаление желудка, для которого характерно формированием эрозий слизистой оболочки. Клинически оно проявляется болями в животе, тошнотой, рвотой, изжогой, метеоризмами, примесями крови в стуле и рвотных массах. Эрозивный гастрит плохо поддается лечению и быстро переходит в хроническую форму. Заболевание нередко развивается на фоне сильного стресса, поэтому время от времени могут открываться острые кровотечения. А в подобном состоянии пациенту будет обязательно отказано в любом хирургическом вмешательстве, в том числе проведении операции при болезни Бехтерева.
Эрозия — дефект слизистой, способный под воздействием определенных факторов переродится в язву. Во время операции даже у абсолютно здорового человека могут формироваться эрозии вследствие стресса. А при наличии эрозивного гастрита риск желудочного кровотечения и развития угрожающего жизни состояния возрастает многократно.
Для обеспечения доступа к операционному полю хирург рассекает мягкие ткани. Это приводит к кровотечениям, которые сразу же устраняются. Но в результате уже поступивших в ЦНС сигналов запускается процесс разжижения крови. У пациентов с эрозиями или язвами могут открыться кровотечения, которые останутся незамеченными.
Что делать, если в операции отказано
Если хирург-ортопед или анестезиолог отказали пациенту в хирургическом лечении, следует обратиться к гастроэнтерологу. После тщательного обследования будет проведена комплексная, поэтапная консервативная терапия.
Использование современных фармакологических препаратов позволяет в короткие сроки устранить не только симптомы гастрита, но и восстановить целостность слизистой желудка. При инфекционной патологии показан прием антибактериальных, противомикробных, противовирусных или противопаразитарных средств.
Эрозивный гастрит лечится стимуляторами регенерации, гастропротекторами, ингибиторами протонной помпы. При необходимости используются:
- электрокоагуляция;
- клипирование кровеносного сосуда.
Длительность терапии зависит от вида гастрита и количества уже развившихся осложнений. Патологии 1 степени тяжести излечиваются за 2-4 недели. А при выраженном поражении слизистой желудка воспалением может потребоваться несколько месяцев.
Если после повторного обследования не обнаружено эрозий или инфекционных возбудителей в биологических образцах, то следует с последними результатами диагностики обратиться к хирургу-ортопеду. Будет назначено проведение плановой операции при остеохондрозе, спондилоартрозе, межпозвоночной грыже.
Изменить город
Клиники Москвы

Он Клиник
Многопрофильный медицинский центр
Первичная стоимость приёма — низкая

МедЦентрСервис
медицинская клиника
Первичная стоимость приёма — высокая
Источник
Случается, что при суставных заболеваниях рекомендуется замена подвижных соединений на протез. Однако существуют противопоказания к эндопротезированию — абсолютные, при которых замещение костных сочленений не проводится и относительные, когда вопрос хирургического вмешательства решается индивидуально исходя из состояния здоровья пациента. Если операция проведена, больному следует придерживаться ограничений, что не мешает в целом вести полноценный образ жизни.

Показания к эндопротезированию
Перед операцией необходимо провести тщательную подготовку: снизить вес, укрепить мышцы, нормализовать работу кишечника.
Если по причине суставных недугов ткани подвижного соединения полностью разрушаются и утрачивают функциональность, применяется эндопротезирование. Показания к операции следующие:
- все степени деформирующего артроза коленного сустава и других крупных сочленений;
- коксартроз;
- неинфекционный некроз тазобедренных костей;
- болезнь Бехтерева;
- перелом шейки бедра у пожилых людей;
- злокачественные новообразования в суставах;
- разрушение хряща;
- ложный сустав.
Внедрение протеза имеет следующие преимущества и недостатки:
 После проведения операции человек может полноценно жить.
После проведения операции человек может полноценно жить.
- Плюсы:
- устранение болевых ощущений;
- осуществление движений в полном объеме;
- возможность жить полноценной жизнью;
- восстановление трудоспособности.
- Минусы:
- риск инфицирования во время операции;
- возникновение послеоперационных осложнений;
- замещение эндопротеза каждые 10—15 лет;
- ограниченность подвижности.
Вернуться к оглавлению
Какие ограничения соблюдать после операции?
Если состоялось эндопротезирование тазобедренного сустава, пациенту рекомендуется придерживаться следующих правил:
 После замены сочленения нельзя сидеть на низких стульях и сгибать ногу в колене более, чем на 90 градусов.
После замены сочленения нельзя сидеть на низких стульях и сгибать ногу в колене более, чем на 90 градусов.
- Не сгибать конечности больше, чем под прямым углом. Неправильное положение тела провоцирует вывих имплантата. Чтобы этого не произошло, следует не делать таких движений:
- приседать;
- садиться так, чтобы колени находились выше уровня пояса;
- низко наклоняться, а держать спину ровно.
- Индивидуально подбирать кресла и стулья.
- Использовать костыли, трости или ходунки. Дополнительные приспособления нужны первые 2 недели после внедрения протеза, особенно во время подъема и спуска по лестнице. Пациенту следует контролировать, чтобы прооперированная нога была ровной.
- Носить ортопедические чулки и принимать антикоагулянты. Чтобы предотвратить риск образования тромбов, рекомендуется применение лекарств, способствующих разжижению крови: гепариновая мазь, «Кардиомагнил», «Эскузан». Все медикаменты назначает врач, заниматься самолечением небезопасно.
- Запрещено переворачиваться на живот в первые послеоперационные дни.
- Проводить ежегодный рентгенологический контроль.
Вернуться к оглавлению
Эндопротезирование и противопоказания
Когда устанавливать протез запрещено?
Абсолютные противопоказания к операции по замене тазобедренного сустава следующие:
 Хирургическое вмешательство не проводится при остеопорозе.
Хирургическое вмешательство не проводится при остеопорозе.
- паралич нижних конечностей, не связанный с патологией костей бедер;
- остеопороз;
- неизлечимые эндокринные заболевания;
- коронарная, дыхательная, почечная или сердечная недостаточность;
- очаги инфекций во всем организме;
- аллергическая реакция на медикаменты;
- острые тромбофлебиты;
- воспаления в области бедра;
- иммунодефицит;
- сепсис.
Вернуться к оглавлению
Относительные противопоказания
Если операция по эндопротезированию осуществима, но есть отклонения в состоянии здоровья пациента, врач назначает индивидуальное обследование. Сомнения в благополучном исходе могут вызывать следующие заболевания:
- раковая опухоль;
- нарушения работы печени в легкой форме;
- избыточная масса тела;
- технические затруднения.
Перед установкой эндопротеза необходимо избавиться от ожирения, поскольку лишний вес составляет дополнительную нагрузку на больной сустав и может спровоцировать нестабильность аппарата. Если физические упражнения выполнять трудно, следует питаться дробно низкокалорийной пищей и соблюдать питьевой режим, а также полноценно высыпаться. Если нет противопоказаний, можно посетить баню или сауну.
Источник
Предоперационная подготовка представляется важным фактором достижения успешного результата приэндопротезировании суставов, так как именно на этом этапе выясняются насущные проблемы и формулируются требуемые решения. С больным необходимо провести детальное обсуждение, затрагивающее преимущества, риск, альтернативы, результаты и осложнения эндопротезирования сустава. Хорошо осведомленный больной становится активным и старательным участником лечения как до, так и после оперативного вмешательства.
Обследование пациентов обычно начинается амбулаторно и включает осмотр терапевта и по показаниям — невропатолога, кардиолога, эндокринолога, пульмонолога, уролога, гастроэнтеролога и других специалистов; клинические анализы крови и мочи, биохимическое исследование крови, инструментальные обследования (флюорография, ЭКГ).
При понимании важности дооперационной оценки состояния жизненно важных систем: центральной нервной, сердечно-сосудистой, дыхательной; печеночной и почечной функций; значения дополнительных исследований, коррекции обнаруженных дефицитов и премедикации — меняется отношение к роли врача-анестезиолога. Пациенты начинают видеть в анестезиологе специалиста, который обеспечит их безопасность в ходе операции применением на аргументированных основаниях оптимального вида анестезии. Этому способствуют беседы при предоперационном посещении, способные уменьшить опасения пациента в ожидании связанных с хирургическим вмешательством неприятных переживаний и осмотр анестезиолога. В представлении больного анестезиолог является органичным участником дооперационного лечения, хирургической и послеоперационной бригад, наравне с хирургами, врачами палат послеоперационного наблюдения и интенсивной терапии.
Перед эндопротезированием крупного сустава все больные должны иметь подробную историю болезни с описанием данных обследования, заключением терапевта и других консультантов. Взвешивается целесообразность избранного хирургического вмешательства в соответствии с клиническим состоянием больного. Определяются факторы, которые могут вызвать осложнения во время операции или после нее, и составляется оптимальный план лечения. Состояние сердечно-сосудистой и дыхательной систем больного имеет первейшее значение.
В серии наблюдений В.М. Кустова из 1632 пациентов с дегенеративно-дистрофическими заболеваниями тазобедренных суставов людьми зрелого, пожилого и старческого возраста с тяжелой полиорганной патологией были 1518 человек (или 93,0%). Наиболее частыми из сопутствующих заболеваний у них являлись распространенный атеросклероз с поражением коронарных артерий и мышцы сердца (56,0%), гипертоническая болезнь II-III стадии (68,8%), пиелонефрит и другие болезни мочевыводящей системы (5,1 %), сахарный диабет. Сопутствующая патология выявлена при комплексном обследовании у 83,8% больных, почти половине из них (43,8%) требовалась предоперационная подготовка. Сходная картина наблюдалась и другими авторами.
Со стороны бронхолегочной системы преобладали хронический бронхит, эмфизема легких, бронхоэктатическая болезнь, пневмосклероз, нарушения вентиляции легких и газообмена с пониженным коэффициентом использования кислорода и дыхательной недостаточностью.
Наличие значительных изменений сердечно-сосудистой системы (выраженный атеросклероз, гипертоническая болезнь) считается относительным противопоказанием к любым операциям, сопровождающимся тяжелой операционной травмой и значительной кровопотерей, в том числе и реконструктивным вмешательствам на тазобедренном суставе.
И.В. Барабаш на основании исследования состояния сердечно-сосудистой системы в зависимости от возраста делит больных коксартрозом на три группы. Лицам до 45 лет специфическая подготовка, как правило, не требуется. Больным в возрасте от 45 до 59 лет с учетом результатов ЭКГ необходимо этиопатогенетическое лечение в течение 2-3 недель, а пожилым пациентам (60 лет и старше) нередко нужна длительная предоперационная терапия, направленная на достижение устойчивой компенсации их состояния.
Следует подходить с настороженностью к поражениям пищеварительной системы, поскольку длительный прием многими больными неспецифических противовоспалительных препаратов может привести к возникновению эрозивного гастрита и бессимптомных язв желудка. Для их выявления определяют базальную кислотность, проводят фиброгастродуоденоскопию. Заболевания желудочно-кишечного тракта, включая язвенную болезнь и кровотечение из желудочно-кишечного тракта в анамнезе, требуют изменения схемы профилактики тромбэмболических осложнений.
Большое значение имеет состояние мочеполовой системы. У многих больных в анамнезе имеет место инфекция мочевых путей, у некоторых — с хроническим течением. Задержка мочеиспускания является обычным послеоперационным осложнением у старых больных и часто требует инструментального вмешательства. Тщательная оценка состояния и лечение воспалительных заболеваний мочевыделительной системы должны быть предприняты задолго до операции.
А.Н. Веденский с соавторами подчеркивали важность тщательного контроля за процессами свертывания крови в до- и послеоперационном периодах и советовали шире проводить такие инструментальные исследования, как допплерография, окклюзионная плетизмография, а в случае развития послеоперационного тромбоза глубоких вен нижней конечности прибегать к рентгеноконтрастной флебографии. Тромбэмболическая болезнь представляет собой значительный процент послеоперационных осложнений.
Предоперационная оценка опасности развития или обострения инфекции очень важна как для хирурга, так и для анестезиолога. Больных с ревматоидным артритом, предшествующими операциями, использованием гормональных препаратов, выраженным ожирением, сахарным диабетом, метастатической болезнью можно отнести в группу риска по частоте возникновения инфекции.
Использование в анамнезе гормональных препаратов, приведшее к нарушению функции надпочечников, может потребовать заместительной терапии. Длительное применение или нерациональное использование гормональных препаратов может замедлить процесс заживления послеоперационной раны или спровоцировать воспалительные осложнения в области операции. Нарушения функции щитовидной железы необходимо скорректировать до операции, а хирургическое вмешательство отложить до ее нормализации. Патология паращитовидных желез с сопутствующим нарушением кальциевого обмена может в последующем вызвать осложнения. Течение сахарного диабета необходимо тщательно контролировать и совместно с эндокринологом составить детальную схему применения антигипергликемических препаратов и инсулина, чтобы избежать осложнений во время и после операции.
Все пациенты групп риска проходят интенсивную предоперационную подготовку, им назначаются, помимо проводимых каждому пациенту общекпинических анализов, дополнительные лабораторные тесты, включающие микробиологический анализ мочи с выявлением флоры и чувствительности её к антибиотикам, определение электролитов крови, функции печени и скорости свертывания крови.
Схемы коррекции наиболее часто встречающихся нарушений представлены И.В. Барабаш, Н.В. Корниловым с соавторами. При артериальной гипертензии назначают гипотензивные средства в сочетании с бетаблокаторами и мочегонными, при коронарной недостаточности — коронаролитики и препараты, улучшающие метаболизм миокарда. Для купирования сердечной недостаточности, кроме последних, применяют сердечные гликозиды, мочегонные, антиаритмические средства, бетаблокаторы. При патологии печени для нормализации её функции используют инфузии глюкозы (фруктозы) с инсулином, гепатопротекторы, антиоксиданты, антигипоксанты в сочетании с диетой. Нарушения со стороны мочеполовой системы ликвидируют диетой, уросептиками, по показаниям — антибиотиками.
Так как эндопротезирование тазобедренного сустава является плановой операцией, благоразумно отложить его до тех пор, пока не будут оценены все особенности состояния больного, излечены сопутствующие острые заболевания, и пока как хирург, так и анестезиолог не будут полностью удовлетворены состоянием больного.
Заблаговременное выявление сопутствующих заболеваний позволяет назначить соответствующую предоперационную терапию с целью профилактики возможных осложнений или отказаться от тяжёлого оперативного вмешательства в пользу менее травматичного.
Пациенты с нестабильностью суставов и болями, лишающими их сна, могут настаивать на замещении сустава, несмотря на обусловленный исходно существующими тяжелыми соматическими заболеваниями серьёзный риск периоперационных осложнений и угрозу самой жизни. Распространенным явлением следует признать недооценку больными тяжести имеющихся у них заболеваний, отсутствие представлений об их влиянии на течение интра- и послеоперационного периодов; возможно сознательное сокрытие части информации об имеющейся патологии.
При лечении пострадавших со свежими переломами шейки и проксимального отдела бедренной кости, исходя из оценки их предоперационного состояния и возможности успешной реабилитации, приходится делать выбор между тотальным и однополюсным эндопротезированием или металлоостеосинтезом. Увеличение продолжительности операции и объема кровопотери, приемлемые для одних пациентов, могут стать трудно преодолимыми для других.
Исходно здоровый пациент преклонного возраста при отсутствии иных повреждений вследствие травмы, вызвавшей перелом шейки бедра, может рассматриваться как кандидат для тотального эндопротезирования.
Хирурги вправе рассчитывать на то, что их коллеги-анестезиологи объективно оценят состояние пациента, степень риска вмешательства и предложат оптимальный вариант обеспечения операции. Если больной дал согласие на операцию, анестезиологическое пособие планируется таким образом, чтобы в полной мере обеспечить безопасность вмешательства и по возможности предупредить возможные осложнения.
Р.М. Тихилов, В.М. Шаповалов
РНИИТО им. Р.Р. Вредена, СПб
Источник


