Язва желудка в стадии эпителизации
ХРОНИЧЕСКАЯ ЯЗВА.
Проникает в стенку желудка на различную глубину. Разрушает все слои, включая мышечный слой, и доходит иногда до серозного слоя.
- Дно язвы гладкое, иногда шероховатое.
- Края волнообразно приподняты, плотные.
- Серозная оболочка в области язвы утолщена.
- Локализуется преимущественно на малой кривизне. Нижней трети тела и угла желудка.
- Размеры от 1 до 4см.
- И отмечено, что чем проксимальнее расположена язва, тем её размеры крупнее.
Микроскопическая картина:
- в период обострения: в области дна и краёв язвы появляется зона фибриноидного некроза. Зону некроза отграничивает, грануляционная ткань с большим количеством тонкостенных сосудов. Глубже, вслед за грануляционной тканью располагается грубоволокнистая рубцовая ткань.
- В период ремиссии наблюдается обратная микроскопическая картина: зону некроза прорастает грануляционная ткань, которая созревает в грубоволокнистую рубцовую, нередко наступает эпителизация язвы. В сосудах, расположенных в области язвы, развивается склероз стенки и облитерация просвета.
Таким образом, язвенная болезнь желудка ведёт к усилению рубцовых изменений в желудке и усугубляет нарушение трофики его тканей.
Вновь образованная рубцовая ткань при очередном обострении легко разрушается.
ЭНДОСКОПИЧЕСКИЕ ПРИЗНАКИ ХРОНИЧЕСКОЙ ЯЗВЫ.
1. Форма чаще овальная или округлая, реже линейная, щелевидная.
2. Края гладкие, чёткие, равномерно отграничены от окружающей слизистой.
3. Отсутствие инфильтрации окружающей слизистой оболочки — отёк!
4. Одинаковая окраска краёв и окружающей язву слизистой оболочки, нередко геморрагические /подслизистые/ пятна.
5. Дно гладкое, часто покрыто налётом жёлтого или серого цвета.
6. Дно и края язвы резко отграничены друг от друга по окружности.
7. Кровоточивость чаще дна язвы.
8. Конвергенция складок слизистой оболочки к язве видна равномерно по всей окружности и доходит до её краёв.
9. Деформация стенки в области язвы встречается довольно часто, но имеет более ограниченный характер, нередко наблюдается втяжение стенки в области язвы — в виде «шатра».
10. При прицельной биопсии ригидность краёв язвы отмечается редко. Фрагментации при взятии биопсии нет.
Пути заживления язвы, 4 варианта:
1. Заживление путём эпителизации от периферии к центру, причём язва сохраняет округлую или овальную форму.
2. Заживление через стадию линейной язвы, перпендикулярной малой кривизне.
3. Заживление путём разделения на 2 “зеркальные” или «целующиеся» язвы.
4. Заживление через стадию линейной язвы параллельной малой кривизне /для глубоких/. Язвы, заживающие по 2-3 типу — чаще рецидивируют.
Каллезная язва — это язва не склонная к заживлению, с плотными краями и дном. Склонна к перерождению в рак. По направлению от привратника к кардиальному отделу склонность к малигнизации увеличивается в 5 раз, т.е. чем выше в желудке расположена язва, тем более вероятен её злокачественный характер .
Старческая язва — одиночная, плоская с невыраженными признаками воспаления вокруг. Встречается на фоне атрофического гастрита, похожа на изьязвившийся рак. Заживает через 1-2 мес. без деформации стенки. Не склонна к рецидивам.
Щелевидная или траншееподобная язва встречается у пациентов старше 60 лет при сохранённой желудочной секреции. Локализуется по малой кривизне желудка. В длину может достигать 10см.
Особенности изъязвлений желудка и двенадцатиперстной кишки в зависимости от типа хронического гастрита
| Морфологические изменения слизистой оболочки желудка | Интерпретация |
|---|---|
Нормальная слизистая оболочка | Язвенная болезнь невозможна. При наличии язвы она вероятнее всего вызвана употреблением НПВП |
| Хронический антральный или пангастрит, в фундальном отделе атрофии нет (+ бульбит) | Язвенная болезнь возможна или даже имеется; риск ее возникновения велик |
| Хронический пангастрит с атрофией в фундальном отделе | Язвенная болезнь 12п кишки невозможна. Язвенная болезнь желудка возможна, хотя ее вероятность мала |
| Хронический пангастрит или фундальный гастрит + выраженная атрофия в фундальном отделе | Язвенная болезнь невозможна; если имеется язва, то, скорее всего, она злокачественная |
В связи с вышеизложенным, и после открытия H.pylori возникло понятие, которое находит всё больше и больше сторонников о «гастритассоциированной язвенной болезни» как о наиболее частом её варианте. G.Borsch (1987) в этом тандеме «гастрит-язва» на первое место ставит гастрит и формулирует это следующим образом:
- «язвы желудка и двенадцатиперстной кишки — не просто нарушение целостности эпителия, а эпизодическое и рецидивирующее осложнение, накладывающееся на более выраженные и диффузные поражения слизистой оболочки, в виде гастрита типа В или гастродуоденита».
Непременное условие хронизации язв — развитие в дне и краях рубцовой ткани, нарушающей трофику новообразованной слизистой оболочки и способствующей рецидивированию язв.
При заживлении хроническая язва проходит 4 стадии.
Выделение этих стадий основано на сопоставлении эндоскопических и гистологических картин:
1. Стадия начального заживления.
Эндоскопически и при изучении с помощью стереоскопического микроскопа для неё характерно наползание эпителия в направлении от краёв к центру и наличие веретенообразных выступов на поверхности. Гистологически отмечается рост призматического эпителия.
2. Стадия пролиферативного заживления (мембранозная регенерация).
Эндоскопическое и стереомикроскопическое исследование выявляет низкие веретеновидные выступы, гистологическое — регенерирующий эпителий, покрывающий одним слоем эти выступы.
3. Стадия палисадного рубца.
Язвенный кратер не виден, на его месте палисадоподобные тяжи, конвергирующие к центру язвы. В ткани рубца много капилляров, появляются незрелые железы типа псевдопилорических.
4. Стадия булыжного рубца.
Названа из-за характерного вида, который имеет новообразованная слизистая оболочка при рассматривании её через эндоскоп или стереоскопический микроскоп. Видны также мелкие ямки. Гистологически выявляется много псевдопилорических желез.
Заживление язв считается полным только при формировании «булыжного» рубца.
Качество заживления язв.
Язвенная болезнь характеризуется не только наличием длительно незаживающей (хронической) язвы, но и, что не менее важно, склонностью её к рецидивированию. При этом обычно рецидивы возникают на месте зажившей язвы.
Оптимальный исход любой репаративной регенерации — реституция, т.е. полное восстановление структуры утраченной ткани.
В желудке реституция наступает при заживлении эрозий и при артефициальных повреждениях после биопсии или эндоскопической полипэктомии.
В отличие от эрозий при язвах разрушается не только слизистая оболочка, но и подлежащие слои. При этом принципиально меняется тип и полнота регенерации.
Все язвы заживают вторичным натяжением с помощью грануляционной ткани. Строение слизистой оболочки полностью при этом не восстанавливается.
Такую картину слизистой оболочки на месте зажившей язвы обозначили термином «субституция» Обычно субституцией обозначают такой исход заживления, при котором участок некроза замещается соединительной тканью, которая в дальнейшем подвергается рубцеванию.
Таким образом, понятие качество заживления определяет не просто полноту регенерации, но и прогноз.
В последние годы установлено, что в восстановлении экстрацеллюлярного матрикса после повреждений ведущая роль принадлежит трансформирующему фактору роста (ТФР).
Усиленная продукция ТФР является причиной избыточного рубцевания. Значение ТФР для качества заживления язв была недавно установлена. Местное введение ТФР в зону язв ускоряло их заживление, но сопровождалось развитием выраженного и грубого склероза на месте зажившей язвы.
В то же время, инъекция антител нейтрализующих ТФР, также ускоряла заживление, но выраженность склероза была значительно меньшей, а качество заживления за счёт этого — более высоким.
Не исключено, что такой путь повышения качества заживления язв сможет найти и клиническое применение. Здесь, правда, важно найти момент, когда целесообразно ввести в дно язвы этот фактор роста. В экспериментах ТФР вводили как бы профилактически, сразу после нанесения на серозную оболочку 100% уксусной кислоты.
Важно решить, следует ли вводить ТФР в активную фазу или в фазу очищения дна язвы.
Синдром Золлингера-Эллисона
Синдром Золлингера-Эллисона характеризуется гипергастринемией, гиперсекрецией HCL, наличием упорно рецидивирующих язв двенадцатиперстной или тощей кишки, диареей и нарушениями переваривания и всасывания.
В США заболеваемость варьирует в пределах 0,1-3 случаев на 1 млн. жителей.
Различают 2 типа синдрома Золлингера-Эллисона.
При 1 типе имеется резко выраженная гиперплазия G-клеток в антральном отделе желудка.
При 2 типе — гормонально активная опухоль (гастринома).
У 80% больных гастриномы располагаются в так называемом «гастриномном треугольнике», ограниченном поджелудочной железой, двенадцатиперстной кишкой и местом впадения пузырного протока в общий желчный проток.
Описаны также гастриномы желудка, печени, яичников, паращитовидных желез и даже лимфатических узлов.
В нормальной поджелудочной железе нет гастринпродуцирующих клеток, и поэтому источник развития гастрином остаётся неясным.
Почти у 1/3 больных гастринома даёт метастазы в лимфатические узлы, в 10-20% — в печень.
Гипергастринемия — непременная составляющая синдрома Золлингера-Эллисона служит причиной гиперплазии париетальных клеток. Связано это с хорошо известным трофическим действием гастрина.
Макроскопически:
- Язвы у большинства больных — одиночные, у 25% — множественные.
- Размеры их обычно не превышают 2 см,
- они нередко осложняются кровотечением и перфорацией,
- как правило, рецидивируют после резекций желудка.
Предотвратить рецидивы может лишь тотальная гастрэктомия или удаление гастриномы.
- Почти у трети больных с синдромом Золлингера-Эллисона наблюдается диарея.
Если удаётся полностью иссечь все источники выработки избыточного гастрина, синдром Золлингера-Эллисона подвергается обратному развитию. При этом не только заживают язвы, но восстанавливается нормальное строение фундальных желез.
Гигантские язвы желудка.
Гигантскими язвами принято называть язвы желудка, диаметр которых превышает 3 см.
Особенности гигантских язв желудка:
- относят к наиболее тяжёлым формам язвенной болезни.
- Они обычно плохо поддаются медикаментозной терапии,
- часто (40-50%) осложняются кровотечениями,
- и пенетрируют в 40-70% в соседние органы.
- Нередко при гигантских язвах желудка встречаются перфорации и желудочноки-шечные свищи.
- Частота гигантских язв желудка по данным эндоскопического исследования составляет 8,6%.
Эндоскопически:
Во всех гигантских язвах желудка можно выделить 2 зоны — центральную и периферическую.
Наличие центральной и периферической зон придаёт гигантским язвам желудка своеобразную трапециевидную форму с широким основанием, обращённым к просвету желудка. Узкая часть направлена к наружной его поверхности.
Значение биопсий в дифференциальной диагностике язв желудка.
Главная задача, стоящая перед морфологом при изучении биоптатов больных с язвой желудка — дифференциальная диагностика между хронической язвой и раком. Как хорошо известно, у многих больных решить эту задачу удаётся только после биопсии.
Затрудняет клинико-эндоскопическую дифференциальную диагностику и то, что изъязвлённая раковая опухоль желудка может, как и обычная доброкачественная язва подвергаться заживлению, правда такое заживление редко бывает полным, но наблюдается оно у 70% больных ранним раком. На месте изъязвления может образоваться обычная грануляционная ткань и слизистая оболочка. В неё вновь прорастает окружающая её опухоль, которая вскоре подвергается повторному изъязвлению.
Из-за того, что рак желудка растёт сравнительно медленно, такие циклы могут повторяться неоднократно.
Есть данные о том, что развитие рака от микроскопического до раннего занимает почти 10 лет.
А от раннего до выраженного с клиническими проявлениями — 16-27 лет.
И что ранний рак 1 типа увеличивает свои размеры вдвое за 6,5 лет, а ранние раки других типов за 2-3 года.
Если желудочный сок разрушает опухоль, а образовавшийся дефект, в процессе репаративной регенерации, замещается «нераковой» слизистой оболочкой, то возникает предположение о возможности «самоизлечения» поверхностного рака.
По-видимому, этим можно объяснить те редкие секционные наблюдения, когда патологоанатом находит метастазы в печени или в лимфатических узлах, а в желудке — доброкачественную язву или постульцерозный рубец.
Возможность заживления изъязвлённых опухолей желудка требует и нового отношения к показаниям для операции.
Ещё недавно было общепринятым положение о необходимости оперативного лечения больных после 4-6 нед. безуспешной консервативной терапии.
Имелось в виду, что если в эти сроки язва не заживает, то она или раковая или может малигнизироваться. Однако сейчас достаточно хорошо известно, что вполне доброкачественные язвы могут не заживать месяцами, а язва-рак «заживать» в обычные сроки.
Поэтому главный метод в дифференциальной диагностике и в определении тактики лечения — гастроскопия с множественными биопсиями.
Биопсии непременно должны быть множественными и из краёв и из дна язвы. Хорошо известно, что карциноматозные изменения могут наблюдаться лишь в отдельных участках дна и краёв изъязвлении, которые могут не оказаться в иссечённом материале. Очень выразительные данные, подкрепляющие это достаточно известное, но к сожалению, не всегда выполняемое требование, иллюстрируют материалы A.Misumi и соавт. (1978).
Они установили, что точность гистологического диагноза рака составила 100% при взятии не менее 6 биоптатов. Если биопсия производилась только из центра «поражения», число положительных находок снижалось до 48,5%, из наружного края до 19,6% и из зоны вокруг «поражения» до 1,6%;
Врач должен знать, что иссечение 1-2 кусочков при язвах недопустимо. При отсутствии в них элементов опухоли в медицинских документах будет значиться, что «при гистологическом исследовании признаков злокачественного роста не обнаружено». Хорошо известно, как подобная запись снимает столь необходимую онкологическую настороженность клинициста и как это может надолго затянуть установление истинного диагноза.
Поэтому в, практической работе следует исходить из положения, которое можно сформулировать следующим образом:
«Одиночная биопсия из язвы может быть не только бесполезной, но и вредной для больного».
Следует иметь в виду, что даже опытному эндоскописту не всегда удаётся по разным причинам иссечь кусочки из краёв и дна изъязвления. В этих случаях патологоанатом не должен ограничиваться просто описанием того, что доставлено в лабораторию. В «Заключении специалиста» необходимо отметить, что в доставленном материале нет ткани из дна и (или) краёв изъязвления.
Подобная запись говорит клиницисту, что биопсия оказалась неинформативной, а задача, которую клиницист поставил, назначая биопсию — невыполненной.
Такое заключение служит показанием к повторной биопсии.
И коротко об
ОСЛОЖНЕНИЯХ ЯЗВЕННОЙ БОЛЕЗНИ
При язвенной болезни различают следующие осложнения:
- кровотечение,
- пенетрация,
- малигнизация,
- прободение,
- язвенно-рубцовые сужения.
- перивисцериты (перигастрит, перидуоденит).
Кровотечение возникает в связи с аррозией стенок сосудов, как правило, в период обострения язвенной болезни. Проявляется яркими клиническими симптомами: рвота кровью, «кофейной гущей», дёгтеобразный стул, гемодинамические нарушения.
Классификация степени активности кровотечения по Forrest по сути является критериями эндоскопического прогноза рецидива кровотечений:
Forrest I. Продолжающееся кровотечение:
Ia) массивное струйное артериальное кровотечение из крупного сосуда;
Ib) умеренное, когда излившаяся кровь из венозного или малого артериального сосуда быстро заливает источник после её смывания и стекает по стенке органа широкой струёй; струйное артериальное кровотечение из мелкого сосуда, струйный характер которого периодически прекращается;
Ic) слабое (капиллярное), слабое подтекание крови из источника, который может быть прикрыт сгустком.
Forrest II. Состоявшееся кровотечение:
IIa) наличие в источнике кровотечения тромбированного сосуда, прикрытого рыхлым сгустком, с большим количеством изменённой крови со сгустками или содержимого типа «кофейной гущи «;
IIb) видимый сосуд с тромбом коричневого или серого цвета, при этом сосуд может выступать над уровнем дна, умеренное количество содержимого типа «кофейной гущи»;
IIc) наличие мелких точечных тромбированных капилляров коричневого цвета, не выступающих над уровнем дна, следы содержимого типа «кофейной гущи» на стенках органа.
Forrest III. Отсутствие видимых в момент осмотра признаков состоявшегося кровотечения.
Прободение /перфорация/ возникает в период обострения, когда язва увеличивается в размере и разрушает все стенки желудка. Имеются наблюдения когда перфорация происходит при получении закрытой травмы живота, а также после эндоскопически х манипуляций. Перфорация язвы ведёт к перитониту и необходимости проведения срочного оперативного пособия.
Эндоскопически в центре язвы определяется «чёрная дыра» или сероза прилежащих органов, сальника. Просвет органа плохо расправляется из-за сброса воздуха через перфоративное отверстие в брюшную полость.
Имеет смысл выполнять срочную ЭГДС пациентам у которых наличие перфорации не вызывает сомнения, для определения локализации язвы и степени рубцового стеноза, так как от этого зависит предполагаемый объём и метод оперативного пособия.
Пенетрация язвы — прорастание язвенного инфильтрата за пределы стенки желудка в соседние органы:
- малый сальник,
- головку и тело поджелудочной железы,
- печёночно-двенадцатиперстную сзязку,
- печень,
- поперечно-ободочную кишку,
- желчный пузырь.
Рубцовый стеноз привратника — на фоне язвенной диспепсии определяются признаки гастростаза, в зависимости от степени компенсации электролитные нарушения. Иногда рубец перетягивает желудок в средней части и разделяет его по типу «песочных часов».
Малигнизация хронической язвы встречается в 15-25% наблюдений.
Источник
- Читайте по теме:
Лечение язвы двенадцатиперстной кишки - Диета при язве желудка
Язва желудка – это хроническая патология, часто рецидивирующая, основным признаком которой является формирование язвенного дефекта в стенке желудка, проникающего в подслизистый слой. Протекает эта патология с чередованием периодов обострения и ремиссии.
В развитых странах частота встречаемости заболевания составляет примерно 10-15% среди населения, а это очень большие цифры. Также отмечается тенденция роста патологии среди женщин, хотя раньше считалось, что язва желудка – это преимущественно мужское заболевание. Страдают этой патологий в основном люди от 30 до 50 лет.
Почему и как развивается язва?
| Заражение Хеликобактер пилори (Helicobacter pylori) | Основная причина развития заболевания. Эта спиралевидная бактерия вызывает 45-75% всех случаев язвы желудка. Источником заражения является больной человек или бактерионоситель. Передаваться микроб может через:
|
| Вследствие приема медикаментов | Вторая по частоте причина появления патологии. К таким лекарствам относятся:
|
| Как осложнение различных хронических заболеваний |
|
| В результате острых заболеваний и состояний (так называемые «стрессовые язвы») |
|
| Социальные причины |
|
Какие бывают виды язвы желудка?
| По локализации выделяют: | По числу язвенных поражений: | По размеру дефекта: | По стадиям развития: |
|
|
|
|
Симптомы язвы желудка
Признаки патологии могут быть довольно разнообразны, зависят они от размеров и месторасположения дефекта, индивидуальной чувствительности к боли, фазы болезни (обострение или ремиссия), наличия осложнений, возраста больного и сопутствующей патологии.
Боль — основной признак при язве желудка. Болевой синдром имеет некоторые особенности:
- боль может быть ранней (в первые пару часов после еды, если дефект располагается в теле или кардии желудка), поздней (более двух часов, обычно при локализации в привратнике), тощаковой или голодной (беспокоят до приема пищи) и ночной (появляются обычно во второй половине ночи);
- боль может появляться и исчезать, в зависимости от активности воспалительного процесса;
- боль имеет тенденцию к весенне-осеннему обострению;
- по характеру она может быть острой, режущей, тянущей, колющей, тупой и так далее;
- боль проходит после приема антисекреторных медикаментов и антацидов;
- интенсивность ее различная, от легкого недомогания до нестерпимых ощущений;
- обычно испытывает боль в эпигастрии, левой половине грудной клетки, за грудиной, левой руке или в спине. Атипичной локализацией боли является правое подреберье, поясничная область, малый таз.
Следует помнить, что около 20% пациентов не имеют болевого синдрома. Обычно такое происходит в старческом возрасте, при сахарном диабете, приеме НПВС.
Другие признаки язвенной болезни:
- изжога – ощущение жжения в надчревной области. Причиной ее появления является попадание агрессивного кислого желудочного содержимого в просвет пищевода;
- тошнота и рвота – вызваны нарушением моторики желудка. Рвота возникает через пару часов после приема пищи и вызывает облегчение;
- отрыжка – внезапный непроизвольный заброс малого количества желудочного сока в полость рта. Характеризуется она кислым или горьким ощущением во рту. Возникает отрыжка из-за нарушения работы кардиального сфинктера.
- снижение аппетита – появляется из-за нарушения моторной функции ЖКТ либо человек осознанно отказывается от еды из-за боязни появления боли;
- запоры – задержка испражнений более 2х суток. Возникают из-за повышенной секреции соляной кислоты и задержки продуктов в желудке;
- чувство тяжести в животе, возникающее после еды;
- быстрое насыщение;
- ощущение вздутия живота.
Осложнения
Как и многие другие болезни, язва желудка может иметь осложнения, порой довольно опасные. К ним относятся: 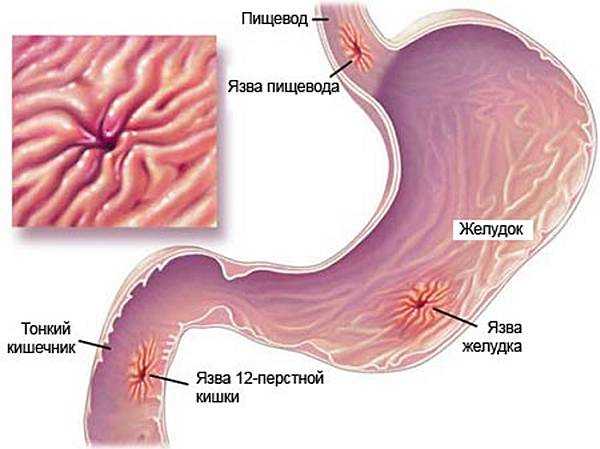
Пенетрация
Пенетрация – это разрушение стенки желудка, при этом дном язвы становится расположенный рядом орган. Обычно это поджелудочная железа. Соляная кислота и пепсин разрушают ее структуру, вызывая острый деструктивный панкреатит. Первыми симптомами пенетрации является резкая опоясывающая боль в животе, лихорадка и повышение в крови альфа-амилазы.
Перфорация
Перфорация – это разрушение стенки органа и попадание его содержимого в брюшную полость или забрюшинное пространство. Возникает в 7-8% случаев. Нарушение целостности стенки может спровоцировать поднятие тяжестей, тяжелый физический труд, употребление жирной и острой пищи, выпивка. Клиническая картина характеризуется всеми признаками разлитого перитонита (общая слабость, боль в животе на всем протяжении, интоксикация и другие).
Диагностировать перфорацию желудка помогает обзорная рентгенография брюшной полости в вертикальном положении! На ней можно увидеть дисковидное просветление (газ) под куполом диафрагмы.
Малигнизация
Малигнизация – это перерождение язвы в рак желудка. Встречается это осложнение нечасто, примерно у 2-3% больных. Примечательно то, что язвы двенадцатиперстной кишки никогда не трансформируются в злокачественную опухоль. При развитии рака пациенты начинают терять в весе, у них появляется отвращение к мясной пищи, аппетит снижен. Со временем появляются симптомы раковой интоксикации (лихорадка, тошнота, рвота), бледность кожных покровов. Человек может терять вес вплоть до кахексии (полное истощение организма).
Стеноз привратника
Стеноз привратника возникает, если язвенный дефект локализуется в пилорическом отделе. Привратник – это самая узкая часть желудка. Частые рецидивы приводят к рубцеванию слизистой и сужению пилорического отдела. Это приводит к нарушению прохождения пищи в кишечник и ее застой в желудке.
Выделяют 3 стадии стеноза привратника:
- компенсированная – у пациента появляется чувство тяжести и переполнения в надчревной области, частая отрыжка кислым, но общее состояние остается удовлетворительным;
- субкомпенсированная – больные жалуются, что даже небольшой прием пищи вызывает ощущение распирания и тяжести в животе. Рвота случается часто и приносит временное облегчение. Пациенты худеют, бояться кушать;
- декомпенсированная – общее состояние тяжелое или крайне тяжелое. Съеденная пища больше не проходит в кишечник из-за полного сужения привратника. Рвота обильная, многократная, случается сразу же после употребления продуктов. Больные обезвожены, у них наблюдается потеря массы тела, нарушение электролитного баланса и рН, мышечные судороги.
Кровотечение
Желудочно-кишечное кровотечение возникает из-за разрушения стенки сосуда на дне язвы (см. причины кровотечения из заднего прохода). Это осложнение довольно часто встречается (около 15% пациентов). Клинически оно проявляется рвотой «кофейной гущей», меленой и общими признаками кровопотери.
Рвота «кофейной гущей» получила свое название из-за того, что кровь, попадая в просвет желудка, вступает в химическую реакцию с соляной кислотой. И на вид она становится коричнево-черной с мелкими крупинками.
Мелена – это дегтеобразный или черный стул (см. причины кала черного цвета). Цвет кала обусловлен также взаимодействием крови с желудочным соком. Однако, следует помнить, что некоторые медикаменты (препараты железа, активированный уголь) и ягоды (ежевика, черника, черная смородина) могут окрашивать стул в черный цвет.
Общие признаки кровопотери включают в себя общую бледность, снижение артериального давления, тахикардию, одышку. Кожа покрывается липким потом. Если кровотечение не купировать, человек может потерять слишком много крови и умереть.
Как выявить заболевание?
Заподозрить язвенную болезнь врачу помогают жалобы больного и анамнез заболевания. Однако, чтоб точно диагностировать болезнь, терапевты назначают ряд специальных процедур.
Методы обнаружения язвы желудка:
- Общий анализ крови — Уменьшение количества эритроцитов и гемоглобина (анемия), повышение СОЭ
- Фиброэзофагогастродуоденоскопия (ФЭГДС) — С помощью специальной резиновой трубки с камерой (фиброгастроскопа) врач может собственными глазами увидеть состояние слизистой оболочки пищеварительного тракта. Также этот метод позволяет провести биопсию стенки органа, то есть отщипнуть от нее небольшой кусочек.
- Рентгенография желудка с контрастом — Методика в настоящее время несколько устарела. Суть ее заключается в следующем: больной выпивает контрастную бариевую смесь. Затем врач-рентгенолог проводит ряд снимков, которые показывают, как продвигается контраст по слизистой. Картина язвенного дефекта обычно описывается как «симптом ниши».
- рН-метрия и суточное мониторирование рН желудочного сока — Это инвазивная и болезненная методика, позволяющая оценить, насколько агрессивен желудочный сок по отношению к слизистой оболочки.
Способы выявления хеликобактера:
- Серологический — Выявление антител в крови к H.pylori
- Радионуклидный уреазный дыхательный тест — Основан на выделении микробом мочевины, которые выходит с воздухом. Методика является безопасной, для обнаружения хеликобактера необходимо лишь подышать в специальный контейнер.
- Каловый тест — Обнаружение антигена хеликобактера в стуле, используется для определения эффективности лечения
- Быстрый уреазный тест — Проводится после фиброгастроскопии. Полученный кусочек слизистой тестируют особым индикатором, который выявляет H.pylori
Лечение язвы желудка
Терапия этой болезни является многокомпонентной. Обязательным является эрадикация (уничтожение) Хеликобактер пилори, уменьшение кислотности желудочного сока, устранение неприятным симптомов (изжога, тошнота) и предотвращение осложнений.
Терапия антибиотиками
Когда была доказана связь язвенной болезни Хеликобактер пилорис, лечение не обходится без подключения антибиотиков. Ранее считалось, что лечение должно длиться до полного исчезновения микроба, что подтверждалось:
- анализом крови на антитела
- посевом
- уреазным тестом при ФГДС
Затем выяснилось, что вызывают заболевание не все виды Хеликобактера, и полного их уничтожения добиться невозможно, поскольку при гибели их в 12-перстной кишке и желудке, он перемещается ниже в кишечник, приводя к воспалению и сильному дисбактериозу. Также возможно повторное заражение при пользовании общей посудой и во время процедуры ФГДС, которые следует выполнять только по строгим показаниям.
На сегодняшний день целесообразно проводить 1 или 2 курса терапии антибиотиками, если после первого курса бактерия не погибла, выбирается другая схема лечения, используются следующие препараты:
- Макролиды (Кларитромицин)
- Полусинтетические пенициллины (Амоксициллин)
- Тетрациклином
- Производные нитроимидазола (Метронидазол) при доказанном инфицировании Хеликобактером
Антисекреторные препараты
- Антациды — Алмагель, маалокс, сукральфат, кеаль. Они обволакивают слизистую оболочку, также нейтрализуют соляную кислоту и обладают противовоспалительным действием.
- Блокаторы Н2-гистаминовых рецепторов — Ранитидин, ринит, фамотидин, квамател. Блокаторы гистаминовых рецепторов препятствуют действию гистамина, взаимодействует с париетальными клетками слизистой и усиливает выделение желудочного сока. Но их практически перестали использовать, поскольку они вызывают синдром отмены (когда после прекращения терапии симптомы возвращаются).
- Блокаторы протонной помпы — Омепразол, омез, пантопразол, рабепразол, эзомепразол, лансопразол, контролок, рабелок, нексиум (см. более полный список язва 12 -перстной кишки). Блокируют Н+/К+-АТФазу или протонный насос, тем самым препятствуя образованию соляной кислоты.
- Синтетические аналоги простагландина Е1 Мизопростол, сайтотек. Угнетают секрецию соляной кислоты, увеличивает образование слизи и бикарбонатов.
- Селективные блокаторы М-холинорецепторов (пиренципин, гастроцепин) снижают выработку соляной кислоты и пепсина. Применяются как вспомогательная терапия при выраженных болях, среди побочных эффектов сухость во рту и сердцебиение.
Средства, повышающие защиту слизистой оболочки
- Сукральфат (вентер) — создает защитное покрытие на дне язвы
- Натрия карбеноксолон (биогастрон, вентроксол, кавед-с) помогает ускорить восстановление слизистой оболочки.
- Коллоидный субцинат висмута — Де-нол. Образует пептидновисмутовую пленку, которая выстилает стенку желудка. Помимо этого ион висмута оказывает бактерицидное действие по отношению к хеликобактеру.
- Простогландины синтетические (энпростил) стимулируют восстановление клеток и слизеобразование.
Прочие препараты
- Успокоительные средства (Тенотен, валериана), антидепрессанты (амитриптилин). транквилизаторы (седуксен, элениум, тазепам).
- Прокинетики — Домперидон, мотилиум, метоклопрамид, церукал, итоприд, праймер. Улучшают моторику пищеварительного тракта, способствую прохождению пищи в кишечник.
- Спазмолитики — Мебеверин (дюспаталин), дротаверин, но-шпа. Устраняют спазм мышечных клеток стенки желудка, уменьшают болевой синдром.
- Пробиотики — Энтерожермина, бифиформ, линекс (см. список пробиотиков). Назначаются при антибиотикотерапии.
Курс лечения язвы желудка 2-6 недель в зависимости от общего состояния и размеров дефекта.
Схемы лечения
Уничтожение H.pylori способствует лучшему рубцеванию язвенного дефекта. Это первый шаг лечения язвенной болезни. Существует две основных схемы антибактериальной терапии. Назначаются они пошагово, то есть лекарства первой линии не сработали, тогда пробуют вторую схему.
1я линия эрадикации (в течение недели):
- Ингибиторы протонной помпы по 20 мг дважды в день.
- Полусинтетические пенициллины (Амоксициллин) по 1000 мг дважды в день или производные нитроимидазола (Метронидазол) по 500 мг также дважды в день.
- Макродиды (Кларитромицин) по 500 мг дважды в сутки.
В случае неудачи предлагается 2я линия эрадикации (1 неделя):
- Ингибиторы протонной помпы по 20 мг дважды в день.
- Производные нитроимидазола (Метронидазол) по 500 мг также трижды в день.
- Висмута субцитрат (Де-нол) по 120 мг 4 раза в сутки.
- Тетрациклины (Тетрациклин) по 0,5г 4 раза в день.
В настоящее время врачи разрабатывают новые методы лечение патологии. Уже проходит тестирование вакцина против хеликобактера. Для лучшего заживления дефекта слизистой оболочки используют цитокиновые препараты, трефоилевые пептиды и факторы роста.
Подробно см. Диета при язве желудка, меню, продукты.
Питание больных
К пище выдвигаются два основных требования: она должна быть полноценной и щадить слизистую оболочку от химического и физического повреждения. Рекомендуется кушать 5-6 раз в сутки, небольшими порциями. Блюда должны быть мелко измельченными или жидкие, не горячие и не холодные, в вареном или пареном виде (см. подробную статью о питании — что можно есть при язве и гастрите).
Что можно есть? | Что нужно категорически исключить? |
|
|
Лечение народными средствами
Изжогу помогут снять свежее молоко, сода, отвар из корня аира, все виды орехов, порошок гороха и сок моркови (см. лекарства от изжоги). Для нейтрализации соляной кислоты, содержащейся в желудочном соке, используют свежий картофельный сок. Для этого необходимо натереть корнеплод на терке и процедить полученную массу через марлю. Принимают картофельный сок по пол стакана за час до завтрака в течение недели.
Способствуют выздоровлению и лечение травами. Лекари рекомендуют настои кипрея, тысячелистника, сушеницы болотной, листьев земляники и яблони, семян льна, почек осины, березового гриба чаги.
Целебными свойствами обладает также особый травяной сбор, в который входят корневище девясила, цветки ромашки, тысячелистник, чистотел, сушеница болотная, семя льна, корень солодки, плоды шиповника. Все травы нужно хорошо промыть, просушить и залить кипятком. Принимать желательно по столовой ложке за 10 минут до приема пищи. Положительный результат не заставит себя ждать.
Источник