Язва желудка и двенадцатиперстной кишки клиника диагностика
Язвенная
болезнь
(пептическая язва) –
хроническое, рецидивирующее заболевание,
клинически проявляющееся функциональной
патологией гастродуоденальной зоны, а
морфологически – нарушением целостности
ее слизистого и подслизистого слоев, в
связи с чем язвенный дефект всегда
заживает с образованием рубца
Клиника.
Клиническая
картина язвенной болезни полиморфна.
Симптоматика зависит от пола и возраста
больного, времени года, локализации и
величины язвенного дефекта, личностных
и социальных особенностей пациента,
его профессиональных качеств. Клиника
определяется совокупностью признаков:
хроническим течением болезни с момента
ее появления, наличием признаков
обострения и ремиссии заболевания,
заживлением дефекта слизистой желудка
и двенадцатиперстной кишки с образованием
рубца.
Язвенная
болезнь представлена двумя
клинико-морфологическими вариантами:
язвой желудка и язвой двенадцатиперстной
кишки. Традиционно различают болевой
и диспептический синдромы. Ведущим
клиническим признаком является боль в
верхней половине живота. По характеру
болевого синдрома практически невозможно
разграничить хронический бактериальный
гастрит и язвенную болезнь. Боль в
эпигастральной области, натощак,
преимущественно весной и осенью одинаково
часто встречается как при язвенной
болезни, так и при хроническом бактериальном
гастрите. Купирование болевого синдрома
пищевыми и лекарственными антацидами
достигается и при хроническом бактериальном
гастрите, и при язвенной болезни.
Отличительным для язвенной болезни
двенадцатиперстной кишки является лишь
наличие боли в эпигастральной области
по ночам.
Рвота
при язвенной болезни бывает редко.
Тошнота значительно чаще встречается
при язве желудка и при дуоденальной
язве. Запоры сопутствуют хронической
язве двенадцатиперстной кишки.
Симптоматика
язвенной болезни определяется числом
язвенных дефектов и их локализацией.
Множественные
язвы желудка в 3 раза чаще встречаются
у мужчин. Клиническая картина в этом
случае зависит от локализации пептических
дефектов. При язвах в теле желудка
отмечаются тупая боль в эпигастрии без
иррадиации, возникающая через 20–30 мин
после еды, и тошнота. При язвах
субкардиального отдела характерны
тупые боли под мечевидным отростком,
иррадиирующие в левую половину грудной
клетки.
Сочетанные
язвы желудка и дуоденальные язвы – это
комбинация активной язвы желудка и
зарубцевавшейся язвы двенадцатиперстной
кишки. Для них характерны длительное
сохранение болевого синдрома, упорное
течение болезни, частые рецидивы
заболевания, медленное рубцевание язвы
и частые осложнения.
К
внелуковичным относятся язвы, расположенные
в области бульбодуоденального сфинктера
и дистальнее его. Их клиническая картина
имеет свои особенности и имеет много
общего с дуоденальной язвой. Они
встречаются преимущественно у больных
в возрасте 40–60 лет. Постбульбарные язвы
протекают тяжело и склонны к частым
обострениям, сопровождающимся массивными
кровотечениями. Боль, локализующаяся
в правом верхнем квадранте живота,
иррадиирующая в спину или под правую
лопатку, встречается в 100 %
случаев. Интенсивность, острота болей,
стихающих только после приема наркотических
анальгетиков, доводит больных до
выраженной неврастении. Сезонность
обострений при внелуковичных язвах
регистрируется почти у 90 %
больных. У многих больных кардинальным
симптомом становится желудочно-кишечное
кровотечение.
Для
язв пилорического канала характерен
симптомокомплекс, названный пилорическим
синдромом: боль в эпигастрии, тошнота,
рвота и значительное похудание. Обострение
заболевания при этом очень длительное.
На фоне интенсивной противоязвенной
терапии язва рубцуется в течение 3
месяцев. Обильное кровоснабжение
пилорического канала служит причиной
возникновения массивного желудочного
кровотечения.
Диагностика.
При
неосложненном течении язвенной болезни
—
в общем анализе крови изменения
отсутствуют, возможны некоторое снижение
СОЭ, незначительный эритроцитоз. При
присоединении осложнений в анализах
крови появляются анемия, лейкоцитоз –
при вовлечении в патологический процесс
брюшины.
—
в общем анализе мочи изменений нет.
—
в биохимическом анализе крови в случаях
осложненного течения язвенной болезни
возможны изменения показателей сиаловой
пробы, С-реактивного протеина, ДФА-реакции.
Традиционный
метод исследования при патологии желудка
– определение кислотности желудочного
содержимого. Возможны различные
показатели: повышенные и нормальные, в
ряде случаев – даже сниженные. Язва
двенадцатиперстной кишки протекает с
высокой кислотностью желудочного сока.
—
При рентгенологическом исследовании
пептическая язва представляет собой
«нишу» – депо бариевой взвеси. Помимо
такого прямого рентгенологического
симптома, в диагностике имеют значение
косвенные признаки пептического дефекта:
гиперсекреция содержимого желудка
натощак, нарушения эвакуации, дуоденальный
рефлюкс, дисфункция кардии, локальные
спазмы, конвергенция складок слизистой
оболочки, рубцовая деформация желудка
и двенадцатиперстной кишки.
—
гастродуоденоскопия с биопсией является
наиболее надежным методом диагностики
язвенной болезни. Она позволяет оценить
характер изменений слизистой оболочки
в крае язвы, в периульцерозной зоне и
гарантирует точность диагноза на
морфологическом уровне.
При
эндоскопическом и морфологическом
исследованиях установлено, что большинство
язв желудка располагается в области
малой кривизны и антрального отдела,
гораздо реже – на большой кривизне и в
зоне пилорического канала. 90 %
дуоденальных язв находится в бульбарном
отделе.
Для
пептической язвы типична круглая или
овальная форма. Ее дно состоит из
некротических масс, под которыми
находится грануляционная ткань. Наличие
темных вкраплений на дне свидетельствует
о перенесенном кровотечении. Фаза
заживления язвы характеризуется
уменьшением гиперемии слизистой оболочки
и воспалительного вала в периульцерозной
зоне. Дефект становится менее глубоким,
постепенно очищается от фибринозного
налета. Рубец имеет вид гиперемированного
участка слизистой оболочки с линейными
или звездчатыми втяжениями стенки. В
дальнейшем при эндоскопическом
исследовании на месте бывшей язвы
определяются различные нарушения
рельефа слизистой оболочки: деформации,
рубцы, сужения. При эндоскопии зрелый
рубец вследствие замещения дефекта
грануляционной тканью имеет белесоватый
вид, признаки активного воспаления
отсутствуют.
-При
морфологическом исследовании биоптата,
полученного из дна и краев язвы, выявляется
клеточный детрит в виде скопления слизи
с примесью распадающихся лейкоцитов,
эритроцитов и слущенных клеток эпителия
с расположенными под ними коллагеновыми
волокнами.
Осложнения
язвенной болезни:
—
желудочно-кишечное кровотечение,
—
перфорация,
—
пенетрация,
—
малигнизация,
—
стеноз привратника.
Соседние файлы в предмете [НЕСОРТИРОВАННОЕ]
- #
- #
- #
- #
- #
- #
- #
- #
Источник
Язвенная болезнь (пептическая язва) – хроническое, рецидивирующее заболевание, клинически проявляющееся функциональной патологией гастродуоденальной зоны, а морфологически – нарушением целостности ее слизистого и подслизистого слоев, в связи с чем язвенный дефект всегда заживает с образованием рубца
Клиника.Клиническая картина язвенной болезни полиморфна. Симптоматика зависит от пола и возраста больного, времени года, локализации и величины язвенного дефекта, личностных и социальных особенностей пациента, его профессиональных качеств. Клиника определяется совокупностью признаков: хроническим течением болезни с момента ее появления, наличием признаков обострения и ремиссии заболевания, заживлением дефекта слизистой желудка и двенадцатиперстной кишки с образованием рубца.
Язвенная болезнь представлена двумя клинико-морфологическими вариантами: язвой желудка и язвой двенадцатиперстной кишки. Традиционно различают болевой и диспептический синдромы. Ведущим клиническим признаком является боль в верхней половине живота. По характеру болевого синдрома практически невозможно разграничить хронический бактериальный гастрит и язвенную болезнь. Боль в эпигастральной области, натощак, преимущественно весной и осенью одинаково часто встречается как при язвенной болезни, так и при хроническом бактериальном гастрите. Купирование болевого синдрома пищевыми и лекарственными антацидами достигается и при хроническом бактериальном гастрите, и при язвенной болезни. Отличительным для язвенной болезни двенадцатиперстной кишки является лишь наличие боли в эпигастральной области по ночам.
Рвота при язвенной болезни бывает редко. Тошнота значительно чаще встречается при язве желудка и при дуоденальной язве. Запоры сопутствуют хронической язве двенадцатиперстной кишки.
Симптоматика язвенной болезни определяется числом язвенных дефектов и их локализацией.
Множественные язвы желудка в 3 раза чаще встречаются у мужчин. Клиническая картина в этом случае зависит от локализации пептических дефектов. При язвах в теле желудка отмечаются тупая боль в эпигастрии без иррадиации, возникающая через 20–30 мин после еды, и тошнота. При язвах субкардиального отдела характерны тупые боли под мечевидным отростком, иррадиирующие в левую половину грудной клетки.
Сочетанные язвы желудка и дуоденальные язвы – это комбинация активной язвы желудка и зарубцевавшейся язвы двенадцатиперстной кишки. Для них характерны длительное сохранение болевого синдрома, упорное течение болезни, частые рецидивы заболевания, медленное рубцевание язвы и частые осложнения.
К внелуковичным относятся язвы, расположенные в области бульбодуоденального сфинктера и дистальнее его. Их клиническая картина имеет свои особенности и имеет много общего с дуоденальной язвой. Они встречаются преимущественно у больных в возрасте 40–60 лет. Постбульбарные язвы протекают тяжело и склонны к частым обострениям, сопровождающимся массивными кровотечениями. Боль, локализующаяся в правом верхнем квадранте живота, иррадиирующая в спину или под правую лопатку, встречается в 100 % случаев. Интенсивность, острота болей, стихающих только после приема наркотических анальгетиков, доводит больных до выраженной неврастении. Сезонность обострений при внелуковичных язвах регистрируется почти у 90 % больных. У многих больных кардинальным симптомом становится желудочно-кишечное кровотечение.
Для язв пилорического канала характерен симптомокомплекс, названный пилорическим синдромом: боль в эпигастрии, тошнота, рвота и значительное похудание. Обострение заболевания при этом очень длительное. На фоне интенсивной противоязвенной терапии язва рубцуется в течение 3 месяцев. Обильное кровоснабжение пилорического канала служит причиной возникновения массивного желудочного кровотечения.
Диагностика.При неосложненном течении язвенной болезни
— в общем анализе крови изменения отсутствуют, возможны некоторое снижение СОЭ, незначительный эритроцитоз. При присоединении осложнений в анализах крови появляются анемия, лейкоцитоз – при вовлечении в патологический процесс брюшины.
— в общем анализе мочи изменений нет.
— в биохимическом анализе крови в случаях осложненного течения язвенной болезни возможны изменения показателей сиаловой пробы, С-реактивного протеина, ДФА-реакции.
Традиционный метод исследования при патологии желудка – определение кислотности желудочного содержимого. Возможны различные показатели: повышенные и нормальные, в ряде случаев – даже сниженные. Язва двенадцатиперстной кишки протекает с высокой кислотностью желудочного сока.
— При рентгенологическом исследовании пептическая язва представляет собой «нишу» – депо бариевой взвеси. Помимо такого прямого рентгенологического симптома, в диагностике имеют значение косвенные признаки пептического дефекта: гиперсекреция содержимого желудка натощак, нарушения эвакуации, дуоденальный рефлюкс, дисфункция кардии, локальные спазмы, конвергенция складок слизистой оболочки, рубцовая деформация желудка и двенадцатиперстной кишки.
— гастродуоденоскопия с биопсией является наиболее надежным методом диагностики язвенной болезни. Она позволяет оценить характер изменений слизистой оболочки в крае язвы, в периульцерозной зоне и гарантирует точность диагноза на морфологическом уровне.
При эндоскопическом и морфологическом исследованиях установлено, что большинство язв желудка располагается в области малой кривизны и антрального отдела, гораздо реже – на большой кривизне и в зоне пилорического канала. 90 % дуоденальных язв находится в бульбарном отделе.
Для пептической язвы типична круглая или овальная форма. Ее дно состоит из некротических масс, под которыми находится грануляционная ткань. Наличие темных вкраплений на дне свидетельствует о перенесенном кровотечении. Фаза заживления язвы характеризуется уменьшением гиперемии слизистой оболочки и воспалительного вала в периульцерозной зоне. Дефект становится менее глубоким, постепенно очищается от фибринозного налета. Рубец имеет вид гиперемированного участка слизистой оболочки с линейными или звездчатыми втяжениями стенки. В дальнейшем при эндоскопическом исследовании на месте бывшей язвы определяются различные нарушения рельефа слизистой оболочки: деформации, рубцы, сужения. При эндоскопии зрелый рубец вследствие замещения дефекта грануляционной тканью имеет белесоватый вид, признаки активного воспаления отсутствуют.
-При морфологическом исследовании биоптата, полученного из дна и краев язвы, выявляется клеточный детрит в виде скопления слизи с примесью распадающихся лейкоцитов, эритроцитов и слущенных клеток эпителия с расположенными под ними коллагеновыми волокнами.
Осложнения язвенной болезни:
— желудочно-кишечное кровотечение,
— перфорация,
— пенетрация,
— малигнизация,
— стеноз привратника.
Дата добавления: 2015-06-05; просмотров: 4843; Опубликованный материал нарушает авторские права? | Защита персональных данных | ЗАКАЗАТЬ РАБОТУ
Не нашли то, что искали? Воспользуйтесь поиском:
Лучшие изречения: Только сон приблежает студента к концу лекции. А чужой храп его отдаляет. 8797 — | 7515 — или читать все…
Читайте также:
Источник
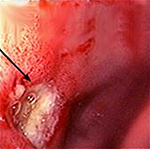
Язвенная болезнь 12-ти перстной кишки — заболевание двенадцатиперстной кишки хронического рецидивирующего характера, сопровождающееся образованием дефекта в ее слизистой оболочке и расположенных под ней тканях. Проявляется сильными болями в левой эпигастральной области, возникающими через 3-4 часа после еды, приступами «голодных» и «ночных» болей, изжогой, отрыжкой кислотой, часто рвотой. Наиболее грозные осложнения — кровотечение, прободение язвы и ее злокачественное перерождение.
Общие сведения
Язвенная болезнь двенадцатиперстной кишки – это хроническое заболевание, характеризующееся возникновением язвенных дефектов слизистой ДПК. Протекает длительно, чередуя периоды ремиссии с обострениями. В отличие от эрозивных повреждений слизистой, язвы представляют собой более глубокие дефекты, проникающие в подслизистый слой стенки кишки. Язвенная болезнь двенадцатиперстной кишки встречается у 5-15 процентов граждан (статистика колеблется в зависимости от региона проживания), чаше встречается у мужчин. Язва двенадцатиперстной кишки в 4 раза более распространена, чем язва желудка.
Причины развития
 Современная теория развития язвенной болезни считает ключевым фактором в ее возникновении инфекционное поражение желудка и двенадцатиперстной кишки бактериями Helicobacter Pylori. Эта бактериальная культура высевается при бактериологическом исследовании желудочного содержимого у 95% больных с язвой двенадцатиперстной кишки и у 87% пациентов, страдающих язвенной болезнью желудка.
Современная теория развития язвенной болезни считает ключевым фактором в ее возникновении инфекционное поражение желудка и двенадцатиперстной кишки бактериями Helicobacter Pylori. Эта бактериальная культура высевается при бактериологическом исследовании желудочного содержимого у 95% больных с язвой двенадцатиперстной кишки и у 87% пациентов, страдающих язвенной болезнью желудка.
Однако инфицирование хеликобактериями не всегда приводит к развитию заболевания, в большинстве случаев имеет место бессимптомное носительство.
Факторы, способствующие развитию язвенной болезни двенадцатиперстной кишки:
- алиментарные нарушения – неправильное, нерегулярное питание;
- частые стрессы;
- повышенная секреция желудочного сока и пониженная активность гастропротективных факторов (желудочных мукопротеинов и бикарбонатов);
- курение, в особенности натощак;
- продолжительный прием лекарственных препаратов, имеющих ульцерогенный (язвогенерирующий) эффект (чаще всего это препараты группы нестероидных противовоспалительных средств – анальгин, аспирин, диклофенак и др.);
- гастринпродуцирующая опухоль (гастринома).
Язвы двенадцатиперстной кишки, возникающие в результате приема лекарственных средств или сопутствующие гастриноме, являются симптоматическими и не входят в понятие язвенной болезни.
Классификация язвенной болезни
Язвенная болезнь различается по локализации:
- ЯБ желудка (кардии, субкардиального отдела, тела желудка);
- пептическая пострезекционная язва пилорического канала (передней, задней стенки, малой или большой кривизны);
- язва двенадцатиперстной кишки (луковичная и постбульбарная);
- язва неуточненной локализации.
По клинической форме различают острую (впервые выявленную) и хроническую язвенную болезнь. По фазе выделяют периоды ремиссии, обострения (рецидив) и неполной ремиссии или затухающего обострения. Язвенная болезнь может протекать латентно (без выраженной клиники), легко (с редкими рецидивами), среднетяжело (1-2 обострения в течение года) и тяжело (с регулярными обострениями до 3х и более раз в год).
Непосредственно язва двенадцатиперстной кишки различается по морфологической картине: острая или хроническая язва, небольшого (до полусантиметра), среднего (до сантиметра), крупного (от одного до трех сантиметров) и гигантского (более трех сантиметров) размера. Стадии развития язвы: активная, рубцующаяся, «красного» рубца и «белого» рубца. При сопутствующих функциональных нарушениях гастродуоденальной системы также отмечают их характер: нарушения моторной, эвакуаторной или секреторной функции.
Симптомы язвенной болезни двенадцатиперстной кишки
У детей и лиц пожилого возраста течение язвенной болезни иногда практически бессимптомное либо с незначительными проявлениями. Такое течение чревато развитием тяжелых осложнений, таких как перфорация стенки ДПК с последующим перитонитом, скрытое кровотечение и анемия. Типичная клиническая картина язвенной болезни двенадцатиперстной кишки – это характерный болевой синдром.
Боль чаще всего умеренная, тупая. Выраженность боли зависит от тяжести заболевания. Локализация, как правило, с эпигастрии, под грудиной. Иногда боль может быть разлитой в верхней половине живота. Возникает зачастую ночью (в 1-2 часа) и после продолжительных периодов без приема пищи, когда желудок пуст. После приема пищи, молока, антацидных препаратов наступает облегчение. Но чаще всего боль возобновляется после эвакуации содержимого желудка.
Боль может возникать по несколько раз в день на протяжении нескольких дней (недель), после чего самостоятельно проходить. Однако с течением времени без должной терапии рецидивы учащаются, и интенсивность болевого синдрома увеличивается. Характерна сезонность рецидивов: обострения чаще возникают весной и осенью.
Осложнения язвенной болезни двенадцатиперстной кишки
Основные осложнения язвы двенадцатиперстной кишки – это пенетрация, перфорация, кровотечение и сужение просвета кишки. Язвенное кровотечение возникает, когда патологический процесс затрагивает сосуды желудочной стенки. Кровотечение может быть скрытым и проявляться только нарастающей анемией, а может быть выраженным, кровь может обнаруживаться в рвоте и проявляться при дефекации (черный или с кровавыми прожилками кал). В некоторых случаях произвести остановку кровотечения можно в ходе эндоскопического исследования, когда источник кровотечения иногда удается прижечь. Если язва глубокая и кровотечение обильное – назначают хирургическое лечение, в остальных случаях лечат консервативно, корректируя железодефицит. При язвенном кровотечении пациентам прописан строгий голод, питание парентеральное.
 Перфорация язвы двенадцатиперстной кишки (как правило, передней стенки) приводит к проникновению ее содержимого в брюшную полость и воспалению брюшины – перитониту. При прободении стенки кишки обычно возникает резкая режуще-колющая боль в эпигастрии, которая быстро становится разлитой, усиливается при смене положения тела, глубоком дыхании. Определяются симптомы раздражения брюшины (Щеткина-Блюмберга) – при надавливании на брюшную стенку, а потом резком отпускании боль усиливается. Перитонит сопровождается гипертермией.
Перфорация язвы двенадцатиперстной кишки (как правило, передней стенки) приводит к проникновению ее содержимого в брюшную полость и воспалению брюшины – перитониту. При прободении стенки кишки обычно возникает резкая режуще-колющая боль в эпигастрии, которая быстро становится разлитой, усиливается при смене положения тела, глубоком дыхании. Определяются симптомы раздражения брюшины (Щеткина-Блюмберга) – при надавливании на брюшную стенку, а потом резком отпускании боль усиливается. Перитонит сопровождается гипертермией.
Это – экстренное состояние, которое без должной медицинской помощи ведет к развитию шока и смерти. Перфорация язвы – это показание к срочному оперативному вмешательству.
Пенетрация язвы – это глубокий дефект, поражающий стенку кишки с проникновением в смежные органы (печень или поджелудочную железу). Проявляется интенсивной болью колющего характера, которая может локализоваться в правом или левом подреберье, иррадиировать в спину в зависимости от месторасположения пенетрации. При изменении положения боль усиливается. Лечение в зависимости от тяжести консервативное, либо – при отсутствии результата – оперативное.
Стеноз двенадцатиперстной кишки возникает при выраженном отеке изъязвленной слизистой или формировании рубца. При сужении просвета возникает непроходимость (полная или частичная) двенадцатиперстной кишки. Зачастую она характеризуется многократной рвотой. В рвотных массах определяется пища, принятая задолго до приступа. Также из симптоматики характерна тяжесть в желудке (переполнение), отсутствие стула, вздутие живота. Регулярная рвота способствует снижению массы тела и обменным нарушениям, связанным с недостаточностью питательных веществ. Чаще всего консервативное лечение ведет к уменьшению отечности стенок и расширению просвета, но при грубых рубцовых изменениях стеноз может приобрести постоянный характер и потребовать оперативного вмешательства.
Диагностика язвенной болезни двенадцатиперстной кишки
 При опросе выявляется характер болевого синдрома, его связь с приемами пищи, сезонность приступов, сопутствующая симптоматика. При дуоденальном зондировании получают данные о состоянии среды ДПК.
При опросе выявляется характер болевого синдрома, его связь с приемами пищи, сезонность приступов, сопутствующая симптоматика. При дуоденальном зондировании получают данные о состоянии среды ДПК.
Наиболее информативным методом диагностики является гастроскопия – эндоскопическое исследование слизистых оболочек желудка и двенадцатиперстной кишки. Оно дает детальную информацию о локализации язвы и ее морфологических особенностях, выявляет кровотечение и рубцовые изменения. При эндоскопическом исследовании возможно произвести биопсию тканей желудка и ДПК для гистологического исследования.
При рентгенологическом обследовании с контрастным веществом язвенная болезнь двенадцатиперстной кишки проявляется, как дефект стенки (бариевая смесь проникает в язву и это видно на рентгенограмме), обнаруживается стеноз кишки, перфорации и пенетрации язв. Для выявления инфицированности хеликобактериями применяют ПЦР-диагностику и уреазный дыхательный тест. При лабораторном исследовании крови можно обнаружить признаки анемии, которая говорит о наличии внутреннего кровотечения. На скрытую кровь исследуют также каловые массы.
Лечение язвенной болезни двенадцатиперстной кишки
Лечение язвы двенадцатиперстной кишки проводится строго по назначению врача-гастроэнтеролога, самолечение недопустимо в связи с тем, что самостоятельный прием препаратов, способствующих избавлению от боли ведет стуханию симптоматики и латентному развитию заболевания, что грозит осложнениями. Медикаментозная терапия язвенной болезни двенадцатиперстной кишки включает в себя меры по эрадикации Helicobacter и заживлению язвенных дефектов (чему способствует понижение кислотности желудочного сока).
Для подавления хеликобактерной инфекции применяют антибиотики широкого спектра действия (метронидазол, амоксициллин, кларитромицин), проводят антибиотикотерапию с течение 10-14 дней. Для снижения секреторной деятельности желудка оптимальными препаратами являются ингибиторы протонной помпы – омепразол, эзомепразол, ланзопразол, рабепразол. С той же целью применяют средства, блокирующие Н2-гистаминовые рецепторы слизистой желудка: ранитидин, фамотидин. В качестве средств, понижающих кислотность желудочного содержимого, применяют антациды. Гелевые антациды с анестетиками эффективны и в качестве симптоматически препаратов – облегчают боль, обволакивая стенку кишки. Для защиты слизистой применяют гастропротективные средства: сукральфат, препараты висмута, мизопростол.
При неэффективности консервативного лечения или в случае развития опасных осложнений прибегают к оперативному лечению. Операция заключается в иссечении или ушивании язвы двенадцатиперстной кишки. При необходимости для понижения секреции проводят ваготомию.
Профилактика и прогноз язвенной болезни двенадцатиперстной кишки
Меры профилактики развития язвенной болезни двенадцатиперстной кишки:
- своевременное выявление и лечение хеликобактерной инфекции;
- нормализация режима и характера питания;
- отказ от курения и злоупотребления алкоголем;
- контроль за принимаемыми лекарственными средствами;
- гармоничная психологическая обстановка, избегание стрессовых ситуаций.
Неосложненная язвенная болезнь при должном лечении и соблюдении рекомендаций по диете и образу жизни имеет благоприятный прогноз, при качественной эрадикации – заживление язв и излечение. Развитие осложнений при язвенной болезни утяжеляет течение и может вести к угрожающим жизни состояниям.
Источник


