Язва желудка и 12пк
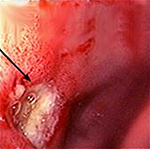
Язвенная болезнь 12-ти перстной кишки — это заболевание двенадцатиперстной кишки хронического рецидивирующего характера, сопровождающееся образованием дефекта в ее слизистой оболочке и расположенных под ней тканях. Проявляется сильными болями в левой эпигастральной области, возникающими через 3-4 часа после еды, приступами «голодных» и «ночных» болей, изжогой, отрыжкой кислотой, часто рвотой. Наиболее грозные осложнения — кровотечение, прободение язвы и ее злокачественное перерождение. Диагностика включает гастроскопию с биопсией, рентгенографию желудка, уреазный дыхательный тест. Основные направления лечения — эрадикация хелокобактерной инфекции, антацидная и гастропротективная терапия.
Общие сведения
Язвенная болезнь двенадцатиперстной кишки – это хроническое заболевание, характеризующееся возникновением язвенных дефектов слизистой ДПК. Протекает длительно, чередуя периоды ремиссии с обострениями. В отличие от эрозивных повреждений слизистой, язвы представляют собой более глубокие дефекты, проникающие в подслизистый слой стенки кишки. Язвенная болезнь двенадцатиперстной кишки встречается у 5-15% населения (статистика колеблется в зависимости от региона проживания), чаше встречается у мужчин. Язва двенадцатиперстной кишки в 4 раза более распространена, чем язва желудка.
Причины
 Современная теория развития язвенной болезни считает ключевым фактором в ее возникновении инфекционное поражение желудка и двенадцатиперстной кишки бактериями Helicobacter Pylori. Эта бактериальная культура высевается при бактериологическом исследовании желудочного содержимого у 95% больных с язвой двенадцатиперстной кишки и у 87% пациентов, страдающих язвенной болезнью желудка.
Современная теория развития язвенной болезни считает ключевым фактором в ее возникновении инфекционное поражение желудка и двенадцатиперстной кишки бактериями Helicobacter Pylori. Эта бактериальная культура высевается при бактериологическом исследовании желудочного содержимого у 95% больных с язвой двенадцатиперстной кишки и у 87% пациентов, страдающих язвенной болезнью желудка.
Однако инфицирование хеликобактериями не всегда приводит к развитию заболевания, в большинстве случаев имеет место бессимптомное носительство. Факторы, способствующие развитию язвенной болезни двенадцатиперстной кишки:
- алиментарные нарушения – неправильное, нерегулярное питание;
- частые стрессы;
- повышенная секреция желудочного сока и пониженная активность гастропротективных факторов (желудочных мукопротеинов и бикарбонатов);
- курение, в особенности натощак;
- продолжительный прием лекарственных препаратов, имеющих ульцерогенный (язвогенерирующий) эффект (чаще всего это препараты группы нестероидных противовоспалительных средств – анальгин, аспирин, диклофенак и др.);
- гастринпродуцирующая опухоль (гастринома).
Язвы двенадцатиперстной кишки, возникающие в результате приема лекарственных средств или сопутствующие гастриноме, являются симптоматическими и не входят в понятие язвенной болезни.
Классификация
Язвенная болезнь различается по локализации:
- ЯБ желудка (кардии, субкардиального отдела, тела желудка);
- пептическая пострезекционная язва пилорического канала (передней, задней стенки, малой или большой кривизны);
- язва двенадцатиперстной кишки (луковичная и постбульбарная);
- язва неуточненной локализации.
По клинической форме выделяют острую (впервые выявленную) и хроническую язвенную болезнь. По фазе выделяют периоды ремиссии, обострения (рецидив) и неполной ремиссии или затухающего обострения. Язвенная болезнь может протекать:
- латентно (без выраженной клиники),
- легко (с редкими рецидивами),
- среднетяжело (1-2 обострения в течение года)
- тяжело (с регулярными обострениями до 3х и более раз в год).
Непосредственно язва двенадцатиперстной кишки различается:
- По морфологической картине: острая или хроническая язва.
- По размеру: небольшого (до полусантиметра), среднего (до сантиметра), крупного (от одного до трех сантиметров) и гигантского (более трех сантиметров) размера.
Стадии развития язвы: активная, рубцующаяся, «красного» рубца и «белого» рубца. При сопутствующих функциональных нарушениях гастродуоденальной системы также отмечают их характер: нарушения моторной, эвакуаторной или секреторной функции.
Симптомы
У детей и лиц пожилого возраста течение язвенной болезни иногда практически бессимптомное либо с незначительными проявлениями. Такое течение чревато развитием тяжелых осложнений, таких как перфорация стенки ДПК с последующим перитонитом, скрытое кровотечение и анемия. Типичная клиническая картина язвенной болезни двенадцатиперстной кишки – это характерный болевой синдром.
Боль чаще всего умеренная, тупая. Выраженность боли зависит от тяжести заболевания. Локализация, как правило, с эпигастрии, под грудиной. Иногда боль может быть разлитой в верхней половине живота. Возникает зачастую ночью (в 1-2 часа) и после продолжительных периодов без приема пищи, когда желудок пуст. После приема пищи, молока, антацидных препаратов наступает облегчение. Но чаще всего боль возобновляется после эвакуации содержимого желудка.
Боль может возникать по несколько раз в день на протяжении нескольких дней (недель), после чего самостоятельно проходить. Однако с течением времени без должной терапии рецидивы учащаются, и интенсивность болевого синдрома увеличивается. Характерна сезонность рецидивов: обострения чаще возникают весной и осенью.
Осложнения
Основные осложнения язвы двенадцатиперстной кишки – это пенетрация, перфорация, кровотечение и сужение просвета кишки. Язвенное кровотечение возникает, когда патологический процесс затрагивает сосуды желудочной стенки. Кровотечение может быть скрытым и проявляться только нарастающей анемией, а может быть выраженным, кровь может обнаруживаться в рвоте и проявляться при дефекации (черный или с кровавыми прожилками кал). В некоторых случаях произвести остановку кровотечения можно в ходе эндоскопического исследования, когда источник кровотечения иногда удается прижечь. Если язва глубокая и кровотечение обильное – назначают хирургическое лечение, в остальных случаях лечат консервативно, корректируя железодефицит. При язвенном кровотечении пациентам прописан строгий голод, питание парентеральное.
 Перфорация язвы двенадцатиперстной кишки (как правило, передней стенки) приводит к проникновению ее содержимого в брюшную полость и воспалению брюшины – перитониту. При прободении стенки кишки обычно возникает резкая режуще-колющая боль в эпигастрии, которая быстро становится разлитой, усиливается при смене положения тела, глубоком дыхании. Определяются симптомы раздражения брюшины (Щеткина-Блюмберга) – при надавливании на брюшную стенку, а потом резком отпускании боль усиливается. Перитонит сопровождается гипертермией. Это – экстренное состояние, которое без должной медицинской помощи ведет к развитию шока и смерти. Перфорация язвы – это показание к срочному оперативному вмешательству.
Перфорация язвы двенадцатиперстной кишки (как правило, передней стенки) приводит к проникновению ее содержимого в брюшную полость и воспалению брюшины – перитониту. При прободении стенки кишки обычно возникает резкая режуще-колющая боль в эпигастрии, которая быстро становится разлитой, усиливается при смене положения тела, глубоком дыхании. Определяются симптомы раздражения брюшины (Щеткина-Блюмберга) – при надавливании на брюшную стенку, а потом резком отпускании боль усиливается. Перитонит сопровождается гипертермией. Это – экстренное состояние, которое без должной медицинской помощи ведет к развитию шока и смерти. Перфорация язвы – это показание к срочному оперативному вмешательству.
Пенетрация язвы – это глубокий дефект, поражающий стенку кишки с проникновением в смежные органы (печень или поджелудочную железу). Проявляется интенсивной болью колющего характера, которая может локализоваться в правом или левом подреберье, иррадиировать в спину в зависимости от месторасположения пенетрации. При изменении положения боль усиливается. Лечение в зависимости от тяжести консервативное, при отсутствии результата – оперативное.
Стеноз двенадцатиперстной кишки возникает при выраженном отеке изъязвленной слизистой или формировании рубца. При сужении просвета возникает непроходимость (полная или частичная) двенадцатиперстной кишки. Зачастую она характеризуется многократной рвотой. В рвотных массах определяется пища, принятая задолго до приступа. Также из симптоматики характерна тяжесть в желудке (переполнение), отсутствие стула, вздутие живота. Регулярная рвота способствует снижению массы тела и обменным нарушениям, связанным с недостаточностью питательных веществ. Чаще всего консервативное лечение ведет к уменьшению отечности стенок и расширению просвета, но при грубых рубцовых изменениях стеноз может приобрести постоянный характер и потребовать оперативного вмешательства.
Диагностика
 При опросе выявляется характер болевого синдрома, его связь с приемами пищи, сезонность приступов, сопутствующая симптоматика. Наиболее информативными методами диагностики являются:
При опросе выявляется характер болевого синдрома, его связь с приемами пищи, сезонность приступов, сопутствующая симптоматика. Наиболее информативными методами диагностики являются:
- Гастроскопия. Эндоскопическое исследование слизистых оболочек желудка и двенадцатиперстной кишки дает детальную информацию о локализации язвы и ее морфологических особенностях, выявляет кровотечение и рубцовые изменения. При ФГДС возможно произвести биопсию тканей желудка и ДПК для гистологического исследования.
- Рентген желудка. При рентгенологическом обследовании с контрастным веществом язвенная болезнь двенадцатиперстной кишки проявляется, как дефект стенки (бариевая смесь проникает в язву и это видно на рентгенограмме), обнаруживается стеноз кишки, перфорации и пенетрации язв.
- Выявление хеликобактерной инфекции. Для выявления инфицированности хеликобактериями применяют ПЦР-диагностику и уреазный дыхательный тест.
- Лабораторные методы. При лабораторном исследовании крови можно обнаружить признаки анемии, которая говорит о наличии внутреннего кровотечения. На скрытую кровь исследуют также каловые массы. При дуоденальном зондировании получают данные о состоянии среды ДПК.
Лечение язвенной болезни двенадцатиперстной кишки
Лечение язвы двенадцатиперстной кишки проводится строго по назначению врача-гастроэнтеролога, самолечение недопустимо в связи с тем, что самостоятельный прием препаратов, способствующих избавлению от боли ведет стуханию симптоматики и латентному развитию заболевания, что грозит осложнениями. Медикаментозная терапия язвенной болезни двенадцатиперстной кишки включает в себя меры по эрадикации Helicobacter и заживлению язвенных дефектов (чему способствует понижение кислотности желудочного сока).
- Для подавления хеликобактерной инфекции применяют антибиотики широкого спектра действия (метронидазол, амоксициллин, кларитромицин), проводят антибиотикотерапию с течение 10-14 дней.
- Для снижения секреторной деятельности желудка оптимальными препаратами являются ингибиторы протонной помпы – омепразол, эзомепразол, ланзопразол, рабепразол. С той же целью применяют средства, блокирующие Н2-гистаминовые рецепторы слизистой желудка: ранитидин, фамотидин. В качестве средств, понижающих кислотность желудочного содержимого, применяют антациды.
- Гелевые антациды с анестетиками эффективны и в качестве симптоматически препаратов – облегчают боль, обволакивая стенку кишки.
- Для защиты слизистой применяют гастропротективные средства: сукральфат, препараты висмута, мизопростол.
При неэффективности консервативного лечения или в случае развития опасных осложнений прибегают к оперативному лечению. Операция заключается в иссечении или ушивании язвы двенадцатиперстной кишки. При необходимости для понижения секреции проводят ваготомию.
Прогноз и профилактика
Меры профилактики развития язвенной болезни двенадцатиперстной кишки:
- своевременное выявление и лечение хеликобактерной инфекции;
- нормализация режима и характера питания;
- отказ от курения и злоупотребления алкоголем;
- контроль за принимаемыми лекарственными средствами;
- гармоничная психологическая обстановка, избегание стрессовых ситуаций.
Неосложненная язвенная болезнь при должном лечении и соблюдении рекомендаций по диете и образу жизни имеет благоприятный прогноз, при качественной эрадикации – заживление язв и излечение. Развитие осложнений при язвенной болезни утяжеляет течение и может вести к угрожающим жизни состояниям.
Источник
Язвенная болезнь — это хроническое, циклически протекающее, заболевание, характеризующееся очаговым изъязвлением гастродуоденальной слизистой.
Этиология язвенной болезни.
Основные этиологические факторы:
- 1. Расстройство нервно-гуморальной регуляции функции желудка и 12 ПК.
- 2. Алиментарные факторы (характер пищи, режим питания, сухоядение, гиповитаминозы, недостаток белков животного происхождения и др.).
- 3. Интоксикация (курение, злоупотребление алкоголем, производственные вредности, лекарственные препараты и др.).
- 4. Наследственная предрасположенность к желудочному заболеванию.
- 5. Хронические заболевания других органов (печень, поджелудочная железа, легкие, сердце и др.).
Патогенез язвенной болезни
Реализация этиологических факторов возможна при дискоординации механизмов, регулирующих деятельность желудочно-кишечного тракта (ЖКТ) и нарушении динамического взаимодействия факторов агрессии и факторов защиты слизистой гастродуоденальной зоны.
Факторы агрессии:
- 1. Кислотно-пептический фактор (соляная кислота, протеолитические ферменты).
- 2. Дуоденогастральный рефлюкс: повреждающее действие на слизистую желудка желчных кислот, лизолецитина, ферментов поджелудочной железы, возрастание обратной диффузии ионов Н+ из просвета желудка в интерстициальное пространство и др.
- 3. Гастродуоденальная дисмоторика («закисление» луковицы 12ПК, гастростаз с активацией клеток антрального отдела — образование язвенного дефекта)
- 4. Выраженная активация реакций перекисного окисления липидов (снижаются защитные свойства слизистой)
- 5. Среднемолекулярные пептиды (нейропептиды, гастроинтестинальные гормоны, антитела и др.)
Факторы защиты:
- 1. Слизь гастродуоденальной зоны (её защитные свойства объясняются высокой вязкостью, наличием буферных свойств, способностью адсорбировать пепсин и др.).
- 2. Состояние покровного эпителия (уровень регенераторных процессов).
- 3. Субэпителиальные структуры (концентрация в них фукогликопротеинов и др.).
- 4. Нейтрализующая активность бикарбонатов желудка и 12ПК.
- 5. Состояние регионарного кровотока слизистой желудка и 12ПК.
- 6. Состояние неспецифической и иммунной резистентности организма.
Существуют две основные формы язвенной болезни: язвенная болезнь желудка и язвенная болезнь 12-перстной кишки, имеющие различный патогенез и клинические проявления. В развитии язвенной болезни 12ПК ведущую роль играют расстройства нейрогуморальных механизмов регуляции желудочной секреции, обусловливающих повышенное содержание соляной кислоты и пепсина в желудочном соке, гипермоторику желудка, что сопровождается закислением 12ПК, снижением резистентности её слизистой с последующим развитием дуоденита, эрозий, язв.
В развитии язвы желудка преобладающее значение имеет ослабление защитных механизмов слизистой оболочки желудка и в меньшей степени — кислотно-пептический фактор
Классификация язвенной болезни желудка (по Johnston).
I тип — язва малой кривизны (медиогастральная) — выше 3 см от привратника.
II тип — язва желудка, сочетающаяся с язвой 12-ПК.
III тип — язва пилорического отдела желудка (в зоне до 3-х см от привратника).
Различают также язвы кардиального и субкардиального отделов желудка, тела, передней, задней стенки, большой и малой кривизны желудка и др.
Классификация язвенной болезни 12ПК.
- 1. Язва луковицы 12ПК (передней, задней стенки).
- 2. Постлуковичная язва 12ПК.
Классификация язвенной болезни в зависимости от характера желудочной секреции.
- Ш С пониженной секрецией.
- Ш С нормальной секрецией.
- Ш С повышенной секрецией.
Классификация язвенной болезни по течению и осложнениям.
- Ш Периодически рецидивирующие.
- — часто рецидивирующие.
- — латентное течение.
- Ш Неосложненная.
- Ш Осложненная:
- 1. Пенетрация;
- 2. Пилородуоденальный стеноз с нарушением эвакуации;
- 3. Перфорация;
- 4. Кровоточащая язва;
- 5. Малигнизация язвы.
Особые формы:
- — язвы привратника
- — гигантская язва
- — постбульбарная язва
Клиническая картина.
Основными жалобами больных язвенной болезнью являются: боль, изжога, рвота, тошнота, отрыжка. Боль является главным клиническим признаком. Для боли характерны периодичность, сезонность и ритмичность.
геморрагический язвенный гастрит желудочный
Табл. 1
Характер болей | Вид патологии |
Ранние боли (в течение 0,5-1 часа после еды) | Язва желудка |
Поздние боли (1,5-4 часа после еды), голодные и ночные боли | Язва 12-перстной кишки |
Локализуются в эпигастральной области, больше справа | Язва 12-перстной кишки, пилородуоденальной зоны |
Локализуются в эпигастрии больше слева | Язва желудка |
Локализуются в области мечевидного отростка с иррадиацией в область сердца, левую лопатку | Кардиальная язва, высокая язва малой кривизны |
Постоянные интенсивные боли иррадиирующие в спину | Пенетрирующая язва |
Изжога довольно частый и ранний признак язвенной болезни. Причиной её является нарушение секреторной и моторной функции желудка, которая сопровождается рефлюксом желудочного содержимого в пищевод. Она часто повторяет ритм язвенной боли.
Отрыжка при язвенной болезни бывает кислой, воздухом, а иногда и съеденной пищей и зависит в основном от уровня желудочной секреции.
Рвота может отражать как стадию воспалительного процесса, так и степень расстройства моторно-эвакуаторной функции желудка, что позволяет использовать данный симптом в диагностике.
Табл. 2
Характер рвоты | Вид патологии |
1. Ранняя рвота съеденной пищей | Обострение язвенной болезни |
2 Поздняя рвота (натощак) остатками пищи, съеденной накануне, часто с неприятным запахом | Язва, осложненная пилородуоденальным стенозом |
Инструментальная диагностика язвенной болезни.
- 1. Изучение желудочной секреции.
- 1.1. Аспирационно-титрационный метод с введением энтеральных и парентеральных стимуляторов секреции (инсулин-гистаминовый тест Маржатки и его модификации, максимальный гистаминовый тест Кея и др.).
- 1.2. Метод раздельной внутрижелудочной Ph-метрии.
- 1.3. Метод суточной внутрижелудочной Ph-метрии.
- 2. Рентгенологическое исследование.
- 2.1. Рентгеноскопия (графия) желудка.
- 2.2. Дуоденография (обычная и в условиях гипотонии — релаксационная).
Рентгенологические признаки язвы:
Прямые: «Ниша» — c-м Гаудэка, язвенный вал, конвергенция складок слизистой;
Косвенные: большой слой жидкости над бариевой взвесью, гипертонус желудка, симптом «указательного перста» — с-м де Кервена.
- 3. Фиброэзофагогастродуоденоскопия (возможность визуализации язвы, прицельной биопсии).
- 4. Патоморфологическое исследование биоптатов (важно для выявления малигнизации язвы).
- 5. Радиоизотопное исследование моторно-эвакуаторной функции желудка (сканирование, гастросцинтиграфия на гамма-камере и др.).
- 6. Электрогастрография.
- 7. Баллонография (баллонокинезиография) желудка.
- 8. Метод поэтапной манометрии с использованием методики открытого катетера и аппарата Вальдмана (давление в пищеводе в норме 0-40 мм вод. столба, в желудке — 50-80, в 12-перстной кишке — 85-130).
- 9. Изучение регионарной гемодинамики (реогастрография, интрагастральная реоплетизмография).
- 10. Ультразвуковое исследование.
- 11. Термография (дистанционная регистрация естественного инфракрасного излучения). При обострении язвенной болезни определяется зона разлитой гипертермии в эпигастральной области.
Источник


