?й?ы безіні? ?абынуы панкреатит
- Описание патологии
- Классификация и виды
- Причины
- Симптомы
- Осложнения
- Диагностика
- Лечение
- Профилактика
Поджелудочная железа расположена позади желудка, ее проток открывается в 12-перстную кишку. Панкреатит – заболевание, вызванное воспалительным процессом в тканях этого органа.
Описание патологии
Поджелудочная железа выполняет две основные функции:
- выработка пищеварительных ферментов, которые по протокам попадают в 12-перстную кишку, где активируются и участвуют в расщеплении белков и жиров;
- секреция гормонов – инсулина и глюкагона, которые выделяются в кровь и регулируют уровень глюкозы.
Если проходимость протоков по какой-либо причине нарушается, давление панкреатического сока в них повышается. Происходит повреждение клеток железы. При остром панкреатите запускается механизм «самопереваривания» тканей. Результатом хронически текущего воспаления становится постоянный дефицит пищеварительных ферментов, замещение железистых клеток соединительной тканью, с последующим ослаблением не только внешнесекреторной функции, но и выработки гормонов.
Классификация и виды
Создано множество классификаций панкреатита по разным признакам.
В соответствии с международной классификацией болезней выделяют:
- острый панкреатит (код МКБ-10 К85);
- хронический панкреатит алкогольного происхождения (код МКБ-10 К86.0);
- другие хронические панкреатиты (код МКБ-10 К86.1).
Варианты острого панкреатита:
- отечный с быстро развившимся нарушением функции железы;
- некротический (панкреонекроз) – более тяжелая форма, сопровождающаяся распадом тканей органа под влиянием собственных ферментов.
Виды хронического воспалительного процесса поджелудочной железы:
| Разновидность | Причина | Особенности |
| Обызвествляющий (кальцифицирующий) | Употребление алкоголя | Хроническое повреждение мельчайших панкреатических протоков вызывает образование в них пробок, постепенно обызвествляющихся |
| Обструктивный | Желчнокаменная болезнь, опухоль, рубцовая деформация | Возникает при сдавлении крупных протоков; клетки повреждаются вторично вследствие повышения внутрипротокового давления |
| Паренхиматозно-фиброзный | Аутоиммунный процесс, рецидивирующее воспаление | Встречается редко, сопровождается распространенным поражением железистых клеток |
Хронический панкреатит может протекать бессимптомно, но чаще наблюдается чередование ремиссий и обострений. Во время ремиссии пациент не предъявляет жалоб. Обострение хронического воспалительного процесса сопровождается возникновением симптомов болезни.
Причины
Заболевание возникает под действием таких факторов:
- в 60% случаев причина панкреатита – употребление алкоголя; однако заболевание развивается лишь у 5 – 7% пьющих людей, что обусловлено генетической предрасположенностью к нему;
- желчнокаменная болезнь, хронический холецистит и другие состояния, сопровождающиеся застоем желчи;
- рубцовая деформация 12-перстной кишки, опухоль Фатерова соска, то есть механические препятствия для выхода панкреатического сока в кишечник;
- муковисцидоз – генетическое заболевание с нарушением секреторной активности желез, сопровождается поражением органов дыхания;
- нарушения липидного обмена, проявляющиеся повторными эпизодами острого воспаления;
- аутоиммунные заболевания (первичное поражение поджелудочной железы, синдром Шегрена, первичный билиарный цирроз, склерозирующий холангит);
- некоторые лекарства – азатиоприн, фуросемид, тетрациклины, препараты эстрогенов, преднизолон, метронидазол и другие.
Панкреатит у детей часто связан с патологией строения желчевыводящих путей и поджелудочной железы, как врожденной, так и приобретенной (описторхоз). Нередко причиной болезни у ребенка становится тупая травма живота. Определенную роль играют инфекции – герпес, мононуклеоз, паротит, сальмонеллез.
Симптомы
Ведущий симптом панкреатита – боль в верхнем отделе живота разной интенсивности. Она может возникнуть внезапно или развивается постепенно. Нередко этот признак появляется через некоторое время после приема пищи или спиртных напитков.

Признаки острого воспаления железы:
- внезапная боль в верхнем отделе живота с иррадиацией в поясницу, межлопаточную область;
- сильная тошнота и упорная рвота;
- усиление болевого синдрома после еды;
- чувствительность брюшной стенки при прикосновении;
- лихорадка, озноб, плохое самочувствие, слабость.
Симптомы хронической формы панкреатита:
- непостоянные боли в верхней части живота, усиливающиеся через 2 – 6 часов после приема пищи; после употребления спиртных напитков приступ панкреатита может развиться через 2 – 3 дня;
- постепенное снижение веса, сначала вызванное уменьшением употребления пищи из-за страха болей, а затем связанное с ухудшением усвоения питательных веществ;
- маслянистый стул с неприятным запахом, связанный с выделением непереваренных белков и жиров.
При разрушении 80% железистых клеток развивается вторичный сахарный диабет.
Осложнения
Панкреатит может сопровождаться такими осложнениями:
- застой желчи с появлением болей в правом подреберье, тошноты, горечи во рту, образованием желчных камней;
- инфекционные заболевания – гнойное воспаление желчных протоков, перитонит, сепсис;
- образование крупных полостей в ткани поджелудочной железы;
- кровотечение, вызванное повреждением пищевода, язвой желудка или 12-перстной кишки;
- тромбоз вен печени и селезенки;
- плеврит – скопление жидкости в полости вокруг легких, асцит – выпот в брюшной полости;
- сдавление или сужение просвета 12-перстной кишки, ухудшение ее проходимости;
- гипогликемический криз – состояние, вызванное недостатком глюкагона, проявляющееся резкой слабостью, мышечной дрожью, потливостью, сердцебиением, нарушением сознания;
- рак поджелудочной железы.
Диагностика
Для подтверждения диагноза «панкреатит», помимо анализа жалоб, истории болезни, осмотра пациента, врачи используют методы лабораторной и инструментальной диагностики.
Анализы
В анализе крови при тяжелом воспалительном процессе в железе выявляются неспецифические изменения: увеличение числа лейкоцитов, повышение СОЭ. Такие нарушения регистрируются при остром течении и в трети случаев обострения болезни. У остальных пациентов изменений в анализе крови нет.
Главный биохимический признак болезни – появление в крови и моче большого количества фермента, необходимого для расщепления крахмала. Это фермент амилаза; при исследовании мочи его называют диастазой. Кроме этого, нарастает концентрация и других панкреатических ферментов: липазы, фосфолипазы А2, трипсина, эластазы.
Дополнительные биохимические признаки панкреатита:
- увеличение содержания билирубина и трансаминаз;
- нарастание уровня фибриногена – признак усиления свертываемости крови;
- повышение концентрации глюкозы и мочевины.
Обнаружение ферментов в крови наблюдается при остром течении болезни и обострении хронической формы патологии. У многих больных анализы остаются в норме. Поэтому основная роль в диагностике заболевания, особенно его хронических форм, принадлежит инструментальным исследованиям.
Дополнительное значение для выявления внешнесекреторной недостаточности, то есть нехватки пищеварительных ферментов, имеет копрограмма – исследование кала. В фекалиях обнаруживаются мышечные волокна, нейтральные жиры, крахмальные зерна.
Инструментальные методы
Для диагностики острого панкреатита преимущество имеет компьютерная или магнитно-резонансная томография. Они дают возможность обнаружить разрушение железистых клеток, отек тканей. Подтверждают диагноз путем лапароскопии.
Методы диагностики хронического воспаления поджелудочной железы:
- рентгенография: выявляются мелкие скопления кальция в панкреатических протоках;
- УЗИ: у 70% больных определяется повышение плотности ткани, неровные очертания, изменение размеров, деформированные протоки;
- компьютерная томография: полезна при псевдоопухолевой и кистозной формах болезни и для диагностики злокачественной опухоли;
- МРТ: помогает в диагностике фиброза железы, то есть диффузного разрастания в ней соединительной ткани;
- магнитно-резонансная холангиопанкреатография: неинвазивный метод без лучевой нагрузки, позволяющий создать подробное изображение общего желчного и панкреатических протоков, полезен для обнаружения конкрементов, пороков развития;
- ЭРХПГ (эндоскопическая ретроградная холангиопанкреатография) – исследование, включающее наполнение протоков железы контрастом через введенный в 12-перстную кишку эндоскоп и тонкий катетер; показано лишь в тяжелых случаях заболевания и подозрении на рак;
- эндоскопическая ультрасонография – современный метод УЗИ в комплексе с эндоскопией, информативен для диагностики мелких конкрементов и опухолей;
- ЭФГДС – эндоскопическое исследование пищевода, желудка и 12-перстной кишки для выявления сопутствующих заболеваний – рефлюкс-эзофагита, язвенной болезни, дуоденита;
- ангиография – введение контраста для изучения сосудистой сети органа, обычно проводится при одновременном увеличении селезенки для исключения портальной гипертензии.
Лечение
Воспаление поджелудочной железы может быть вызвано разными причинами, иметь разные симптомы и лечение. Чтобы узнать, как лечить панкреатит в каждом случае, необходимо обследование у гастроэнтеролога.
Диета
Всем пациентам с панкреатитом показано лечебное питание.
Во время обострения рекомендуется отказ от пищи на 1 – 2 дня, затем постепенно вводится несладкий чай, сухарики, жидкие каши на воде, суп-пюре, омлет.
В течение ремиссии полезно ограничить в питании содержание жиров и углеводов. Предпочтение отдают запеченным или паровым блюдам. Есть необходимо 6 раз в день теплую пищу.
Полезные продукты:
- нежирное мясо, птица, рыба;
- овсяная каша;
- омлет;
- соевые продукты;
- картофель.
Какие продукты при панкреатите следует исключить:
- вызывающие вздутие живота (черный хлеб, бобовые, виноград);
- содержащие грубую клетчатку (сырые овощи и фрукты, цельнозерновые каши);
- стимулирующие выработку пищеварительных ферментов (наваристые супы, жареные блюда, специи, пряности, копченые, соленые продукты).
Лечение острого панкреатита
При остром панкреатите требуется госпитализация. Лечение нередко проводится в отделении реанимации. Проводится интенсивная инфузионная терапия (внутривенное введение растворов для снятия интоксикации) и обезболивание. Длительность приступа составляет несколько дней.
При некротической форме проводится хирургическая операция, направленная на удаление отмерших тканей. Если приступ вызван желчнокаменной болезнью, хирурги удаляют желчный пузырь. В результате воспаление поджелудочной железы стихает.
Лечение хронического панкреатита
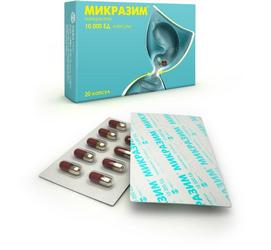
В терапии используются препараты, замещающие ферментативную функцию железы. Микразим – современное лекарственное средство, содержащее панкреатин. Это вещество замещает недостающие ферменты – липазу, амилазу, протеазу. Защита микрочастиц лекарства от действия кислой среды желудка позволяет препарату быстро проникать в 12-перстную кишку. Ферментную терапию проводят длительно, что позволяет организму нормально усваивать питательные вещества. Одновременно пациент должен соблюдать диету и прекратить употребление алкоголя.
При развитии обострения панкреатита назначаются средства, угнетающие функцию поджелудочной железы.
Если заболевание связано с нарушением проходимости выводных протоков железы, для его устранения может потребоваться хирургическое вмешательство. Показания к операции при хроническом панкреатите:
- постоянные, ничем не облегчающиеся боли;
- псевдокиста или закупорка общего желчного протока, не поддающиеся эндоскопическому лечению;
- подозрение на рак железы;
- постоянная рвота, стойкое снижение веса.
Профилактика
Главный способ профилактики панкреатита у взрослых – ограничение употребления спиртных напитков. Для предотвращения болезни у детей рекомендуется правильное питание с ограничением раздражающих продуктов, фаст-фуда, а также предупреждение травматизма.
Вторичная профилактика, то есть предупреждение рецидивов, обострений и осложнений, включает:
- отказ от употребления спиртных напитков;
- лечение холецистита, желчнокаменной болезни;
- постоянный прием ферментных препаратов и соблюдение диеты.
При соблюдении таких условий панкреатит не приводит к тяжелым последствиям, его прогноз для жизни благоприятный.
Важно: перед применением ознакомьтесь с инструкцией или проконсультируйтесь с лечащим врачом.
Источник
Панкреатит — это название целой группы болезней и симптомов, при которых происходит воспалительный процесс поджелудочной железы. Если проявляется такой процесс, то ферменты, продуцируемые поджелудочной железой, не попадают в двенадцатиперстную кишку. Следовательно, они начинают активно действовать уже в поджелудочной железе, постепенно разрушая ее.
Таким образом, происходит так называемый процесс самопереваривания. Такая патология чревата последующим поражением других органов, ведь при постепенном разрушении поджелудочной железы происходит выделение токсинов и ферментов. В свою очередь, они могут оказаться в кровотоке и повредить другие органы. Поэтому острый панкреатит необходимо лечить сразу же после установления диагноза. При таком состоянии лечение проводят в основном в стационаре.

Что это такое?
Панкреатит — группа заболеваний и синдромов, при которых наблюдается воспаление поджелудочной железы.
При воспалении поджелудочной железы ферменты, выделяемые железой, не выбрасываются в двенадцатиперстную кишку, а активизируются в самой железе и начинают разрушать её (самопереваривание). Ферменты и токсины, которые при этом выделяются, часто сбрасываются в кровоток и могут серьёзно повредить другие органы, такие, как мозг, лёгкие, сердце, почки и печень.
Причины возникновения
Основные причины острого панкреатита:
- Генетическая предрасположенность.
- Алкоголизмом и злоупотреблением алкоголем (70% случаев).
- Желчекаменная болезнь.
- Аутоиммунные проблемы (когда иммунная система атакует собственные клетки)
- Паразиты, такие как аскариды, тоже могут вызывать закупорку поджелудочной железы.
- Закупорка протока поджелудочной железы или общего желчного протока например желчным камнем.
- Повреждения протоков и поджелудочной железы во время операции.
- Осложнения муковисцидоза.
- Болезнь Кавасаки.
- Синдром Рейе.
- Гемолитическая уремический синдром.
- Гиперпаратиреоз.
- Высокое содержание в крови жиров — триглицеридов (гипертриглицеридемия).
- Нарушение кровообращения поджелудочной железы.
- Травма поджелудочной железы в результате несчастного случая.
- Вирусные инфекции, в том числе эпидемический паротит, микоплазма, пневмония, и кампилобактерии, гепатит С.
- Заболевания двенадцатиперстной, тонкой и толстой кишок, сопровождающиеся запором, такие как язвенная болезнь, энтерит, колит, энтероколит, дивертикулы.
- Использование некоторых лекарств (особенно эстрогены, кортикостероиды, тиазидные диуретики, и азатиоприн).
Хронический панкреатит часто развивается у людей, которые в возрасте 30 – 40 лет и чаще всего вызван злоупотреблением алкоголем в течение многих лет, причем мужчины преобладают над женщинами. Повтор эпизодов острого панкреатита может привести к хроническому панкреатиту. В некоторых случаях генетика может быть фактором его развития. В 10-15 случаях хронического панкреатита причина не известна.
Другие факторы, которые также связаны с хроническим панкреатитом:
- Аутоиммунные проблемы;
- Использование эстрогенов, кортикостероидов, тиазидных диуретиков, и азатиоприна;
- Закупорка протока поджелудочной железы или общего желчного протока;
- Гиперкальциемия — высокий уровень кальция в крови;
- Гиперлипидемия или гипертриглицеридемия — высокий уровень жиров в крови;
- Нарушение обмена веществ, особенно жиров, связанное с перееданием;
- Осложнения муковисцидоза, самого распространенного наследственного расстройства, когда что секреты, выделяемые различными органами, имеют слишком высокую вязкость и густоту.
Из-за хронического воспаления происходит образование рубцов на поджелудочной железе, орган становится не в состоянии производить нужное количество пищеварительных ферментов. В результате организм может быть не в состоянии переварить жир и других важные компоненты пищи. Повреждение части поджелудочной железы, вырабатывающей инсулин, может привести к диабету.
Симптомы панкреатита
Болевые ощущения при остром панкреатите (воспаление поджелудочной железы) считаются одним из самых сильных. Резкая, острая боль возникает в животе, в подреберье, в большинстве случаев отдающая в область лопаток, спины или за грудину.
Основные симптомы при остром панкреатите у взрослых перечислены ниже:
- Болезненные ощущений в правом либо левом подреберьях, также возможен опоясывающий характер, в зависимости от степени протекания воспалительного процесса и области поражения поджелудочной железы;
- Изменение цвета кожных покровов: землистый цвет лица, синюшные пятна вокруг пупка и на пояснице, механическая желтуха из-за склерозирующего панкреатита;
- Ухудшение общего самочувствия, значительное повышение температуры тела, наблюдается слабость, недомогание, изменение артериального давления в сторону повышения или понижения;
- Ощущение сухости во рту, беспокоит продолжительная икота, отрыжка тухлым яйцом, тошнота и многократная рвота, не приносящая облегчения больному;
- Расстройства стула в виде запора или диареи;
- Одышки, повышенной потливости.
Панкреатит хронической формы имеет неагрессивное течение, сопровождающийся снижением аппетита и массы тела. Основная симптоматика при хроническом панкреатите:
- Болевой синдром – для этого вида характерно боевые признаки, как правило, после еды или спиртных напитков, неприятные ощущения постоянны в верхней половине живота.
- Бессимптомный (латентная стадия) – болезнь может длиться годами потихоньку разрушая поджелудочную, пациент почти не чувствует неприятных ощущений или все сводится простому дискомфорту которому дают разные простые причины, например переедание.
- Псевдоопухолевый вид – редкий встречается, по всем симптомам похож на рак. Признаки рака поджелудочной — это желтушность тела и склер глаза. Поражается головка поджелудочной железы. Она увеличивается в размерах из-за замещения ее фиброзной тканью.
- Диспепсический выражается расстройством кишечника (диспепсией), понос или запор, вздутие, беспричинная потеря веса.
Довольно часто, хронический панкреатит, способствует развитие диабета. Проявление симптомов влияет стадия протекания заболевания, а также проходил ли больной лечение, соблюдение предписаний по приему пищи, возраста больного и его общего физического состояния.
Объективные симптомы
У панкреатита есть свои объективные симптомы:
- Симптом Мюсси—Георгиевского — положительный френикус — симптом слева.
- Симптом Губергрица—Скульского — пальпация болезненна по линии, соединяющей головку и хвост.
- Симптом Гротта — слева от пупка в проекции поджелудочной железы определяются гипотрофические изменения подкожно-жировой клетчатки.
- Симптом Дежардена — определяется болезненность при пальпации в панкретической точке Дежардена (проекция головки поджелудочной железы), располагающейся на 4—6 см от пупка по линии, соединяющей правую подмышечную впадину с пупком.
- Симптом Тужилина — при осмотре на коже пациента с хроническим панкреатитом можно увидеть геморрагические высыпания в виде капелек багрового цвета размером до 1—4 мм. Это точечные ангиомы, возникающие при протеолизе — деструктивном действии на капилляры ферментов поджелудочной железы, выбросившихся в кровь при обострении процесса.
- Симптом Мейо—Робсона — болезненность определяется в точке Мейо-Робсона, проекции хвоста поджелудочной железы, на границе средней и наружной трети отрезка линии, проведенной через пупок, левую рёберную дугу и подмышечную область слева. При этом болезненность может определяться в зоне Мейо-Робсона, левом рёберно-позвоночном угле.
- Симптом Шоффара — выявляют болезненность в зоне Шоффара (проекции головки поджелудочной железы), находящейся на 5—6 см выше пупка с правой стороны между биссектрисой пупочного угла и срединной линией тела.
- Симптом Кача — симптом панкреатита, при котором пальпация болезненна в проекции поперечных отростков правых Т1Х—ТХ1 и левых TVIII—TIX грудных позвонков.
- Симптом Воскресенского — в проекции поджелудочной железы не определяется пульсация брюшной аорты.
Диагностика
Для выявления развития хронического панкреатита необходимо обратиться к врачу-гастроэнтерологу. Проводится осмотр, сбор жалоб, анализ истории заболевания. На основании этого назначается проведение диагностических процедур:
- сдача анализов для определения уровня амилазы крови и диастазы мочи;
- биохимия и общий анализ крови;
- общий анализ мочи;
- УЗИ поджелудочной железы – один из ведущих методов исследования, который может помочь определить имеются ли патологические изменения поджелудочной железы;
- гастроскопия;
- рентгенография органов брюшной полости;
- функциональные тесты;
- эндоскопическая ретроградная холангиопанкреатография.
При появлении симптомов острого панкреатита необходима срочная госпитализация больного и проведение обследования и лечения в условиях стационара. Основная задача: стабилизировать состояние пациента, снять острую симптоматику и исключить возможность развития панкреонекроза.
Лечение острого панкреатита
При остром панкреатите лечение должно проводиться в условиях стационара и под пристальным наблюдением специалистов, поскольку такое состояние организма считается опасным. При наличии подозрений на острый панкреатит человека нужно госпитализировать в кратчайшие сроки.
Если приступ панкреатита застал вас в домашних условиях, то рекомендуются следущие действия до приезда скорой:
- Больной должен находиться в постели и в полном покое. Это позволит уменьшить приток крови к больному органу, а значит снизит воспаление.
- На эпигастральную область прикладывают холод – это позволяет снизить интенсивность болей, немного убрать отек и воспаление. Лучше всего, если вместо льда будет использована грелка, наполненная холодной водой.
- Запрещено принимать какую-либо пищу. Причем воздержаться от еды следует на 3 суток. Это необходимо сделать, чтобы остановить выработку ферментов, усиливающих воспалительную реакцию и боли. Можно пить воду без газа и добавок.
- Разрешенные препараты для самостоятельного приема – Дротаверин, Спазмалгон, Но-шпа и Максиган. Их можно выпить до приезда бригады скорой помощи. Между тем, вызвать врачей необходимо даже в том случае, если больной не уверен, что у него приступ острого панкреатита. Ведь эта патология опасна тем, что на какое-то время может затихнуть, а затем стремительно рецидивировать.
- При стремительном развитии болезни применяют хирургическое лечение панкреатита: удаление части поджелудочной железы, перитонеальный лаваж (промывание брюшной полости), и т.д.
Три главных слова в лечении больного с острым панкреатитом – это Покой, холод и голод. Именно они являются правилами первой помощи при приступе.
После голодных дней на неделю назначается диета №5п по Певзнеру. Дробное питание до 8 раз в сутки, порциями не более 300г. Пища отварная, приготовленная на пару, в полужидком виде, пюре. Температура пищи – 20-52˚С. Суточное количество белков – 80г, жиров – 60г, углеводов – 280г.
Рекомендуются: слизистые каши на воде, сухарики, размоченные в чае, пюре из картофеля, тыквы, кабачков, моркови, кисели, пудинги.
Все другие продукты и варианты обработки исключены.
После достижения положительной динамики и снятия болевого синдрома, назначают расширенный вариант диеты на три месяца. Суточное количество питательных веществ: до 120г белка, 70г жира, до 400г углеводов.
Рекомендуются: нежирные сорта мяса и рыбы, птицы, до двух яиц в сутки, сметана, творог, каши на воде, овощи, кисели и компоты из фруктов, чай, отвар шиповника, сливочное масло в виде добавок в готовые блюда до 20г в сутки, растительное масло – до 15г в сутки.
Все указанные продукты должны быть обработаны на пару, запечены или сварены.
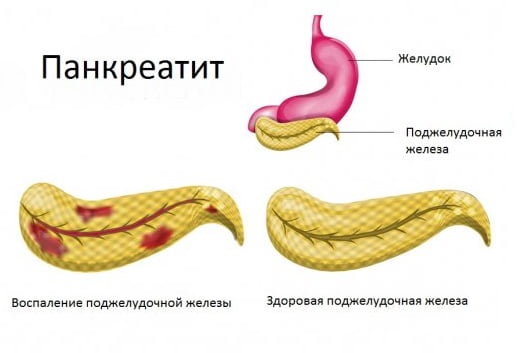
Лечение хронического панкреатита
Хронический панкреатит может иметь ярко или слабовыраженные симптомы. Чаще всего, во время обострения хронического панкреатита больному показана госпитализация и терапия, аналогичная острому процессу.
Пациент должен на протяжении всей жизни соблюдать диету и принимать препараты из группы спазмолитиков и препараты, нормализирующие секреторную функцию органа. Особенно полезно дважды в год проходить санаторное лечение в соответствующих заведениях Ставропольского края (Кисловодск, Железноводск, Пятигорск), где проводят лечение при помощи натуральных минеральных вод.
Диета
Если обострение хронического панкреатита достаточно серьезно и сопровождается выраженной болью, упорной рвотой, значительными изменениями лабораторных проб, то больным нужен голод. Его продолжительность зависит от конкретного клинического случая, но чаще составляет от 1 до 3 суток. Иногда в «голодную» фазу допускается питье отвара шиповника, щелочных минеральных вод, некрепкого чая.
Затем назначается особая малокалорийная диета (до 2200 ккал) с нормальной квотой белка. Она предназначена для того, чтобы максимального щадить поджелудочную железу и другие пищеварительные органы.
Особенностями этой диеты при панкреатите являются:
- запрет на жирные продукты (баранина, свинина, сливки, сало и др.) и алкоголь;
- дробность употребления пищи (до 6 раз);
- ограничение соли;
- блюда подаются исключительно в теплом виде;
- измельчение или протирание используемых продуктов;
- широкое применение слизистых крупяных супов, овощных супов-пюре с добавленным отварным мясом, суфле, белковых омлетов, рыбных и мясных кнелей, паровых котлет, биточков, печеных яблок, овощных пюре, желе, муссов, подсушенного белого хлеба, обезжиренного творога, киселей;
- исключение всех продуктов с высоким содержанием экстрактивных веществ или эфирных масел (рыбные, мясные бульоны, какао, кофе и др.), свежих ягод, овощей, зелени, фруктов, плодов, кислых соков, газированных напитков, маринадов.
При условии клинического и лабораторного улучшения питание расширяют, увеличивая его калорийность и количество белков, нужных для скорейшего восстановления. Хотя набор допустимых продуктов весьма схож с уже упомянутой диетой, но перечень блюд в меню увеличивается (разрешается запекание). Если панкреатит сопровождается развитием диабета, то в запретный продуктовый список добавляют белые каши, картофель, мед, сладости, выпечку.
Медикаментозное лечение
При соблюдении диеты боль гораздо реже дает о себе знать, но стоит немного отойти от нее, позволить себе жирного или жаренного и все — нужны обезболивающие.
- При интенсивной боли врачом могут быть назначены спазмолитики — Но-Шпа, Дротаверин, которые уменьшают воспаление в поджелудочной железе и соответственно снижают боль.
- На сегодняшний день врач также может назначить мебеверин (Дюспаталин, Спарекс) — спазмолитик, миотропного действия, устраняет спазмы ЖКТ.
- Можно на короткий курс назначить антисекреторные (омепразол или диакарб по таблетке на три дня под прикрытием аспаркама при отечной форме).
- Также применяют Октреотид, лекарственный препарат, подавляющий выработку гормонов железой, поскольку они стимулируют ее и тем самым вызывают боль. Это лекарство назначают только в стационарах.
При длительном течении хронического панкреатита происходит замещение нормальных клеток органа соединительной тканью. Таким образом, функциональность органа нарушается, может развиться сахарный диабет и нарушения пищеварения. Для того чтобы снизить болевые ощущения и дать отдых поджелудочной железе, следует принимать панкреатические ферменты:
- Фестал – его следует пить 3 р/день по 1 таблетке во время еды, обычно его сочетают с гистаминовыми блокаторами для уменьшения кислотности в желудке — фамотидин, циметидин.
- «Панкреатин» («Энзистал», «Гастенорм», «Биозим», «Мезим», «Микразим», «Пангрол», «Панзинорм», «Пензитал», «Креон», «Эрмиталь») – это ферменты поджелудочной железы, которые следует принимать, как и «Фестал», при этом лучше всего запивать препарат щелочной минеральной водой. Они способствуют лучшему расщеплению белков, углеводов и жиров.
- Говоря о ферментах, надо помнить об их активности, 10 000 ЕД по липазе (таблетка мезим-форте) трижды в день – стандартная потребность при заместительной терапии. Оригинальный мезим имеет не очень приятный запах, если запаха нет – это подделка (толченый мел).
При наличии хронического панкреатита симптомы могут наблюдаться очень долго, соответственно снижается уровень инсулина, что в конечном итоге может привести к развитию сахарного диабета. В случае диагностики этой патологии больной должен обратиться к эндокринологу для разработки схемы лечения и координации диеты.

Физиотерапия
Физиотерапевтические процедуры применяют ограниченно после уменьшения активности воспаления.
При интенсивной боли назначают электрофорез с новокаином или даларгином, ультразвук, диадинамические токи. Для борьбы с остающимся воспалением рекомендуются лазерное или ультрафиолетовое облучение крови, переменное магнитное поле.
Народные средства
Для лечения панкреатита используют следующие средства народной медицины:
- Сбор трав. Для приготовления сбора берутся в равных количествах череда, сушеница, хвощ, цветки ромашки и календулы, зверобой, полынь и шалфей. Травы перемешивают и измельчают. Затем готовят настой (берется столовая ложка сбора на стакан кипятка, настаивается в течение часа, процеживается). Настой употребляют трижды в день, по полстакана, за полчаса до еды.
- Два листа золотого уса заливают 0,5 л кипятка, ставят на слабый огонь и кипятят 15 минут. Затем охлаждают смесь в течение 8 часов. Перед употреблением настой подогревают до теплого состояния на водяной бане и пьют перед едой (за полчаса). В день необходимо выпить три столовых ложки настоя.
- В равных количествах берут корни лопуха, девясила и одуванчика, измельчают и смешивают их. Полученную смесь кладут в кипящую воду (десертная ложка смеси на стакан воды), 15 минут кипятят, затем в течение часа настаивают. После этого настой процеживают и пьют перед едой, по столовой ложке, три раза в день.
- Сок моркови и картофеля. Берут две моркови и две картофелины, отжимают из них сок и пьют натощак, утром, в течение недели.
- Настой пустырника, бессмертника и календулы. Берут по одной столовой ложке вышеперечисленных трав, перемешивают и заливают литром кипятка. Накрывают полученную смесь тканью, настаивают в течение часа, затем процеживают. Принимать полученный отвар нужно 6 раз в день, по полстакана.
- Берется кора барбариса, измельчается. Затем измельченная кора барбариса добавляется в кипящую воду (чайная ложка коры на стакан воды), кипятится в течение 15 минут, после чего полученный отвар остужают и употребляют перед едой, по столовой ложке, трижды в день.
- Берут семена тмина (2 чайные ложки), заливают стаканом горячей воды и настаивают 2 часа. Затем смесь процеживают и принимают трижды в день, до еды, по полстакана.
Следует помнить, что народные средства могут использоваться в лечении панкреатита только в качестве дополнительной терапии и только с разрешения врача.
Прогноз
Строгое соблюдение режима питания и диеты, полное воздержание от приема алкоголя, строгое следование рекомендациям по медикаментозному лечению значительно уменьшают частоту обострений, переводят процесс в редко рецидивирующий вариант с медленным прогрессированием. У части больных возможно добиться заметной и стойкой ремиссии.
Для хронического панкреатита характерно прогрессирующее течение, однако прекращение воздействия причинных факторов и адекватная терапия замедляют прогрессирование болезни, значительно улучшают качество жизни больных и прогноз.
Источник

