Исследование моторики желудка при язвах

1. Общий анализ крови и мочи.
2. Группа крови и Rh-фактор.
3. Коагулограмма.
4. Биохимический анализ крови (развернутый).
5. ЭКГ.
6. Рентгенография или рентгеноскопия органов грудной клетки.
7. Рентгенография (контрастная) желудка.
8. ЭГДС.
9. Спирография.
10. УЗИ.
11. Изучение секреторной способности желудка.
12. Анализ кала на скрытую кровь.
Лабораторные исследования крови для диагностики неосложненной язвенной болезни значения практически не имеют, но играют роль при оценке сложности заболевания, нарушении функции других органов и систем. Лейкоцитарная формула чаще бывает в норме, СОЭ увеличивается только во время обострения заболевания.
Исследование кала способствует выявлению нарушений пищеварения и всасывания, скрытых кровотечений, воспалительных процессов и различных форм дискинезий желудочно-кишечного тракта. Если язвенную болезнь сопровождают гнилостные и бродильные процессы, реакция кала может быть щелочной или кислой. При скрытых кровотечениях у больных обнаруживается кровь в кале (реакция Грегерсена). Копрологическое исследование позволяет выявить наличие воспалительных процессов в кишечнике и различных форм дискинезий.
Специальные методы исследования. Специальные методы исследования больных с заболеваниями желудка включают: изучение желудочной секреции, двигательной функции, биоптатов, рентгенологическое, эндоскопическое обследование и тесты на Helicobacter pylori.
Методы исследования желудочной секреции можно условно разделить на две группы. Первую из них составляют методы, основаны на применении зонда и аспирации желудочного содержимого. Вторую группу — методы определения рН содержимого непосредственно в желудке. Аспирационные методы при язвенной болезни являются главными в диагностике заболеваний и секреции желудка и дополняются рН-метрическим исследованиям.
Максимальный гистаминовый тест Кея — наиболее значительный аспирационный метод исследования секреции. Цель исследования — по выделенному желудочному соку определить состояние слизистой оболочки желудка. Тест выполняют следующим образом: через 30 мин после начала аспирации желудочного содержимого тонким зондом (базальная секреция) вводят антигистаминные препараты (2 мл 2% раствора супрастина), а еще через 30 мин — 0,024 мг / кг гистамина дигидрохлорида. Затем в течение часа через каждые 15 мин исследуют секреторный ответ на стимуляцию (МПК — максимальная продукция кислоты). Считают, что антигистаминные препараты не влияют на базальную секрецию (ВАО), в связи с чем к ней относят порции желудочного сока, полученные до и после введения антигистаминных средств. Учитывая осложнения при введении гистамина дигидрохлорида, в настоящее время для пробы широко применяют пентогастрин в дозе 6 мг/кг.
Диагностическое значение при язвенной болезни желудка имеет и определение в желудочном соке молочной кислоты, которая может образоваться в результате молочнокислого брожения при отсутствии соляной кислоты и встречается при злокачественных опухолях желудка, в которых гликолиз происходит анаэробным типу с образованием молочной кислоты. Наличие молочной кислоты не является патогномоничным признаком рака желудка, но требует детального обследования больного.
В настоящее время приводятся следующие показатели секреторной функции желудка.
1. Базальное выделение соляной кислоты (ВАО) за 1 час:
а) 2 ммоль — норма, язва, рак желудка;
б) 2-5 ммоль — норма, язва желудка, двенадцатиперстной кишки;
в) 5 ммоль и выше — язва двенадцатиперстной кишки;
г) 20 ммоль и выше — синдром Золлингера-Эллисона.
2. Максимальное выделение соляной кислоты за 1 ч (МАО):
а) 0 ммоль — истинная ахлоргидрия, гастрит, рак желудка;
б) 1-20 ммоль — норма, язва желудка, рак желудка;
в) 20-25 ммоль — язва двенадцатиперстной кишки;
г) 35-60 ммоль — язва двенадцатиперстной кишки, синдром Золлингера-Эллисона;
д) 60 ммоль — синдром Золлингера-Эллисона.
3. Соотношение ВАО и НАО:
а) ВАО меньше НАО на 20% — норма, язва желудка, рак желудка;
б) ВАО составляет 20-40% МАО — язва желудка или двенадцатиперстной кишки;
в) ВАО составляет 40-60% МАО — язва двенадцатиперстной кишки, синдром Золлингера-Эллисона;
г) ВАО больше НАО на 60% — синдром Золлингера-Эллисона.
Для исследования желудочной секреции применяют радиотелеметрии и рН-метрию. Сущность метода заключается в том, что в просвет желудка помещают миниатюрный радиопередатчик, колебательный контур которого реагирует на изменения рН среды. Сигналы передатчика принимаются приемно-регистрационным аппаратом и в форме кривой фиксируются на ленте самописца. Тот же принцип интрагастрального определения концентрации водородных ионов используется в рН-метрическом зонде. Полученные данные аналогичны радиометрическим, но зонд позволяет регистрировать рН одновременно в разных отделах желудка. В норме базальный уровень рН в теле желудка составляет 3,0-2,0, после стимуляции гистамином -2,0-1,0, в антральном отделе, соответственно, 7,0-6,0 и 6,0-5,0 . Между аспирационным и рН-метрическим исследованиям желудочного сока существует принципиальное различие. Результаты обоих методов не совсем совпадают, но дополняют друг друга.
Исследование моторики желудка при язвенной болезни проводится с помощью балонографичного метода, метода открытого катетера, электрогастрографии.
Суть балонографичного метода при язвенной болезни заключается в регистрации внутрижелудочного давления, колебания которого в значительной степени зависят от перистальтики желудка. Базальный уровень давления характеризует тонус желудка. Заполнен воздухом резиновый баллон объемом 1-4 мл, соединенный системой трубок с датчиком давления и регистрирующим аппаратом, фиксирует данные моторики. При анализе полученных данных оценивают ритм, силу сокращений, частоту перистальтических волн в единицу времени.
Метод открытого катетера позволяет регистрировать внутрижелудочное давление. Несколько катетеров, соединенные вместе, открывающиеся в просвете желудка или кишечника в разных участках, используют для определения градиента давления как главного фактора, определяющего моторно-эвакуаторную функцию желудка и кишечника.
Электрогастрография, электроэнтерографии позволяют регистрировать потенциалы с поверхности тела пациента с помощью отечественных аппаратов ЭЭГ-3, ЭЭГ-4. Система фильтров помогает выделить узкий диапазон биопотенциалов, характеризующих двигательную активность желудка и двенадцатиперстной кишки. При анализе гастроентерологи учитывают частоту, ритм и амплитуду потенциалов. Однако метод не всегда дает полную информацию о тонусе желудка, двенадцатиперстной кишки и их сократительной способности. Применяется в комплексе исследований моторно-эвакуаторной функции желудка.
Рентгеноскопия и рентгенография принадлежат к важнейшим методам исследования желудка и двенадцатиперстной кишки. Они позволяют определить их форму, величину, размещение, локализацию язвы, опухоли, рельеф слизистой оболочки органов и их функциональное состояние.
Обзорная рентгенография брюшной полости дает возможность обнаружить в брюшной полости газ, рентгеноконтрастные инородные тела в желудке. При соответствующей клинической картине наличие свободного газа под куполом диафрагмы свидетельствует о перфоративной язве желудка или двенадцатиперстной кишки. Рентгенологическое исследование с контрастными веществами позволяет определить форму, размещение органа, рельеф слизистой. После приема небольшого количества контрастного вещества изучают рельеф слизистой оболочки, при тугом заполнении желудка определяют форму, величину, контуры, подвижность, эвакуацию, болевые точки, патологические изменения (симптом ниши, дефект наполнения и др.).
HeUcobacter можно выявить путем гистологического исследования биопсийного материала из краев язвы, окраска по Граму или Романовскому-Гимзе. Учитывая выраженную уреазнную активность, которая отличает HeUcobacter от других микроорганизмов, разработаны специальные тесты:
1. Коммерческий тест «CLO-test», который выпускает фирма «Дельта» (Австралия), чувствительность теста — до 100%.
2. Определение HeUcobacter с помощью среды ЗакСа, которое включает раствор А (4 мл 900 этилового спирта, 4 мл дистиллированной воды, 2 г мочевины) и раствор В (0,1 г NaCl, 0,1 г однозамещенного фосфата К, 0,1 г двузамещенного фосфата К, 10 мл 0,2% раствора фенолового красного). Соотношение растворов А: В = 1:2, добавляют биоптат из язвы, ставят в термостат, изменение цвета с желтого на розовый через несколько часов свидетельствует о наличии HeUcobacter.
3. Тест с пероральным приемом мочевины, предварительно меченой С13, С14. Углекислый газ определяется в пробах воздуха выдыханием. По количеству С13, С14 определяем наличие HeUcobacter и эффективность антибактериальной терапии.
4. Упрощенный тест. Биоптат вводим в пробирку с 0,15-0,20 мл реактива, который включает: 10 мл 0,5% раствора фенолфталеина, 2 г мочевины, азид натрия 0,02, 0,01 М фосфатного буферного раствора с рН-6, 5 — 100 мл. Изменение цвета с желтого на красно-фиолетовый свидетельствует о наличии уреазной активности. Чувствительность теста — до 90%.
Основным методом диагностики язвенной болезни желудка и двенадцатиперстной кишки был рентгенологический, основанный на выявлении прямых и косвенных признаков, отражающих анатомические изменения, вызванные язвенным процессом, и функциональные нарушения. Прямой симптом язвы — ниша Гаудека, которая является дополнительной тенью (плюс-тень), выступающая за контуры желудка. В нише можно часто наблюдать конвергенцию складок. Воспалительный вал, ниша рентгенологически наблюдаются у 80% больных. Определенные трудности возникают при выявлении ниши при плоских язвах передней и задней стенок желудка, язвах кардиального отдела, когда имеет место нарушение эвакуации в результате спазма или стеноза. К косвенным признакам относят деформации желудка и двенадцатиперстной кишки, изменения тонуса, нарушение моторной и эвакуаторной функции желудка, изменения рельефа слизистой, при язве двенадцатиперстной кишки — свободный пилорус, нарушение моторной функции двенадцатиперстной кишки (быстрая или замедленная эвакуация), зубчатость ее контуров, наличие спастических сокращений. Косвенные признаки имеют значение при динамическом наблюдении за язвой, диагностированной с помощью прямых признаков.
Основным методом диагностики при язвенной болезни в настоящее время является ЭГДС.
Эндоскопическая картина зависит от локализации процесса, стадии заживления или обострения. В острой стадии язва имеет округлую или овальную форму, края ее приподняты в виде вала вследствие воспаления и инфильтрации слизистой оболочки. Края язвы и поверхность слизистой оболочки ровные. Склоны язвенного кратера обрывистые, дно закрытое фибринозными наслоениями. С уменьшением воспалительного процесса уменьшается гиперемия вокруг язвы, вал сглаживается. Язва становится менее глубокой. Язвы в процессе заживления могут иметь различную форму, фрагментироваться. Как правило, рубцевание язвы приводит к деформации слизистой оболочки органа. Доброкачественность язвы подтверждается результатами исследования биопсийного материала с ее краев.
Просмотров: 18984
Источник
Осложнения заболеваний можно предупредить. Своевременная диагностика язвы желудка поможет избежать таких тяжелых состояний, как перфорация желудочной стенки и пенетрация дефекта слизистой в соседние органы брюшной полости. Медиками применяются объективные, лабораторные и инструментальные методы обследования при язвенной болезни. В комплексе они дают широкую и точную картину патологии, а также помогают назначить адекватное и грамотное лечение.
Показания к диагностике
- Болевые ощущения в эпигастральной области, которые распространяются на грудную клетку и спину.
- Боль, которая возникает после еды — при язвенном дефекте, и натощак («голодные боли») — при язве 12-перстной кишки.
- Диспептические явления, такие как отрыжка кислым содержимым, тошнотворное ощущение, оканчивающееся рвотой. Последняя приносит облегчение пациенту.
- Стремительное похудение без объективных причин.
Вернуться к оглавлению
Что включают диагностические процедуры?
Сбор анамнеза
Первично пациент с язвенной болезнью желудка или двенадцатиперстной кишки попадает к доктору общей практики. Врач опрашивает больного на предмет присутствия болевых ощущений, их характера, периодичности и локализации. Пациент рассказывает про диспептические проявления (изжога, отрыжка, тошнота). Больной может жаловаться на обнаружение в рвотных массах и испражнениях примесей крови, изменение их цвета вплоть до черного.
К этой симптоматике, вследствие кровопотери, часто присоединяется нарушение общего состояния: слабость, тахикардия, головокружение и постоянная жажда.
Вернуться к оглавлению
Первичный осмотр
 Предварительный диагноз ставится только при осмотре и сборе анамнеза.
Предварительный диагноз ставится только при осмотре и сборе анамнеза.
Клиническая картина свидетельствует о беспокойном поведении, апатичности, сонливости или, наоборот, возбужденном состоянии. При поверхностной и глубокой пальпации живота отмечается мышечный дефанс — напряжение брюшной стенки вследствие обострения болевых ощущений при механическом воздействии пальцами доктора, изменение выражение лица пациента (гримаса боли). Может быть повышение ЧСС. Порой диагностика язвенной болезни проводится с помощью ректального обследования, когда пальцем определяют наличие крови в прямой кишке.
Вернуться к оглавлению
Лабораторное диагностирование
Методы исследования включают:
- Общий анализ крови — определение количества гемоглобина, гематокрита, красных кровяных телец.
- ОАМ.
- Биохимию крови. Показывает уровень белка с фракциями, аланинаминотрансферазы, аспартатаминотрансферазы, других ферментов, билирубина, мочевины, креатинина, холестерина.
- Анализ на определение группы крови и резус-фактора. Измеряют свертываемость.
- Исследование каловых масс.
- Уреазный тест.
Вернуться к оглавлению
Анализ крови
 Результаты зависят от периода, осложнений.
Результаты зависят от периода, осложнений.
В этом лабораторном исследовании доктора прежде всего интересуют показатели красного кровяного ростка. Язва желудка проявляется изменениями:
- Повышается количество эритроцитов и гемоглобина, если вследствие кровотечения организм в аварийном режиме начинает продуцировать большее количество этих клеток и молекул. Понижается оно, когда при наступлении стадии декомпенсации костный мозг не справляется с кровопотерей через язву, не успевая заместить ее новыми клеточными структурами.
- Наблюдается рост лейкоцитов по причине протекания воспалительного процесса желудочно-кишечного тракта.
- Повышается скорость оседания эритроцитов.
Вернуться к оглавлению
Общий анализ мочи
Результат этого лабораторного исследования не является показательным, поскольку при заболеваниях ЖКТ в мочевом осадке может выявляться незначительное повышение лейкоцитов. Но в целом при язвенном дефекте слизистой оболочки желудка и 12-перстной кишки моча будет без изменений. Присутствие в ней крови или песка свидетельствует о сопутствующих заболеваниях.
Вернуться к оглавлению
Анализы кала
Кровянистые выделения в испражнениях, которые не может заметить человеческий глаз, определяют с помощью реакции Грегерсена. Это быстрый тест с использованием бензидина, который сигнализирует о присутствии в кале скрытой крови. Для более точных результатов до получения испражнений не рекомендуется делать клизму или принимать слабительные препараты. А также существуют определенные предостережения относительно диеты пациента в этот период.
Вернуться к оглавлению
Определение бактерии Хеликобактер в желудке
 Очень коварная и вредоносная бактерия для жкт.
Очень коварная и вредоносная бактерия для жкт.
С этой целью используют уреазный тест. Пациенты выдыхают в специальный аппарат, который анализирует газовый состав воздуха. Повышение уровня аммиака в выдыхаемой смеси свидетельствует о присутствии бактерии Хеликобактер пилори. При выполнении теста часто оказываются ложноположительные результаты, поэтому считать его объективным не следует. Требуется подтверждение диагноза с помощью других лабораторных и инструментальных методик.
Вернуться к оглавлению
Измерение желудочной секреции
Водородный показатель (рН) желудка измеряется на протяжении суток. Проводится он с помощью введения в организм специфических химических веществ, стимулирующих желудочную секрецию. Аппаратура регистрирует повышение уровня соляной кислоты при размещении язв в пилорическом отделе желудка или в 12-перстной кишке (ДПК). Секреция нормальная или сниженная выявляется при поражении тела и субкардиальной желудочной поверхности.
Вернуться к оглавлению
Инструментальная диагностика
Проводятся УЗИ передней брюшной стенки, рентгенография и электрокардиография. Золотым стандартом для установки диагноза «ЯБЖ и ДПК» является ФГДС (эзофагогастродуоденоскопия) со взятием биоптата слизистых оболочек ЖКТ. Клеточный материал отвозится в лабораторию, где определяется, есть ли дисплазия (перерождение клеток), и устанавливается степень угрозы перехода язвенного дефекта в карциному.
Вернуться к оглавлению
ФГДС, как наиболее информативный метод
Эзофагогастродуоденоскопия помогает подтвердить присутствие язвы, а также определить ее локализацию в желудке и ДПК, глубину дефекта, его форму и размеры. При взятии биопсии слизистой стенки и дальнейшем ее микроскопическом исследовании доктора могут установить риск перехода язвы в злокачественную опухоль желудка или ДПК. Этот диагностический прием является золотым стандартом для определения диагноза язвенной болезни.
Вернуться к оглавлению
Обзорная рентгенография
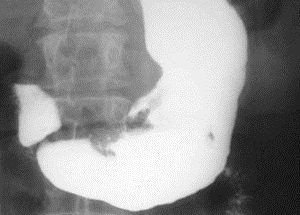 Очень информативный метод диагностики.
Очень информативный метод диагностики.
Поскольку рентген имеет определенное негативное влияние на организм и существует много альтернативных инструментальных методик, он применяется редко. С помощью рентгенографии определяется степень сужения пилорического отдела при язвах, успевших зарубцеваться, а также конвергенция складок желудка. На снимке видны симптомы ниши и песочных часов. А также рентген помогает дифференцировать язвенный дефект с интерстициальной формой раковой опухоли.
Вернуться к оглавлению
Дифференциальный анализ
Современные методы диагностики язвенной болезни помогают дифференцировать ее с синдромом Меллори-Вейса (при эндоскопии наблюдаются разрывы слизистой пищевода) и геморрагическим гастритом, при котором отсутствует язвенный дефект, отечность и гиперемия слизистых. Дифференциальный диагноз проводят с кровотечениями из варикозно расширенных вен пищевода и желудка, а также с 4 стадией рака ЖКТ на этапе распада.
Источник
Нарушения сократительной способности желудка и кишечника, либо расстройства её координации лежат в основе или являются следствием многих патологических процессов, зачастую определяя тяжесть состояния больного и исход заболевания. В связи с этим, изменения моторно-эвакуаторной функции (МЭФ) ЖКТ приходится учитывать как в процессе подбора консервативной терапии, прогнозирования течения основного заболевания, так и при выборе метода операции, оптимальной для данного субъекта.
К первой группе относятся методы, основанные на непосредственном измерении внутрипросветного давления ЖКТ с помощью баллонов, микродатчиков, радиокапсул, катетеров. Их особенностью является введение инородного тела непосредственно в просвет органа, что приводит к раздражению механорецепторов слизистой и изменяет его моторную активность. Исследование внутрипросветного давления ЖКТ с помощью водно-перфузионных катетеров проводят с помощью прибора «Гастроскан-Д». Ко второй группе относятся электрофизиологические методы, основанные на изучении электрической активности ЖКТ. Они базируются на наличии тесных взаимосвязей между электрической и сократительной деятельностью ЖКТ. Эти методы включают в себя как непосредственную регистрацию биопотенциалов гладкомышечных стенок органов с фиксированных на них электродов – прямая электрогастроэнтерография, так и их регистрацию с накожных электродов – периферическая электрогастроэнтерография. В мировой практике применяются два метода исследования электрической активности ЖКТ с использованием накожных электродов:
Исследование электрической активности ЖКТ проводят с помощью гастроэнтеромонитора «Гастроскан-ГЭМ». Некоторые публикации по исследованию моторики ЖКТ | |||
Источник

 Желудочно-кишечный тракт (ЖКТ) – это одна из наиболее сложных полифункциональных систем. Одной из основных функций ЖКТ является эвакуация переработанной пищи по кишечнику. Благодаря этому происходит механическая обработка пищи, смешивание её с пищеварительными соками, ферментативная обработка, всасывание питательных субстратов.
Желудочно-кишечный тракт (ЖКТ) – это одна из наиболее сложных полифункциональных систем. Одной из основных функций ЖКТ является эвакуация переработанной пищи по кишечнику. Благодаря этому происходит механическая обработка пищи, смешивание её с пищеварительными соками, ферментативная обработка, всасывание питательных субстратов.
