Инсулин при язве желудка
Известно, что сахару крови принадлежит роль одного из регуляторов желудочной секреции. Отмечена четкая, закономерная обратная зависимость между уровнем сахара в крови и кислотностью желудочного сока (23, 21, 19, 87).
В классических работах Б. П. Бабкина (4) и др. показано, что стимулирующее влияние инсулина на желудочную секрецию осуществляется благодаря возбуждающему действию гипогликемии на центры вагуса. Подтверждением этому является факт блокирования секреторного эффекта инсулина на желудок ваготомией или введением атропина.
Инсулиновая проба является признанным тестом для оценки эффективности ваготомии и антрэктомии. Предложен ряд критериев для оценки надежности ваготомии — пробы Hollander, Bachrach, Woddell, Ross и Kay, Bank и др. (78, 111).
Инсулин получил широкое распространение в клинике в качестве стимулятора желудочной секреции для диагностики ахлоргидрий (97, 53, 117). Сопоставление влияния инсулина и гистамина на желудочную секрецию показало, что первый сильнее воздействует на пепсинообразующую, а второй — на кислотообразующую функцию (29).
В последнее время механизм действия инсулина на желудочную секрецию был в значительной мере уточнен и дополнен (94, 109, 60, 81). Оказалось, что инсулин воздействует на желудок двухфазно. 1-я (ранняя) фаза наступает через 30—60 минут после введения инсулина, возникает вследствие гипогликемического вагусного возбуждения секреции и устраняется ваготомией. 2-я (поздняя) фаза наблюдается обычно между 3 и 6 часами после введения гормона, причем ее развитие предотвращается двусторонней адреналэктомией.
Последнее показывает связь между гормональными и нервными (вагусными) влияниями на желудок. В подтверждение этого было показано, что стрессовая реакция (инсулиновая или эмоциональная) может быть выравнена посредством как адренолитиков, так и холинолитиков (108). Кроме того, 2-я фаза «инсулиновой» желудочной секреции наблюдается количественно значительной лишь в том случае, когда имеется выраженная вагусная фаза.
Однако механизм влияния инсулиновой гипогликемии в ранней ее фазе полностью не раскрыт. В частности, введение глюкозы в указанный период полностью не блокирует секреторный эффект инсулина. Hirschowitz (82) выражает сомнение в том, что гипогликемия прямо или косвенно влияет на вагус Он справедливо полагает, что данный вопрос нуждается в дальнейшем изучении.
Недавно были получены данные, открывающие новую сторону воздействия инсулина на слизистую оболочку желудка.
Установлено, что инсулин (наряду с гормоном роста) обладает выраженным анаболическим действием (89, 77, 102, 103, 32). Этот эффект может осуществляться инсулином как автономно, так и путем стимуляции им секреции соматотропного гормона (83, 96).
Э. Э. Мартинсон и А. Я. Линд (38) убедительно продемонстрировали трофическое влияние инсулина на слизистую оболочку желудка и поджелудочную железу. Путем изучения темпов и интенсивности включения метионина — S35 в белки слизистой оболочки желудка у кошек и собак было доказано стимулирующее влияние инсулина на этот процесс. Благодаря своему трофическому действию инсулин оказывает протективное воздействие на слизистую оболочку желудка при воспроизведении экспериментальных язв (54).
Следовательно, стимулирующее влияние инсулина на желудочную секрецию осуществляется путем усиления метаболизма в слизистой оболочке желудка.
Таким образом, помимо вагусного механизма, немаловажное значение в формировании гиперсекреторной реакции в ответ на введение инсулина имеет и гормональный механизм, ибо гормон роста усиливает функцию главных и обкладочных клеток (39, 40). Стрессовая реакция, сопутствующая введению инсулина, вызывает отчетливое увеличение в крови кортизона (110), стимулирующее влияние которого на секрецию желудка также не вызывает сомнений.
Роль глюкагона в регуляции желудочной секреции изучена недостаточно. Этот гормон, секретируемый альфа-клетками поджелудочной железы, обладает контр-инсулярным действием. Между глюкозой и глюкагоном отмечена обратная корреляция, вследствие чего последний поддерживает уровень сахара в крови в физиологических условиях (91). Глюкагон подобно глюкокортикоидам вызывает гипергликемию. Его влияние на углеводный обмен заключается в быстрой и резкой гипергликемии благодаря печеночному глюкогенолизу (95).
Несмотря на то, что химическая формула секретина сходна с формулой глюкагона, последний, в отличие от первого, не вызывает быстрого повышения содержания пепсина в желудке (64).
Более того, внутривенное введение глюкагона больным язвенной болезнью и здоровым людям вызывает значительное торможение образования соляной кислоты и пепсина (70). Оказалось, что воздействие глюкагона и глюкозы на желудочную секрецию при длительном их введении больным язвенной болезнью весьма сходно: резкое повышение рН сока и снижение концентрации пепсина до 0 с последующим возвращением этих показателей к исходному уровню (107). Последнее связано, очевидно, с увеличением секреции инсулина, наступающим обычно после внутривенного введения глюкагона (65, 99, 105, 66).
Dotevall и соавт. (69) изучали действие внутривенного вливания глюкагона на желудочную секрецию соляной кислоты, стимулированную пентагастрином. Глюкагон снижал как базальную, так и стимулированную секрецию HCl, но не понижал кислотность, стимулированную максимальной дозой гистамина.
Таким образом, ингибирующее влияние глюкагона на секреторную функцию желудка бесспорно. Остается лишь неясным, обладает ли этот гормон прямым тормозящим влиянием на функцию желудочных желез, или подобный эффект осуществляется опосредованно.
- Состояние желудка при сахарном диабете
- Эндокринная функция поджелудочной железы при язвенной болезни
- Состояние желудка при опухолях эндокринной части поджелудочной железы
Источник

Язва желудка при диабете может быть бессимптомной, но сопровождаться тяжелыми последствиями – кровотечением, прободением стенки. Для выявления дефекта слизистой оболочки нужна гастроскопия. О том, какие особенности язвенной болезни у диабетиков, как можно заподозрить обострение, а также о правилах лечения и предупреждения осложнений, читайте подробнее в нашей статье.
Причины язвы желудка при диабете
К появлению желудочной язвы приводит сочетание заражения бактерией Helicobacter pylori и ослабление защитных свойств оболочки желудка. К установленным факторам риска относятся:
- частые стрессы, депрессии и тревожные состояния;
- длительное применение медикаментов, повреждающих слизистую оболочку;
- курение, злоупотребление алкоголем, кофе;
- неправильное питание – преобладание острой, горячей, холодной пищи, копчений, полуфабрикатов, газированных напитков, отсутствие режима, еда всухомятку.
Сахарный диабет относится к самостоятельному отягощающему состоянию. У диабетиков язвы в желудке находят чаще, чем у остальных пациентов. К развитию язвенного дефекта приводит повышенное содержание глюкозы в крови. Результатом бывает поражение сосудов (ангиопатия) и нервных волокон (нейропатия). У пациентов на их фоне:
- поражается блуждающий нерв;
- угнетается или снижается выделение желудочного сока и образование защитной слизи;
- снижается приток крови, желудок получает недостаточно питания;
- возникает воспалительная реакция;
- разрушается внутренний слой;
- облегчается проникновение инфекции и действие раздражающих компонентов пищи, медикаментов.
Из-за диабетической нейропатии нарушается чувствительность болевых рецепторов, а также уменьшается двигательная активность желудка. Застой пищи и недостаток желудочного сока, снижение его кислотности провоцируют быстрое размножение бактерий Helicobacter pylori.
Из-за общего угнетения иммунитета и кислородного голодания тканей язва желудка при сахарном диабете рубцуется в два раза дольше, чем у пациентов с нормальным углеводным обменом. Присоединение язвенной болезни, а особенно ее обострение, приводит к утяжелению течения диабета. Таким образом, оба заболевания отрицательно влияют друг на друга.
Рекомендуем прочитать статью о сочетании холецистита и диабета. Из нее вы узнаете о причинах развития холецистита при сахарном диабете, симптомах заболевания, а также о диагностике нарушений работы желчного пузыря и лечении холецистита при диабете.
А здесь подробнее о гастрите при диабете.
Симптомы заболевания желудка
Как и многие сопутствующие заболевания у диабетиков, язва желудка протекает зачастую либо в скрытой форме, либо имеет полностью нетипичную клиническую картину. У диабетиков преобладающими жалобами являются слабые боли в подложечной области или ощущения дискомфорта после еды, тяжесть в желудке. Нередко болевой синдром отсутствует полностью.
У небольшой части пациентов возникают:
- ночные и голодные боли;
- запоры, вместо них диабетики отмечают неустойчивый стул, склонность к поносам, вздутию;
- рвота, чаще есть только тошнота и незначительная изжога;
- обложенность языка, неприятный запах изо рта.
Поражение желудка и бессимптомное течение язвенной болезни наиболее характерно для диабета 2 типа. При первом типе чаще встречается язва в двенадцатиперстной кишке с типичной симптоматикой, выраженным болевым синдромом. У пожилых пациентов язва желудка может иметь симптомы воспаления желчного пузыря, легких, поджелудочной железы и даже стенокардии, радикулита.
Если язвенная болезнь была до диабета, например, возникла в молодом возрасте, то присоединение нарушения обмена полностью меняет признаки:
- исчезает сезонность обострений;
- уменьшается закономерность появления болевого приступа после приема пищи;
- интенсивность боли уменьшается.
На основании такой кажущейся положительной динамики даже раньше был сделан ошибочный вывод о том, что диабет улучшает течение язвы. После того, как исследовали состояние слизистой оболочки, то обнаружили – процесс разрушения тканей распространяется, как вглубь тканей, так и увеличивается размер язвы, она обычно имеет хроническое течение с обострениями.
По мере прогрессирования диабета у всех пациентов отмечается:
- нарушение кровообращения в стенке желудка;
- низкая двигательная и секреторная функция;
- каждое обострение продолжается более длительный период времени;
- процесс заживления не наступает без компенсации уровня глюкозы в крови.
Диагностика ЖКТ
Главный метод исследования желудка – это эндоскопия. Она дает возможность увидеть состояние слизистой оболочки, размер язвы и ее склонность к кровотечению. В начальной стадии обнаруживают эрозии – поверхностный дефект внутреннего эпителиального слоя. Они обычно находятся по малой кривизне и имеют размеры от 1-2 мм до 2-3 см. При нормализации сахара в крови они заживают за 3-5 дней.
Если лечение не начато, то эрозия переходит в острую форму язвенной болезни. Появляется круглый и глубокий дефект, края его неотличимы от окружающих тканей, дно бывает черным из-за окисления железа из гемоглобина.
При хорошем исходе за 3-4 недели формируется рубцовая ткань, а при неблагоприятном течении – хроническая язва. Ее дно и края выделяются на фоне соседних неповрежденных зон. В период обострения язва открывается и становится глубже, а при наступлении ремиссии – затягивается.
Обязательным этапом диагностики является посев на наличие бактерий. Так как язвы желудка нередко проявляют способность к злокачественному перерождению, то при подозрении на него гастроскопия сочетается с биопсией.
Хеликобактер также обнаруживают и при ПЦР, иммуноферментном исследовании крови. Для выявления анемии (снижения гемоглобина на фоне кровоточивости язвы) проводят общий анализ. Пациентов также направляют на исследование кала на скрытую кровь.
К менее информативным методам выявления мелкой язвы относится рентгенография с контрастированием бариевой взвесью, но она нужна для обнаружения осложнений – пенетрации (проникновение язвы в соседний орган), рубцовых изменений формы желудка. При диабетической нейропатии выявить снижение двигательной способности желудка помогает электрогастроскопия.
Для подбора дозировок препаратов необходимо оценить течение сахарного диабета. Сдают анализы на глюкозу, гликированный гемоглобин, показатели жирового обмена.
Лечение язвы желудка при сахарном диабете
Терапия включает обязательное достижение компенсации диабета. Обычно рекомендуется коррекция дозы таблеток или перевод на более сильные средства при 2 типе болезни. При тяжелом обострении к лечению эндокринолог может добавить инсулин до начала рубцевания язвы.
При 1 типе сахарного диабета рекомендуется переход на интенсифицированную схему. Всем пациентам следует ввести ограничения на количество углеводов в питании, так как высокие дозы сахароснижающих средств тормозят процесс восстановления пищеварения.
Непосредственное лечение язвы желудка при диабете включает:
- препараты для уничтожения бактерий хеликобактер – антибиотики Амоксиклав, Клацид, антибактериальные средства;
- обволакивающие соли висмута – Де-нол;
- ингибиторы протонной помпы – Гасек, Ланзап;
- стимуляторы заживления – Актовегин местно на язву (при гастроскопии) и внутривенно, затем в таблетках не менее 30 дней.
Диета для больных
Пациентам показано питание с учетом всех рекомендаций для сахарного диабета – исключение сахара, белой муки, жирного мяса. Диета предусматривает полный запрет на алкоголь, специи, острые, жареные, соленые блюда. Не разрешены консервы, маринады, полуфабрикаты, колбасные изделия, а также свежие овощи и фрукты. Особенно строгие ограничения нужны при открытой язве.
Допускается включение в рацион:
- супа из круп и овощей (с овсяными хлопьями, цветной капустой, брокколи, кабачками, морковью), гарниров из них;
- отварного мяса и рыбы, паровых котлет, тефтелей, суфле;
- молочных продуктов – молоко, сливки, нежный некислый творог домашнего приготовления, неострый сыр, йогурт;
- яиц для паровых омлетов;
- фруктов – печеные яблоки, груши, сушеные для добавления в компот, кисель, суфле;
- отвара шиповника, слабого чая.
Смотрите на видео о питании при гастрите и язве желудка:
В период обострения все блюда протертые, после рубцевания язвы нужно не менее 2 месяцев соблюдать все ограничения, но блюда можно не измельчать.
Что делать и как понять, что язва открылась
Так как типичная симптоматика появляется далеко не у всех пациентов, то поводом для визита к гастроэнтерологу может быть:
- снижение аппетита;
- тяжесть после еды;
- болезненность в области живота, вздутие;
- отрыжка, икота после еды;
- общая слабость, головокружение;
- нерегулярный стул, чередование запоров и поносов;
- ухудшение течения сахарного диабета – потребность в более высоких дозах препаратов.
Самостоятельное применение препаратов или народных средств категорически запрещено. Без инструментального обследования даже врач не сможет правильно поставить диагноз и определить стадию язвенной болезни.
Профилактика обострения при хронической язве
Для того, чтобы повторно не открылась язва желудка, прежде всего требуется правильное питание. Приемы пищи должны быть строго по часам, не менее 6 раз в день дробными порциями. Следует избегать раздражающих желудок соусов и специй, алкоголя и курения, напитков с кофеином, газированных.
После ликвидации обострения нужно медленное, постепенное расширение рациона. Длительное отсутствие в меню витаминов и микроэлементов приводит к еще большему снижению защитных сил организма.
При покупке готовых изделий в магазине нужно обращать внимание на содержание красителей и консервантов, усилителей вкуса, ароматизаторов. Все они неблагоприятно влияют на состояние слизистой оболочки желудка.
Пища не должна долгое время храниться в холодильнике, а особенно неоднократно разогреваться. Нельзя спешить за едой, блюда подают только в теплом виде (от 30 до 55 градусов) или комнатной температуры.
Язвенная болезнь считается психосоматическим заболеванием. Это означает, что на ее течение существенное влияние оказывает состояние нервной системы, стрессы. Поэтому нередко помочь может квалифицированная консультация психотерапевта.
Рекомендуем прочитать статью о чайном грибе при сахарном диабете. Из нее вы узнаете о составе напитка из чайного гриба, рецептах приготовления, всегда ли можно пить при 1 и 2 типе, а также о правилах употребления чайного гриба при диабете.
А здесь подробнее о ранах при сахарном диабете.
Язвенная болезнь желудка при сахарном диабете появляется на фоне микробного заражения и снижения защитных свойств слизистой оболочки. Диабетическая ангиопатия и нейропатия создают фон для развития язвы и перехода ее в хронический процесс, длительного заживления. Течение заболевания у диабетиков бывает бессимптомным или атипичным.
Для постановки диагноза нужна гастроскопия. В план лечения входят противоязвенные, противодиабетические средства, диета. Правильное питание и адекватная реакция на стресс помогают избежать повторных рецидивов, открытия язвы.
Источник
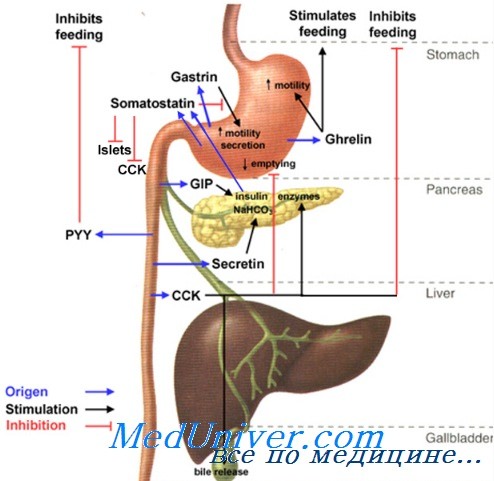
Влияние секретина на синтез инсулина, на желудок и кровотокПомимо мощного усиления секретином бикарбонатовыделительной активности поджелудочной железы как одной из сторон внешпесекреторной функции железы, секретин вызывает у человека некоторое стимулирование инкреции инсулина b-клетками островковой ткани. Это действие секретина—одно из проявлений функционирования так называемой «энтероинсулярной оси». Материалы наших исследований о влиянии секретина на разные стороны функционирования желудка человека у здоровых добровольцев по ряду параметров совпадают с литературными, применительно к секреции гликопротеидов желудочной слизи получены впервые, а в отношении действия на тонус верхнепищеводного и пилорпческого сфинктеров могут рассматриваться как одна из точек зрения по дискуссионным вопросам. Секретин закономерно тормозит секрецию соляной кислоты и столь же закономерно усиливает выделение пепсиногена в составе желудочного сока. Мы впервые убедились в реальном (и имеющем клиническое значение для оценки механизмов благоприятных результатов применения секретина у больных язвенной болезнью двенадцатиперстной кишки) усилении секретином выделения гликопротеидов желудочной слизи.
Внутриполостное давление в желудке иод влиянием секретина снижается, эвакуация желудочного содержимого в двенадцатиперстную кишку замедляется. Исходя из представлений о полном антагонизме эффектов гастрина и секретина, в одной из работ было высказано мнение о снижении секретином тонуса нижнепищеводного сфинктера, а мы этого подтвердить в своих исследованиях не смогли. И наших наблюдениях секретим повышал тонус пилорического сфинктера. Эти данные полезны с позиций известной барьерной роли нижнепищеводного (кардиального) сфинктера применительно к желудочно-пищеводному забросу, а пилорпческого сфинктера — применительно к дуодено-гастралыюму забросу. Секретин, в отличие от холоцистокинина-панкреозимина, мало влияет па моторику билиарной системы, но холеретический (способствующий желчевыделительной активности гепатоцитов) эффект секретина во много раз превышает аналогичное действие холецистокинина-панкреозимина у человека. Недавно показано, что после введения 10 больным стенокардией через катетер в правый желудочек секретина со скоростью 2 ед/кг/ч увеличивался сердечный выброс без изменений артериального давления, выявились инотропный и сосудорасширяющий эффекты секретина. В какой мере эти стороны многогранного действия секретина могут проявляться у здоровых людей, а не только у больных ишемической болезнью сердца — судить пока трудно. — Также рекомендуем «Эффекты холецистокинина-панкреозимина. Влияние холецистокинина на пищеварительную систему» Оглавление темы «Гормоны пищеварительной системы»:
|
Источник