Индуративный панкреатит код по мкб 10

Регулярное влияние на организм человека стрессовых ситуаций в комбинации с несбалансированным питанием, чрезмерным уровнем употребления спиртосодержащей продукции, табакокурением и безответственным отношением к состоянию здоровья зачастую становятся причиной развития многих патологических процессов, поражающих органы пищеварительного тракта. Одной из многих разновидностей таких патологий является индуративный панкреатит. В материалах представленной статьи рассмотрим подробнее, как проявляется хронический индуративный панкреатит и что это за патология, ее причины развития, методы лечения, а также возможные последствия и профилактические мероприятия, направленные на предупреждение осложнений.
Что такое индуративный панкреатит
Хронический индуративный панкреатит, имеющий код по мкб 10 К86.0, является следствием неоднократно перенесенного острого приступа панкреатического поражения поджелудочной железы, характеризующийся обызвествлением тканевых структур поджелудочной, или развитием фиброза тканей и нарушением проходимости в полости панкреатических протоков.
Данный вид патологии имеет довольно медленный характер развития и может проявиться спустя несколько лет, после «атаки» на поджелудочную, острым панкреатическим приступом.
Прогрессирующая стадия болезни имеет высокий уровень опасности, несвоевременное его лечение имеет неблагоприятные прогнозы дальнейшего его течения и может стать первопричиной образования кистозного поражения слизистых поверхностей железы, а также развития опухолевидного новообразования.

Причины заболевания и предрасполагающие факторы
Причиной развития данной разновидности патологического процесса, поражающего паренхиматозный орган, может стать наличие следующих предрасполагающих факторов:
- не сбалансированное и хаотичное питание;
- частое приготовление блюд с высоким процентом жирности и соли;
- атака острого панкреатического приступа в полости железы;
- злоупотребление алкогольными напитками;
- прогрессирующая стадия желчнокаменной болезни;
- заболевания желудка и 12-ти перстной кишки.
Более того, причиной возникновения и прогрессирования индуративной формы панкреатического поражения органа, может являться депрессия, хронического типа, а также резкое снижение иммунитета, на фоне чего может начать развиваться воспалительная патология.
Такой отдел медицинских наук, как патоморфология, не до конца еще изучил механизмы воздействия психосоматических факторов развития индуративной формы панкреатического заболевания железы, поэтому их подробно рассматривать не стоит.
Симптомы и проявления патологии
Острый индуративный панкреатит, как и его хронический тип развивающегося поражения имеют схожую симптоматику с морфологией острой формы обычного воспалительного процесса в полости поджелудочной железы и проявляются следующим образом:
- периодическое ощущение тошноты, вызывающее обильную рвоту, не приносящую в итоге никакого облегчения в общем самочувствии;
- появление запоров, поноса, общего нарушения стула и газообразования;
- пожелтение кожных покровов;
- острое чувство болезненности в эпигастральной зоне с постепенной иррадиацией в зону спины и желудка;
- повышенный уровень температуры тела до субфебрильных границ;
- чувство тяжести в области желудка;
- снижение массы тела и потеря аппетита.

При развитии индуративного панкреатического заболевания пациенты претерпевают низкую работоспособность, чувство вялости и болезненности после еды. Возрастает риск развития такой патологии, как сахарный диабет.
Нередко случается, что на фоне общих симптоматических проявлений лечащий врач может поставить диагноз острого панкреатита. Поэтому, для постановки точного диагноза необходимо пройти весь курс диагностических процедур и сдать все необходимые анализы. Запущенная форма индуративного панкреатита может привести к образованию псевдотуморозного поражения железы.
Диагностические процедуры
Для наиболее точного выявления общего состояния паренхиматозного органа и постановки правильного диагноза назначаются следующие разновидности диагностических процедур:
- Ультразвуковая диагностика необходима для визуализации структурных особенностей паренхимы, а также выявления развития возможных уплотнений.
- КТ проводится при подозрении на развитие поджелудочного опухолевидного новообразования.
- При развитии сильных осложнений патологии назначается рентгенологическое исследование брюшной полости, позволяющее выявить все проблемы пораженного органа и обнаружить наличие кальцинатов в полости железы.
- Эндоскопическое исследование необходимо для оценки степени закупорки панкреатических протоков, обнаружения конкрементов и кистозного поражения органа, а также для определения размеров развивающихся уплотнений.
Наиболее информативным считается именно комплексный тип обследования, позволяющий врачу оценить состояние пораженного органа с разных ракурсов и правильно определить тип патологии.
Лечение
Лечение индуративной формы панкреатического поражения поджелудочной железы может проводиться двумя методами:
- при помощи медикаментозных макропрепаратов и микропрепаратов;
- методом хирургического вмешательства.
Медикаментозные средства
Основу медикаментозной терапии составляет прием следующих лекарственных препаратов:
- средства спазмолитического спектра действия, такие как папаверин и но-шпа;
- ферментативные препараты, в виде Креона, Панкреатина, Фестала и Метионина;
- при повышенном уровне кислотности желудочного сока назначается прием антацидных средств лечения, таких как фосфалюгель и альмагель;
- блокаторы гистаминового H-рецептора в виде ранитидина, циметидина и фамотидина;
- витаминные комплексы, в особенности группы В.

Важную роль имеет соблюдение специального диетического рациона питания и лечение в санаториях с гастроэнторологической направленностью.
Хирургическое вмешательство
Показаниями к проведению оперативного вмешательства являются следующие факторы:
- Отсутствие положительной динамики лечения фиброзно-индуративного поражения железы при помощи медикаментов и усугубление симптоматических признаков.
- Закупорка панкреатических протоков.
- Образование кальциноза в полости поджелудочной.
- Кистозное поражение паренхиматозного органа.
- Усиление болезненного синдрома.
В запущенных случаях может проводиться до 10 операций на одного пациента.
Диета при заболевании
Соблюдение правильного диетического рациона питания будет залогом успешного проведения медикаментозного лечения, поэтому из ежедневного рациона рекомендуется полностью устранить употребление блюд, способствующих оказанию раздражающего воздействия на слизистые поверхности паренхиматозных органов и провоцирования воспалительных процессов. Среди таких продуктов питания особым уровнем негативного воздействия обладают:
- полукопченые и копченые продукты питания;
- жареные блюда;
- продукты с высоким уровнем остроты и соли;
- газированная вода и алкоголесодержащие напитки;
- консервированные продукты.
Предупредить рецидив патологии поможет употребление настоев и отваров на основе лекарственных трав: фиалки, ромашки, зверобоя, бессмертника и шиповника.
Но, стоит отметить, что применение народных средств лечения необходимо предварительно согласовывать с лечащим врачом.
Последствия и профилактика осложнений
При несоответствующем лечении либо при его отсутствии индуративный панкреатит может стать первопричиной развития и прогрессирования следующих разновидностей осложнений:
- образования кист на стенках паренхиматозного органа;
- формирования доброкачественной либо злокачественной опухоли;
- развитие перитонита, абсцесса либо сепсиса;
- патологическое нарушение процессов оттока желчи, именуемое как холестаз;
- непроходимость кишечника;
- образование тромбоза селезеночных вен и т.д.
Запущенная история болезни, характеризующаяся максимальным уровнем поражения железы, может стать причиной инвалидности пациента.
В виде профилактических мероприятий направленных на предупреждение развития вышеуказанных осложнений необходимо соблюдать предписанную диету со столом №5, отказаться от вредных привычек и вести здоровый образ жизни с максимальным исключением стрессовых ситуаций.
Список литературы
- Маев И.В., Казюлин А.Н., Кучерявый Ю.А. Хронический панкреатит. М. «Издательство «Медицина», 2005 г. стр. 504.
- Минушкин О.Н. Хронический панкреатит: некоторые аспекты патогенеза, диагностики и лечения. Consilium medicum. 2002 г. №1, стр. 23–26.
- Маев И. В., Кучерявый Ю. А., Андреев Д. Н., Дичева Д. Т., Гуртовенко И. Ю., Баева Т. А. Хронический панкреатит: новые подходы к диагностике и лечению. Учебно-методическое пособие для врачей. Москва: ФКУЗ «ГКГ МВД России», 2014 г.
- Маев И. В., Кучерявый Ю. А., Андреев Д. Н., Дичева Д. Т., Гуртовенко И. Ю., Баева Т. А. Хронический панкреатит: новые подходы к диагностике и лечению. Учебно-методическое пособие для врачей. Москва: ФКУЗ «ГКГ МВД России», 2014 г.
- Хазанов А.И., Васильев А.П., Спесивцева В.Н. и соавт. Хронический панкреатит, его течение и исходы. М.: Медицина, 2008 г.
Источник
Связанные заболевания и их лечение
Национальные рекомендации по лечению
Стандарты мед. помощи
Содержание
- Описание
- Классификация
- Причины
- Патогенез
- Симптомы
- Возможные осложнения
- Диагностика
- Лечение
- Основные медицинские услуги
- Клиники для лечения
Названия
Хронический панкреатит.
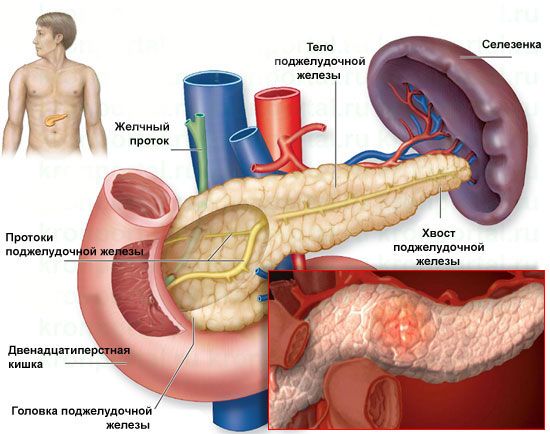
Строение поджелудочной железы
Описание
Хронический панкреатит – это хронический воспалительный процесс в поджелудочной железе, длящийся более 6 месяцев, для которого характерны повторные обострения, прогрессирующей деструкцией, диффузным или сегментарным фиброзом м нарушением функции поджелудочной железы.
В большинстве случаев заболевание диагностируется в пожилом возрасте, а так же чаще у лиц женского пола.
Классификация
Существует разделение хронического панкреатита на первичный (первичный воспалительный процесс неизмененной поджелудочной железы) и вторичный, развивающийся на фоне холецистита, гастрита, энтерита и других заболеваний.
Марсельско-римская классификация хронического панкреатита:
1. Хронический кальцифицирующий панкреатит.
2. Хронический обструктивный панкреатит.
3. Хронический фиброзный индуративный панкреатит.
4. Хронические псевдокисты и кисты поджелудочной железы.
Классификация панкреатита по МКБ-10:
1. Алкогольный хронический панкреатит.
2. Другие формы: а) инфекционный б) непрерывно-рецидивирующий в) возвратный.
3. Кисты поджелудочной железы.
4. Псевдокисты поджелудочной железы.
5. Другие уточненные заболевания поджелудочной железы: а) атрофия б) фиброз в) цирроз г) панкреатический инфантилизм д) асептический и жировой некроз е) панкреатическая стеаторея.
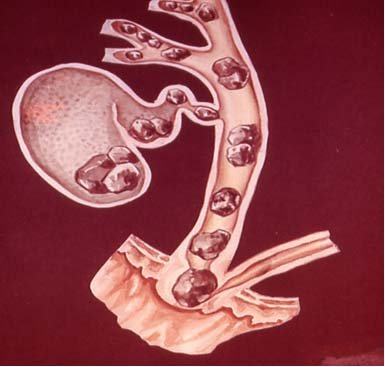
Камни в поджелудочной железе нередко являются причиной хронического панкреатита
Причины
Выявлено множество причин и предрасполагающих факторов к возникновению хронического панкреатита, среди которых выделяют:
1. Белково-калорийная недостаточность.
2. Алкоголь и жирная пища.
3. Обструкция панкреатических протоков на любом уровне.
4. Острый панкреатит в анамнезе.
5. Токсическое, в том числе лекарственное, воздействие на поджелудочную железу (органические растворители, цитостатика, фуросемид, тетрациклин, эстрогены, кортикостероиды, НПВС).
6. Гиперлипидемия.
7. Гиперкальциемия.
8. Травмы поджелудочной железы.
9. Курение.
10. Дефицит антиоксидантов.
Выявлена так же генетическая предрасположенность к заболеванию, передающаяся аутосомно-доминантным типом наследования.
Патогенез
При алкогольном и наследственном хроническом панкреатите наблюдается реакция преципитации кальция и белков внутри панкреатических протоков. В норме преципитация предотвращается ПСП-белками, которые секретируются ацинальными клетками. Уровень данного вида белков у больных хроническим панкреатитом заметно снижен, что способствует повышению кальция в панкреатическом соке, его микрокристализации. В просвете протока образуются кальцинаты, закупоривающие протоки, происходит повышение давления в них. В конечном счете развивается фиброз.
УЗИ-диагностика хронического панкреатита
Симптомы
По течению заболевания выделяют 2 основные формы хронического панкреатита: в виде рецидивов и в виде постоянных абдоминальных болей.
Клиническая картина хронического панкреатита складывается из сочетания болевого, диспептического синдромов с мальабсорбцией, потерей массы тела, различными симптомами функциональной недостаточности инсулярного аппарата.
Боль локализована в области левого подреберья или носит опоясывающий характер, возникает или усиливается после приема пищи (в течение получаса). Длительность болевого приступа – до 2-х часов. Боль может носить разлитой характер или иррадиировать в спину. По мере прогрессирования хронического панкреатита боль теряет связь с приемом еды и становится постоянной.
Развитие синдрома мальабсорбции связано с нарушением экзокринной функции поджелудочной железы. Нарушаются процессы полостного гидролиза, что приводит к учащению стула до 10 раз в день. Более поздними проявлениями синдрома мальабсорбции являются потеря массы тела, стеаторея, креаторея.
Нередко пациентов с хроническим панкреатитом беспокоят боли в костях, выявляются признаки остеопороза, что является следствием дефицита витамина В12 и жирорастворимых микроэлементов, в первую очередь витамина Д.
Диспепсия при хроническом панкреатите проявляется отрыжкой, метеоризмом, тошнотой, рвотой. У 80% пациентов обострение начинается с многократной рвоты, а затем только присоединяется болевой синдром.
30% пациентов с хроническим панкреатитом имеют сопутствующий диагноз сахарный диабет или нарушение толерантности к глюкозе.
Возможные осложнения
Осложнения хронического панкреатита включает формирование абсцессов или псевдокист поджелудочной железы, развитие механической желтухи, хронической дуоденальной непроходимости, панкреатического асцита, присоединения инфекции, желудочно-кишечного кровотечения, шока и рака поджелудочной железы.
Дифференциальная диагностика хронического панкреатита
Диагностика
При осмотре больного выявляются красные пятна размером с просяное зерно, отмечается сухость и шелушение кожи, глоссит, стоматит.
Обследование status localis выявляет вздутие живота, болезненность в эпигастрии или левом подреберье с возможной иррадиацией.
Отмечается болезненность в точке Дежардена, которая определятся на линии от пупка до подмышечной впадины на 5-7 Точка Дежардена – это проэкция головки поджелудочной железы на кожные покровы.
К срединной линии от точки Дежардена определяется зона Шофара (проэкция тела поджелудочной железы). Хвост панкреаса проэцируется на точку Мэйо-Робсона.
На УЗИ определяется форма, величина, особенности эхоструктуры, контуры, состояние панкреатических протоков, кист или опухолей, состояние внутри- и внепеченочных протоков. Значительным плюсом служит возможность проведения УЗИ-диагностики в динамике.
КТ-исследование дает еще большую точность. Можно выявить мелкие кальцинаты и псевдокисты.
Эндоскопическая ретроградная холецистохолангиопанкреатоскопия проводится путем введения канюли в большой дуоденальный сосок через фиброгастроскоп с ретроградным рентгенологическим заполнением и серией снимков.
Рентгенисследование рюшной полости выявляет рассеянный кальциноз.
Исследование эластазы в крови позволяет определить тяжесть течения. Уровень эластазы менее 100 говорит о тяжелой патологии экзокринной фнкции поджелудочной железы.
Проведение капрограммы позволяет обнаружить стеаторею. Наличие более 10 гр жира в кале, при нахождении больного на диете, содержащей не более 100 гр жира в рацине, свидетельствует о стеатореи.
С диагностической целью исследуют уровень альфа-амилазы и ее изоферментов в крови.
Лечение
В период ремиссии хронического панкреатита показана диета и заместительная терапия.
Обострение хронического панкреатита требует назначения комплексного патогенетического и симптоматического лечения, включающее в себя парентеральное питание, инфузионную терапию, назначение спазмолитиков, обезболевающих и антисекреторных препаратов.
В первые 2-3 суток назначается полное голодание. Затем, при несильно выраженном болевом синдроме, переходят на питание согласно стола №5 с понижением жиров, жаренных блюд, копченостей, алкоголя, газированной воды. Питаться следует 5-6 раз в сутки.
С целью снижения желудочной секреции достаточно принимать ранитидин или фамодитин в дозе 40-60 мг/сутки.
Назначение соматостатина дает такие эффекты как снижение уровня гастрина, HCl, угнетение экзо- и эндокринной функции поджелудочной железы, снижение объема висцерального кровотока, давления в портальной системе, при этом не вызывая колебаний артериального давления в системном кровотоке.
В качестве инфузионной терапии используют плазму, реополиглюкин, 5% раствор глюкозы.
Коррекция внешнесекреторной функции достигается путем назначения креона (панзинорма) по 1 дражже во время еды.
Показания к хирургическому лечению:
1. Формирование псевдокист.
2. Абсцесс поджелудочной железы.
3. Рецидивирующее желудочно-кишечное кровотечение.
Основные медуслуги по стандартам лечения | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Клиники для лечения с лучшими ценами
| |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Источник