Ибс и язва желудка
Звенигородская Л.А., Горуновская И.Г.
ЦНИИ Гастроэнтерологии, Москва.
Цель исследования состоит в изучении клинического течения язвенной болезни желудка (ЯБЖ) и двенадцатиперстной кишки (ЯБДК) в сочетании с ишемической болезнью сердца (ИБС).
Обследованы 290 пациентов с ИБС в сочетании с ЯБЖ и ЯБДК. Проведены клинико-лабораторные исследования, гистологический анализ биоптатов слизистой оболочки желудка (СОЖ) и двенадцатиперстной кишки (СОДПК).
Результаты: у лиц с ИБС чаще встречались язвы желудка (56%), чем язвы двенадцатиперстной кишки. При этом обычно поражались малая кривизна и пилорический отдел желудка. У мужчин язвы встречались в 3,5 раза чаще, чем у женщин. Отмечена тенденция к безболевому течению язвенной болезни (ЯБ), отсутствовала сезонность обострений. У 52% больных первыми проявлениями заболевания были желудочные кровотечения. Течение ЯБ отличалось рецидивами и длительными обострениями (76% больных), которые совпали с обострениями ИБС. У 68% пациентов обострения ЯБ отмечались в первые 10 дней после перенесенного инфаркта миокарда или аортокоронарного шунтирования. Роль Helicobacter pylori как разрешающего фактора в возникновении ЯБ выявлена у 26% больных. У 62% обострение ЯБ произошло из-за микроциркуляторных нарушений, снижения скорости кровотока в СОЖ или СОДПК, синдрома гипокоагуляции, дислипидемии.
В биоптатах СОЖ и СОДПК имелись выраженные дистрофические изменения в слизистой оболочке, ее соединительно-тканной основе, в кровеносных сосудах при нерезко выраженной воспалительной реакции в области язвы.
Образование язв и эрозий слизистой оболочки желудочно-кишечного тракта у больных с ИБС, вероятно, связаны с нарушением кровообращения в СОЖ, а основными факторами агрессии являются гипоксия, связанные с ней трофические нарушения в СОЖ и СОДПК и изменения в сосудистой системе.
Среди сочетанных заболеваний внутренних органов у пожилых лиц по данным ЦНИИГ около 52% приходится на сочетание ишемической болезни сердца и язвенной болезни желудка или двенадцатиперстной кишки. Несмотря на предложенные программы по профилактике упомянутых заболеваний, появление новых лекарственных средств и методов лечения, в последние годы отмечается рост заболеваемости как ИБС, так и ЯБ. Растет частота безболевой ИБС, которая стала основной причиной внезапной смерти взрослого населения.
Сочетание ИБС с ЯБЖ или ЯБДК нередко приводит к запоздалой диагностике заболеваний в связи с их атипичным течением, к увеличению числа осложнений, в частности к поздней диагностике инфаркта миокарда и желудочного кровотечения у больных.
Язвенная болезнь у пожилых лиц с сопутствующей ИБС нередко впервые проявляется желудочным кровотечением, характеризуется атипичным болевым синдромом, наличием перехлестных симптомов.
После перенесенного инфаркта миокарда (ИМ) или операции аортокоронарного шунтирования (АКШ) желудочно-кишечные кровотечения возникают в 10-15% случаев среди прочих осложнений.
Основными факторами, определяющими особенности клинического течения ЯБ у пожилых, являются исходное состояние слизистой оболочки желудка и двенадцатиперстной кишки, ишемические гастропатии [3,5,7], то есть тот морфологический субстрат, на котором развиваются последующие события гастродуоденальной патологии.
Наиболее часто у пожилых людей ЯБ развивается на фоне выраженной дистрофии и атрофии СОЖ и СОДПК [4,7]. При гистологическом исследовании СОЖ и СОДПК определяются уменьшение числа слизеобразующих клеток, выраженные изменения сосудов микроциркуляторного русла собственной пластинки СОЖ, пропитывание СОЖ и СОДПК эритроцитами, обеднение клеточными элементами собственной пластинки СОЖ, участки склероза и фиброза.
Возрастные особенности, выраженные дистрофические и атрофические изменения СОЖ и СОДПК, наличие сопутствующих конкурирующих заболеваний меняют не только клиническое течение ЯБ, но и расстановку этиологических акцентов ульцерогенеза у этой категории больных.
Обычно язвы локализовались в желудке (56%): кардиальный отдел (20%), малая кривизна (26%), пилорический отдел желудка (18%), у лиц мужского пола это происходило в 3,5 раза чаще, чем у женщин.
Наше исследование подтверждает патогенетическую и клиническую неоднородность ЯБ у пожилых лиц, обязывает клинициста выделять основные патогенетические механизмы возникновения ЯБЖ или ЯБДК, определять дифференцированный подход к лекарственной терапии, исключать шаблонные схемы лечения [3,7,9].
Констатируя наличие язвенного дефекта в СОЖ и СОДПК у пожилых с сопутствующей ИБС, объяснить его возникновение с позиций общеизвестных и достаточно хорошо изученных патогенетических механизмов не всегда возможно.
Ряд исследователей считает, что язвы и эрозии у пожилых лиц с ИБС связаны с нарушением кровообращения в СОЖ и основными факторами агрессии являются гипоксия и связанные с ней трофические нарушения в СОЖ и СОДПК [4-7,9], изменения в сосудах микропиркуляторного русла и метаболические нарушения.
Кислотно-пептический фактор и пилорический хеликобактер (HP) играют второстепенное значение [4,5].
Некоторые неясные стороны патогенеза и отличительные особенности клинического течения язвенной болезни желудка и двенадцатиперстной кишки у людей старшего возраста в сочетании с ИБС стали целью данного исследования. Материалы и методы исследования
Нами обследовано 290 больных с ИБС в сочетании с ЯБЖ или ЯБДК в возрасте от 54 до 73 лет (136 мужчин и 154 женщины). Диагноз ИБС был поставлен в различных кардиологических стационарах до госпитализации в ЦНИИГ с применением современных методов исследования, включая коронарографию. У 156 пациентов ИБС осложнилась острым ИМ. У 98 человек имелась недостаточность кровообращения (НК) I-IIб стадии. 74 пациентам была проведена операция АКШ в связи с развившимся стенозирующим атеросклерозом венечных артерий, у 23 человек в послеоперационном периоде возникла необходимость в эндоскопическом исследовании с целью исключения желудочно-кишечного кровотечения, из них у 14 больных были обнаружены признаки состоявшегося желудочного кровотечения, а четверым произведено ушивание язвы желудка в связи с массивным желудочным кровотечением, не поддающимся консервативной терапии.
Кроме тщательного клинического обследования всем была сделана гастродуоденоскопия с биопсией СОЖ и СОДПК. Оценивалась степень обсеменения HP (+; ++; +++), проводились быстрый уреазный тест и определение HP в биоптатах СОЖ и СОДПК методом полимеразной цепной реакции (ПЦР). Биопсийный материал брали из дна, краев язвы и различных отделов СОЖ.
Цифры желудочной секреции изучались методом внутрижелудочной рН-метрии при помощи системы Гастроскан-5 (НПО «Исток-Система», Фрязино). Эвакуаторную функцию желудка оценивали рентгенологическим методом. Изучались показатели перекисного окисления липидов (ПОЛ) методом спектрофотометрии в сыворотке крови по конечному продукту пероксидации — малоновому диальдегиду (МДА) [1]. Определялись показатели свертывающей системы крови методом тромбоэластографии, а также вязкость венозной и артериальной крови [7,10-12], агрегационная способность тромбоцитов [9], показатели липидного спектра крови биохимическим методом. Изучалось общее содержание липидов крови (ОЛ), липопротеиды низкой плотности (ЛПНП), холестерин липоп-ротеидов высокой плотности (ХЛПВП), триглицериды (ТГ) в мг% [8].
Всем больным выполняли ультразвуковую допплерографию (УЗДГ) чревного ствола (ЧС), верхней брыжеечной (ВБА), общепеченочной (ОПА) и селезеночной (СА) артерий на аппарате «Aloka 1110» (Япония). При этом определяли следующие параметры, отражающие гемодинамику артериального русла: максимальную линейную скорость кровотока (Vmax), минимальную линейную скорость кровотока (Vmm), среднюю скорость кровотока (ТАМХ), индекс пульсативности (PI), индекс резистентности (RI), систоло-диастолическое соотношение (S|D) [7].
В качестве контрольной группы обследовано 20 человек с ЯБЖ без сопутствующей ИБС и 20 пациентов с ЯБДК тех же возрастных групп. Результаты исследования и их обсуждение
Особенностью клинического течения ЯБ у пожилых лиц с сопутствующей ИБС стала ее атипичность. Боли нередко локализовались в левой половине грудной клетки, в большинстве случаев усиливались на высоте пищеварения, сочетались с загрудинными болями. Дифференциальная диагностика загрудинных болей порой была затруднена из-за наличия перехлестных синдромов и нередко требовала проведения холтеровского мониторирования (табл. 1).
Таблица 1. Дифференциальная диагностика ИБС (вариантная форма) и язвенной болезни желудка
— ИБС ЯБЖ 1. Боли ООО — 2. Одышка +++ —+ 3. Нарушения ритма сердца +++ —+ 4. Изменения ритма сердца +++ —+ 5. Цикличность изменений сегмента ST +++ — 6. Копирующий эффект нитроглицерина ++- +++ 7. Связь болевого синдрома с приемом пищи —+ — 8. Явления желудочной диспепсии —+ +++
У большинства больных с ИБС и ЯБЖ или ЯБДК имелся синдром язвенной диспепсии (ЯД) (табл. 2). У пожилых пациентов с ИБС без ЯБ отмечались также жалобы на чувство тяжести и переполнения желудка после приема даже небольших количеств пищи, отрыжка, снижение аппетита, ноющие боли в эпигастрии, то есть синдром неязвенной диспепсии (НЯД).
Таблица 2. Характеристика жалоб больных с эрозивно-язвенными поражениями гастродуоденальной зоны и ИБС. ЯД•(85%)
Жалобы Количество больных % Боли в эпигастрии 78 ! 71,6 • Боли в околопупочной области 26 23,9 Боли во всех отделах живота 5 4,5 Метеоризм 93 ! 85,3 • Изжога 66 ! 60,6• Отрыжка 64 ! 58,7 • Тяжесть в эпигастрии после еды 47 43,1 • Снижение аппетита 54 ! 49,6 • Усиление боли после нагрузочных проб 51 46,8 •
Синдром НЯД у пожилых встречается в 61% случаев. Явления НЯД у этих больных, по-видимому, объясняются снижением цифр желудочной секреции, нарушениями моторики желудка и двенадцатиперстной кишки. У 51% больных с ЯБЖ и ЯБДК выявляется гастроэзофагеальный рефлюкс, из них у 32% — рефлюкс-эзофагит I-II ст.
У 79% пациентов методом внутрижелудочной рН-метрии выявлено снижение кислотообразующей функции желудка до 2,5±0,3 (N — 1,21-2,0) (табл. 3).
Таблица 3. Соотношение больных основной и контрольной групп (в %) в зависимости от состояния кислотообразующей функции желудка
Группа Гипоацидность Гиперацидность Норма Основная (после 45 лет) 78,9 4,6 16,5 Контрольная (до 45 лет) 15,2 27,3 57,6
Наличие HP у пожилых людей с ИБС и ЯБ представлено на рис. 3. Как следует из данных, HP у них при обострении ЯБЖ выявлялся в 22% случаев (I степень обсемененности). У 58% больных в период обострения ЯБЖ HP не выявлен (это подтверждалось проведением гистологического исследования СОЖ, уреазным тестом и методом ПЦР в биопсийном материале СОЖ и СОДПК). Обострение язвенной болезни желудка у этой категории пациентов не всегда совпадало с наличием НР-инфекции. У 20% больных HP выявлен вне обострения ЯБЖ и ЯБДК.
При изучении процессов ПОЛ отмечалось значительное повышение свободно-радикального окисления липидов (СРОЛ).
Содержание МДА у лиц контрольной группы составляло 10,2 ± 0,2 нмоль/мл, а у лиц с ЯБЖ в сочетании с ИБС — 13,8 ± 0,5 нмоль/мл; у пациентов с ЯБЖ без сопутствующего ИБС — 11,8 ± 0,4 нмоль/мл.
Показатели свертывающей системы крови свидетельствовали о синдроме гиперкоагуляции. Так, константа свертывания у пожилых лиц с ЯБ и ИБС составила 19,28 ± 1,3 мин., а без сопутствующей ИБС — 28,9 ± 3,6 мин. (N — 34 ± 2,2 мин.). У 63% с ИБС и ЯБ отмечалось повышение гематокрита (59 ± 3,2%), а у пациентов с длительно нерубцующейся язвой желудка на фоне ИБС гематокрит в 18% составлял 28,6 ± 3,4%, то есть эти изменения можно трактовать как ДВС-синдром в стадии гипокоагуляции. Отмечалось повышение вязкости венозной крови и плазмы (табл. 4).
Таблица 4. Показатели вязкости крови и плазмы у больных с ЯБ и ИБС
Показатели, СП Норма Группы пациентов Вязкость артериальной крови (128 с) 4,45±0,45 5,41±0,47 *# 4,47±0,23 # Вязкость венозной крови (27 с) 5,90±0,50 5,76±0,39 6,44±0,25 # Вязкость плазмы (128 с) 1,25±0,02 1,50±0,06 *# 1,44±0,10 * Гематокрит, % 44,00±1,00 45,40±1,73 45,26±1,42
Примечание: в скобках указана скорость сдвига
У 38% больных отмечено увеличение агрегационной способности тромбоцитов от 56,4% до 79,3%. Показатели липидного спектра крови свидетельствовали о выраженной дислипидемии у всех больных с ЯБ, протекающей на фоне ИБС.
В большинстве случаев отмечалось 2-3-кратное повышение общего содержания липидов, а ЛПНП — более чем в 3 раза по сравнению с контрольной группой.
Допплеровское ультрасонографическое исследование брюшного отдела аорты и ее непарных висцеральных ветвей свидетельствовало о количественных и качественных нарушениях висцерального кровотока (табл. 5).
Таблица 5. Гемодинамика в магистральных артериях органов брюшной полости при ХИБОП
Показатели, м/с Норма (n=18) Группы пациентов Аорта Vmax 2,05±0,20 1,86±0,14 1,91±0,15 Vmin 0,32±0,06 0,27±0,05 0,30±0,03 TAMX 0,66±0,10 0,55±0,08 0,61±0,04 * Чревный ствол Vmax 3,15±0,38 4,16±0,41 *# 2,09±0,46 *# Vmin 0,95±0,33 1,15±0,43 # 0,47±0,14 # TAMX 1,33±0,36 2,05±0,63 # 0,86±0,22 # Общая печеночная артерия Vmax 2,08±0,44 4,27±1,41 *# 2,13±0,57 *# Vmin 0,59±0,13 1,00±0,35 # 0,42±0,08 # TAMX 0,90±0,17 1,90±0,48 # 0,75±0,18 #
Результаты проведенного исследования показали, что основными патогенетическими механизмами ульцерогенеза у пожилых пациентов с ЯБ явились нарушение микроциркуляции, реологических свойств крови, дислипидемия, увеличение показателей ПОЛ.
Таким образом, роль HP как разрешающего фактора в возникновении язвенной болезни у людей старшего возраста с ИБС выявлена у 26% больных; у более молодых основное значение имели микроциркуляторные нарушения, нарушения реологических свойств крови, дислипидемия, снижение кровотока в СОЖ и СОДПК. Гистологическое исследование биопсийного материала СОЖ и СОДПК свидетельствует о выраженных атрофических изменениях СП СОЖ и СП СОДПК, которые можно характеризовать, как ишемические гастродуоденопатии, предшествующие развитию язв СОЖ и СОДПК.
Следовательно, основные клинические особенности ЯБ у пожилых лиц с сопутствующей ИБС могут быть представлены в виде следующих положений (табл. 6).
Таблица 6. Особенности клинического течения язвенной болезни желудка и двенадцатиперстной кишки у пожилых
1. Возраст Старше 50 лет 2. Стационарные больные 82% 3. Конкурирующие заболевания 67% 4. Атипичная клиническая картина 72% 5. Перехлестные синдромы 58% 6. Манифестация заболевания — кровотечение 48% 7. Длительность заболевания 7-8 недель 51% 8. Частота рецидивов (более 3 раз в год) 38% 9. Частота осложнений 42% 10. Снижение эффективности терапии конкурирующих заболеваний 36,4%
Учитывая указанные особенности ЯБ у лиц старшей возрастной категории с сопутствующей ИБС, лекарственная терапия должна быть построена с учетом основных патогенетических механизмов язвообразования у данной категории больных.
Придерживаясь Маастрихтских соглашений в случаях выявления HP, мы проводили терапию ЯБ у пожилых лиц согласно предложенным рекомендациям. Кроме того, в комплексную терапию ЯБ с ИБС целесообразно включение:
1) ангиопротекторов — одним из популярных ангиопротекторов является добезилат кальция (доксиум) — 250 мг в сутки; буфедил — 250-400 мг в сутки. Препараты улучшают микроциркуляцию, повышают резистентность капилляров;
2) антиоксидантов: предуктал — 20 мг х 3 раза в сутки; цитохром С — 20 мг х 3 раза/сут.; эйконол — 0,45 х 2 раза/сут.; неотон (1-2 гв/капельно № 5-10);
3) цитопротекторы: солкосерил 2,0 в/в № 10-15, актовегин 5,0 в/в — № 10-15.
Их действие заключается в стимуляции физиологического транспорта кислорода, стимуляции внутриклеточного энергетического метаболизма, улучшении микроциркуляции и ускорении процессов эпителизации ЯБЖ и ЯБДК;
4) дезагрегантов: бруфен — (0,6-1,2 г в сутки, приводит к улучшению реологических свойств крови; трентал — 400 мг в сутки 10-15 дн.; тиклид — 125 мг в сутки прерывистыми курсами или индобуфен (ибустрин).
Применение дезагрегантов способствует улучшению процессов микроциркуляции. Пожилые лица с ИБС и ЯБ хорошо переносят курантил в дозе 25-50 мг в сутки;
5) гиполипидемических препаратов применяются только при отсутствии эффективности диетической терапии в течение 3-6 мес. с учетом функционального состояния печени.
Пациентам с выраженной дислипидемией с учетом показателей липидного спектра целесообразно назначение препаратов никотиновой кислоты в/м (по схеме, начиная с малых доз до 5 мл), а при исходном уровне холестерина более 8 ммоль/л следует назначать статины — симвостатин (10-20 мг в сутки). Назначение гиполипидемических препаратов должно основываться на типе дислипидемии, оно направлено на снижение уровня общего холестерина, а не отдельных показателей липидного спектра крови, требует динамического исследования функционального состояния печени.
Литература
1. Андреева Л.И., Кожемякин Л.А., Кликун А.Ф. // Лабораторное дело. 1988. № 11. С. 41-46.
2. Балуда В.П., Гольберг Е.Д. Лабораторные методы исследования системы гомеостаза. Томск, 1980. С. 222-230.
3. Кузнецов М.Р., Звенигородская Л.А., Самсонова Н.Г. // Сердечнососудистая хирургия. 1999. № 4. С. 35-38.
4. Логинов А.С., Звенигородская Л.А. Особенности язвенной болезни у лиц с сопутствующей ишемической болезнью сердца // Тер. архив. 1998. № 2. С. 9-13.
5. Логинов А.С., Звенигородская Л.А. // Росс. гастроэнтеролог. журн. 1995. № 3. С. 1-7.
6. Погромов А.П., Маленевич А.В. // Росс. гастроэнтеролог. журн. 1995. № 1. С. 3-5.
7. Савельев B.C., Петухов В.А., Кузнецов М.Р. Особенности висцерального кровообращения при хронической ишемической болезни органов кровообращения и дислипидемии // Грудная и сердечнососудистая хирургия. 1999. № 4. С. 40-45.
8. Томпсон Г.Б. Руководство по гиперлипидемии. М, 1991. С. 105-115.
9. Циммерман Я.С. // Клиническая медицина. 1992. № 3. С. 65-67.
10. Gamett W. // Din. Cardiol. 1994. V. 17. P. 3-10.
11. Gotto AM. // Circulation. 1995. V. 92. P. 646-652.
12. Smith H.T., Okubaitis L.A., Troendle A.J. et al. // Hypertension. 1993. V. 6. P. 375-382.
Источник
В ряде случаев поражения желудочно-кишечного тракта у больных с сердечной недостаточностью бывают связаны с образованием острых язв и эрозий в желудочно-кишечном тракте. Частота острых язв колеблется в широких пределах — от 0,5 до 83%, достигая высоких цифр при хронической сердечной недостаточности, обусловленной ревматическими пороками сердца и легочным сердцем, а также у больных инфарктом миокарда; преимущественная локализация язвенных поражений — в желудке.
К сожалению, утверждать это не всегда представляется возможным, так как не во всех работах авторы указывают на локализацию язвы и не всегда уточняют ее характер. Кроме того, лишь в единичных работах представлена параллельно с основной частота нахождения язв в контрольной группе (А. В. Сучков и А. Г.Демидова дают 1—2% язв в контрольной группе, Plotkin — 4—10%, Flial и Warrack — 1,6%), что затрудняет достоверную оценку представленных данных.
По мнению А. М. Прохоровой (1944), острые язвы характерны для острой недостаточности кровообращения. Такого же мнения придерживаются А. А. Гринберг и И. В. Морозова (1969), которые находят у 109 больных, умерших от недостаточности кровообращения, острые язвы и эрозии желудочно-кишечного тракта, возникающие в 40% случаев при острой и только в 10% при хронической сердечной недостаточности.
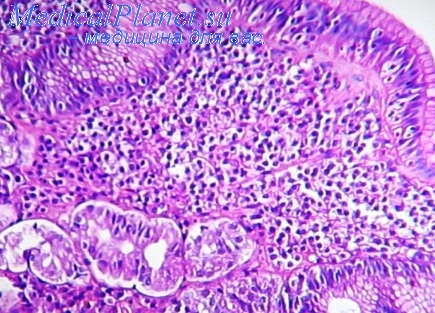
Я. Д. Бондаренко (1960) отмечает развитие острых язв как при острой, так и при хронической недостаточности кровообращения. В. Ф. Калитеевская (1963), анализируя материал патолого-анатомического отделения института им. П. В. Склифосовского за 5 лет, выявляет 196 случаев острых язв и эрозий желудка и двенадцатиперстной кишки, причем около 60% из них возникают на фоне сердечно-сосудистых заболеваний, а в 50% случаев была сердечная недостаточность.
Случаи острых язв при хронической недостаточности кровообращения, кроме представленных в табл. 9, описывают Н. К. Лукьянова с соавт. (1963), А. Г. Белова с соавт. (1965), П. П. Булгаков (1964) и др., при инфаркте миокарда — В. X. Василенко, М. Ю. Мсликова (1959), О. М. Яблонская, И. И. Самков (1964), Г. И. Федоров, Е. В. Цвинева (1967), В. Г. Тишковский (1968), Madle, Janck (1959) и др.
Чаще всего язвообразование наблюдается в желудке, особенно в области малой кривизны [Калитеевская В. Ф., 1960, 1963; Петрова Т. Р., 1963]. Хотя принято считать, что симптоматические язвы представляют собой только локальные дефекты слизистой оболочки желудка и двенадцатиперстной кишки [Рысс С. М., Рысс Е. С, 1968], но их возникновение является несомненным отражением многих сдвигов в физиологических системах организма, неизбежных при данном заболевании.
Известно, что с современной точки зрения язвообразование обеспечивается своеобразным взаимодействием агрессивных факторов, куда относится кислотно-пептический фактор, и факторов защиты — это состояние кровоснабжения желудка и слизистого барьера. Поэтому для решения вопроса о патогенезе деструктивных изменений слизистой оболочки при недостаточности кровообращения важно разобрать состояние каждого из этих факторов.
— Читать далее «Патогенез поражений желудка при сердечной недостаточности. Роль гипоксии в патологии желудочно-кишечного тракта»
Оглавление темы «Патология желудка при сердечной недостаточности»:
- Недостатки секционного материала. Веностатический гастрит
- Морфология желудка при сердечной недостаточности. Атрофия слизистой желудка при сердечной недостаточности
- Слизистая желудка при сердечной недостаточности. Изменения слизистой желудка при сердечной недостаточности
- Гастрит при сердечной недостаточности. Патология слизистой желудка при сердечной недостаточности
- Хронические болезни желудка при сердечной недостаточности. Гастродуоденальная система при хронической пневмонии
- Гистология слизистой желудка при хронической пневмонии. Атрофия желудка при хронической пневмонии
- Слизистая желудка при хронической гипоксии. Желудок при циркуляторных расстройствах
- Острые язвы при сердечной недостаточности. Локализация и механизмы образования язв желудка
- Патогенез поражений желудка при сердечной недостаточности. Роль гипоксии в патологии желудочно-кишечного тракта
- Роль гиперкапнии в патологии желудка. Желудочный сок при гиперкапнии
Источник


