Хронический панкреатит стадия обострения дифференциальный диагноз

Хронический панкреатит необходимо дифференцировать с:
1. Желчнокаменной болезнью.
2. Язвенной болезнью желудка и двенадцатиперстной кишки.
3. Опухолями поджелудочной железы.
4. Хроническим колитом.
5. Соляритом.
6. Абдоминальным ишемическим синдромом.
7. Туберкулезом кишечника.
8. Безболевой формой хронического панкреатита.
Желчнокаменная болезнь характеризуется болью тупого характера в правом подреберье с иррадиацией в правое плечо, лопатку, тошнотой, рвотой с периодическим ухудшением состояния, часто с печеночной коликой. При обследовании больных обнаруживают болезненность в точке Кера, иногда — напряжение мышц в правом подреберье, положительные симптомы Ортнера, Мерфи, Мюсси-Георгиевского.
Язвенной болезни желудка и двенадцатиперстной кишки свойственны язвенный анамнез, чередование светлых промежутков с периодами обострения, сезонность боли. Последняя часто возникает при употреблении пищи, натощак (голодный). Заболевание характеризуется гиперсекрецией, повышенной кислотностью желудочного сока, рентгенологически — наличием ниши, при фиброгастроскопии — наличием язвенного дефекта.
Рак поджелудочной железы сопровождается устойчивой желтухой при локализации опухоли в головке железы, при поражении тела органа — нестерпимой болью в животе и спине. Больные жалуются на потерю аппетита, резкое похудание. Заболевание характеризуется быстрым нарастанием синдромов в связи с метастазированием, признаками поражения печени, наличием симптома Терье-Курвуазье (увеличенный безболезненный желчный пузырь вместе с механической желтухой.
При хроническом колите отсутствуют признаки нарушения внешней и внутренней секреции поджелудочной железы, появляются боли тупого спастического характера, нарушения стула (запоры). При ирригографии проявляют спастический компонент.
При солярите — боль в левом подреберье с иррадиацией в поясницу. В анамнезе больных появляются различные заболевания желудочно-кишечного тракта. Клинически и рентгенологически, кроме боли, патологические изменения отсутствуют. Отсутствуют также нарушения секреторной и инкреторной функций поджелудочной железы.
Для абдоминального ишемического синдрома характерно наличие боли различного характера в животе, часто возникает через 15-45 мин. после еды и не снимается спазмолитическими средниками и наркотиками. Больные жалуются на запоры с поносами, часто с прожилками крови. Заболевание сопровождается общими признаками атеросклероза (пульсацией брюшной аорты, систолическим шумом над брюшной аортой), положительным синдромом Блинова — повышением максимального и минимального артериального давления на 40-60 мм рт. ст.
При туберкулезе кишечника всегда поражаются терминальный отдел тонкой кишки и слепая кишка. В ранней стадии заболевания выявляют общую слабость, потливость, быструю утомляемость, наличие субфебрильной температуры тела, понос. Первичный очаг туберкулеза всегда содержится в легких. Часто можно пальпировать безболезненный инфильтрат в правой подвздошной области, нередко возникает острая кишечная непроходимость. Анализ крови всегда проявляет гипохромную анемию.
Безболевая форма хронического панкреатита — протекает без боли, характеризуется резким похуданием больного, потерей аппетита, сахарным диабетом. Больные жалуются на нарушение внешнесекреторной и внутрисекреторной функций железы, что подтверждается данными копрологического исследования.
Просмотров: 36613
Источник
Дифференциальная диагностика панкреатита позволяет подтвердить развитие именно этого заболевания и исключить наличие других недугов пищеварительной системы с аналогичными признаками и состоянием. Для получения более обширной информации о присутствующей болезни в панкреатологии применяются лабораторные и инструментальные методы диагностирования.
Пациенты с паренхиматозной поджелудочной железой хотели бы знать, при каком клиническом состоянии необходима дифференциальная диагностика, а также о ее особенностях проведения и с какими именно заболеваниями выполняется сравнительный анализ.
Зачем нужен дифференциальный анализ панкреатита

Применение дифференциального диагностирования панкреатического недуга позволяет окончательно определить первоначальный диагноз панкреатита острой или хронической формы, ведь симптомы этого заболевания во многом схожи с признаками других тяжелых патологий органов ЖКТ.
Проведение дифференциации позволяет подобрать наиболее эффективную схему терапии в отношении патологического отклонения в поджелудочной железе, что поможет предотвратить развитие серьезных осложнений:
- Некроз паренхиматозных тканей.
- Полная потеря функций ПЖ.
- Летальный исход.
Панкреатическая болезнь считается довольно тяжелой патологией, поэтому при подозрении на ее присутствие важно своевременно дифференцировать панкреатит или другую болезнь.
Ошибочно поставленный диагноз может быть смертельно опасным для пациента, поэтому использование дифференциальной диагностики считается необходимым мероприятием при гастроэнтерологических нарушениях.
При каком состоянии нужно верифицировать панкреатит
Итак, при каких клинических признаках, указывающих на возможные отклонения в поджелудочной железе, требуется выполнение дифференциации?
Для острого панкреатита присуща типичная симптоматика, которая относится к особой группе клинических проявлений под общим названием «острый живот». При подозрении на острое воспаление ПЖ осуществляется сравнение с другими болезнями органов организма, которые также бывают в острой форме и имеют аналогичную симптоматику. К таковым относится ряд заболеваний:
- Инфаркт миокарда.
- Холецистит.
- Прободная язва.
- Непроходимость кишечника.
- Аппендицит.
- Тромбоз мезентериальных сосудов.
- Пищевая интоксикация.
- Нижнедолевая плевропневмония.
- Язва желудка и 12-типерстной кишки.
- Аневризм брюшного отдела аорты.
Дифференциальное диагностирование панкреатита хронического типа осуществляется по таким хроническим заболеваниям:
- Туберкулез кишечника.
- Хронический колит.
- Желчнокаменная болезнь.
- Новообразование в области ПЖ.
- Солярит.
- Панкреатит безболезненного типа.
- Язва желудка и 12-типерстной кишки.
- Ишемический абдоминальный синдром.
К дифференциальному анализу обязательно присовокупляются результаты других диагностических методик, в том числе лабораторных и аппаратных.
Особенности дифференциального анализа при остром панкреатите
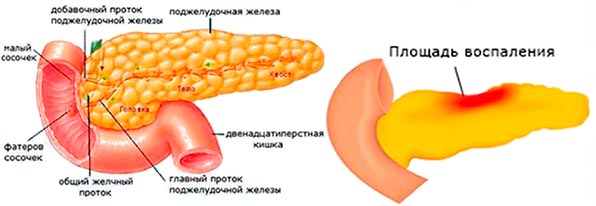
Дифференциальная диагностика острого панкреатита осуществляется путем изучения проявляющейся симптоматики и ее сравнение с проявлениями определенных заболеваний органов некоторых систем организма.
Основные отличия симптомов некоторых распространенных болезней острого течения от панкреатита острого типа приведены в таблице.
Патологии, протекающие в острой форме | Характерная симптоматика |
| Холецистит | Неприятный дискомфорт в районе правой стороны живота, отдающий в правое плечо. Однако холецистит и панкреатит часто протекают одновременно. |
| Перитонит (прободная язва кишечника или желудка) | Проявляется кинжальной болью из-за проникновения содержимого кишечника или желудка в полость живота, что для панкреатита нехарактерно. Рвота для перитонита – эпизодический симптом. При перфорации язвы человек старается меньше двигаться или вообще лежит недвижно, а при панкреатите наоборот – постоянно крутится в постели, стараясь облегчить страдания. |
| Острая непроходимость кишечника | Наблюдается схваткообразная боль и повышенная перистальтика, а при панкреатите болезненность непрерывна и ноющая. При развитии непроходимости кишечника чаши Клойбера значительно увеличены, а при панкреатите имеют нормальные параметры, но толстый кишечник раздут. |
| Аппендицит | Клиническое течение зависит от степени воспалительного процесса в отростке, а также его расположения (поясничная область, рядом с желчным пузырем, глубоко в малом тазу и прочее). Острый аппендицит в первой фазе развития очень трудно поддается диагностированию. |
| Желчнокаменная болезнь | Проявление сильной болезненности в печени является следствием застоя крови из-за слабой функциональности правой стороны сердца. Неприятный дискомфорт под ребрами может указывать на быстрое развитие обширного некроза в печеночных тканях. Однако боль всегда проявляется с правой стороны, при этом отдает вверх и в правую лопатку, но никогда не проявляется слева, что бывает при панкреатите. |
| Мезотромбоз | Лапароскопия или проведение ангиографии помогает специалистам точно определить присутствующую патологию. В большинстве происшествий диагностируется у людей пожилого возраста, имеющих проблемы с сердечно-сосудистой системой. Приступ не связан с употреблением еды. На первоначальных стадиях формирования наблюдается повышение активности перистальтики и учащенная дефекация с кровяными вкраплениями, что нетипично для острого панкреатита. Тромбоз мезентериальных сосудов часто протекает одновременно с перитонитом. |
| Инфаркт миокарда | Протекает с характерными признаками, но в некоторых эпизодах боль может проявляться только вверху брюшины и в зоне органов живота, сопровождаться повышенным газообразованием и отрыжкой, что затрудняет диагностирование инфаркта. Верифицируется проведением электрокардиографического обследования сердца и сосудистой системы. Интенсивность боли при остром панкреатите зачастую очень сильна, и может привести к сжатию коронарных сосудов. |
| Пищевое отравление | Когда гастроэнтерит сопровождается типичной симптоматикой интоксикации, снижением работоспособности сердца и ЦНС, диагностирование проводится без ошибок. В тех случаях, когда токсикоинфекция серьезно нарушает работу ЖКТ, что проявляется систематической рвотой и водянистыми испражнениями, установление окончательного диагноза может быть затруднено. В данном случае врачи акцентируют внимание на присутствии диастазурии, как характерного признака панкреатита. |
| Нижнедолевая пневмония | Распознается по наличию одышки, высокой температуре, диастазурии и отсутствию учащенной и повторяющейся рвоты. |
Дифференциальная диагностика панкреатита с заболеваниями хронической формы
Дифференциальная диагностика хронического панкреатита начинается с изучения проявляющейся клиники и сравнения их характеристики с другими болезнями брюшной полости.
| Симптоматика и другие медицинские пункты | Панкреатит хронического типа | Онкология ПЖ | Муковисцидоз | Энтерит и патологии тонкой кишки |
| Причина развития | Как следствие острого воспаления. | Протекает бессимптомно. | Проявляется в ранние годы. | Обычно развивается как усугубление острого энтерита и энтероколита. |
| В каком возрасте наблюдается чаще | У людей средней и старческой возрастной группы. | Пожилой возраст. | В детском (в первые 5-10 лет жизни риск летальных исходов достаточно высок). Изредка диагностируется у людей среднего и старческого возраста. | У пациентов среднего и пожилого возраста. |
| Пол | В основном у женщин. | Больше у мужчин. | Нетипично. | Проявляется нетипично. |
| Происхождение и провоцирующие факторы | Непомерное увлечение острой и жирной едой. Ожирение. Алкоголизм. Холецистит. Желчнокаменная патология. | Точная причина не установлена. Обычно развивается на фоне хронического панкреатита либо вследствие некоторых присутствующих факторов. | Врожденное нарушение ферментных секреторных экзокринных желез на клеточном уровне. | Постоянное несоблюдение диеты. |
| Проявление боли | Тупая, изредка интенсивная. Место локализации – эпигастральная область, левое подреберье. Часто имеет опоясывающий характер. На поздних этапах панкреатита проявляется намного сильнее и мучительнее. | Может быть разнообразного характера. | Не имеет четкой типичности. | Не имеет четкой характерности. Ощущается в мезогастральной области с умеренной интенсивностью. Обычно – после еды либо опорожнения кишечника. |
| Аппетит | Понижен. | Низкий (в отдельных эпизодах наблюдается отвращение к мясу и мясным продуктам). | Зачастую увеличен. | Понижен. |
| Часто встречаемые сопровождающие болезни | Алкогольный гепатоз. Хронический холецистит. Холангит. Желчнокаменная болезнь. Алкогольная кардиомиопатия. | Вследствие развития хронического воспаления в некоторых отделах ЖКТ. | Бронхоэктатическая патология Пневмония хронического течения. | Длительные недуги органов ЖКТ (гастрит, колит). |
| Желтуха | Проявляется нечасто, обычно бывает механического либо подпеченочного типа. Зачастую имеет выраженный характер. | В случае травмирования головки ПЖ проявляется механический тип желтухи с выраженными признаками. | Не наблюдается. | В случае сочетания с гепатитом или холангитом. |
| Наличие панкреатических ферментов в дуоденальном образце | Низкое. | В норме либо снижено. | Понижено. | В пределах нормы или немного снижено. |
| Изменение параметров СОЭ | В пределах нормы или не значительное убыстрение. | Сильное ускорение. | Имеют невыраженный характер. | Соответствуют нормальному состоянию либо умеренное ускорение. |
| Масса тела | Медленная потеря. | Стремительное снижение и развитие кахексии. | Постепенное уменьшение. | Устойчивое снижение. |
| Результаты аппаратного обследования (КТ, УЗИ, ЭРПХГ, радионуклидная диагностика) | Диффузные отклонения, особенно при присутствии кист, участков некроза, как следствие прошлых приступов панкреатита. | Устанавливается наличие злокачественного образования. | Диффузные аномалии, присутствие фиброза с наличием множественных мелких кист. | Изменения не имеют четкого характера, часто проявляются по типу сопутствующего панкреатита. |
| Состояние углеводного обмена | Может иметь отклонения от нормы. | Часто нарушен. | Без изменений. | В пределах нормы. |
| Наличие хлора и натрия в потовых выделениях | Норма. | Корректное присутствие. | Значительно увеличенное. | В пределах нормы. |
| Характер течения | При отсутствии своевременной терапии медленно прогрессирует, с периодами усугубления и ремиссии. | Стремительное развитие. | Прогрессирует. | Без должных лечебных мер уверенно прогрессирует с циклическим затиханием и обострением. |
Заключение
Диагноз «панкреатит» подтверждается только после полного сбора всех клинических особенностей протекания патологии, в том числе лабораторных и инструментальных результатов.
Дифференциальная диагностика острого и хронического панкреатита позволяет окончательно подтвердить присутствие этого недуга путем исключения других распространенных заболеваний органов пищеварительной, сердечно-сосудистой и дыхательной системы, имеющие сходные клинические проявления. Такой комплексный диагностический подход позволяет исключить возможную врачебную ошибку и своевременно начать правильное лечение.
Загрузка…
Источник
Дифференциальная диагностика
Дифференциальный диагноз осуществляют, учитывая основные синдромы ХП:
- боль, в том числе острая в эпи- и мезогастрии (таблица 5);
- диарею;
- общие симптомы.
Из-за отсутствия патогномоничной клинической картины постановка диагноза ХП основана на исключении патологии со стороны близлежащих органов (желудок, ДПК, печень, желчный пузырь, кишечник).
Таблица 5. Причины острой боли в животе (локализация)
Собственно эпигастральная область
стенокардия и инфаркт миокарда
Пищевод, желудок и кишечник
язва желудка и двенадцатиперстной кишки
местно-распространенный рак желудка
грыжа пищеводного отверстия диафрагмы и ее осложнения
опухоли поджелудочной железы
аппендицит (ранняя стадия)
синдром Титце (реберный хондрит)
Центральные отделы живота
опухоли поджелудочной железы (добро- и злокачественные)
механическая непроходимость кишечника
тромбоз и эмболия сосудов брыжейки, инфаркт кишечника (ранняя стадия)
расслаивающая аневризма брюшной аорты, разрыв аневризмы
дивертикулит (тонкой и толстой кишки)
заворот большого сальника
эндокринные заболевания (сахарный диабет, тиреотоксикоз и др.)
уремия и другие нарушения метаболизма
болевой криз (серповидно-клеточная анемия)
грыжи: пупочная, послеоперационная срединная, белой линии живота, параумбиликальные
Правые подреберье и фланк живота
Левые подреберье и
Легкие и грудная клетка
нижнедолевая пневмония, абсцесс легкого, плеврит, ТЭЛА,
ушибы грудной клетки, переломы ребер
гастрит, язва желудка, прободная язва желудка
острое расширение желудка
опухоли желудка (добро- и
рак головки поджелудочной железы
рак хвоста поджелудочной железы
киста и псевдокиста ПЖ
мочекаменная болезнь, пиелонефрит, почечная колика
О И М и с т е н о к а р д и я
аппендицит с подпеченочным расположением червеобразного отростка
опухоли правой половины ободочной кишки
опухоли левой половины ободочной кишки
острый гепатит (любой этиологии)
гепатомегалия (любой этиологии)
секвестрационный криз с депонированием крови в печени (серповидно-клеточная анемия)
опухоли печени (добро- и злокачественные)
дискинезия желчных путей
обострение язвы ДПК, дуоденита
прободная язва ДПК
к о р е ш к о в ы е б о л и п р и о с т е о х о н д р о з е
п о д д и а ф р а г м а л ь н ы й а б с ц е с с
у ш и б ы б р ю ш н о й с т е н к и
H e r p e s z o s t er
К синдромосходным заболеваниям относят:
1. Острый панкреатит.
2. Гастродуоденальные язвы.
3. Дискинезии желчного пузыря и желчевыводящих путей, желчнокаменную болезнь, хронический холецистит.
4. Заболевания тонкой кишки, протекающие с синдромом мальабсорбции (целиакия, лимфома, узелковая лимфоидная гиперплазия тонкой кишки, болезнь Уиппла, хронический энтерит).
5. Карциномы желудка, поджелудочной железы, почек, поперечно-ободочной кишки.
6. Абдоминальный ишемический синдром.
7. Поражения нижнегрудного отдела позвоночника с корешковым синдромом.
8. Хронический колит.
У пациентов с острым панкреатитом наблюдают интенсивную опоясывающую боль или в эпигастрии с иррадиацией влево либо по всему животу; характерны: тошнота и рвота с примесью желчи; «эластическое» напряжение живота; синдром острой сосудистой недостаточности; значительное повышение амилазы и липазы; лейкоцитоз и СОЭ. Чем интенсивнее боль и диспептические явления, тяжелее шок, тем более вероятны геморрагический панкреатит и панкреонекроз.
Для больных язвенной болезнью характерны связь боли с приемом пищи, рвота, приносящая облегчение, сезонность обострений, данные анамнеза, отсутствие поносов. При пальпации можно выявить «точечную» болезненность в эпигастрии, гиперсекрецию соляной кислоты при исследовании желудочного сока. При ФЭГДС выявляют язву.
Патологии билиарной системы (хронический калькулёзный холецистит), которая может сама явиться фоном для ХП, свойственны боль в правом подреберье с иррадиацией вправо и вверх, в спину, под правую лопатку, болезненность при пальпации в правом подреберье; при физическом обследовании положительные симптомы Кера, Мэрфи, Грекова-Ортнера. При обструкции желчевыводящих путей возможна желтуха, которая чаще возникает вслед за болевой атакой. Желтуха при ХП чаще умеренная, малоинтенсивная и быстропреходящая. УЗИ-диагностика уточняет наличие дискинезии, камней, утолщение стенок жёлчного пузыря.
В отличие от заболеваний тонкой кишки, протекающих с синдромом мальабсорбции (целиакия, лимфома, узелковая лимфоидная гиперплазия тонкой кишки, болезнь Уиппла, хронический энтерит), в пользу ХП свидетельствуют: сравнительно легкая коррекция поносов полиферментными препаратами, положительный амилазный тест в начале обострения заболевания, изменение структуры железы по данным УЗИ, положительные данные ПАБК-теста (бентираминовый пробы) и отрицательные данные Д-ксилозного теста.
К относительно ранним симптомам карциномы ПЖ относят немотивированное снижение массы тела, анорексию, потерю жизненного тонуса, нарастающую общую слабость, боль в эпигастрии. Пожилой возраст, короткий анамнез, резкие боли в верхних отделах живота, резкие боли в верхних отделах живота, не купирующиеся традиционными медикаментозными средствами, постепенное развитие желтухи более характерны раку ПЖ. Диагноз рака ПЖ уточняют при проведении УЗИ, КТ, селективной ангиографии, ЭРХПГ, лапароскопии. Высокой специфичностью обладает карциноэмбриональный антиген. Онкологические заболевания подтверждают с помощью биопсии и дальнейшего гистологического исследования. Однако первая биопсия в случаях, где в дальнейшем была доказана карцинома железы, в 30-40% опухолевого материала может не давать.
В пользу абдоминального ишемического синдрома свидетельствует выслушивание систолического шума в эпигастрии при обструкции чревного ствола или верхней брыжеечной артерии. Обструкцию чревного ствола можно определить при УЗИ, селективных аортограммах в прямой и косой проекциях, при измерении кровотока при допплерографии. Появляющаяся на фоне атеросклероза непарных ветвей брюшной аорты ишемическая болезнь органов пищеварения может сама явиться причиной развития ХП. Хроническая абдоминальная ишемия проявляется болью в животе, чаще после приёма пищи, и нарушениями моторной функции кишечника на фоне одновременных ишемических изменений в его стенке. Отсутствует клиническая картина ХП с характерными проявлениями внешне- и внутрисекреторной недостаточности ПЖ.
При хроническом преимущественно левостороннем колите, протекающим с выраженной дискинезией кишечника, наблюдаются боли в верхних отделах живота, вздутие, похудание на фоне редуцированными больными диет. Однако при колите боли уменьшаются после акта дефекации, нет ночных болей, отсутствуют выраженные нарушения внутри- и внешнесекреторной функции ПЖ; выявляются характерные изменения при ирригоскопии и/или колоноскопии.
Использованные источники:www.medlinks.ru
Дифференциальная диагностика хронического панкреатита
Хронический панкреатит необходимо дифференцировать с:
1. Желчнокаменной болезнью.
2. Язвенной болезнью желудка и двенадцатиперстной кишки.
3. Опухолями поджелудочной железы.
4. Хроническим колитом.
6. Абдоминальным ишемическим синдромом.
7. Туберкулезом кишечника.
8. Безболевой формой хронического панкреатита.
Желчнокаменная болезнь характеризуется болью тупого характера в правом подреберье с иррадиацией в правое плечо, лопатку, тошнотой, рвотой с периодическим ухудшением состояния, часто с печеночной коликой. При обследовании больных обнаруживают болезненность в точке Кера, иногда — напряжение мышц в правом подреберье, положительные симптомы Ортнера, Мерфи, Мюсси-Георгиевского.
Язвенной болезни желудка и двенадцатиперстной кишки свойственны язвенный анамнез, чередование светлых промежутков с периодами обострения, сезонность боли. Последняя часто возникает при употреблении пищи, натощак (голодный). Заболевание характеризуется гиперсекрецией, повышенной кислотностью желудочного сока, рентгенологически — наличием ниши, при фиброгастроскопии — наличием язвенного дефекта.
Рак поджелудочной железы сопровождается устойчивой желтухой при локализации опухоли в головке железы, при поражении тела органа — нестерпимой болью в животе и спине. Больные жалуются на потерю аппетита, резкое похудание. Заболевание характеризуется быстрым нарастанием синдромов в связи с метастазированием, признаками поражения печени, наличием симптома Терье-Курвуазье (увеличенный безболезненный желчный пузырь вместе с механической желтухой.
При хроническом колите отсутствуют признаки нарушения внешней и внутренней секреции поджелудочной железы, появляются боли тупого спастического характера, нарушения стула (запоры). При ирригографии проявляют спастический компонент.
При солярите — боль в левом подреберье с иррадиацией в поясницу. В анамнезе больных появляются различные заболевания желудочно-кишечного тракта. Клинически и рентгенологически, кроме боли, патологические изменения отсутствуют. Отсутствуют также нарушения секреторной и инкреторной функций поджелудочной железы.
Для абдоминального ишемического синдрома характерно наличие боли различного характера в животе, часто возникает через 15-45 мин. после еды и не снимается спазмолитическими средниками и наркотиками. Больные жалуются на запоры с поносами, часто с прожилками крови. Заболевание сопровождается общими признаками атеросклероза (пульсацией брюшной аорты, систолическим шумом над брюшной аортой), положительным синдромом Блинова — повышением максимального и минимального артериального давления на 40-60 мм рт. ст.
При туберкулезе кишечника всегда поражаются терминальный отдел тонкой кишки и слепая кишка. В ранней стадии заболевания выявляют общую слабость, потливость, быструю утомляемость, наличие субфебрильной температуры тела, понос. Первичный очаг туберкулеза всегда содержится в легких. Часто можно пальпировать безболезненный инфильтрат в правой подвздошной области, нередко возникает острая кишечная непроходимость. Анализ крови всегда проявляет гипохромную анемию.
Безболевая форма хронического панкреатита — протекает без боли, характеризуется резким похуданием больного, потерей аппетита, сахарным диабетом. Больные жалуются на нарушение внешнесекреторной и внутрисекреторной функций железы, что подтверждается данными копрологического исследования.
Использованные источники:www.pro-medicine.com
Дифференциальная диагностика панкреатита. Хронический панкреатит: диагностика и лечение
Воспаление поджелудочной железы называют панкреатитом. Но для того, чтобы достоверно установить диагноз, должна быть проведена дифференциальная диагностика. Панкреатит может быть острым либо хроническим. Важно знать его характерные признаки, чтобы отличить от других заболеваний ЖКТ.
Схожие заболевания
Подобрать наиболее подходящую тактику лечения можно, если точно знать диагноз. Для этого и проводится дифференциальная диагностика панкреатита. Важно уметь отличать это заболевание от ряда других, схожих по симптомам. К таким болезням относят:
— рак поджелудочной железы;
— язвенную болезнь (прободные язвы);
Определить, какой именно проблемой вызваны те или иные симптомы, можно, как правило, лишь в больнице. Врачи должны знать характерные признаки всех заболеваний, чтобы точно установить диагноз.
Дифференциальная диагностика
Выявить опухоль в 85 % случаев удается с помощью компьютерной томографии. Но лучше всего дифференциальную диагностику рака и панкреатита проводить с помощью ЭРХПГ – эндоскопической ретроградной холангиопанкреатографии.
Отличить от прободной язвы панкреатит можно по поведению пациента. В первом случае он будет стараться занять одно положение и не шевелиться. При панкреатите больные беспокойны. Кроме болей, у них наблюдается рвота.
Разобраться, что именно беспокоит человека, можно с помощью УЗИ. Это исследование дает возможность диагностировать холецистит. При этом заболевании больные жалуются на боль с правой стороны, которая переходит в соответствующее плечо. На УЗИ при холецистите виден воспалительный процесс.
Кишечная непроходимость проявляется так же, как и панкреатит. Отличить эти заболевания можно по анализам крови. Для этого и проводится диагностика панкреатита. Анализы покажут диастазы и повышенный уровень хлоридов при воспалении поджелудочной железы.
Классификация панкреатита
Чтобы разобраться, как проявляется воспаление поджелудочной железы, надо понимать, что оно может быть острым или хроническим. В первом случае симптомы ярко выражены, врачу несложно понять, что у пациента острый панкреатит. Диагностика проводится обязательно, и лишь после подтверждения предположений врача (с помощью УЗД и анализов) назначают лечение.
Хронический панкреатит характеризуется чередованием периодов незначительного улучшения/ухудшения состояния. При этом воспалительный процесс идет вяло. Но он приводит к атрофии тканей железы.
Характеристика острого воспаления
Лабораторная диагностика панкреатита необходима для определения степени тяжести заболевания. Острое воспаление может протекать в легкой форме. В этом случае органы и системы поражаются минимально. Выражается болезнь в отеке железы. Такой панкреатит легко подается лечению, пациенты выздоравливают быстро.
При тяжелой форме острого воспалительного процесса в поджелудочной железе наблюдают выраженные нарушения в различных органах и тканях. Кроме того, тяжелая форма может сопровождаться такими осложнениями:
- панкреатический абсцесс (в поджелудочной железе или окружающих тканях скапливается гной);
- острая ложная киста — возникает через 4 или более недель после приступа панкреатита, характеризуется скоплением панкреатического сока;
- панкреатический некроз (возможно также инфицирование тканей);
- острое скопление жидкости в околопанкреатическом пространстве либо в самой железе.
Это надо учитывать, когда проводится диагностика. Панкреатит, при котором начался некроз тканей, может стать причиной летального исхода. Это происходит, как правило, при развитии гнойной формы недуга.
Варианты хронической формы воспаления
Специалисты выделяют два подвида хронического панкреатита. Он может быть первичным или вторичным. В первом случае воспаление начинается непосредственно в поджелудочной железе. Вторичный хронический панкреатит развивается на фоне других заболеваний системы пищеварения. Он является осложнением.
При этом заболевании воспаление может то уменьшаться, то начинать развиваться с новой силой. Но это не так безобидно, как может показаться на первый взгляд. Грамотная диагностика хронического панкреатита необходима, ведь при нем может начаться атрофия тканей, поджелудочная железа со временем кальцинируется, ее нормальные ткани заменяются рубцами.
Симптомы острого панкреатита
Разобраться, когда необходимо обращаться к врачу, можно, если знать признаки начала активного воспалительного процесса. К ним относится выраженный болевой симптом. Большинство пациентов указывают на область эпигастрия (левого подреберья). Боль опоясывающая, она может отдавать в район левой лопатки. В лежачем положении на спине она лишь усиливается. Ухудшение состояние наблюдается после приема алкоголя, жирной, жареной или острой пищи.
Помимо боли существуют и другие признаки, говорящие о том, что начался острый панкреатит. Диагностика и лечение должны проводиться в условиях стационара больницы. Это позволит максимально точно установить диагноз и сократить время, необходимое на восстановление здоровья. Симптомами этого заболевания являются:
— рвота, которая не приносит облегчения (может быть неукротимой);
— умеренная желтушность склер, у некоторых пациентов кожа может выглядеть желтоватой;
— кровоизлияния в область пупка, синюшные пятна по телу;
— вздутие живота, метеоризм.
Также о заболевании свидетельствует нарушение стула, появление чрезмерной усталости, снижение давления, бледность кожных покровов и повышенное потоотделение. Пациенты часто жалуются на сухость во рту, при осмотре виден белый налет на языке.
Признаки хронического воспаления
Понять, что у вас проблемы с поджелудочной, можно не только по неукротимой рвоте и сильной боли. Некоторые люди могут годами мучиться и не догадываться, что у них хронический панкреатит. Диагностика и лечение будет полноценными, если пациент своевременно обратится в больницу.
О развитии хронического панкреатита свидетельствуют:
— периодические боли, локализирующиеся в левом подреберье, часто они отдают в область спины;
— периодическое чувство тошноты;
— понос, при котором появляется характерный запах;
— резкая потеря веса;
— ухудшение самочувствия после употребления жирной, жареной, копченой пищи.
Если панкреатит не лечить, то у пациента появляется слабость, головокружения. У некоторых может даже развиться диабет 2 типа, заметным становится ухудшение памяти, появляются проблемы с дыханием.
Методы лабораторной диагностики
При поступлении больных с подозрением на панкреатит им назначается комплексное обследование. В первую очередь делается биохимический анализ крови. Он позволяет определить тип заболевания, благодаря этому тесту более точно проводится диагностика панкреатита. Анализы дают возможность четко представить картину болезни.
При воспалении поджелудочной повышается уровень альфа-амилазы, липазы, резко возрастает активность С-реактивного белка. Если болезнь сопровождается сбоем в работе почек, то в крови возрастает уровень мочевины. Одновременно можно увидеть снижение количества белков, в том числе альбумина. Также заметно уменьшается количество инсулина, из-за чего начинает расти уровень глюкозы.
Водный и электролитический анализ позволяет определить, насколько изменился состав крови. Снижение уровня жидкости может стать причиной образования тромбов и закупорки мелких сосудов. Также этот анализ позволяет определить концентрацию минералов: калия, натрия, кальция. Они отвечают за нормальное функционирование сердца и сосудов.
Общий анализ крови дает представление о характере заболевания. Обращают внимание на уровень лейкоцитов и эритроцитов. Без этого обследования не может быть проведена полноценная диагностика.
Панкреатит устанавливается и по анализу мочи. При этом заболевании значительно отклоняется от нормы уровень альфа-амилазы. Но это наблюдается лишь на начальных стадиях болезни. При прогрессировании панкреатита в моче могут обнаружить эритроциты, лейкоциты и другие компоненты.
Инструментальная диагностика
Методы диагностики панкреатита достаточно многообразны. Помимо исследования биологических жидкостей врачу надо увидеть, как именно изменилась поджелудочная железа. Также необходимо установить, повлияло ли ее воспаление на окружающие органы и ткани.
Наиболее точным и эффективным считается ультразвуковая диагностика. Она позволяет визуализировать железу, увидеть, есть ли воспалительные процессы, измелились ли ткани данного органа. Диагностика хронического панкреатита также может быть проведена с помощью УЗИ. Это заболевание может быть определено даже в бессимптомный период. Также УЗД позволяет рассмотреть желчные протоки, определить начало гнойных абсцессов и увидеть жидкость.
Лапароскопия позволяет одновременно и диагностировать, и подлечить панкреатит. В некоторых случаях во время этой мини-операции удается минимизировать негативное влияние воспаления на иные органы. Но используется лапароскопия лишь в крайне тяжелых случаях.
С помощью компьютерной томографии также может быть проведена диагностика. Панкреатит может быть установлен по характерным признакам: увеличенный размер поджелудочной железы, присутствие воспалительных процессов и отмерших тканей.
Эндоскопия позволяет увидеть все изменения как в поджелудочной железе, так и в двенадцатиперстной кишке. Для этого эндоскоп с установленной на нем камерой вводится в пищевод.
Использованные источники:fb.ru
загрузка…
Источник


