Холицисто панкреатит что это такое
Холицисто-панкреатит – заболевание воспалительного характера, поражающее одновременно поджелудочную железу и желчный пузырь. Всё чаще заболевание встречается у людей в острой форме. Симптоматика проявляет ощутимое сходство с прочими заболеваниями желудочно-кишечного тракта.
Возникновение заболевания часто обусловлено неблагоприятным влиянием факторов окружающей среды, неправильным и нерегулярным питанием, частыми стрессами и нарушениями двигательной активности. По статистике медицинских учреждений, часто заболеванию подвержены женщины.
Холецистит и панкреатит выступают в роли сопутствующих друг другу заболеваний. Хронический панкреатит развивается в качестве осложнения на фоне холецистита.
Клиническая симптоматика
Клиническая картина панкреатита и холецистита обнаруживает выраженные и тяжёлые симптомы.
- Основные клинические проявления заключаются в возникновении тупой ноющей боли в области живота.
- Боль при панкреатите носит опоясывающий характер либо ограничивается правым подреберьем.
- Симптоматика проявляется обычно спустя несколько часов после приёма пищи. Приступ провоцируется приёмом острой или жирной еды.
- Иногда развивается тяжёлая неукротимая рвота.
- Боль иррадиирует в правую лопатку либо плечо.
- Частым клиническим признаком становится сухость и горечь во рту, горькая отрыжка.
- Живот при панкреатите часто вздувается.
- Нарушения стула проявляются в виде запоров или диареи.
Начинается заболевание остро, течение бывает затяжное и хроническое. Периоды обострений сменяются периодами ремиссии.
Данные объективного обследования
При осмотре доктор обнаруживает объективные признаки заболевания:
- При пальпации пациент жалуется на боль в эпигастрии и правом подреберье.
- Печень при пальпации увеличена, выступает из-под края рёберной дуги.
- Характерными признаками считаются симптомы Ортнера и Мюсси-Георгиевского.
Формы течения заболевания
В зависимости от клинического течения принято различать две формы заболевания – гнойно-язвенная, которая обнаруживает острое тяжёлое течение, и затяжная вялотекущая форма процесса. Обнаружив хотя бы часть указанных признаков, нужно незамедлительно обращаться к медикам.
Для уточнения диагноза при панкреатите врач назначит ряд клинических и лабораторно-инструментальных исследований. Диагностическое значение приобретает ультразвуковое исследование органов брюшной полости, компьютерная томограмма, магниторезонансная томограмма. Последние виды диагностики применяются гораздо реже в силу высокой стоимости.
Подтвердить диагноз можно с помощью биохимического анализа крови, анализов мочи и копрограммы.
Принципы лечения
Назначать терапию при холецисто-панкреатите должен только врач. Не следует лечить заболевание самостоятельно. Как правило, в острой стадии заболевания пациент подлежит неотложной госпитализации в хирургический стационар. После проведённого тщательного осмотра лечащий врач решит, как лечить заболевание в конкретном случае.
Если при осмотре у пациента выявлены признаки острой гнойной инфекции брюшной полости и признаки перитонита – незамедлительно проводится оперативное вмешательство. Позже назначается интенсивная медикаментозная терапия, направленная на устранение воспалительного процесса, восстановление функций поражённых органов и тканей.
Схожие принципы лечения применяются, когда начинается обострение хронического процесса. Показаниями к оперативному лечению станут камни в желчном пузыре и острый гнойный воспалительный процесс с выраженными признаками интоксикации и явлениями перитонита.
Лечение хронического заболевания
Если холицисто-панкреатит показывает вялотекущее хроническое течение, лечение проводится оперативным методом, но уже в плановом порядке. Операция проводится на обоих органах одновременно.
Если заболевание не требует оперативного вмешательства, лечение при панкреатите проводят консервативными способами в плановом порядке. В этом случае курс лечения проводят в стационаре либо амбулаторно под наблюдением врача.
Назначается антибактериальная противовоспалительная терапия, спазмолитическая, и лечение, восстанавливающее функций органов. Врач назначит спазмолитические таблетки, желчегонные препараты и ферменты для улучшения процессов переваривания и усвоения пищи. После выхода из острой стадии полезно пить холосас – желчегонный сироп на основе ягод шиповника.
Чем раньше пациент обращается за помощью, тем благоприятнее становится прогноз заболевания, тем больше шансов решить затруднения консервативными методами.
Принципы лечебного питания
Основное усилие для успешного лечения при панкреатите прикладывается к правильному питанию пациента. Необходимо придерживаться строгой диеты. Это требуется в острой фазе заболевания.
В первые дни острой фазы заболевания пациенту назначается голодная диета. На второй день разрешается пить воду без газов и слабый отвар шиповника. Постепенно в меню добавляются жидкие овощные супы, а затем полужидкие блюда – пюре и каши. Рацион питания пациента расширяется за счёт тушёных и отварных овощей и нежирных сортов мяса и рыбы. Полезны кисломолочные продукты.
Под строжайшим запретом находятся острые и соленые блюда, а также жирные и копченые продукты. Необходимо отказаться от кофе, шоколада и какао, а также от жирных и сладких кондитерских изделий.
Полезно варить каши на нежирном молоке и запекать или тушить овощи и мясо диетических сортов. Готовят пищу на пару или на водяной бане. Мясо птицы лучше предварительно очистить от кожи. Предпочтение лучше отдать куриному мясу, нутрии или крольчатине, а также телятине.
Постепенно добавляют в рацион фрукты, но только не кислые и исключительно спелые. Вначале допускается употреблять запечённые яблоки и груши, а также тыкву. При улучшении состояния постепенно переходят к свежим фруктам в небольших количествах.
Пшеничный белый хлеб не рекомендуется употреблять в пищу свежим – лучше отдать предпочтение вчерашним изделиям. Приветствуется несладкое галетное печенье и сухарики.
Лечение народными методами
В комплексе восстановительных мероприятий при хроническом холецисто-панкреатите с успехом применяют методы народной медицины, которые реабилитируют поражённых органов. Лечить холецистит народными способами лучше под контролем врача.
Эффективным методом лечения считается фитотерапия. Это лечение холецистита давно уже признано и официальной медициной, и широко применяется в комплексном лечении заболеваний поджелудочной железы и желчевыводящей системы.
- Приготавливают домашнее лекарство из одной чайной ложки высушенной и измельченной травы полыни и травы тысячелистника. Заливается трава стаканом кипятка, а затем оставляется настояться на полчаса. Принимать такое снадобье следует 4 раза в день по половине стакана.
- Готовят настойку с полынью – смешать в равных частях траву полыни со зверобоем и перечной мятой. Залить траву кипятком и оставить на слабом огне на 20 минут. Пить такой настой требуется натощак, дважды в день по полному стакану.
- Используется настой из шалфея с добавлением листа крушины. К смеси добавляют укроп и спорыш. Полученную смесь измельчить и хорошенько смешать. Затем 2 ложки полученного сырья заливают крутым кипятком и настаивают в течение двух часов. Половину стакана готового охлажденного отвара принимают по утрам и вечерам до еды. Курс лечения составляет не менее двух месяцев. Установлено, что это снимает воспаление и устраняет боль в животе при обострениях панкреатита и холецистита.
Простым и доступным народным методом лечения станет ежедневное употребление как минимум двух литров негазированной воды комнатной температуры.
Чтобы очистить желчный пузырь от песка, воспользуйтесь льняным маслом. Снять воспалительный процесс поможет большое количество растительной пищи, богатой аскорбиновой кислотой. Из рациона потребуется исключить жирные сорта мяса и рыбы, ограничить масло и яйца. Тщательное соблюдение рекомендаций врача и правильное питание позволят надолго забыть о неприятных симптомах.
Источник
Содержание
Панкреатит и холецистит — патологии совершенно разные, но часто сопровождают друг друга, так как взаимосвязаны. В некоторых случаях, холецистит может быть осложнением хронического панкреатита, в другом случае, холецистит может стать причиной панкреатита. Кроме того, причины у этих заболеваний схожи, да и симптомы панкреатита и холецистита практически одинаковы. Поэтому для правильного лечения необходимо понимать, как формируется связь между панкреатитом и холециститом, и предварительно поставить правильный, исходный диагноз, чтобы вовремя предотвратить осложнения.
Что такое холецистит и панкреатит?
Холецистит, панкреатит — это заболевания пищеварительного тракта, воспалительного характера. При воспалении поджелудочной железы, доктора будут говорить о панкреатите, который протекает в двух формах — остро и хронически, с периодами ремиссии и обострения. При этом заболевании поджелудочная железа не может полноценно справляться со своими функциями — вырабатывать особый пищеварительный сок, инсулин и др. Из-за этого существенно нарушаются процессы пищеварения, ухудшается общее состояние и появляются специфические для заболевания симптомы.
При воспалении желчного пузыря говорят о холецистите, который также может протекать остро и хронически и имеет несколько форм. Именно эта патология является наиболее вероятным следствием желчнокаменной болезни или дискинезии желчевыводящих путей. Из-за нарушения вывода желчи из желчного пузыря (его моторики) развивается воспаление, которое запускает процессы камнеобразования и ухудшения состояния.
Симптомы панкреатита и холецистита
Симптомы панкреатита и холецистита схожи, и первое, что заставляет обратить на себя внимание — сильная, приступообразная боль в правом подреберье, в эпигастрии. Боль может иррадиировать, т.е. распространяться в область правой лопатки. Панкреатит в острой форме характеризуется болями в области спины.
Симптомами панкреатита являются повышение температуры, ухудшение общего состояния, слабость, различные диспепсические расстройства — тошнота, отрыжка, диарея, метеоризм. Отмечается потеря веса, резкое снижение аппетита.
Поэтому при обращении к доктору в плане диагностики интерес представляет не только панкреатит, но и холецистит. Этим и объясняется перечень анализов — лабораторные анализы крови, мочи, кала и визуальных методов исследования — УЗИ, рентгенография и др.
Панкреатит и холецистит: где взаимосвязь?
При повышении давления в желчных протоках запускаются патологические механизмы, в результате которых происходит заброс желчи в саму поджелудочную железу. Сама по себе желчь для поджелудочной железы и ее тканей оказывается губительной, поражаются сосуды, формируются кровоизлияния, отек и после — воспаление.
Именно так объясняет взаимосвязь холецистита и панкреатита так называемая теория желчной гипертензии. Этими же процессами объясняется связь холецистита с холангитом и желтухой.
Также во взаимовлиянии двух патологий особое значение отводится микробной причине возникновения патологии — инфекции микробного происхождения.
Лечение панкреатита и холецистита в комплексной терапии
У желчного пузыря и поджелудочной железы одинаковые цели, но разные средства. Основная функция этих органов обеспечить организм ферментами, способствующими перевариванию основных компонентов пищи — белков, жиров и углеводов. И при нарушении работы одного органа, в результате воспаления или деструктивных процессов, нарушается работа другого — так формируется порочный круг. И главная задача лечения панкреатита не допустить осложнений и разорвать его.
Все лечение должно быть комплексным: назначение специальной диеты, лекарственная терапия, рекомендации по ведению образа жизни.
Краеугольным камнем в лечении панкреатита при наличии симптомов холецистита является именно диета. В ее основе лежат принципы дробного питания — 5-6 раз в сутки, маленькими порциями, кушать нужно в одно и то же время, для нормализации процесса пищеварения и выработки пищеварительных соков.
Из рациона необходимо полностью исключить жаренное, острое, пряное и соленья, жирные кондитерские кремы, алкоголь, шоколад, а также все продукты, способствующие гиперсекреции желудочного сока или же стимулирующие повышенное газообразование.
Всем этим требованиям отвечают принципы лечебной диеты — стол №5. Главный принцип заключается не только в дробном питании, но и в предварительном измельчении продуктов питания. Под категорическим запретом горячее или холодное, все подаваемые блюда должны быть теплыми — комнатной температуры.
Лечение панкреатита, осложненного воспалением желчевыводящих путей, не может проходить без приема антибиотиков. Они помогут справиться с обострением, да и процесс нормализации состояния может быть под большим вопросом.
Симптомы панкреатита обязывают назначить симптоматическую терапию — для снятия боли назначают спазмолитики, для улучшения и нормализации пищеварения — ферментные препараты и диету.
Как только холецистит, панкреатит из острой стадии переходят в стадию угасания, к основному лечению добавляются процедуры физиотерапии. Только после совета с докторами могут быть рекомендованы средства народной медицины — настои и отвары трав с разной направленностью.
Лечение панкреатита, осложненного холециститом, подразумевает санаторно-курортное лечение, желательно на минеральных источниках. Использование минеральной воды может способствовать нормализации процесса пищеварения и, следовательно, улучшению общего состояния больного.
Только комплексный подход к лечению заболеваний и своевременное реагирование на возможные осложнения позволит привести панкреатит и холецистопанкреатит в состояние длительной ремиссии и нормализовать состояние пациентов. Диету при данных заболеваниях придется соблюдать постоянно. Именно правила питания позволят держать заболевание под контролем, а малейший срыв увеличивает шансы на срыв и обострение воспаления.
- Гастроэнтерология. Национальное руководство / под ред. В.Т. Ивашкина, Т.Л. Лапиной. — 2015
- Клиническая гастроэнтерология / Григорьев П.А., Яковенко А.В.. — 2004
Источник

Холецистопанкреатит — это сочетанное воспаление желчного пузыря и поджелудочной железы. Проявляется болью в эпигастрии, правом и левом подреберьях, многократной рвотой, другими диспепсическими явлениями, изменением характера стула, желтухой. Диагностируется с помощью биохимического анализа крови и мочи, копрограммы, УЗИ брюшной полости, МРПХГ, РХПГ. Для лечения используют анальгетики, миотропные, антихолинергические, антисекреторные, противорвотные и антибактериальные средства. Рекомендованными хирургическими методами являются разные способы холецистэктомии, наружного и внутреннего стомирования холедоха, рассечения фатерова сосочка.
Общие сведения
Возникновение холецистопанкреатита обусловлено анатомической близостью и функциональным взаимодействием поджелудочной железы (ПЖ) и желчного пузыря. Сбой саморегуляции сфинктерной системы фатерова соска при заболевании одного из органов рано или поздно приводит к патологическим изменениям в другом. По данным исследований в сфере клинической гастроэнтерологии, у 69-70% пациентов с острым холециститом патологически изменена паренхима железы, при хроническом холецистите показатель достигает 85-88%. У 38-39% людей, страдающих острым панкреатитом, диагностируется холецистит, при хроническом воспалении поджелудочной железы желчный пузырь поражается в 62-63% случаев.
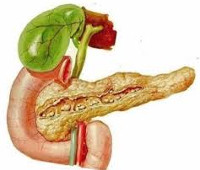
Холецистопанкреатит
Причины холецистопанкреатита
Возникновение сочетанного воспаления поджелудочной железы, желчного пузыря связано с первичным поражением одного из указанных органов. У 85% пациентов начальным звеном заболевания становится холецистит, ассоциированный с желчнокаменной болезнью. В 15% случаев воспалительный процесс развивается в поджелудочной железе и осложняется вторичным ферментативным холециститом. Ведущая роль ЖКБ в развитии холецистопанкреатита обусловлена действием таких факторов, как:
- Механическая обтурация фатерова сосочка. При блокаде путей выделения панкреатического сока, желчи возникает билиарный застой, провоцирующий накопление критического количества кишечной флоры внутри желчного пузыря, воспаление органа. Одновременное повышение внутрипротокового давления в панкреатической железе приводит к попаданию в ткани органа собственных энзимов и началу воспалительно-деструктивных изменений.
- Дисфункция сфинктера Одди. Постоянное раздражение небольшими конкрементами вызывает дискинезию гладких мышц фатерова сосочка. Возникающие билиарно-панкреатический и панкреато-билиарный рефлюксы способствуют попаданию желчи, в том числе инфицированной, в поджелудочную железу, а панкреатических ферментов – в желчные пути. Усугубляющим фактором становится внутрипротоковая гипертензия на фоне гипертонуса сфинктера Одди.
Патогенез
Механизм развития холецистопанкреатита основан на нарушении физиологического пассажа желчи и сока поджелудочной железы в двенадцатиперстную кишку. В нормальных условиях собственные сфинктеры панкреатического и общего желчного протоков предотвращают обратный заброс секрета. При внутрипротоковой гипертензии, возникшей из-за механической обтурации фатерова сосочка или дискинезии сфинктера Одди, становится возможным попадание желчи в проток ПЖ.
Это приводит к активации фосфолипазы, других панкреатических энзимов, образованию из компонентов желчи высокотоксичных веществ, разрушающих орган. Реже на фоне существующего панкреатита происходит заброс ферментов в желчевыводящие пути, провоцирующий развитие холецистита. Дополнительным фактором становится рефлюксное, гематогенное и лимфогенное распространение патогенной флоры. При острых формах холецистопанкреатита воспаление является катаральным или гнойно-некротическим, при хронических преобладают фиброзно-дегенеративные процессы.
Классификация
При систематизации форм холецистопанкреатита учитывают характер гистологических изменений и особенности течения заболевания. В зависимости от ведущих морфологических нарушений выделяют экссудативный, гнойный, некротически-деструктивный и атрофический варианты заболевания, при этом тип воспаления в желчном пузыре и панкреатической железе может быть разным. По характеру течения различают:
- Острый холецистопанкреатит. Как правило, возникает внезапно при наличии механической обструкции или грубых погрешностей в питании. Отличается выраженными болевым и регургитационным синдромами. При отсутствии адекватной терапии летальность составляет 31,5-55,5%.
- Хронический холецистопанкреатит. Заболевание развивается постепенно и обычно связано с ЖКБ. Преобладают диспепсические симптомы, дискомфорт в эпигастральной и подреберных областях, прогрессирующее нарушение процессов пищеварения из-за дегенерации ПЖ.
- Хронический рецидивирующий холецистопанкреатит. Чаще является исходом острой формы патологии, реже наблюдается при предшествующем персистирующем течении. Рецидивы зачастую провоцируются алиментарными нарушениями. Уровень летальности при обострениях достигает 3,5-7%.
Симптомы холецистопанкреатита
Клиническая картина заболевания разнообразна и включает в себя признаки воспаления как желчного пузыря, так и панкреатической железы. Основной жалобой пациентов с холецистопанкреатитом является боль в животе, которая может локализоваться в подреберьях или эпигастральной области. Характерно усиление болевого синдрома после приема больших количеств жирной пищи, употребления алкоголя. Возможна многократная рвота с примесями желчи, не приносящая облегчения больному.
Диспепсические расстройства в виде тошноты, отрыжки, тяжести в животе наблюдаются постоянно, даже в межприступный период. Для холецистопанкреатита характерно нарушение стула: пациенты отмечают обесцвечивание кала, наличие включений непереваренной пищи, учащение дефекации до 4-6 раз в день. Может возникать пожелтение склер, слизистых оболочек и кожи в сочетании с темной окраской мочи. В период обострения наблюдается субфебрильная или фебрильная лихорадка, общая слабость и снижение АД.
Осложнения
При холецистопанкреатите формируется выраженная недостаточность пищеварения, связанная с нарушением выделения желчи, отсутствием необходимых панкреатических ферментов. У пациентов возникает стеаторея и лиентерея, наблюдается значительное снижение веса. Вследствие вовлечения в патологический процесс островков Лангерганса может развиваться панкреатогенный сахарный диабет. Инфицирование прилежащих участков тонкого кишечника приводит к возникновению дуоденита и еюнита.
Тяжелым осложнением холецистопанкреатита является панкреонекроз, который выявляется при активации ферментов внутри протоков ПЖ. У больных часто обнаруживается поражение желчного пузыря в виде перихолецистита и эмпиемы. Без лечения может произойти перфорация органа и выход инфицированного содержимого в свободную брюшную полость. При этом существует риск желчного перитонита. При обострении может формироваться полиорганная недостаточность, которая иногда приводит к летальному исходу.
Диагностика
Заподозрить холецистопанкреатит можно при наличии типичных жалоб и физикальных симптомов (Кера, Мерфи, Мейо-Робсона, Мюсси-Георгиевского). Для подтверждения диагноза необходимо комплексное обследование с применением лабораторных и инструментальных исследований. Наиболее информативными в диагностическом плане являются такие методы, как:
- Биохимический анализ крови. Характерными признаками заболевания являются значительное повышение показателей щелочной фосфатазы и прямого билирубина, при некрозе поджелудочной железы увеличивается уровень АСТ и АЛТ. Также обнаруживают гипоальбуминемию и диспротеинемию, что связано с недостаточностью пищеварения.
- Микроскопический анализ кала. В случае холецистопанкреатита в копрограмме определяют остатки непереваренной пищи, большое количество неисчерченных мышечных волокон и зерен крахмала. Дополнительно выполняют ИФА кала на альфа-амилазу — повышение уровня фермента в 3-4 раза позволяет подтвердить диагноз.
- Ультразвуковое исследование брюшной полости. УЗИ желчного пузыря, поджелудочной железы выявляет признаки поражения органов. Характерно утолщение стенок и отечность желчного пузыря, наличие конкрементов в его полости и желчных протоках, неоднородность паренхимы поджелудочной железы, деформация ее контуров.
- Томография. Магнитно-резонансная панкреатохолангиография используется при недостаточной информативности других методов и помогает детально изучить структуру ПЖ и билиарной системы. Метод необходим для обнаружения кист и участков некроза, диагностики патологий печени и головки поджелудочной железы.
- РХПГ. Ретроградная холангиопанкреатография применяется для визуализации состояния желчевыводящих путей и панкреатических протоков. Метод позволяет выявить рентгенонегативные конкременты, оценить диаметр желчных протоков, состояние сфинктера Одди. По показаниям может осуществляться папиллосфинктеротомия.
В общем анализе крови при обострении холецистопанкреатита отмечают незначительный лейкоцитоз, повышение СОЭ. В биохимическом анализе мочи могут присутствовать билирубин и уробилин. При подозрении на гельминтоз проводят иммуноферментные исследования крови. С целью исключения патологий других органов ЖКТ производят обзорные рентгенограммы и рентгенологическое исследование с пероральным контрастированием.
Прежде всего, острый или обострившийся хронический холецистопанкреатит дифференцируют с острым аппендицитом. Основными диагностическими критериями являются локализация боли в эпигастрии или левом подреберье, УЗИ-признаки поражения ПЖ и билиарного тракта, положительные симптомы Мейо-Робсона и Кера. Обращают внимание на анамнез и длительность течения заболевания — быстрое нарастание симптомов на фоне общего благополучия свидетельствует в пользу острой хирургической патологии. Для обследования пациента привлекают гастроэнтеролога, гепатолога и хирурга.
Лечение холецистопанкреатита
При выборе терапевтической тактики учитывают динамику развития патологии, предполагаемые морфологические изменения в органах, наличие сопутствующих расстройств. Больных с острым процессом госпитализируют в хирургический стационар, обеспечивают функциональный покой органов ЖКТ (голодание, декомпрессию кишечника, при необходимости — парентеральное или энтеральное зондовое питание). При хроническом варианте холецистопанкреатита ограничивают прием жирной пищи, уменьшают количество углеводов. Из лекарственных препаратов применяют:
- Ненаркотические и наркотические анальгетики. Основанием для медикаментозной анальгезии является стойкий болевой синдром. В наиболее тяжелых случаях возможно назначение нейролептиков, выполнение эпидуральной анестезии.
- Миотропные спазмолитики. Снятие спазма гладких мышц снижает внутрипротоковую гипертензию, облегчает выделение панкреатического сока и желчи. При необходимости терапию холецистопанкреатита дополняют антихолинергическими препаратами.
- Противорвотные медикаменты. При наличии регургитационного синдрома лекарственными средствами первой линии являются блокаторы дофамина и серотонина. Пациентам с упорной рвотой показаны селективные блокаторы 5HT-3-серотониновых рецепторов.
- Антибиотики. Для профилактики инфекционных осложнений и элиминации патогенной флоры используют полусинтетические пенициллины, макролиды, цефалоспорины и аминогликозиды. При выборе препарата учитывают чувствительность возбудителя.
- Антисекреторные средства. С целью угнетения панкреатической секреции назначают блокаторы протонной помпы, ингибиторы гистаминовых рецепторов. При холецистопанкреатите с тяжелой деструкцией эффективны октапептиды и ингибиторы протеаз.
С учетом тяжести симптоматики проводится инфузионная терапия с введением растворов электролитов, аналептиков и сердечных гликозидов для поддержания сердечной деятельности. Неэффективность консервативного лечения холецистопанкреатита служит показанием к операции. Обычно улучшение наступает после отрытой, лапароскопической или SILS-холецистэктомии. При острой обтурации желчевыводящих путей выполняется холедохостомия, холедоходуоденостомия или холедохоэнтеростомия. Больным с изолированным поражением фатерова соска показана папиллосфинктеротомия.
Прогноз и профилактика
Прогноз зависит от длительности течения болезни и степени структурных нарушений. Исход относительно благоприятный в случае раннего выявления холецистопанкреатита и его своевременного лечения. При осложненном течении заболевания прогноз сомнительный. Для профилактики необходимо соблюдать диету (избегать злоупотребления жареной и жирной пищей, ограничить прием алкоголя), заниматься посильными физическими упражнениями, проводить лечение других гастроэнтерологических заболеваний.
Источник