Холецистит гастрит панкреатит чем лечить
Опубликовано: 15 октября 2014 в 10:28
 Гастрит и панкреатит являются воспалениями, в первом случае стенки желудка, во втором – поджелудочной железы. Оба они имеют хроническую форму и периоды обострений, очаги воспаления, схожие симптомы.
Гастрит и панкреатит являются воспалениями, в первом случае стенки желудка, во втором – поджелудочной железы. Оба они имеют хроническую форму и периоды обострений, очаги воспаления, схожие симптомы.
Гастрит, холецистит, панкреатит: общие симптомы
Симптомы трех болезней возникают сразу, общими являются признаки:
- чередование слюноотделения и сухости во рту
- головокружение
- слабость, апатия, беспокойство
- тошнота и рвота
Постоянное воспаление превращает болезнь в хроническую, сочетание двух резко увеличивает вероятность смерти. Собранные вместе, три заболевания гарантируют долгое трудное лечение. Все органы склонны к саморазрушению, поскольку в них присутствуют ферменты, занимающиеся перевариванием продуктов питания.
Диагностика гастрита, холецистита, панкреатита
 Диагностика зависит от используемых методик, оборудования, основывается на опыте врачей. Все существующие методы делятся на:
Диагностика зависит от используемых методик, оборудования, основывается на опыте врачей. Все существующие методы делятся на:
- рентгеноскопию
- УЗИ
- биопсию
- ФГДС
- томографию
Биопсия и ФГДС не используются для исследования поджелудочной железы и желчного, зато, дают отличную картину состояния желудка. Опасен гастрит кровотечением, перерастающем либо в язву, либо в рак. Холецистит диагностируют и лечат биорезонансным методом, не требующим вскрытия кожного покрова, дающим максимальный эффект.
Лечение гастрита и панкреатита традиционное
Голодание в момент обострения традиционно для всех трех болезней (исчезновения симптомов является сигналом к началу осторожного питания по жесткой диете). Витаминные препараты, восстановители слизистой, спазмолитики, антимикробные лекарства помогают желудку. В зависимости от кислотности, ее уменьшают или стимулируют оставшиеся железы, в том числе, поджелудочную.
Лечение гастрита и панкреатита инновационное
Дозы антибиотиков назначает врач, так же, как блокаторы и ингибиторы – метронидазол, кларитромицин, ранитидин и омепразол, соответственно. К новым методикам относится биорезонансная, терапия, основанная на подавлении колебаний больных органов и клеток, замене их колебаниями с вызыванием резонанса клеток здоровых. Терапия производится тем же оборудованием, что и диагностика, позволяя сокращать время лечения и увеличивая его эффективность. Гастрит и поджелудочная железа нуждаются в одинаковой профилактике, что существенно облегчает жизнь пациентам.
Хронический гастрит и панкреатит
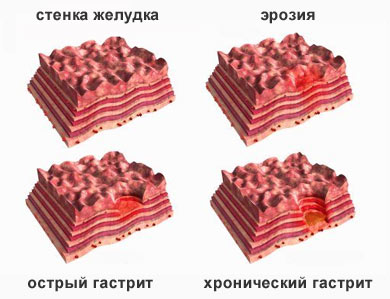 Гастрит – воспаление слизистой желудка, которое может быть острым и хроническим. Его характерные симптомы – острые или ноющие, тупые боли в подложечной области живота. Кроме того, отмечается тошнота, рвота, отсутствие аппетита, отрыжка, вздутие живота. У больного появляется слабость, головокружение, чувство переполненности после еды, снижение веса, неприятный привкус во рту. Стул неустойчивый, со склонностью к поносам.
Гастрит – воспаление слизистой желудка, которое может быть острым и хроническим. Его характерные симптомы – острые или ноющие, тупые боли в подложечной области живота. Кроме того, отмечается тошнота, рвота, отсутствие аппетита, отрыжка, вздутие живота. У больного появляется слабость, головокружение, чувство переполненности после еды, снижение веса, неприятный привкус во рту. Стул неустойчивый, со склонностью к поносам.
Панкреатит – воспаление поджелудочной железы, которое также может быть острым и хроническим. Проявляется сильными болями в животе с иррадиацией в область спины, появляющимися после приема пищи или независимо от нее. Заболевание проявляется лихорадкой, тошнотой, резкими приступами рвоты, отрыжкой, слабостью, снижением аппетита, массы тела, отвращением к жирной пище. Характерными симптомами является кашеобразный, зловонный стул, чередование поноса и запора, повышенное слюноотделение.
Как отличить симптомы гастрита от панкреатита?
 Хронический гастрит и панкреатит, во многом, имеют схожие симптомы. Из-за близкого расположения органов можно не сразу отличить, какой именно из них воспалился. Однако различия есть, и они касаются, прежде всего, места локализации боли. При гастрите они возникают в центральной верхней части живота, проявляются в виде спазмов, колик, или бывают тупыми, ноющими. А при панкреатите их характер опоясывающий, постоянный и схваткообразный, и проявляются они интенсивнее, продолжительнее. Если воспаление захватило головку поджелудочной железы, боли будут отмечаться в верхней правой части эпигастральной области. При поражении тела они локализуются с левой верхней части живота, если захвачен хвост, болеть будет в левом подреберье. Кроме того, болевой синдром может иррадиировать в область спины и грудной клетки.
Хронический гастрит и панкреатит, во многом, имеют схожие симптомы. Из-за близкого расположения органов можно не сразу отличить, какой именно из них воспалился. Однако различия есть, и они касаются, прежде всего, места локализации боли. При гастрите они возникают в центральной верхней части живота, проявляются в виде спазмов, колик, или бывают тупыми, ноющими. А при панкреатите их характер опоясывающий, постоянный и схваткообразный, и проявляются они интенсивнее, продолжительнее. Если воспаление захватило головку поджелудочной железы, боли будут отмечаться в верхней правой части эпигастральной области. При поражении тела они локализуются с левой верхней части живота, если захвачен хвост, болеть будет в левом подреберье. Кроме того, болевой синдром может иррадиировать в область спины и грудной клетки.
Также при этих заболеваниях можно четко проследить связь возникновения боли с приемом пищи. Как правило, при гастрите она возникает сразу после еды, особенно при заболевании с повышенной кислотностью. В основном, гастрит обостряется при нарушении диеты. При панкреатите связь с приемом пищи не столь очевидна, болевой синдром может возникнуть спустя несколько часов, а при приеме алкоголя даже и через сутки.
Естественно, по этим симптомам можно приблизительно оценить, какой именно орган воспалился. Наиболее точно определить и отличить заболевания помогут клинические и инструментальные методы диагностики.
Источник
Содержание
Панкреатит и холецистит — патологии совершенно разные, но часто сопровождают друг друга, так как взаимосвязаны. В некоторых случаях, холецистит может быть осложнением хронического панкреатита, в другом случае, холецистит может стать причиной панкреатита. Кроме того, причины у этих заболеваний схожи, да и симптомы панкреатита и холецистита практически одинаковы. Поэтому для правильного лечения необходимо понимать, как формируется связь между панкреатитом и холециститом, и предварительно поставить правильный, исходный диагноз, чтобы вовремя предотвратить осложнения.
Что такое холецистит и панкреатит?
Холецистит, панкреатит — это заболевания пищеварительного тракта, воспалительного характера. При воспалении поджелудочной железы, доктора будут говорить о панкреатите, который протекает в двух формах — остро и хронически, с периодами ремиссии и обострения. При этом заболевании поджелудочная железа не может полноценно справляться со своими функциями — вырабатывать особый пищеварительный сок, инсулин и др. Из-за этого существенно нарушаются процессы пищеварения, ухудшается общее состояние и появляются специфические для заболевания симптомы.
При воспалении желчного пузыря говорят о холецистите, который также может протекать остро и хронически и имеет несколько форм. Именно эта патология является наиболее вероятным следствием желчнокаменной болезни или дискинезии желчевыводящих путей. Из-за нарушения вывода желчи из желчного пузыря (его моторики) развивается воспаление, которое запускает процессы камнеобразования и ухудшения состояния.
Симптомы панкреатита и холецистита
Симптомы панкреатита и холецистита схожи, и первое, что заставляет обратить на себя внимание — сильная, приступообразная боль в правом подреберье, в эпигастрии. Боль может иррадиировать, т.е. распространяться в область правой лопатки. Панкреатит в острой форме характеризуется болями в области спины.
Симптомами панкреатита являются повышение температуры, ухудшение общего состояния, слабость, различные диспепсические расстройства — тошнота, отрыжка, диарея, метеоризм. Отмечается потеря веса, резкое снижение аппетита.
Поэтому при обращении к доктору в плане диагностики интерес представляет не только панкреатит, но и холецистит. Этим и объясняется перечень анализов — лабораторные анализы крови, мочи, кала и визуальных методов исследования — УЗИ, рентгенография и др.
Панкреатит и холецистит: где взаимосвязь?
При повышении давления в желчных протоках запускаются патологические механизмы, в результате которых происходит заброс желчи в саму поджелудочную железу. Сама по себе желчь для поджелудочной железы и ее тканей оказывается губительной, поражаются сосуды, формируются кровоизлияния, отек и после — воспаление.
Именно так объясняет взаимосвязь холецистита и панкреатита так называемая теория желчной гипертензии. Этими же процессами объясняется связь холецистита с холангитом и желтухой.
Также во взаимовлиянии двух патологий особое значение отводится микробной причине возникновения патологии — инфекции микробного происхождения.
Лечение панкреатита и холецистита в комплексной терапии
У желчного пузыря и поджелудочной железы одинаковые цели, но разные средства. Основная функция этих органов обеспечить организм ферментами, способствующими перевариванию основных компонентов пищи — белков, жиров и углеводов. И при нарушении работы одного органа, в результате воспаления или деструктивных процессов, нарушается работа другого — так формируется порочный круг. И главная задача лечения панкреатита не допустить осложнений и разорвать его.
Все лечение должно быть комплексным: назначение специальной диеты, лекарственная терапия, рекомендации по ведению образа жизни.
Краеугольным камнем в лечении панкреатита при наличии симптомов холецистита является именно диета. В ее основе лежат принципы дробного питания — 5-6 раз в сутки, маленькими порциями, кушать нужно в одно и то же время, для нормализации процесса пищеварения и выработки пищеварительных соков.
Из рациона необходимо полностью исключить жаренное, острое, пряное и соленья, жирные кондитерские кремы, алкоголь, шоколад, а также все продукты, способствующие гиперсекреции желудочного сока или же стимулирующие повышенное газообразование.
Всем этим требованиям отвечают принципы лечебной диеты — стол №5. Главный принцип заключается не только в дробном питании, но и в предварительном измельчении продуктов питания. Под категорическим запретом горячее или холодное, все подаваемые блюда должны быть теплыми — комнатной температуры.
Лечение панкреатита, осложненного воспалением желчевыводящих путей, не может проходить без приема антибиотиков. Они помогут справиться с обострением, да и процесс нормализации состояния может быть под большим вопросом.
Симптомы панкреатита обязывают назначить симптоматическую терапию — для снятия боли назначают спазмолитики, для улучшения и нормализации пищеварения — ферментные препараты и диету.
Как только холецистит, панкреатит из острой стадии переходят в стадию угасания, к основному лечению добавляются процедуры физиотерапии. Только после совета с докторами могут быть рекомендованы средства народной медицины — настои и отвары трав с разной направленностью.
Лечение панкреатита, осложненного холециститом, подразумевает санаторно-курортное лечение, желательно на минеральных источниках. Использование минеральной воды может способствовать нормализации процесса пищеварения и, следовательно, улучшению общего состояния больного.
Только комплексный подход к лечению заболеваний и своевременное реагирование на возможные осложнения позволит привести панкреатит и холецистопанкреатит в состояние длительной ремиссии и нормализовать состояние пациентов. Диету при данных заболеваниях придется соблюдать постоянно. Именно правила питания позволят держать заболевание под контролем, а малейший срыв увеличивает шансы на срыв и обострение воспаления.
- Гастроэнтерология. Национальное руководство / под ред. В.Т. Ивашкина, Т.Л. Лапиной. — 2015
- Клиническая гастроэнтерология / Григорьев П.А., Яковенко А.В.. — 2004
Источник
В 80% клинических случаев холецистит и панкреатит возникают одновременно, в 20% — вызывают обострение друг друга. Объясняется это разным анатомическим строением пищеварительной системы у людей. Желчный пузырь и поджелудочная железа находятся близко друг к другу, выполняют в организме схожие функции, имеют похожие признаки воспаления. Поэтому заниматься самодиагностикой и самолечением опасно. Сочетанию патологий дано название холецистопанкреатит.
Какая взаимосвязь между панкреатитом и холециститом
Хронический холецистит и панкреатит — это затянувшиеся болезни органов пищеварительной системы. Первое заболевание представляет собой патологические изменения стенок желчного, вторая — нарушение функций поджелудочной железы. Оба органа воспаляются одновременно по причине закупорки общего выводного протока кальцинатами, которые поступают туда вместе с печеночным секретом.
Острый холецистит или панкреатит требует хирургического вмешательства. Поэтому откладывать визит к врачу или вызов скорой помощи нельзя!
Лишь в 20% случаев панкреатитом провоцируется холецистит. Происходит это, если у человека проток поджелудочной железы не объединяется с общим желчным каналом, а открывается в 12-перстную кишку на пару сантиметров выше него. Это повышает вероятность проникновения панкреатического сока в пузырь с последующим раздражением его стенок.
Почему возникают воспалительные процессы
Панкреатит и холецистит вызывают одинаковые факторы:
- образование камней в желчном;
- дискинезия выводных протоков;
- инфекции ЖКТ, мочевыводящей системы;
- глистная инвазия в печени и желчном;
- вирусные гепатиты;
- недостаточное кровоснабжение органа;
- неправильное питание;
- злоупотребление алкоголем;
- врожденные аномалии (загиб, новообразования);
- малоактивный образ жизни.
Что общего у воспаления желчного и поджелудочной и как их различить
Общие симптомы воспаления органов системы пищеварения — это тошнота, рвотные позывы, повышенная температура тела, усиленное потоотделение, резкая боль в области живота после приема пищи. Если человек не имеет медицинского образования, то ему тяжело будет определить, какой именно орган воспалился.
Чем отличается панкреатическая недостаточность от холецистита, знает гастроэнтеролог. Именно к нему следует обратиться за постановкой диагноза. Для воспаления поджелудочной железы свойственно появление сухости в полости рта. При заболевании желчного пузыря больной ощущает во рту горечь. При панкреатите поджелудочной возникает боль в левом боку, она может носить опоясывающий характер. При холецистите болит в правом боку, отдает под лопатку.
Осложнения заболеваний
Из-за холецистопанкреатита в кишечник, где должна перевариваться и усваиваться обработанная желудочным соком пища, перестает поступать необходимое количество панкреатических ферментов и печеночный секрет. Нарушается дуоденальное пищеварение (признаки: метеоризм, постоянная тяжесть в животе, диарея чередуется с запорами). Формируется дисбактериоз, на фоне чего ослабевает иммунная система, возрастает вероятность интоксикации организма и злокачественных новообразований.
Смертельно опасные осложнения холецистита — это гангрена и разрыв стенок желчного пузыря.
Постановка диагноза
Основные методы диагностики воспаления органов системы пищеварения:
- УЗИ — для оценки состояния внутренних органов, выявления кальцинатов в желчном, в панкреатическом протоке.
- Биохимический анализ крови — высокий уровень панкреатических ферментов подтверждает острую форму панкреатита.
- Общий анализ крови, мочи — повышенный уровень лейкоцитов подтверждает признаки воспаления.
- Копрологический анализ кала — позволяет оценить работоспособность кишечника.
Признаки воспаления стенок пузыря и тканей поджелудочной имеют схожесть с симптомами других болезней ЖКТ. Чтобы их различить, назначают дифференциальную диагностику.
Как лечить холецистит и панкреатит
Острый или хронический панкреатит и холецистит лечат комплексно. Терапия включает диетический стол, прием медикаментов, физиопроцедуры.
Лечебная диета
Диета – это первое и основное лечебное мероприятие.
Чтобы вылечить холецистит и панкреатит в период обострения, нужно соблюдать 3 принципа: холод, голод и покой.
Если при остром течении болезни прописывают голод, холод, покой, то при хроническом панкреатите рекомендуют правильно питаться:
- Кушать маленькими порциями до 7 раз в день. Еда должна быть теплой.
- Отказаться от жирного, жареного, копченого, острых специй, алкоголя, шоколада, газировки.
- Диетическое мясо готовить на пару, перед употреблением измельчать.
- Включить в меню обезжиренные кисломолочные продукты, овощное рагу, крупяные супы и каши.
- После еды следует полчаса двигаться, чтобы усилить отток желчи, улучшить переваривание пищи.
Диетическое питание помогает снизить нагрузку на желчный пузырь и поджелудочную железу, избавиться от болей, тяжести в области живота.
Медикаментозное лечение
Список препаратов, чем лечить холецистит и панкреатическую недостаточность:
- Контрикал, Антагозан — ингибиторы панкреатических ферментов. Препараты прописывают при остром течении болезни для подавления секреторной функции железы.
- Метилурацил, Пентоксил — анаболические средства, показаны для улучшения обменных процессов в организме.
- Омепразол, Циметидин — для снижения секреторной функции желудка.
- Фестал, Панкреатин — ферментные препараты, необходимы для расщепления пищевой массы в кишечнике на питательные вещества.
- Бактрим, Бисептол — эти антибиотики при холецистите и панкреатите показано принимать, чтобы устранить воспаление, особенно если оно было спровоцировано инфекцией.
- Холосас, Холензим — желчегонные средства, улучшают отток желчи из пузыря и его протоков.
- Но-шпа, Папаверин, Мотилиум — снимают мышечные спазмы, обезболивают.
Народные средства
Травы при панкреатите и холецистите улучшают функции органов пищеварительной системы. В целебные сборы для лечения желчного и поджелудочной чаще всего включают ромашку, подорожник, полынь, бессмертник, ноготки, тысячелистник и другие лекарственные растения.
Эффективные народные средства при панкреатите и холецистите:
- Смешать по 1 ст. л. полыни горькой, цветков бессмертника, тысячелистника и семян фенхеля. Одну столовую ложку сырья заварить 500 мл кипятка, дать настояться 8 часов. Процедить. Принимать по 1 ст. л. в течение дня. Необходимость и продолжительность лечения воспаленного пузыря необходимо согласовать с фитотерапевтом.
- Смешать в равных частях измельченный корень лопуха и девясила, ноготки, полынь горькую, зверобой, ромашку, череду, шалфей и хвощ полевой. Большую ложку сбора всыпать в термос, залить 0,5 л кипятка. Через 2 часа процедить. Пить лекарство при панкреатической недостаточности ежедневно по 100 мл за 30 минут до еды.
Дополнительные методы
Вылечить хронический панкреатит полностью невозможно. Усилить эффект медикаментозного лечения и ускорить наступление ремиссии помогает УЗ-прогревание живота. При воспалении желчного также назначают электрофорез (легко усваиваемая форма лекарства проникает через кожу под воздействием постоянного тока) на область печени. Это усиливает выработку печеночного секрета и улучшает кровоснабжение органа. Требуется около 10 сеансов.
Чтобы облегчить работу пищеварительной системы, больным прописывают питье лечебных минеральных вод Боржоми, Ессентуки, ванны на морской воде, насыщенные углекислым газом. После снятия воспаления прописывают грязелечение и лечебные аппликации на область расположения печени и поджелудочной.
Когда необходимо хирургическое вмешательство
Операцию на желчном пузыре назначают, если в нем находятся крупные кальцинаты, которые не расщепляются медикаментозными препаратами. Большие камни могут полностью перекрыть просвет выводного протока, что приведет к болезням печени и поджелудочной. В таких случаях требуется неотложная хирургическая операция по удалению камней.
Без помощи хирурга не обойтись, если произошло осложнение панкреатита гнойно-некротическим процессом. В таком случае удаляется пораженная часть железы, ставятся дренажные трубки.
Как жить с хроническим воспалением
Обострение хронических патологий пищеварительной системы возникает эпизодически. Обычно этот период характеризуется сильными опоясывающими болями. Чтобы устранить болезненный приступ до приезда скорой, больному можно сделать внутримышечный укол Но-шпы, затем уложить его в позу эмбриона. Принимать обезболивающие в таблетках во время приступа врачи не рекомендуют. Медикаментозные препараты создадут нагрузку на железу, что еще больше усугубит положение больного.
Даже если человек с хроническим панкреатитом строго соблюдает диету, у него может периодически возникать изжога, тошнота, легкий дискомфорт в правом подреберье.
Предупредить обострение хронических заболеваний можно лишь профилактическим путем. Для этого следует постоянно придерживаться правильного питания, дважды в год проходить медицинское обследование. Нужно регулярно пропивать желчегонные и противовоспалительные травы.
Yuliia Yevtiekhova
08.08.2018
12 мин. на чтение
Меня зовут Юлия и я врач-терапевт. В свободное от работы время я направляю свои знания и опыт на более широкую аудиторию: пишу медицинские статьи для пациентов..
Задать вопросДипломЗапись на прием
Литература
- Черенков, В. Г. Клиническая онкология: учеб. пособие для системы последиплом. образования врачей / В. Г. Черенков. – Изд. 3-е, испр. и доп. – М.: МК, 2010. – 434 с.: ил., табл.
- Ильченко А.А. Болезни желчного пузыря и желчных путей: Руководство для врачей. — 2-е изд., перераб. и доп. — М.: ООО «Издательство «Медицинское информационное агентство», 2011. — 880 с: ил.
- Тухтаева Н. С. Биохимия билиарного сладжа: Диссертация на соискание ученой степени кандидата медицинских наук / Институт гастроэнтерологии АН Республики Таджикистан. Душанбе, 2005
- Литовский, И. А. Желчнокаменная болезнь, холециститы и некоторые ассоциированные с ними заболевания (вопросы патогенеза, диагностики, лечения) / И. А. Литовский, А. В. Гордиенко. — Санкт-Петербург: СпецЛит, 2019. — 358 с.
- Диетология / Под ред. А. Ю. Барановского — Изд. 5-е – СПб.: Питер, 2017. — 1104 с.: ил. — (Серия «Спутник врача»)
- Подымова, С.Д. Болезни печени: Руководство для врачей / С.Д. Подымова. — Изд. 5-е, перераб. и доп. — Москва: ООО «Медицинское информационное агентство», 2018. — 984 с.: ил.
- Шифф, Юджин Р. Введение в гепатологию / Юджин Р. Шифф, Майкл Ф. Соррел, Уиллис С. Мэддрей; пер. с англ. под ред. В. Т. Ивашкина, А.О. Буеверова, М.В. Маевской. – М.: ГЭОТАР-Медиа, 2011. – 704 с. – (Серия «Болезни печени по Шиффу»).
- Радченко, В.Г. Основы клинической гепатологии. Заболевания печени и билиарной системы. – СПб.: «Издательство Диалект»; М.: «Издательство БИНОМ», – 2005. – 864 с.: ил.
- Гастроэнтерология: Справочник / Под ред. А.Ю. Барановского. – СПб.: Питер, 2011. – 512 с.: ил. – (Серия «Национальная медицинская библиотека»).
- Лутай, А.В. Диагностика, дифференциальная диагностика и лечение заболеваний органов пищеварения: Учебное пособие / А.В. Лутай, И.Е. Мишина, А.А. Гудухин, Л.Я. Корнилов, С.Л. Архипова, Р.Б. Орлов, О.Н. Алеутская. – Иваново, 2008. – 156 с.
- Ахмедов, В.А. Практическая гастроэнтерология: Руководство для врачей. – Москва: ООО «Медицинское информационное агентство», 2011. – 416 с.
- Внутренние болезни: гастроэнтерология: Учебное пособие для аудиторной работы студентов 6 курса по специальности 060101 – лечебное дело / сост.: Николаева Л.В., Хендогина В.Т., Путинцева И.В. – Красноярск: тип. КрасГМУ, 2010. – 175 с.
- Радиология (лучевая диагностика и лучевая терапия). Под ред. М.Н. Ткаченко. – К.: Книга-плюс, 2013. – 744 с.
- Илларионов, В.Е., Симоненко, В.Б. Современные методы физиотерапии: Руководство для врачей общей практики (семейных врачей). – М.: ОАО «Издательство «Медицина», 2007. – 176 с.: ил.
- Шифф, Юджин Р. Алкогольные, лекарственные, генетические и метаболические заболевания / Юджин Р. Шифф, Майкл Ф. Соррел, Уиллис С. Мэддрей: пер. с англ. под ред. Н. А. Мухина, Д.Т. Абдурахманова, Э.З. Бурневича, Т.Н. Лопаткиной, Е.Л. Танащук. – М.: ГЭОТАР-Медиа, 2011. – 480 с. – (Серия «Болезни печени по Шиффу»).
- Шифф, Юджин Р. Цирроз печени и его осложнения. Трансплантация печени / Юджин Р. Шифф, Майкл Ф. Соррел, Уиллис С. Мэддрей: пер. с англ. под ред. В.Т. Ивашкина, С.В. Готье, Я.Г. Мойсюка, М.В. Маевской. – М.: ГЭОТАР-Медиа, 201й. – 592 с. – (Серия «Болезни печени по Шиффу»).
- Патологическая физиология: Учебник для студентов мед. вузов / Н.Н. Зайко, Ю.В. Быць, А.В. Атаман и др.; Под ред. Н.Н. Зайко и Ю.В. Быця. – 3-е изд., перераб. и доп. – К.: «Логос», 1996. – 644 с.; ил.128.
- Фролов В.А., Дроздова Г.А., Казанская Т.А., Билибин Д.П. Демуров Е.А. Патологическая физиология. – М.: ОАО «Издательство «Экономика», 1999. – 616 с.
- Михайлов, В.В. Основы патологической физиологии: Руководство для врачей. – М.: Медицина, 2001. – 704 с.
- Внутренняя медицина: Учебник в 3 т. – Т. 1 / Е.Н. Амосова, О. Я. Бабак, В.Н. Зайцева и др.; Под ред. проф. Е.Н. Амосовоой. – К.: Медицина, 2008. – 1064 с. + 10 с. цв. вкл.
- Гайворонский, И.В., Ничипорук, Г.И. Функциональная анатомия органов пищеварительной системы (строение, кровоснабжение, иннервация, лимфоотток). Учебное пособие. – СПб.: Элби-СПб, 2008. – 76 с.
- Хирургические болезни: Учебник. / Под ред. М. И. Кузина. – М.: ГЭОТАР-Медиа, 2018. – 992 с.
- Хирургические болезни. Руководство по обследованию больного: Учебное пособие / Черноусов А.Ф. и др. – М.: Практическая медицина, 2016. – 288 с.
- Alexander J.F., Lischner M.N., Galambos J.T. Natural history of alcoholic hepatitis. 2. The longterm prognosis // Amer. J. Gastroenterol. – 1971. – Vol. 56. – P. 515-525
- Дерябина Н. В., Айламазян Э. К., Воинов В. А. Холестатический гепатоз беременных: патогенез, клиника, лечение // Ж. акуш. и жен. болезн. 2003. №1.
- Pazzi P., Scagliarini R., Sighinolfi D. et al. Nonsteroidal antiinflammatory drug use and gallstone disease prevalence: a case-control study // Amer. J. Gastroenterol. – 1998. – Vol. 93. – P. 1420–1424.
- Мараховский Ю.Х. Желчнокаменная болезнь: на пути к диагностике ранних стадий // Рос. журн. гастроэнтерол., гепатол., колопроктол. – 1994. – T. IV, № 4. – С. 6–25.
- Higashijima H., Ichimiya H., Nakano T. et al. Deconjugation of bilirubin accelerates coprecipitation of cholesterol, fatty acids, and mucin in human bile–in vitro study // J. Gastroenterol. – 1996. – Vol. 31. – P. 828–835
- Шерлок Ш., Дули Дж. Заболевания печени и желчных путей: Пер. с англ. / Под ред. З.Г. Апросиной, Н.А. Мухина. – М.: ГЕОТАР Медицина, 1999. – 860 с.
- Дадвани С.А., Ветшев П.С., Шулутко А.М., Прудков М.И. Желчнокаменная болезнь. – М.: Изд. дом «Видар-М», 2000. – 150 с.
- Яковенко Э.П., Григорьев П.Я. Хронические заболевания печени: диагностика и лечение // Рус. мед. жур. – 2003. – Т. 11. – № 5. – С. 291.
- Садов, Алексей Чистка печени и почек. Современные и традиционные методы. – СПб: Питер, 2012. – 160 с.: ил.
- Никитин И.Г., Кузнецов С.Л., Сторожаков Г.И., Петренко Н.В. Отдаленные результаты интерферонотерапии острого HCV-гепатита. // Росс. журн. гастроэнтерологии, гепатологии, колопроктологии. – 1999, т. IX, № 1. – с. 50-53.
Источник

