Хирургия острый панкреатит классификация
Острый
панкреатит.
Острый
панкреатит –
острое
асептическое воспаление поджелудочной
железы, основу которого составляют
процессы аутоферментативного некробиоза
и некроза органа.
Заболеваемость
острым панкреатитом в последние годы
неуклонно растёт. Больные с этой
патологией составляют около 15-20% в
структуре хирургического стационара.
Острый панкреатит носит тяжёлый
деструктивный характер. Результаты
лечения неутешительны – смертность
составляет 2,0 на 1000 населения.
Острый
панкреатит – полиэтиологическое
заболевание.
Выделяют
4 взаимосвязанные группы причин острого
панкреатита: механические, нейрогуморальные,
токсико-аллергические, алиментарные.
Механические
– все виды виды окклюзии главного
панкреатического протока – вколоченные
камни, рубцовые стриктуры, опухоли,
дуодено-панкреатический рефлюкс.Нейрогуморальные
– нарушения жирового обмена, системные
заболевания сосудов, нарушения
кровообращения.Токсикоаллергические
– инфекционные.Алиментарные
– в т.ч. алкогольные.
Классификация
острого панкреатита по Савельеву с
учётом Атлантской.
По
форме:
1.
Отёчный (интерстициальный) острый
панкреатит.
2.
Панкреонекроз (стерильный).
По
характеру поражения панкреонекроз
бывает:
1.
Геморрагический.
2.
Жировой.
3.
Смешанный.
По
масштабу поражения:
1.
Мелкоочаговый.
2.
Крупноочаговый.
3.
Субтотальный.
4.
Тотальный.
По
течению:
1.
Абортивный.
2.
Прогрессирующий.
3.
Молниеносный.
Периоды
болезни:
1.
Период гемодинамических нарушений
(коллапс, шок) 1-3 суток.
2.
Период недостаточности паренхиматозного
органа 5-7 суток.
3.
Период гнойных осложнений.
Осложнения
острого панкреатита.
1.
Перипанкреатический инфильтрат.
2.
Инфицированный панкреонекроз.
3.
Панкреатогенный абсцесс.
4.
Псевдокисты (инфицированные, стеариновые).
5.
Перитонит – ферментативный, бактериальный.
6.
Септическая флегмона забрюшинной
клетчатки.
7.
Механическая желтуха.
8.
Аррозивные кровотечения.
Патогенез
острого панкреатита.
Под
действием этиологического фактора из
клеток выделяется:
цитокиназа
→ трипсиноген
→ трипсин
→каллекринин
→ кининоген
→ кинин
(брадикинин)
→ нарушениекровоснабжения
→ ишемия
→ выпотеваниежидкостнойчастикровииформенныхэлементов
(геморрагическийпанкреонекроз)
→трипсиноваяфаза.
Из
разрушенных клеток выделяется липаза,
которая активируется желчными кислотами
и воздействует на нейтральные жиры с
образованием жирных кислот, которые
объединяются с Са2+ образуя участки
стеатонекроза (жировой панкреонекроз).
Если выражены оба звена – смешанный
панкреонекроз.
Клиническая
картина.
Основные
симптомы острого панкреатита – боль,
рвота и метеоризм (триада Мондора).
Боль
интенсивная, постоянная, с локализацией
в эпигастрии, иногда в левом подреберье.
Часто она носит опоясывающий характер
(чувство давящего обруча).
Одновременно
с болями развивается многократная,
мучительная, не приносящая облегчения
рвота провоцируемая приёмом пищи или
воды – при этом рвотные массы никогда
не носят застойного характера. Характерна
гипертермия до умеренных цифр, цианоз
лица и конечностей. Цианоз в виде
фиолетовых пятен на лице – симптом
Мондора, пятна цианоза на боковых стенках
живота – симптом Грея Тёрнера, цианоз
околопупочной области – симптом
Грюнвальда.
При
осмотре живота отмечается его вздутие,
пальпация болезненна. Пальпация в
поясничной области- особенно в левом
рёберно-позвоночном углу – симптом
Мейо-Робсона.При пальпации определяется
ригидность мышц передней брюшной стенки,
вплоть до мышечного дефанса при
перитоните. Болезненная резистентность
передней брюшной стенки в проекции ПЖЖ
– симптом Керте.
Симптом
Воскресенского – невозможность
определить пульсацию брюшного отдела
аорты вследствие увеличения ПЖЖ и отёка
забрюшинной клетчатки. Нередко положителен
симптом Щёткина-Блюмберга.
Лабораторная
диагностика:
Строится
на определении уровня α-амилазыкрови,
липазы крови, диастазы мочи. В ОАК
характерен умеренный лейкоцитоз.
Инструментальная
диагностика:
Информативно
УЗИ, КТ, РХПГ, лапароскопия, до сих пор
не утратило актуальности рентгенисследование.
Консервативная
терапия направлена на:
—
подавление секреции поджелудочной
железы, желудка и двенадцатиперстной
кишки;
—
снижение ферментной токсинемии;
—
ликвидация гиповолемии, водно-электролитных
и метаболических расстройств;
—
устранение гипертензии в желчевыводящих
и панкреатических путях;
—
улучшение реологических свойств крови
и минимизация реологических расстройств;
—
борьба с гипоксемией;
—
лечение пареза ЖКТ;
—
купирование болевого синдрома.
Хирургическое
лечение.
При
остром панкреатите показано при развитии
перитонита или других осложнений. В
случае интерстициального панкреатита
или стерильного панкреонекроза
осложнённых ферментативным перитонитом
– показана лапароскопическая санация
и дренирование брюшной полости. Резекцию
ПЖЖ при панкреонекрозе выполняют в
случае полного некроза в области хвоста
или тела ПЖЖ на фоне стабильного состояния
больного (отсутствие признаков шока).
Патологическая
анатомия поджелудочной железы (жировой
панкреонекроз).
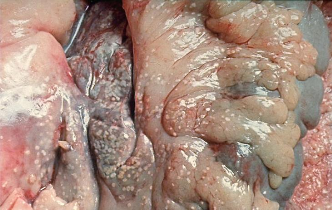
Патологическая
анатомия поджелудочной железы
(гемморагический панкреонекроз).
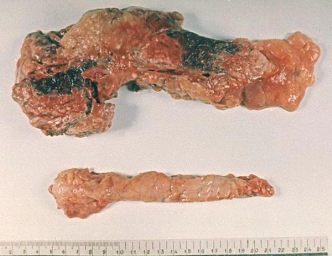
Патологическая
анатомия поджелудочной железы (киста).
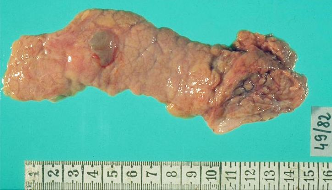
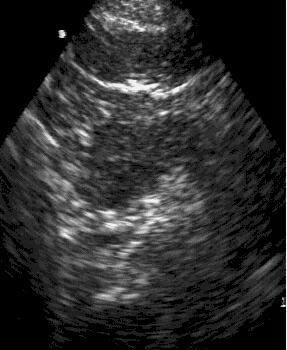
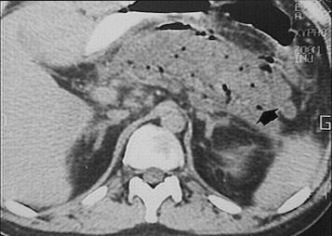
Визуализация
поджелудочной железы при остром
панкреатите. УЗИ.
Компьютерная
томография. Микроабсцессы
поджелудочной железы.
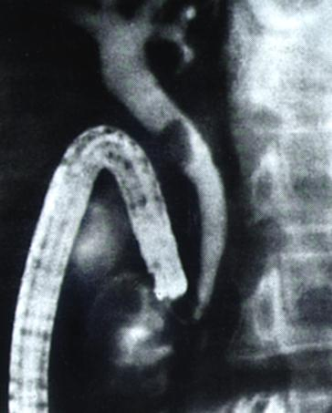
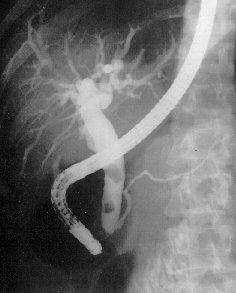
Диагностика
острого панкреатита. ЭРХПГ.
Соседние файлы в предмете [НЕСОРТИРОВАННОЕ]
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
Источник
Острый панкреатит — заболевание поджелудочной железы, возникающее
в результате аутолиза тканей поджелудочной железы липолитическими и
активированными протеолитическими ферментами.
Этиология и патогенез. Патогенез острого панкреатита недостаточно изучен.
Причины: 1.аутолиз паренхимы поджелудочной железы.
2. чрезмерное употребление алкоголя и прием жирной пищи. Известно, что алкоголь усиливает тонус и резистентность сфинктера Одди. Это может послужить причиной затруднения оттока экзокринного секрета поджелудочной железы и повышения давления в мелких протоках.3. ЖКБ
4.Травмы
Классификация. В зависимости от причины внутрипротоковой гипертензии различают билиарный и алкогольный панкреатит.
По характеру изменений в поджелудочной железе выделяют: 1) отечный или интерстициальный панкреатит; 2) жировой панкреонекроз и 3) геморрагический панкреонекроз.
Отечная или абортивная форма панкреатита развивается на фоне незначительного, микроскопического повреждения клеток поджелудочной железы. Фаза отека может в течение 1—2 дней превратиться в фазу некроза. При
прогрессирующем панкреатите развивается жировой панкреонекроз, который по мере развития кровоизлияний превращается в геморрагический с
образованием обширного отека в забрюшинной клетчатке и появлением геморрагического выпота в брюшной полости (панкреатогенный асептический перитонит). В ряде случаев наблюдаются смешанные формы панкреатита: геморрагический панкреатит с очагами жирового некроза и жировой панкреонекроз с кровоизлияниями
В зависимости от распространенности процесса различают очаговый, субототальный и тотальный панкреонекроз.
Клиническая картина и диагностика. Клинические симптомы острого
панкреатита зависят от морфологической формы, периода развития и тяжести синдрома системной реакции на воспаление. В начальном периоде заболевания (1—3-й сутки) больные жалуются на резкие, постоянные боли в эпигастральной области, иррадиирующие в спину (опоясывающие боли), тошноту, многократную рвоту. В редких случаях острый панкреатит протекает без болей, но с резко выраженным синдромом системной реакции, проявляющимся гипотензией, гипоксией, тахикардией, дыхательной недостаточностью, нарушением сознания. Живот обычно мягкий, все отделы участвуют в акте дыхания, иногда отмечают некоторое вздутие живота. Симптом Щеткина—Блюмберга отрицательный. Примерно у 1—2 % тяжелобольных на левой боковой стенке живота появляются синюшные, иногда с желтоватым оттенком пятна (симптом Грея Тернера) и следы рассасывания кровоизлияний в области поджелудочной железы и забрюшинной клетчатки, свидетельствующие о геморрагическом панкреатите. При очень тяжело протекающем панкреатите развивается синдром системного ответа на воспаление, нарушаются функции жизненно важных органов, возникает дыхательная недостаточность, проявляющаяся увеличением частоты дыхания, респираторным дистресс-синдромом взрослых (интерстициальный отек легких, накопление транссудата в плевральных полостях), сердечно-сосудистая недостаточность (гипотензия, частый нитевидный пульс, цианоз кожных покровов и слизистых оболочек, уменьшение ОЦК, ЦВД, минутного и ударного объема сердца, признаки ишемии миокарда на ЭКГ), печеночная, почечная и гастроинтестинальная недостаточность (динамическая кишечная непроходимость, геморрагический гастрит).
У большинства больных наблюдают расстройство психики: возбуждение,
спутанное сознание, степень нарушения которого целесообразно определять по баллам шкалы Глазго.
Функциональные нарушения печени обычно проявляются желтушной
окраской кожных покровов(при биллиарном панкреатите- механическая желтуха)
Диагностика: данные анамнеза, физикальное обследование, УЗИ,КТ, МРТ, Рентгенография, эзофагогастродуоденоскопию выполняют при желудочно-кишечном кровотечении из острых эрозий и язв, являющихся осложнениями
острого (чаще всего деструктивного) панкреатита, Л а п а р о с к о п и я показана при неясном диагнозе, при необходимости лапароскопической установки дренажей для лечения острого панкреатита
Лечение. Первоочередной задачей является снятие боли и спазма сфинктера Одди. С этой целью назначают ненаркотические анальгетики, спазмолитики, холинолитики. При твердой уверенности в диагнозе допустимо введение и
наркотических анальгетиков. Применение препаратов морфинного ряда,
вызывающих спазм сфинктера Одди, недопустимо.
Для предотвращения гормональной стимуляции экзокринной функции
железы необходимо полностью исключить прием пищи через рот
Важную роль в лечении панкреатита отводят угнетению
секреторной функции желудка с помощью блокаторов Н2-гистаминовых
рецепторов, антацидов, антихолинергических препаратов (гастроцепин,
атропин).
Для борьбы с ферментной токсемией в первой фазе острого панкреатита
используют ингибиторы протеаз (трасилол, контрикал, гордокс и др.). Эти
препараты ингибируют протеолитические ферменты и калликреин и тем самым уменьшают интоксикацию.
Для коррекции ОЦК внутривенно вводят растворы коллоидных и кристаллоидных растворов
Парентеральное питание является обязательным компонентом лечения,
так как питание через рот прекращают на 3—5 дней. Энергетические потребности организма больного (30 калорий в день на 1 кг массы тела с последующим повышением до 60 калорий на 1 кг массы тела в день) обеспечивают, вводя концентрированные растворы глюкозы с инсулином, белковые гидролизаты, растворы аминокислот.
Для дезинтоксикации часто применяют форсированный диурез. Антибактериальную терапию при панкреонекрозе проводят как для профилактики инфицирования очагов некроза, так и для лечения уже развивающейся инфекции. Предпочтение отдают антибиотикам широкого спектра действия (цефалоспорины 3—4-го поколения, карбопенемы, аминогликозиды), подавляющим развитие грамположительной и грамотрицательноймикрофлоры. Обязательным компонентом антибактериальной терапии является введение метронидазола (флагил), который избирательно воздействует на неклостридиальную микробную флору.
при выраженном множественном очаговом панкреонекрозе в сочетании
с перитонитом прибегают к поэтапной некрэктомии, т. е. программированиеной ревизии и промывании брюшной полости
ри очаговом панкреонекрозе в области хвоста поджелудочной железы
и безуспешности комплексного интенсивного лечения возможно проведение дистальной резекции железы.
62.Современные принципы комплексного лечения острого перитонита.
Перитонит — острое диффузное воспаление висцеральной и париетальной брюшины, не имеющее тенденции к отграничению. Самой частой причиной перитонита является деструктивный аппендицит (свыше 60 %)
Распространенный гнойный перитонит является абсолютным
показанием к экстренному оперативному вмешательству. Основные принципы лечения перитонита предусматривают:
1) раннее удаление пораженного органа, послужившего причиной развития перитонита, или дренирование гнойников;
2) подавление резидуальной инфекции в брюшной полости разными
способами: а) аспирацией экссудата и тщательным промыванием брюшной
полости растворами (санация полости) во время операции; б) программированным промыванием (повторной санацией) и ревизией брюшной полости после опрации; в) длительным промыванием брюшной полости через
дренажи; г) дренированием 1—2 дренажами; д) созданием лапаростомы;
3) применение адекватной антибактериальной терапии до и после операции;
4) ликвидацию паралитической непроходимости кишечника (аспирация
желудочного и кишечного содержимого через гастроинтестинальный зонд,
промывание и стимуляция перистальтики кишечника);
5) интенсивную терапию, направленную на восполнение дефицита ОЦК,
коррекцию нарушений водно-электролитного баланса, кислотно-основного
состояния, белкового обмена с помощью массивной инфузионной терапии,
парентерального питания, экстракорпоральной детоксикации;
6) поддержание на оптимальном уровне функционального состояния
сердечно-сосудистой системы, легких (своевременное проведение искусственной вентиляции), печени, почек (проведение гемодиализа).
В качестве операционного доступа используют срединную лапаротомию.
Аспирируют экссудат, в тонкую кишку вводят длинный двухпросветный
зонд для аспирации кишечного содержимого. Если источником перитонита является орган, который может быть удален (аппендикс, желчный пузырь, некротический участок кишки), а условия позволяют это сделать, то его удаляют (аппендэктомия, холецистэктомия, резекция кишки и т. п.). В случае перфорации полого органа (язва желудка, двенадцатиперстная кишка) ушивают перфоративное отверстие или производят более радикальную органосохраняющую операцию на желудке. Некротизированные участки кишки при механической кишечной непроходимости или тромбозе мезентериальных сосудов резецируют. Если орган, послуживший причиной перитонита, удалить или вывести на брюшную стенку нельзя, то приходится ограничиваться удалением гноя, подведением дренажей для аспирации гнойного или кишечного содержимого. Брюшную полость в конце операции тщательно промывают 10—15 л изотонического раствора натрия хлорида до чистой воды. К 1 л раствора натрия хлорида необходимо добавлять 100 мл 3 % раствора перекиси водорода
Дата добавления: 2017-11-01; просмотров: 1991; Опубликованный материал нарушает авторские права? | Защита персональных данных | ЗАКАЗАТЬ РАБОТУ
Не нашли то, что искали? Воспользуйтесь поиском:
Лучшие изречения: Для студента самое главное не сдать экзамен, а вовремя вспомнить про него. 10267 — | 7607 — или читать все…
Источник
Острый панкреатит—
острое асептическое воспаление
поджелудочной железы, основу которого
составляют процессы аутоферментативного
некробиоза и некроза органа.
Этиология и
патогенез:
Основной этиологический фактор-
заболевания
внепеченочных желчных путей.
Анатомическая и функциональная общность
панкреатобилиарной системы обусловливает
частое развитие острого панкреатита
при ЖКБ, холедохолитиазе, стриктуре,
спазме или воспалении большого
дуоденального сосочка, дискинезии
желчных путей раздичной природы. В этих
условиях нарушается отток панкреатического
секрета по внепеченочным желчным путям
и протоковой системе поджелудочной
железы, развивается билиарно-панкреатический
или дуоденально-панкреатический рефлюкс,
а также внутрипротоковая гипертензия.
Вторая причина-алкоголизм—
ведет к нарушению дренажной функции
панкреатических и желчных протоков,
т.к. алкоголь стимулирует секрецию,
которая увеличивает вязкость секрета
и повышение внутрипротокового давления.
Повреждение
железы при травме или хир. вмешательства.
При заболеваниях
12-перстной кишки
нарушение эвакуации из кишки, повышение
внутриполостного давления приводят к
формированию дуоденально-панкреатич
рефлюкса и внутрипротоковой гипертензии
с возникновением панкреатита.
Лекарственные
средства(фуросемид,
индометацин), При нарушениях
нейро-гуморального и висцерального
взаимоотношений,
системного метаболизма при гиперлипидемии,
СД, СПИДе. Комбинация нескольких пусковых
факторов приводит к повреждения ацинарной
клетки. Патогенез:
Происходит слияние зимогенных гранул
и лизосомных гидролаз, происходит
активация проферментов и выход протеаз
в интерстиций поджел. Железы, в следствие
чего происходит ее аутокаталитичесое
переваривание (трипсиноген-трипсин).Активированные
ферменты поджел. Железы- первичные
факторы агрессии,
оказывают местное действие. Фосфолипаза
А разрушает мембраны клеток, липаза
гидролизует внутрикл. триглицериды до
ж.к., которые соединяясь с кальцием,
образуют элементы структуры жирового
некроза в поджел. железе. Трипсин и
химотрипсин осуществляют протеолиз
белков тканей, эластаза разрушает стенку
сосудов и межтканевые соединительнотканные
струкутуры, что приводит к развитию
геморрагического некроза. Трипсин
активирует калликреин-кининовую систему
с образование вторичных факторов
агрессии—
брадикинина, гистамина, серотонина, что
сопровождается увеличением сосудистой
проницаемости, нарушениями микроцеркуляции,
формированием отека в зоне поджел.
железы. К
факторам агрессии третьего порядка
относят синтез медиаторов воспаления(
интерлейкины 1,6,8,10, факторы некроза
опухоли, лейкотриены и т.д.). В ранние
сроки концентрация всех медиаторов
увеличивается в поджел. железе, печени,
легких, селезенке, а их дисбаланс
определяет механизм развития локальной,
органной и системногй восп. реакции и
полиорган. недост. Ферменты, цитокины
и метаболиты, образующиеся в поджелуд.
железе поступают в воротную вену или
по грудному лимф. протоку в системный
кровоток с развитием панкреатогенной
токсинемии. Первые
органы-мишени: печень, легкие, сердце,
мозг и почки.
Итогом является возникновение выраженных
расстройств их функций и развитие
панкреатогенного шока. Также
важную роль играет токсемия бактериальной
природы. При
остром панкреатите транслокация
эндогенной микрофлоры и эндотоксина
грамотриц. бактерий кишечника происходит
в условиях нарушения барьерной функции
ЖКТ, ретикулоэндотелиальной системы
печени и легких, в следствие чего
возникают возникают гнойно-септические
осложнения.
Патоморфология:
Отечный
панкреатит(отек
ткани поджел. железы, уплотнение,
микроучастки жир.некроза). Жировой
панкреонекроз(
увеличение железы, отек, исчезновение
дольчатости ее структуры, наличие очагов
и зон стеатонекроза, участков геморрагий
в железе. В б.п. появл. серозный прозрачный
экссудат). Геморрагический
панкреонекроз(в
паренхиме железы и окружающих тканях
обширные участки кровоизлияний , зоны
некроза, стеариновые пятна. В б.п. большое
количество геморрагического выпота).
Это асептическая фаза, при присоединении
инфекции – возникает инфицированный
панкреонекроз.
Классификация:
Отечный панкреатит
Стерильный
панкреонекроз: — по распространенности
поркажения: ограниченный и распространенный
— по характеру
поражения: жировой, геморрагический,
смешанный
Инфицированный
панкреонекроз.
Клиническая
картина:
внезапная боль
в вечернее
или ночное время суток после употребления
жирных блюд, аклкоголя. Локализуется в
эпигастральной области. Рвота—
возникает одновременно с болями,
многократная, не приносит облегчения.
Провоцируется приемом пищи и воды.
Температура
в начале заболеания- субфебрильная, при
развитии инфицированной формы-
гектическая. Больной обеспокоен . Важным
признаком является цианоз
лица и конечностей.
Цианоз в виде фиол. пятен на лице (симптом
Мондора), пятна цианоза на боковых
стенках живота( Грея Тернера), цианоз
околопупочной области( Грюнвальда).
Живот вздут
в верхних отделах. Резко чувствителен.
Пальпация поясничной области резко
болезненна( Мейо-Робсон). Ригидность
мышц в зоне повышенной чувствительности.
Поперечная болезенная резистентность
передней брюш. стенки в проекции поджел.
железы (симптом Керте). Невозможность
определения пульсации брюшного отдела
аорты и-за
увеличения размеров поджел. железы
(Воскресенский).
Диагностика:
Активность панкреатич. ф-тов в крови –
альфа-амилаза и липаза. Лейкоцитоз
12-15*10^9/л, активность фосфолипазы А,
трипсин-активированных пептидов,
интерлейкинов 6,8. УЗИ, КТ, лапароскопия.
Лечение:
Консервативное—
адекватная инфузионная терапия-основа
лечения. Переливают изотонич р-ры и
препараты калия хлорида при гипокалиемии.
коллоидные растворы при дифиците ОЦК,
проводят мероприятия для подавления
функц. активности поджелудочной железы,
с целью снижения кислотности желудочного
секрета назначают щелочное питье и
Н2-блокаторы желуд. секреции. С целью
системной детоксикации исп.: пзамофере,
ультрафильтрация крови. Антибиотики(
цефалоспорины 3и 4 поколения, фторхинолоны).
Хирургическое—
Резекция
в случае полного некроза. Абдоминизация—
направлена на декомпрессию парапанкреальной
клетчатки, адекватную эвакуацию
панкреатогенного и инфицированного
выпота из забрюшинного пространства.
С этой целью рассекают брюшину по нижнему
и верхнему краям в области тела и хвоста
органа, выделяют железу. Некроэктомия—
удаление некротизированных тканей.
Соседние файлы в папке экз
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
Источник


