Хеликобактер лечение при язве желудка и двенадцатиперстной кишки
Большинство его обитателей — вполне законопослушные граждане, безобразия не нарушают, сотрудничают с внутренними органами (с кишечником, например), одним словом, помогают человеку. Есть среди «жильцов» нейтральные особи — вреда не приносят, но и пользы от них никакой. Просто случайные попутчики.
И есть третья категория — разного рода скрытые вредители. Которые под покровом слизистых творят свое черное дело, ослабляя и подтачивая наш организм изнутри. Вот об одном таком представителе «пятой колонны» мы сегодня и поговорим.
История открытия
О том, что в человеческом желудке кто-то живой все-таки водится, медики стали подозревать давно. Еще в конце XIX века были описаны некие спиралевидные микроорганизмы, обитающие в желудках собак. Затем последовала череда более чем столетних исследований, и только в 1983 году австралийскими учеными Барри Маршаллом (B.Marshall) и Робином Уорреном (R.Warren) был сделан решающий вывод: у нас в желудке живет микроорганизм и он нас не любит. Австралийцам даже удалось выделить и культивировать неведомую ранее зверушку.
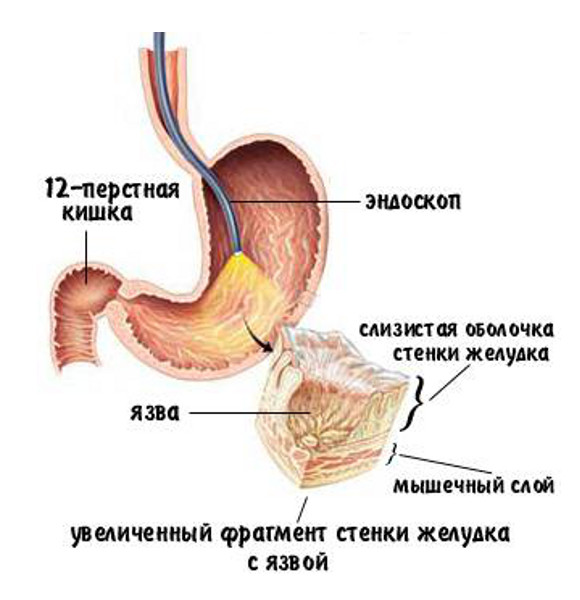
Найденный микроб получил красивое латинское название Helicobacter pylori, то есть «спиралевидная бактерия, обитающая в привратнике» (это нижний отдел желудка, переходящий в двенадцатиперстную кишку). И началось расследование вредоносного действия хеликобактера.
Доклады ученых об исследованиях напоминали сводки с фронтов: «хеликобактер разрушает слизистую», «хеликобактер создает в желудке колонии». В 1994 году хеликобактер получил от Международного агентства по изучению рака (IARK) звание «канцероген первого порядка». А в 1996 году D. Forman доказал, до 75 процентов случаев рака желудка в развитых странах, и около 90 процентов — в развивающихся странах связано с хеликобактером.
Российские ученые ввели даже специальный термин — хеликобактериоз, назвав этим нехорошим словом все, что происходит в организме после внедрения спиралевидного злыдня. А зарубежные ученые провели перепись хеликобактерного населения и выяснили, что хеликобактериозу подвержено около 60 процентов населения планеты. Это самое распространенное инфекционное заболевание землян, не считая герпеса, который имеет вирусную природу.
Истинная причина язвы
Долгое время считалось, что в суровых климатических условиях человеческого желудка не может выжить не одна микробная особь. Мол, гибнет она в пучине желудочного сока, растворяясь бесследно в соляной кислоте. А всякие желудочно-кишечные неприятности — язвы, гастриты — это все от нервов, курения, кофе и алкоголя. А также от жареного, острого, соленого и маринованного. Все эти излишества приводят к повышенной кислотности, желудочный сок начинает разъедать слизистую желудка, и вот она — язва, зияет своими неровными краями в прицеле эндоскопа.
А уж сколько денег на этой теории заработали фармкомпании, выпускающие антациды (препараты для снижения кислотности) — страшно представить. Наверняка в каждой домашней аптечке найдется маалокс, ренни, фосфалугель или, на крайний случай, альмагель. Уровень кислотности в общемировом желудке понижался, а ряды язвенников росли и крепли, принимая в свои шеренги все более молодых пациентов. Теории возникновения язвенной болезни также размножались как кролики, и в вузовских учебниках их насчитывалось как минимум 20. Понятно, что чем больше теорий, тем дальше оказывается истинная причина.
А причина была под носом. Точнее — в желудке. В наших желудках все это время тайно жил ОН — хеликобактер. И вредил нам в меру своих хеликобактерных сил.
Живет хеликобактер в человеке, поэтому главным источником заражения является человек. Понятно, что в современном мире с его плотностью и интенсивностью общения очень трудно представить, как уберечься от этого источника.
Основной путь, которым бактерия переходит от человека к человеку называется контактно-бытовым — через предметы гигиены, посуду, дверные ручки в туалете. Кроме того, возможен орально-оральный путь — так на медицинском языке называются обычные поцелуи. Обмениваясь слюной, мы обмениваемся и микробами, а хеликобактер обнаруживается и в налете на зубах, и в отделяемом слюнных желез.
Не исключен и занос микроорганизма с медицинской техникой (так называемая ятрогения), например, через плохо обработанный эндоскоп.
Становится понятным, почему практически все человечество можно отнести к группе риска, и почему хеликобактериоз называют «семейным заболеванием».
Что происходит?
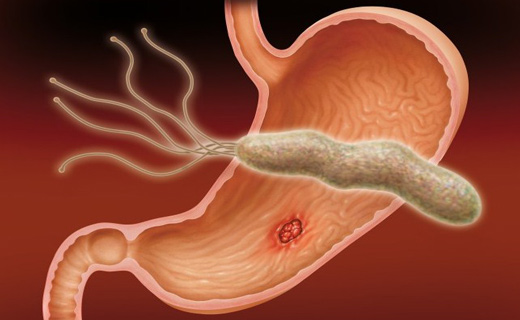
Попав в наш организм, хеликобактер спускается в свое излюбленно место обитания — желудок. Чтобы желудочный сок не разобрал его на запчасти, хитроумный микроб окружает себя защитной оболочкой из ферментов, обезвреживающих кислоту. Своими спиралевидными усиками вредитель пробуравливает слой слизи, которая покрывает стенку желудка, и устремляется к пристеночным (париетальным) клеткам, спрятанным от кислоты.
Здесь хеликобактер разворачивается по полной — он начинает просто съедать пристеночные клетки и выделять в окружающую среду ядовитые продукты своей жизнедеятельности. Этот погром пробуждает к жизни нейтрофилы — клетки крови, которые следят за порядком на местах. Нейтрофилы выходят из кровеносных капилляров и начинают гоняться за нарушителем спокойствия, в конце концов съедая его. Уничтожаются и «покусанные» хеликобактером клетки слизистой желудка.
Продукция защитной слизи в данном участке слизистой снижается, и к поврежденной области устремляется соляная кислота. Развивается воспаление и в слизистой образуется дефект — та самая злополучная язва. Хеликобактер больше всего любит выходной (пилорический) отдел желудка и начальный отдел (луковицу) двенадцатиперстной кишки. Именно там чаще всего и возникает язвенный дефект при язвенной болезни.
Как проявляется хеликобактериоз?
Безусловно, язвенная болезнь развивается далеко не у всех хеликобактер-инфицированных. Тут вступают в силу предрасполагающие факторы — неправильный режим питания, те самые нервы, курение и алкоголь, которые помогают хеликобактеру делать его черное дело. Становится понятным, почему люди с первой группой крови более предрасположены к язвенной болезни — их клетки продуцируют больше специфических рецепторов, к которым цепляется микроб.
Но вот хронический гастрит развивается абсолютно у всех. Это основное проявление хеликобактериоза. Если вас беспокоят периодические болезненные ощущения в желудке, дискомфорт «под ложечкой», изжога, тошнота и чувство переполненности желудка, обложенность языка, неприятный привкус во рту, отрыжка, повышенная кровоточивость десен — есть повод подумать о хеликобактерной агрессии против вашего организма.
Диагностика и лечение
Современные методы диагностики позволяют довольно быстро «вычислить» непрошеного гостя. Лабораторные и микробиологические исследования позволяют определить наличие хеликобактера в слизистой желудка. И тут начинается настоящая война.
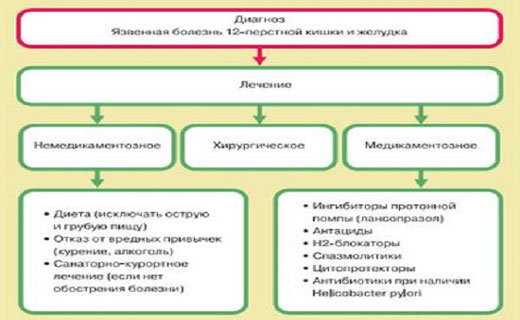
Существует только один метод лечения — так называемая эрадикация, то есть устранение, тотальное уничтожение вторгшегося в наш организм микробного агрессора. И вот тут начинаются проблемы. Хеликобактер в лабораторных условиях (in vitro) очень быстро погибает от простейших антимикробных препаратов, а в условиях живого организма (in vivo) приобретает прямо таки феноменальную устойчивость к самым современным средствам.
Поэтому эрадикация с профилактической целью проводится только по жестким показаниям, чтобы не вырастить резистентного ко всем существующим антибиотикам монстра. Тактика лечения больных с хеликобактериозом детально описана в Маастритхтском соглашении Европейского сообщества (1996). Эрадикационные курсы должны проводиться всем больным язвенной болезнью, у которых выявлен хеликобактер. Кроме того, лечение показано больным моложе 45 лет с гастритом и гастродуоденитом также при условии положительных анализов.
Терапия «на уничтожение» может быть назначена и пациентам с обычными функциональными расстройствами пищеварения, но только в том случае, если после полного и всестороннего обследования не выявлено других причин этих нарушений.
Профилактика
Профилактика хеликобактериоза сводится в основном к соблюдению личной гигиены, своевременному обследованию и лечению всей семьи, если заболевание выявлено у кого-то из родственников.
Эффективным методом борьбы с инфекцией могла бы стать вакцина. Исследования, проведенные на животных показали, что она может предотвратить заболевание и даже вылечить уже имеющееся, но механизм действия таких вакцин пока что остается неясным. Тем не менее, иммунопрофилактика хеликобактериоза — дело не столь отдаленного будущего. Хотелось бы верить, что это произойдет еще на нашем веку.
Источник
Терапию начинают одним из вариантов трёхкомпонентной терапии. При его неэффективности рекомендуют повторные терапевтические меры. Вам необходимо узнать у врача, как лечить язву желудка с Helicobacter pylori с использованием другого варианта трёхкомпонентной или четырёхкомпонентной схемы или после окончания комбинированной эрадикационной терапии продолжают лечение ещё в течение 5 нед при двенадцатиперстной и 7 нед при желудочной локализации язв с использованием одного из следующих препаратов: ранитидина (0,3 гр. на ночь), фамотидина (0,04 г на ночь).
Не ассоциированная язва с Helicobacter pylori
Форма ассоциированая с Helicobacter pylori в 95% случаев язвенной болезни двенадцатиперстной кишки и 87% желудка. Терапия лекарствами проводят по рекомендациям Российской гастроэнтерологической ассоциации и Российской группы по изучению данного типа бактерий. Всё-таки как лечить язву с H. pylori ассоциированную и не ассоциированную данными микроорганизмами? Комплексная терапия больных с язвой желудка направлено на эрадикацию Н. pylori и включает в себя антибактериальные лекарства и ингибиторы секреции соляной кислоты. Ингибиторы секреции соляной кислоты обеспечивают оптимальный уровень рН для действия антибактериальных препаратов и устраняют агрессивное действие соляной кислоты на процесс рубцевания очагов. Обычно используют блокаторы Н2-рецепторов гистамина (ранитидин, фамотидин) и блокаторы «протонного насоса» (омепразол, лансопразол, пантопразол).
Эрадикационное лечение язвы использует трёх- или четырёхкомпонентные схемы, удовлетворяющие следующим требованиям: уничтожение Helicobacter pylori не менее чем в 80% случаев, возникновение побочных эффектов менее чем в 5% случаев и продолжительность курса 7-14 дней.
Как лечить: разные схемы против язвы
Трёхкомпонентная схема излечения язвы включает или блокатор «протонного насоса» (омепразол, пантопразол, лансопразол), или блокатор Н2-рецепторов гистамина (ранитидин, фамотидин), или препарат висмута в сочетании с двумя противомикробными препаратами.
Блокатор Н+,К+-АТФазы омепразол (20 мгр 2 р.), или пантопразол (увеличить дозировку вдвое), или лансопразол (30 мг дважды). Таким методом как лечить не ассоциированную форму болезни? В течение 7 дней в комбинации с:
- метронидазолом (0,4 гр. 3 р. в сутки) и кларитромицином (250 мг 2 раза);
- амоксициллином (1000 мг два р. ежедневно) и кларитромицином (500 мг дважды за день) или амоксициллином (также, но 3 р.) и метронидазолом (столько же по 400 мг).
Лекарство блокатор Н2-рецепторов гистамина ранитидин (150 мг 2 раза каждый жень) или фамотидин (20 мг 2 в сутки) в сочетании с амоксициллином (1000 мг 2 р.) и метронидазолом (250 мг четырежды в сутки) в течение 7-14 дней.
Висмута трикалия дицитрат (де-нол) или висмута субсалицилат (120 мг 4 р. в сутки) в течение 7 дней в сочетании с:
- тетрациклином (500 мг 4 раза каждый день) и метронидазолом (250 мг четырежды) при лечении язвы желудка,
- кларитромицином (250 мг два р. в сутки) и амоксициллином (вдвое больше по дозе.) или амоксициллином (500 мг 3 р.) и метронидазолом (250 мг 4 р. ежедневно).
среди разных вариаций возможна и такая схема терапии Helicobacter pylori. Ранитидина висмута цитрат (400 мг 2 в сутки) в течение 7 дней в сочетании с:
- кларитромицином (500 мг дважды за день) и метронидазолом (так же) или тетрациклином (500 мг 4) и метронидазолом (вдвое меньше) для излечения от болезни.
Четырёхкомпонентная схема включает антисекреторный препарат (ингибитор Н+,К+-АТФазы или блокатор Н2-рецепторов гистамина), препарат висмута и два противомикробных препарата.
Ингибитор Н+,К+-АТФазы (омепразол 20 мг, лансопразол 30 мг или пантопразол 40 мг по 2 раза) в сочетании с коллоидным субцитратом висмута 120 мг 4 р. каждый день, тетрациклином 500 мг 4 раза в сутки и метронидазолом 250 мг четырежды (или тинидазолом вдвое больше по дозе, но дважды за сутки) для терапии язвы желудка.
Висмута трикалия дицитрат (де-нол) 120 мг 4 р. каждый день в сочетании с блокатором Н2-рецепторов гистамина (ранитидин 150 мг дважды в сутки или фамотидин 20 мг два раза в сутки), тетрациклином 500 мг четырежды в день и метронидазолом 250 мг 4 р. от язвы.
Оценку эрадикации осуществляют не ранее 4-6-й недели после окончания курса антихеликобактерного лечения и как минимум двумя диагностическими методами. Как еще проводить терапию, если использованная схема не привела к эрадикации? В первую очередь это означает, что бактерии приобрели устойчивость к одному из компонентов схемы (производным нитроимидазола, макролидам) и применять эту схему ещё раз не следует. Если и другая схема лечения не приводит к эрадикации, следует определять чувствительность штамма Н. pylori ко всему спектру используемых антибиотиков. Появление бактерии в организме больного спустя год после расценивают как рецидив инфекции и для его устранения применяют более эффективные схемы терапии.
Как избавиться от не ассоциированной с Helicobacter pylori?
Применяют все группы антисекреторных лекарств: антациды, холиноблокаторы, блокаторы Нг-рецепторов гистамина, блокаторы Н+,К+-АТФазы в обычной дозировке. чтобы узнать, как лечить не ассоциированную язву с Helicobacter pylori, обратитесь за помощью к вашему доктору. Он подберет адекватные медикаменты для терапии.
Хирургические мероприятия для восстановления желудка. Абсолютные показания: осложнения (перфорация язвы, профузное желудочно-кишечное кровотечение, стеноз, сопровождающийся выраженными эвакуаторными нарушениями). Относительные показания: многократные профузные желудочно-кишечные кровотечения в анамнезе, крупные каллёзные пенетрирующие болезни, резистентные к лекарственному методу. Не знаете, как лечить болезнь при обсеменении желудка бактерией HP ассоциированного и не ассоциированного типа? Обратитесь за консультацией к вашему лечащему врачу. Принимать какие-либо лекарства самостоятельно нельзя, назначение доктором должно быть только после постановки диагноза.
Источник
Комментарии
Сателлитный симпозиум в рамках
VIII Российского Национального Конгресса «Человек и Лекарство»
[ 5 апреля 2001 г ]
Содержание
Т.Л. Лапина
Клиника пропедевтики внутренних болезней, гастроэнтерологии и гепатологии им. В.Х.Василенко ММА им. И.М. Сеченова
Для проведения эрадикационной терапии инфекции Helicobacter pylori врач должен выбрать схему лечения оптимальную для конкретного больного. Часто это оказывается не таким простым, так как важным бывает учитывать целый ряд факторов: необходимо остановиться на каком-то определенном режиме терапии, подобрать конкретные компоненты этой схемы, установить продолжительность лечения, проанализировать клиническую ситуацию, разумно оценить стоимость лекарств, входящих в схему.
Основные принципы эрадикационной терапии инфекции H.pylori известны. Процитируем их по тексту «Рекомендаций по диагностике и лечению инфекции Helicobacter pylori у взрослых при язвенной болезни желудка и двенадцатиперстной кишки» Российской Гастроэнтерологической Ассоциации и Российской группы по изучению H.pylori [1]: Основой лечения является использование комбинированной (трехкомпонентной) терапии:
- способной в контролируемых исследованиях уничтожать бактерию Helicobacter pylori, как минимум, в 80% случаев;
- не вызывающей вынужденной отмены терапии врачом, вследствие побочных эффектов (допустимо менее чем в 5% случаев) или прекращения пациентом приема лекарств по схеме, рекомендованной врачом;
- эффективной при продолжительности курса не более 7-14 дней
Нормативные документы органов, управляющих здравоохранением, или консенсус специалистов призваны оказать помощь практическим врачам. Они опираются на клинический опыт и данные рандомизированных контролируемых исследований. Для объединенной Европы таким нормативным документом стал Доклад Согласительной конференции по диагностике и лечению заболеваний, ассоциированных с инфекцией H.pylori, принятый в городе Маастрихт в 1996 году [2]. В 1997 году были приняты авторитетные Российские рекомендации [1]. Современные подходы к диагностике и лечению инфекции H.pylori, отвечающие требованиям медицины, основанной на доказательствах, отражены в итоговом документе конференции, которая проходила в Маастрихте 21-22 сентября 2000 г. Европейская группа по изучению Helicobacter pylori во второй раз организовала авторитетное совещание для принятия современного руководства по проблеме H.pylori. За 4 года, истекших с момента принятия Первого Маастрихтского соглашения, в этой области знаний достигнут значительный прогресс, что заставило обновить прежние рекомендации.
Второе Маастрихтское соглашение устанавливает на первое место среди показаний к антигеликобактерной терапии язвенную болезнь желудка и язвенную болезнь двенадцатиперстной кишки, не зависимо от фазы заболевания (обострение или ремиссия), включая их осложненные формы. Эрадикационная терапия при язвенной болезни является необходимым лечебным мероприятием, и обоснованность ее использования при этом заболевании базируется на очевидных научных фактах. Второе Маастрихтское соглашение подчеркивает, что при неосложненной язвенной болезни двенадцатиперстной кишки нет необходимости продолжать антисекреторную терапию после проведения курса эрадикационной терапии. Ряд клинических исследований показал, что после удачного эрадикационного курса заживление язвы, действительно, не требует дальнейшего назначения медикаментов. Рекомендуется также проводить диагностику инфекции H.pylori у больных язвенной болезнью, получающих поддерживающую или курсовую терапию антисекреторными средствами, с назначением антибактериального лечения. Проведение эрадикации у этих больных дает существенный экономический эффект, что связано с прекращением длительного приема антисекреторных препаратов.
В качестве показаний для эрадикационной терапии названы также MALT-лимфома, атрофический гастрит, состояние после резекции желудка по поводу рака. Кроме того, антигеликобактерная терапия может быть показана лицам, являющимся ближайшими родственниками больных раком желудка, и проведена по желанию пациента (после подробной консультации с врачом).
Итоговый документ Маастрихтской конференции (2000 г.) впервые предлагает планиривать лечение инфекции H. pylori, предусматривая возможность его неудачи. Поэтому предлагается рассматривать его как единый блок, предусматривающий не только эрадикационную терапию первой линии, но и в случае сохранения H. pylori — второй линии одновременно (см. табл. 1).
Важно отметить, что число возможных схем антигеликобактерной терапии сокращено. Для тройной терапии предлагается всего две пары антибиотиков. Для квадротерапии в качестве антибактериальных агентов предусмотрены только тетрациклин и метронидазол.
Терапия первой линии: Ингибитор протонной помпы (или ранитидин висмут цитрат) в стандартной дозе 2 раза в день + кларитромицин 500 мг 2 раза в день + амоксициллин 1000 мг 2 раза в день или метронидазол 500 мг 2 раза в день.
Тройная терапия назначается как минимум на 7 дней.
В случае отсутствия успеха лечения назначается терапия второй линии: Ингибитор протонной помпы в стандартной дозе 2 раза в день + Висмута субсалицилат/субцитрат 120 мг 4 раза в день + метронидазол 500 мг 3 раза в день + тетрациклин 500 мг 4 раза в день. Квадротерапия назначается как минимум на 7 дней.
Если препараты висмута не могут быть использованы, в качестве второго лечебного курса предлагаются тройные схемы лечения на основе ингибиторов протонной помпы. В случае отсутствия успеха второго курса лечения дальнейшая тактика определяется в каждом конкретном случае.
Последним тезисом Согласительного доклада является следующий: антибиотики, специфически направленные против H.pylori, пробиотики и вакцины могут войти в арсенал антигеликобактерной терапии в будущем, но в настоящее время эти препараты и лечебные подходы находятся в стадии разработки, и практических рекомендаций не существует.
Из рекомендаций Второго Маастрихтского соглашения исключена схема лечения блокатор протонного насоса + амоксициллин + производное нитроимидазола (метронидазол). Эта комбинация является привычной для России, где метронидазол в силу своей низкой стоимости и «традиционного» использования в качестве «репаранта» при язвенной болезни является практически неизменным антигеликобактерным агентом. К сожалению, при наличии штамма H.pylori, резистентного к производным нитроимидазола, эффективность данной схемы лечения значительно снижается, что доказано не только в европейских иссследованиях, но и в России. По результатам рандомизированного контролируемого мультицентрового исследования эрадикация инфекции в группе, получавшей метронидазол 1000 мг, амоксициллин 2000 мг и омепразол 40 мг в сутки на протяжении 7 дней была достигнута в 30% случаев (доверительный интервал для вероятности 95% составил 17%-43%) (В.Т. Ивашкин, П.Я. Григорьев, Ю.В. Васильев и соавт., 2001). Таким образом, можно только присоединиться к мнению европейских коллег, которые исключили эту схему из рекомендаций.
К сожалению, эрадикационная терапия инфекции H.pylori не обладает стопроцентной эффективностью. Не со всеми положениями Второго Маастрихтского соглашения можно однозначно согласиться, и без вдумчивого анализа перенести их в нашу страну.
Так российские врачи часто используют схемы тройной терапии на основе препарата висмута в качестве лечения первой линии. Мультицентровое исследование Российской группы по изучению H.pylori (2000 г.) показало доступность и эффективность такого подхода в нашей стране, в том числе на примере схемы субцитрат коллоидного висмута + амоксициллин + фуразолидон.
Антигеликобактерная терапия должна совершенствоваться, и Второе Маастрихтское соглашение имеет существенное значение для ее оптимизации.
Таблица 1. СХЕМЫ ЭРАДИКАЦИОННОЙ ТЕРАПИИ ИНФЕКЦИИ Helicobacter pylori
по Маастрихтскому соглашению (2000)
Терапия первой линии
Тройная терапия
Лансопразол 30 мг 2 раза в день или
Пантопразол 40 мг 2 раза в день
+ кларитромицин 500 мг 2 раза в день +
амоксициллин 1000 мг 2 раза в день или
+ кларитромицин 500 мг 2 раза в день +
метронидазол 500 мг 2 раза в день
+ кларитромицин 500 мг 2 раза в день +
амоксициллин 1000 мг 2 раза в день или
+ кларитромицин 500 мг 2 раза в день +
метронидазол 500 мг 2 раза в день
Квадротерапия
Лансопразол 30 мг 2 раза в день или
Пантопразол 40 мг 2 раза в день +
Висмута субсалицилат/субцитрат 120 мг 4 раза в день
+ метронидазол 500 мг 3 раза в день
+ тетрациклин 500 мг 4 раза в день
Литература
1. Рекомендации по диагностике Helicobacter pylori у больных язвенной болезнью и методам их лечения. // Российский журнал гастроэнтерологии, гепатологии и колопроктологии. – 1998. — №1. – с.105-107.
2. Current European concepts in the management of Helicobacter pylori infection. The Maastricht Consensus Report. // Gut. – 1997. – Vol. 41. – P.8-13.
Комментарии
(видны только специалистам, верифицированным редакцией МЕДИ РУ)
Источник