Гнойный панкреатит забрюшинная флегмона перитонит
Забрюшинная флегмона – это разлитой гнойный процесс, локализованный в клетчатке ретроперитонеального пространства. Заболевание проявляется лихорадкой, недомоганием, тянущим умеренным или интенсивным болевым синдромом в пояснице и животе, усиливающимся при перемене положения тела. Для подтверждения диагноза проводят хирургический осмотр, УЗИ забрюшинного пространства, рентгенографию органов брюшной полости, анализ крови. Консервативное лечение предполагает назначение антибиотиков. Во время операции осуществляют вскрытие флегмоны и дренирование ретроперитонеального пространства.
Общие сведения
Забрюшинная флегмона – острое гнойное поражение позадибрюшинной жировой клетчатки. Отличительной особенностью ретроперитонеальной флегмоны является отсутствие границ расплавления тканей и склонность к быстрому распространению воспалительного процесса на близлежащие структуры (фасции, мышцы, соседние органы). Рыхлое строение забрюшинной клетчатки способствует стремительному размножению гнилостной инфекции, более выраженной интоксикации, нежели при ограниченном нагноении (абсцессе). Заболевание преимущественно распространено среди людей молодого и среднего возраста (25-45 лет), в равной степени наблюдается у мужчин и женщин.
Забрюшинная флегмона
Причины
Флегмонозный процесс в забрюшинной клетчатке чаще имеет вторичный характер и возникает в условиях протекающей в организме инфекции (пиелонефрита, параколита и др.). Патогенная флора, способствующая развитию гнойного процесса, представлена преимущественно золотистым стафилококком, кишечной палочкой, зеленящим стрептококком и др. В абдоминальной хирургии выделяют две группы причин образования забрюшинной флегмоны:
- Первичные. Флегмона может возникать в результате нарушения принципов асептики и антисептики во время хирургических манипуляций на органах малого таза и брюшной полости или инфицирования ретроперитонеальной клетчатки при открытых ранениях живота.
- Вторичные. В этих случаях флегмона забрюшинной области развивается вследствие гематогенного, лимфогенного распространения инфекции из первичного очага воспаления при пионефрозе, гнойном панкреатите, флегмонозном аппендиците, остеомиелите костей таза и др. Патология может возникать при прорыве забрюшинного абсцесса и проникновении пиогенного содержимого в клетчатку, в результате нагноения забрюшинных гематом при закрытых травмах и ранениях крупных сосудов с переходом воспаления на ретроперитонеальную область.
Вероятность развития забрюшинной флегмоны возрастает при снижении резистентности организма (после перенесенных вирусных, бактериальных инфекций, химиотерапии, лучевой терапии), тяжелом течении хронических заболеваний (сердечной недостаточности, бронхиальной астмы, сахарного диабета и др.), авитаминозе, пожилом и старческом возрасте пациентов.
Патогенез
Толчком к началу заболевания служит проникновение возбудителя в забрюшинную клетчатку на фоне ослабленного общего иммунитета, декомпенсации хронических заболеваний и т. д. Под воздействием токсинов, которые выделяются патогенными микроорганизмами, развивается серозный отек, воспалительная инфильтрация клетчатки с последующим образованием гнойного экссудата и расплавлением жировой ткани. Особенности строения ретроперитонеального пространства определяют быстрый переход воспаления на окружающие анатомические области. Распространение инфекции происходит через естественные промежутки в фасциях, которые способствуют проникновению гнойного экссудата из одного пространства в другое.
Классификация
Выделяют острое и хроническое течение забрюшинной флегмоны. Острая флегмона развивается внезапно и сопровождается интенсивной болью и интоксикацией. Хроническое течение возникает на фоне сниженной вирулентности патогенной флоры и быстрой активации защитных сил организма и проявляется слабовыраженной симптоматикой с периодами обострения и ремиссии. По характеру экссудата абдоминальные хирурги различают серозную, гнойную, некротическую и гнилостную формы заболевания. Исходя из локализации пиогенного процесса в ретроперитонеальном пространстве, выделяют следующие виды флегмоны:
- Поясничная. Наиболее распространённый вариант заболевания. При данной локализации флегмона, расположенная над гребнем подвздошной кости, распространяется по наружному краю поясничной мышцы до края длинных мышц спины.
- Подвздошная. Инфильтрат локализуется в среднем и верхнем отделах подвздошной ямки, начинаясь вблизи тела лобковой кости, проходит вдоль наружного края поясничной мышцы и достигает передней верхней ости подвздошной кости. Верхний край флегмоны обычно хорошо определяется при пальпации живота.
- Паховая. Данный тип забрюшинной флегмоны встречается редко. Инфильтрат расположен в позадибрюшинной клетчатке в проекции наружной подвздошной артерии и вены.
Симптомы забрюшинной флегмоны
Клинические проявления на начальной стадии не имеют специфических черт. Появляются общие признаки воспалительного процесса: повышение температуры тела до фебрильных значений, слабость, повышенная утомляемость, озноб, тошнота, головокружение. По мере прогрессирования патологии возникает боль. Болезненные ощущения вначале носят периодический тянущий, пульсирующий характер и локализуются в зависимости от расположения флегмоны в поясничной области, левой и правой половинах живота.
Боли постепенно нарастают, становятся постоянными, интенсивными и не имеют четкой локализации. Болевой синдром усиливается при попытке встать, сесть, повернуться на бок, значительно ухудшая уровень жизни пациента и мешая ему нормально передвигаться. При пальпации спины и живота отмечается резкая болезненность в поясничной области. При поясничном расположении инфильтрата можно заметить сглаженность контуров на пораженной половине поясницы, при глубокой пальпации живота определяется утолщение клетчатки в зоне воспаления.
Осложнения
Распространение гнойного процесса на окружающие ткани может стать причиной гнойного перитонита, пиелонефрита, эмпиемы плевры. Попадание инфекции в кровоток приводит к развитию тромбофлебита, лимфаденита, артериита. Поражение артерии может осложняться ее расплавлением и артериальным кровотечением. Генерализация инфекционного процесса приводит к возникновению сепсиса, выраженной интоксикации вплоть до септикопиемии, инфекционно-токсического шока и летального исхода.
Диагностика
Диагностика патологии часто вызывает трудности в связи с отсутствием патогномоничных симптомов и четкой клинической картины. В некоторых случаях заболевание удается обнаружить только на поздних стадиях, при развитии осложнений. Для установления диагноза проводятся следующие виды исследований:
- Осмотр хирурга. При сборе анамнеза специалист обращает внимание на травмы, операции и инфекционные заболевания в прошлом. Во время физикального осмотра отмечается напряжение мышц живота и спины на стороне поражения, наличие инфильтратов различной локализации, болезненных при пальпации.
- УЗИ брюшной полости и забрюшинного пространства. Позволяет визуализировать патологический инфильтрат в забрюшинной области. При наличии первичного очага инфекции (в почках, поджелудочной железе, кишечнике) удается выявить изменения в органах и жидкость в брюшной полости.
- Обзорная рентгенография брюшной полости. На рентгенограммах отмечается исчезновение контуров поясничной мышцы в области поражения. В зоне флегмоны в пределах ограниченного участка кишки определяется выраженный метеоризм, который не исчезает после использования клизм.
- Анализ крови. Лабораторное исследование крови выявляет наличие общего инфекционного процесса в организме, при котором повышается уровень лейкоцитов, ускоряется СОЭ, наблюдается сдвиг лейкоцитарной формулы влево. Анализ крови на стерильность выполняют для верификации возбудителя инфекции и назначения грамотной антибиотикотерапии.
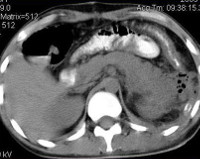
В сомнительных и трудных случаях назначают КТ забрюшинного пространства. Данное исследование с большей точностью помогает определить этиологию болезни, местоположение флегмоны и изменения со стороны соседних органов. Дифференциальную диагностику забрюшинной флегмоны проводят с гриппозной инфекцией, тифом, паратифом, пиелонефритом, остеомиелитом костей таза. На начальных этапах симптомы болезни часто ошибочно принимают за проявления дегенеративных заболеваний позвоночника (остеохондроза поясничного отдела позвоночника, протрузии позвоночных дисков).
Лечение забрюшинной флегмоны
Тактика лечения зависит от локализации и величины флегмоны, а также наличия осложнений. Все пациенты с данным заболеванием подлежат госпитализации в хирургическое отделение. В настоящее время существует два основных подхода к лечению патологии:
- Консервативный. Применяется на начальных этапах болезни, при малых размерах флегмоны и отсутствии осложнений со стороны других органов и систем. Этиотропная терапия представлена антибактериальными препаратами широкого спектра действия. Наряду с основным лечением назначают дезинтоксикационную терапию, противовоспалительные и обезболивающие средства, витамины и иммуномодуляторы.
- Хирургический. При отсутствии эффекта от консервативной терапии, больших флегмонах и выраженной интоксикации применяют оперативное лечение. Выполняют вскрытие нагноения и санацию забрюшинного пространства, после чего устанавливают дренажную систему с целью активной аспирации гнойного экссудата из ретроперитонеальной области. При поясничной локализации применяют доступ Симона, при паранефритах – задний латеральный или медиальный доступы. При отсутствии данных о точном расположении флегмоны выполняют косые поясничные разрезы по Израэлю, Пирогову, Шевкуненко. До и после операции назначают антибактериальную и противовоспалительную терапию.
Прогноз и профилактика
Прогноз зависит от расположения, размеров флегмоны и выраженности интоксикационного синдрома. При своевременном обнаружении заболевания и адекватной антибиотикотерапии течение благоприятное. Поздняя диагностика, развитие перитонита, инфицирование других органов может повлечь за собой серьезные последствия (шок, сепсис и др.) вплоть до смертельного исхода. Основу профилактики заболевания составляет строгое соблюдение медицинским персоналом правил асептики во время инвазивных вмешательств, рациональное назначение антибиотиков и грамотное послеоперационное наблюдение за больными с хирургической патологией. Важную роль играет раннее распознавание и лечение хронических заболеваний брюшной полости и ретроперитонеального пространства (пиелонефрит, колит и др.).
Источник
Острое воспаление поджелудочной является серьезной и опасной патологией, которая нередко приводит к необратимым последствиям. В основе заболевания лежит агрессивное воздействие собственных ферментов на ткань органа.

В зависимости от типа и распространенности различают разные осложнения острого панкреатита, возникновение которых увеличивает риск летального исхода до 32 %.
Классификация осложнений
Заболевание обычно протекает с яркой клинической картиной и типичными изменениями в лабораторных анализах и функциональных методах исследования. Классические симптомы острого воспаления – это сильнейшая боль в животе, многократная рвота, общая интоксикация организма и жидкий частый стул.

В зависимости от сроков наступления осложнения острого панкреатита:
- Ранние – появляются в первые дни болезни, имеют крайне тяжелое течение и неблагоприятный прогноз. Их причина возникновения заключается в поступлении огромного количества ферментов в периферическую кровь, развитии выраженной интоксикации организма. К ним относят:
- ранние кровотечения из сосудов, органов пищеварительного тракта;
- острую почечно-печеночную недостаточность;
- болевой, геморрагический или токсический шок;
- острые тромбозы крупных сосудов;
- интоксикационный психоз – делирий;
- разлитой ферментативный перитонит, плевриты, пневмонию;
- желтуху.
- Поздние – возникают спустя 10-14 суток от момента начала заболевания. В большей степени связаны с присоединением бактерий. Различают следующие осложнения воспалительного и гнойного характера:
- абсцессы печени, поджелудочной, брюшной полости;
- свищи;
- гнойный или парапанкреатит (вовлечение в процесс жировой клетчатки, окружающей орган);
- флегмона;
- пилефлебит;
- желудочно-кишечные кровотечения;
- кистозные поражения железы.
Любое осложнение требует тщательной диагностики и назначения своевременной рациональной терапии консервативным или оперативным путем, иначе велик риск смертельного исхода.
Характеристика наиболее частых осложнений
В результате воспаления поджелудочной происходит не только ее разрушение, но и вовлечение в процесс рядом расположенных органов и структур, деструкция сосудов и массивный выброс ферментов в системный кровоток.
АРРОЗИВНЫЕ КРОВОТЕЧЕНИЯ

Аррозия сосуда
Такое осложнение чаще всего встречается после оперативных вмешательств, удаления крупных некротических очагов. Кровотечение происходит из крупных питающих сосудов, располагающихся около поджелудочной (селезеночная, брыжеечные артерии, мелкие артерии связок).
Клиническая картина зависит от степени и длительности кровопотери. У пациента появляется слабость, постоянное головокружение, резкое потемнение в глазах, шум в ушах и бросающаяся в глаза бледность кожи. В периферической крови выявляется анемия и сгущение. Лечение состоит в лигировании и тампонаде кровоточащего сосуда.
Для купирования данного осложнения применяют эндоваскулярные методики остановки кровотечения. Таким образом достигается маленькое операционное поле и более короткие сроки восстановительного периода.
ПОЧЕЧНО-ПЕЧЕНОЧНАЯ НЕДОСТАТОЧНОСТЬ

Механизм развития заключается в том, что тяжелая интоксикация угнетает функциональную активность печени, следовательно, она становится неспособной выполнять свою дезинтоксикационную функцию. На это реагируют почки, которые усиленно фильтрую кровь, содержащую большую концентрацию токсинов и ферментов.
Полиорганная недостаточность при панкреатите проявляется увеличением печени в размерах, сухостью, пожелтением кожи, заторможенностью, повышением системного давления, полиурией или наоборот – задержкой выделения мочи. Соответствующие изменения обнаруживаются в клинических анализах (высокие цифры мочевины, креатинина, печеночных ферментов, билирубина, снижение общего белка).
Основная терапия заключается в купировании воспаления железы, проведении дезинтоксикационной терапии (глюкозой 10%, солевыми растворами, альбумином, реосорбилактом), внутривенном введении ингибиторов протеолиза, гепатопротекторов. В редких случаях пациенты нуждаются в гемодиализе.
ШОКОВОЕ СОСТОЯНИЕ

Нередко встречается при остром панкреатите осложнение в виде шока. Он может быть в результате нестерпимой боли, мощной интоксикации или объемной кровопотери, особенно при геморрагической форме.
Состояние значительно ухудшается. Нарастает болевой синдром, кожные покровы приобретают серо-землистый оттенок, появляется выраженная тахикардия и снижение системного давления до критических цифр. Дыхание становится поверхностным и учащенным, замедляется выделение мочи, пациент становится нервно возбудимым.
В лечении используют инфузионную терапию, направленную на восстановление объема циркулирующей крови и АД, глюкокортикоидные гормоны, при необходимости – Мезатон, Допамин, Эпинефрин (перечисленные препараты быстро повышают системное давление). Все проводится в отделении интенсивной терапии.
ПЕРИТОНИТ
В некоторых случаях на фоне тяжелого воспаления поджелудочной железы развивается энзимный перитонит. Выделяющиеся ферменты повреждают не только железу, но и рядом расположенные органы, стенку брюшной полости.
При развитии перитонита при остром панкреатите состояние больного резко ухудшается и появляется клиника «острого живота»:
- резкая разлитая боль в животе;
- тошнота и рвота;
- вынужденное положение в постели;
- побледнение и сухость кожи;
- падение артериального давления;
- положительные пробы раздражения брюшины.
Если больному не оказать своевременно помощь, то с большой вероятностью в течение 1-2-х суток наступит летальный исход.
Лечение перитонита заключается в санации брюшной полости, введении дренажей и антибактериальных средств.
АБСЦЕССЫ И СВИЩИ

Процедура проведения фистулографии
Постнекротические осложнения острого панкреатита – это абсцессы и свищи, которые формируются при присоединении бактериальной инфекции. Абсцесс представляет собой осумкованное скопление гноя, в то время как свищ – это формирование патологического канала между двумя органами либо органом и брюшной стенкой. Следовательно, различают наружные и внутренние свищи.
Такие больные начинают высоко лихорадить и жаловаться на боли в животе. Со временем проявления интоксикации нарастают еще больше: кожа становится бледной и сухой, развивается тахикардия, черты лица заостряются. В периферической крови обнаруживается высокий лейкоцитоз, нейтрофилез, ускоренное СОЭ, повышение уровня С-реактивного белка (острофазовый показатель) и прокальцитонина.
Выявить абсцессы или свищи можно с помощью ультразвукового сканирования и фистулографии (введение контраста в наружный свищ с последующим выполнением рентгеновского снимка).
Лечение только оперативное – иссечение абсцесса и ушивание канала. Затем санируют полость брюшины и на некоторое время устанавливают дренажи. Также назначается системная антибактериальная терапия.
ФЛЕГМОНА И ГНОЙНЫЙ ТИП

Флегмона – типичное осложнение инфицированного панкреонекроза. Развивается гнойное расплавление клетчатки вблизи поджелудочной, причем процесс может распространяться вплоть до малого таза. Гнойный панкреатит поджелудочной железы – частое позднее осложнение болезни, несущее в себе сильную угрозу жизни из-за бактериального воспаления органа.
В обоих случаях быстро прогрессируют симптомы интоксикации (гектическая лихорадка с ознобом, бледность или акроцианоз, учащенное сердцебиение) и дисфункции жизненно важных органов (почек, печени). Забрюшинная флегмона занимает ведущее место среди всех причин смерти от панкреатита.
Лечение заключается в ревизии органов брюшной полости, максимальном удалении некротизированных очагов и масс, дренировании. Внутривенно вводятся глюкозо-солевые растворы, ингибиторы протеолитических ферментов и широкого спектра антибиотики.
КИСТЫ ПОДЖЕЛУДОЧНОЙ

Как выглядят кистозные образования
В том месте, где был инфаркт, или некроз, поджелудочной железы, может сформироваться одна или несколько кист. Это округлое полостное образование, нередко с жидкостью различного генеза (транссудат, гной, кровь).
Опасность состоит в том, что возможно нагноение кисты с последующим ее разрывом и выходом содержимого в брюшную полость. Следовательно, разовьется перитонит, при неблагоприятном течении – септическое состояние (попадание большого количества токсинов в кровоток).
Неосложненные кисты могут длительное время не проявлять себя, лишь изредка вызывая дискомфорт в животе. Если же они воспаляются, то присоединяется интоксикационный синдром, интенсивные боли в эпигастральной области, пояснице.
Диагностика заключается в проведении УЗИ, компьютерной томографии. В ряде случаев возможно консервативное ведение патологии (антибиотики, противовоспалительные средства, физиотерапевтическое лечение). При больших кистах выполняется чрескожное дренирование, осложненные образования удаляются лапароскопически.
Понравился материал: оцени и поделись с друзьями
Источник